Медицински експерт на статията
Нови публикации
Течност в перикардната кухина: което означава допустими норми
Последно прегледани: 23.04.2024

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Сърцето е нашият жизнен двигател, чиято работа зависи от много фактори, включително биологичните вътрешни процеси. Понякога причината за болка и дискомфорт в сърцето е течността в перикарда, който обгръща сърцето от всички страни. И причината за неразположението е стискането на сърцето с течност или възпалителен процес с локализация в тъканите на миокарда или перикарда.
Епидемиология
Според статистиката, около 45% от перикардит има virusnuryu pirodu, при лечението на което идва при увеличение предната имунитет (витамини, имуностимуланти), а бактериите до бой, че използваните антибиотици, стават причина за възпаление на перикарда едва 15% епизодите на болестта. Най-редките видове патология са гъбични и паразитни перикардити.
Причини перикардна течност
Нека се опитаме да разберем конкретно какви състояния и патологии могат да предизвикат увеличаване на обема на течността в перикарда, който сега не се третира като смазка в триенето на сърцето, а като животозастрашаващ фактор.
Най-честата причина за задръстване в перикарда на невъзпалителен флуид е едематозният синдром. Това не е болест, а симптом, който може да съпътства следните патологични и непатологични процеси:
- вроден дивертикулит на лявата сърдечна камера,
- сърдечна недостатъчност,
- патологията на отделителната система, и по-специално бъбреците,
- разстройство, при което има директна връзка между два перикардни листа,
- Дефицитните състояния, като анемия,
- състояние на изтощение на тялото,
- туморен медиастинум, микседем,
- нарушаването на метаболитните процеси в тъканите на тялото,
- различни възпалителни патологии,
- травма, придружена от оток на тъканите,
- алергични реакции.
Понякога развитието на хидроперикардия може да се счита за последица от употребата на вазодилататорни лекарства (вазодилататори) или усложнения при лъчева терапия.
Рискови фактори
Рисковите фактори за развитието на патологията включват бременност и напреднала възраст.
Най-честите причини за възпалителния процес в перикарда ( перикардит ) са туберкулозни и ревматични увреждания на органите. Това е инфекциозна алергична реакция, в резултат на която се образува голямо количество ексудат.
В този случай могат да се вземат предвид рисковите фактори:
- бактериални, вирусни и гъбични заболявания: скарлатина, ARVI, HIV, пневмония, плеврит, ендокардит, кандидоза и т.н.,
- наличие в организма на паразити ( ехинококова инфекция, токсоплазмоза и др.),
- алергични патологии, включително алергии към храни и лекарства,
- автоимунни заболявания ( ревматоиден артрит, лупус еритематозус, системна склеродермия, дерматомиозит и т.н.)
- автоимунни процеси ( ревматична треска и др.),
- хронична сърдечна недостатъчност
- възпалителни заболявания на сърдечните черупки ( миокардит, ендокардит),
- всякакви травми на сърцето (проникващи и непроникващи),
- рак и лъчева терапия,
- вродени и придобити патологии на перикардно развитие (наличие на кисти и дивертикула в него),
- нарушение на хемодинамиката, едематозен синдром,
- заболявания на ендокринната система и метаболитни нарушения ( затлъстяване на сърцето, глюкозен метаболизъм и захарен диабет, хипотиреоидизъм ).
Както вече казахме, течност в перикарда може да се натрупа в резултат на наранявания в сърцето, но същата ситуация може да се наблюдава след операцията на органа в резултат на постоперативно усложнение (възпаление).
Особена травма на сърцето е инфаркт на миокарда, който може да възникне и при възпалителни усложнения и да предизвика повишаване на нивото на течността в перикардната торбичка. Същото може да се каже и за исхемичните (некротични) промени в миокарда на сърцето.
Ако погледнете внимателно, можете да видите много съвпадения в причините за перикардит и хидроперикардия. Идеята е, че втората патология е вид неинфекциозен перикардит, тъй като конгестивните явления в перикарда причиняват патологични процеси в нея като възпалителни.
Патогенеза
Още от училищния курс по биология е известно, че сърцето ни се ражда в "риза". Името на тази "риза" е перикарда, тя се състои от плътни физиологични тъкани и изпълнява защитна функция.
Перикардът се нарича перикардна чанта, в която сърцето се чувства комфортно и може да работи без прекъсване. Има перикардна торбичка от два слоя (листа): висцерална или външна и родителска (вътрешна), която може да бъде изместена една спрямо друга.
Сърцето като движещ се мускулест орган е в постоянно движение (стените му се свиват и изпомпват кръв като помпа). При такива условия, ако няма около него перикард, тя може да се промени, което би довело до наклон на кръвоносните съдове и нарушение на кръвообращението.
Освен това, перикардът предпазва сърцето от дилатация с големи натоварвания на органа. Има мнение, че това е и защитна бариера, която предотвратява проникването на инфекцията на сърцето чрез възпаление на вътрешните органи.
Но не по-малко важна функция на перикарда е предотвратяването на триенето на силно подвижно сърце около близките неподвижни структури на гръдния кош. И че сърцето не усеща триенето около самия перикард и околните органи между листовете му има малко количество течност.
По този начин течността в перикарда е винаги, но в нормата неговото количество според различна информация не трябва да надвишава 20-80 ml. Обикновено тази цифра е ограничена до 30-50 ml, а увеличаването на обема на перикарден излив до 60-80 ml се счита за патология. Но ако с такова количество свободна течност леко жълтеникав цвят човек се чувства здрав и няма подозрителни симптоми, няма причина за безпокойство.
Друго нещо е, ако течността в перикарда се натрупва в умерени и големи количества. Тя може да бъде или 100-300 ml, или 800-900 ml. Когато индикаторът е много висок и достига 1 литър, това е много животозастрашаващо състояние, наречено сърдечна тампонада (изстискване на сърцето с течност, която се натрупва в перикардната торбичка).
Но откъде произлиза излишната течност в перикарда? Ясно е, че на фона на абсолютното здраве това е невъзможно. Течността в перикардната торбичка се подновява постоянно, абсорбира се от перикардни листове и количеството й остава приблизително постоянно. Увеличение на неговия обем е възможно само в два случая:
- когато метаболитните процеси в перикардните тъкани са нарушени, в резултат на което абсорбцията на транудазата намалява,
- добавянето към съществуващата течност не е възпалителна природа на възпалителния ексудат.
В първия случай е заболяване, свързано с нарушена хемодинамика, развитие на оток или хеморагичен синдром, туморни процеси в резултат на което прозрачна течност се натрупва в перикардната кухина, което съдържа следи от епителни клетки, кръвен протеин и частиците. Това патологично състояние обикновено се нарича хидроперикард.
Появата на възпалителни ексудати най-често се свързва с проникване в перикарда на инфекцията чрез кръвта и лимфата, ако тялото вече има фокус на гнойно възпаление. В този случай става дума за инфекциозно-възпалителна патология, наречена "перикардит", която има няколко различни форми.
Но възпалението в перикарда може да има и неинфекциозен характер. Това се наблюдава при туморни метастази процеси в сърцето, в процеса на размножаване от околните тъкани (например миокардит), на метаболитни разстройства в тъканите на перикарда, нараняване на перикарда (запазването на сърцето, рани, пробождане нараняване).
Симптоми перикардна течност
Клиничната картина на перикардита, при която се наблюдава натрупване на излишък от течност в перикарда, може да варира в зависимост от причината и количеството на ексудат / ексудат. Перикардитът не се случва сам по себе си. Той действа като усложнение на вече съществуващи патологии или наранявания в тялото, поради което не е необходимо да се говори за специфични специфични симптоми.
Много често пациентът обикновено не подозира, че течността се натрупва в перикарда, т.е. Не мисли за такава причина за влошаване на здравето, подозиращи сърдечносъдови патологии, настинки и заболявания на дихателната система, бъбречни заболявания. При тези проблеми те се обръщат към терапевта, но диагностичните изследвания показват, че появяващи се симптоми са вече късни прояви на заболявания, т.е. Тяхното усложнение.
И така, с какви оплаквания пациентът може да дойде при лекар, чието количество течност в перикарда се увеличава:
- задух, както в покой, така и по време на тренировка,
- дискомфорт зад гръдната кост, което особено се усеща, когато човек се наведе напред,
- болка в областта на сърцето с различна интензивност, свързана с натиск върху тялото, болка може да даде обратно, рамо, цервикална, ляв ръка,
- стягане в гръдния кош, притискане,
- нарушение на дишането, атаки на задушаване, чувство за липса на въздух,
- едематозен синдром, който е особено забележим на лицето, горните и долните крайници,
- намаляване на систоличното и повишаване на венозното налягане, подуване на вените по шията,
- симптоми на тахикардия, аритмии,
- Непродуктивна лаеща кашлица, която не носи облекчение,
- дрезгав глас,
- повишено изпотяване, особено срещу туберкулоза,
- увеличаване на черния дроб и болка в десния хипохондриум,
- проблеми с преминаването на храната през хранопровода, поради натискането му с увеличен перикард,
- чести хълцане в резултат на компресия на диафрагмения нерв,
- бледо със синя кожа поради нарушения на кръвообращението (изстискване на сърцето с перикарден излив и ексудат води до нарушаване на контрактилната функция),
- загуба на апетит и загуба на тегло.
Ясно е, че пациентите могат да се оплакват от влошаване на общото състояние, слабост, главоболие и мускулни болки, но само част от пациентите се чувстват такива симптоми. Но треската, причинена от повишаване на температурата на тялото поради възпаление, е налице в повечето случаи на лечение на лекаря с неразположение, свързано с натрупването на течност в перикарда, особено при инфекциозна лезия. Тези оплаквания могат да се считат за неспецифични първи признаци на възпаление, което впоследствие причинява прекаран перикард с течност.
Но задух, болка в сърцето, колебания в пулса и кръвното налягане може директно да покаже, че течността в перикарда пречи на работата на сърцето.
Трябва да се разбере, че перикардитът може да бъде не само инфекциозен, но не инфекциозен, остър или хроничен, има няколко разновидности, които се различават в хода и в количеството на течността в перикарда.
При остра форма може да възникне сухо (също фибрино) и ексудативен перикардит. В първия случай, фибринът изпотява в перикардната кухина от серозната обвивка на сърцето, което се причинява от препълване с кръвта му. В този случай се откриват само следи от течност в перикарда. С екземативната перикардна течност в перикарда е в големи количества.
Перикарден излив може да се състои от полутечни ексудат при възпалителни процеси и хемодинамични смущения, кървава течност (хеморагичен перикарда) в рани, туберкулоза или руптура на аневризма, течна смес с гной в случай на инфекциозна лезия.
Ексудативният перикардит може да продължи дълго време след 6 месеца преход към хронична форма. Малко количество течност в перикарда (80-150 ml) може да не причини тежки симптоми на заболяването и пациентът може да мисли, че той вече се е възстановил. Но след известно време възпалителният процес под влиянието на различни фактори може да се увеличи и повишеното ниво на течност в перикарда ще причини неприятна симптоматика, която освен това е абсолютно опасна.
Ако се натрупат много течности в перикарда, който започва да свива сърцето, в резултат на което работата му е нарушена, те говорят за сърдечна тампонада. В този случай няма достатъчно релаксация на сърдечните камери и те не се справят с изпомпването на необходимия обем кръв. Всичко това води до появата на симптоми на остра сърдечна недостатъчност:
- тежка слабост, спад на кръвното налягане (колапс, загуба на съзнание ),
- хиперхидроза (интензивно отделяне на студена пот),
- силен натиск и тежест в гръдния кош,
- бърз импулс,
- тежко задух,
- високо венозно налягане, което се проявява чрез увеличаване на югуларната вена,
- прекомерна умствена и физическа възбуда,
- дишането е често, но повърхностно, невъзможността да се поеме дълбоко въздух,
- появата на безпокойство, страхът от смърт.
След слушане на пациент със стетоскоп лекар отбелязва, слаби и приглушени сърдечни тонове, външния вид и шум шумолене в сърцето (има в определена позиция на тялото на пациента), което е типично за перикардит, сърдечна тампонада, настъпващ със или без него.
Течност в перикарда на децата
Странно, както звучи, но излишната течност в перикарда може да се появи дори при нероденото дете. Малко натрупване на перикарден излив като проява на хиперкинетична реакция на сърдечно-съдовата система може да покаже развитието на лека до умерена анемия. При тежка анемия количеството на трансудазата може значително да надвиши нормалните стойности, което е симптом, който застрашава живота на детето.
Но течността в перикарда на фетуса може да се образува и в резултат на нарушения в развитието на лявата вентрикуларна тъкан на сърцето. В този случай в горната част на сърцето от лявата камера има издуване на стените - дивертикулум, който нарушава изтичането на перикарден излив (хидроперикард). Трансудатът се натрупва между перикардните листове и след известно време може да доведе до развитие на сърдечна тампонада.
Патологията на развитието на сърцето в плода и появата около него на голямо количество течност може да бъде открита по време на преминаването на ултразвуково изследвана бременна жена.
Перикардитът при дете може да бъде диагностициран и в ранна детска възраст. Най-често заболяването възниква на фона на вирусни инфекции, срещу ревматизъм и дифузни (често) заболявания на съединителната тъкан. Но са възможни и неспецифични форми на перикардит, причинени от гъбични инфекции, интоксикация на организма поради бъбречни заболявания, дефицит на витамини, хормонална терапия и др. При кърмачетата патологията често се развива срещу бактериална инфекция (стафилококи, стрептококи, менингококи, пневмококи и други патогени).
Признаването на болестта при бебета е много трудно, особено когато става въпрос за суха форма на перикардит. Остър перикардит винаги започва с повишаване на телесната температура, което не е специфичен симптом, увеличение на сърдечната честота и болка, което може да се извлече от честите епизоди на тревожност и писъци в бебето.
По-големите деца с малко количество течност в перикарда ще се оплакват от болка в гърдите вляво, която става по-силна, когато детето се опитва да поеме дълбоко въздух. Болката може да се увеличи, когато тялото се промени, например, с наклон. Често болките се облъчват до лявото рамо, така че оплакванията могат да звучат така.
Особено опасен е ексудативният (ефузивен) перикардит, при който количеството течност в перикарда се увеличава бързо и може да достигне критични стандарти с развитието на сърдечна тампонада. При дете, което се грижи за детето, може да се имат предвид симптомите на патологията:
- повишено вътречерепно налягане,
- значително запълване на вените на ръката, лакътя и шията, които стават ясно видими и осезаеми, което се изключва в ранна възраст,
- появата на повръщане,
- слабост на мускулите на тилната част на главата,
- издуване фонтанела.
Тези симптоми не могат да бъдат наречени специфични, но те са важни за разпознаване на увреждането на бебе, което все още не е в състояние да разкаже за други симптоми на заболяването.
Острият стадий на зъбен перикардит при дете в напреднала възраст продължава с недостиг на въздух, зачервена болка в сърцето, влошаване на общото състояние. Дете с болезнени атаки се опитва да седне и да се наведе, накланяйки глава на гърдите си.
Може би появата на такива симптоми: лаеща кашлица, дрезгав глас, попадане на AD, гадене с повръщане, хълцане, коремна болка. Характерно е появата на парадоксална пулса с намалено напълване на вените на входа.
Ако това е тампонада на сърцето, тогава има увеличение на недостиг на въздух, появата на усещане за липса на въздух и страх, кожата на детето става много бледа, те изглеждат студена пот. В този случай има повишена психомоторна възбудимост. Освен ако не се вземат спешни мерки, детето може да умре от остра сърдечна недостатъчност.
Хроничният ексудат перикардит от всяка етиология при дете се характеризира с влошаване на общото състояние и постоянна слабост. Детето бързо се уморява, има задух и гръден дискомфорт, особено по време на движение, упражнения, спорт.
Усложнения и последствия
Задръстванията в процесите на перикарда и възпалителните в него, придружени от увеличаване на обема на течност в перикарда не може да се осъществи напълно, се появява само в влошаване на общото състояние на пациента, появата на задух и болка зад гръдната кост.
Първо, като се увеличава обемът, течността все повече и повече се превръща в сърце, което пречи на работата му. И тъй като сърцето е органът, отговорен за кръвоснабдяването на целия организъм, неуспехите в неговата работа са изпълнени с нарушения на кръвообращението. Кръвта от своя страна се смята за основен източник на хранене на клетките, а също и с кислород. Кръв обръщение, както и различни човешки органи започват да страдат от глад, тяхната функционалност е нарушен, което води до появата на други симптоми, като интоксикация прояви, които значително намаляват качеството на живот.
На второ място, натрупването на възпалителни ексудати е изпълнено с развитието на цикатрично-адхезивен процес. Тя може да пострада не толкова на перикарда, поради свръхрастеж на фиброзна тъкан и уплътнения го оставя натрупване на калций като сърцето, което не може да се осигури адекватна пълнене на камерите с кръв по време на диастола. В резултат на това, развитието на венозна стаза, което води до повишен риск от образуване на тромби.
Възпалителният процес може да се разпространи в областта на миокарда, причинявайки дегенеративни промени в него. Тази патология се нарича миоперикардит. Разпространението на процеса на слепване е изпълнено със сливане на сърцето с близки органи, включително тъканите на хранопровода, белите дробове, гръдния кош и гръбначния стълб.
Стагнация перикардиална течност, по-специално с голямо количество кръв може да доведе до интоксикация неговите продукти от разпада, което води отново страдат различни органи и особено отделителните органи (бъбреци).
Но най-опасните в ексудативна и hydropericarditis с бързо нарастване на обема на течност в перикарда е състояние на сърдечна тампонада, която при липса на спешна ефективно лечение води до смърт на пациента.
Диагностика перикардна течност
Течността в перикарда не се счита за патологично състояние, ако нейното количество не надвишава общоприетите норми. Но веднага щом количеството изливане стане толкова голямо, че започва да причинява симптоми на сърдечна недостатъчност и други близки органи, не може да се забави.
Тъй като симптомите на перикардит може да приличат на различни заболявания пациентите търсят съвет от лекар, който, след медицински преглед, изследване на историята и да слушате на пациента насочва неговото назначаване кардиолог. Симптомите, които ще изискват от пациентите, има малко, че ще каже на истинската причина за болест, но ще бъде в състояние да прокара лекарят в правилната посока, тъй като повечето от тях все още показват, сърдечни проблеми.
Потвърдете, че предположението ще помогне на удара и слушането на сърцето. Потупването ще покаже увеличение на границите на сърцето, а слушането е слаб и тъп пулс на сърцето, което показва ограниченото движение на сърдечните структури поради натискането му.
Провеждането на лабораторни изследвания на кръвта и урината ще помогне да се оцени естеството на съществуващите здравословни проблеми, да се определи причината и вида на перикардита и да се оцени интензивността на възпалението. За тази цел са предписани следните тестове : клиничен и имунологичен анализ на кръвта, биохимия на кръвта, общ анализ на урината.
Но без физическа проверка с слушане, или лабораторни тестове не позволяват точна диагноза, защото те не ни позволяват да се прецени наличието на течност в перикарда и тяхната стойност, както и да се определи това, което се свързва нарушаване на сърцето. Този проблем се решава чрез инструментална диагностика, много методи, които позволяват да се оцени ситуацията с най-малка подробност.
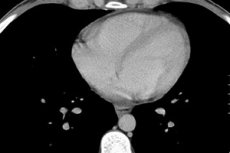
Основният метод за определяне не само на факта на наличието на течност в перикарда, но нивото му се счита за ехокардиография (ехокардиография). Такова изследване разкрива дори минимално количество трансудат (15 мл) за изясняване на промените в двигателната активност на сърдечните структури, удебеляване на слоевете на перикарда, сраствания в областта на сърцето и сливане с други органи.
Определяне на количеството течност в перикарда чрез ехокардиография
Обикновено перикардните листове не се допират един до друг. Тяхното отклонение трябва да бъде не повече от 5 мм. Ако ехокардиографията показва несъответствие до 10 мм, това се отнася до началния стадий на перикардит, 10 до 20 мм е умерен етап, повече от 20 е тежък.
При определянето на количествени характеристики на флуида в малко количество от перикардната каже, ако тя не надвишава 100 мл, до половин литър обем се счита за умерено, и над 0.5 L - голям. Голяма събиране на течност се изисква да притежават пункция на перикарда, която се извършва под надзора на ехокардиография. Част от евакуирана течност да премине микробиологични и цитология, което помага да се определи своето естество (трансудат има по-ниска плътност и ниско съдържание на протеин), наличието на инфекциозен агент, гной, кръвни злокачествени клетки.
Ако течността в перикарда се открие в плода, пункцията се извършва без да чака, докато бебето се роди. Тази сложна процедура трябва да се извършва стриктно под наблюдението на ултразвук, тъй като рискът от нараняване на майката или нероденото й дете е голям. Има обаче случаи, когато течността в перикардната кухина спонтанно изчезва и не се налага пробиване.
Някои данни за патологията могат да дадат и електрокардиограма (ЕКГ), защото екудативният и хроничният перикардит намалява електрическата активност на миокарда. Фондокардиографията може да предостави информация за сърдечни шумове, несвързани с нейното функциониране, и високочестотни трептения, които показват натрупването на течност в перикарда.
Ексудативен перикардит и хидроперикард с обем на течността повече от 250 ml също се определя на рогенгенограма за увеличаване на размера и промяна на силуета на сърцето, определено неразривно за неговата сянка. Промените в перикарда могат да се видят с ултразвук, компютърно или магнитно резонансно изобразяване на гръдния кош.
Диференциална диагноза
Тъй като течността в перикарда не се появява случайно и нейният външен вид е свързан с определени патологии, основна роля се дава на диференциалната диагноза, която позволява да се идентифицира причината за интензивен перикарден излив. Остър перикардит в неговите симптоми може да прилича на остър миокарден инфаркт или остър миокардит. Много е важно да се разграничат тези патологии един от друг, така че предписаното за диагностика лекарство да е ефективно.
Лечение перикардна течност
Както вече знаем, винаги има течност в перикарда и леко увеличение на нивото му е малко вероятно да повлияе на здравето на пациента. За да открие такива промени лекарят може случайно, след което иска да наблюдава пациента за известно време. Ако количеството течност се увеличава, но остава незначително, трябва да разберете причината, водеща до натрупване на излишък. Лечението на първо място ще бъде насочено към инактивиране на фактора, който е причинил патологична хидратация.
Когато пациентът ще бъде лекуван, зависи от тежестта на патологията. Остър перикардит се препоръчва да бъде лекуван в болница. Това трябва да помогне да се избегне сърдечна тампонада. Леки форми на патология с умерено количество трансудат или ексудат се лекуват на амбулаторна база.
Тъй като перикардитът е възпалителен процес, за да се намали секрецията на ексуда, е необходимо преди всичко да се спре възпалението. В повечето случаи може да се направи с нехормонални противовъзпалителни средства (НСПВС). Сред тях най-популярното лекарство е ибупрофен, който помага за отстраняването на топлината и възпалението, оказва положително влияние върху кръвния поток и се понася добре от повечето пациенти.
Ако причината за натрупване на течност в перикарда е станал исхемична болест на сърцето, лечението е по-ефективен от "диклофенак", "аспирин" и други лекарства, базирани на аспирин, което намалява вискозитета на кръвта. Възможно е също така да се използва индометацин, но това лекарство може да причини различни странични ефекти и усложнения, така че може да се използва само в екстремни случаи.
Ако НСПВС не дава желания резултат или е невъзможно поради някои причини, противовъзпалителната терапия се извършва с помощта на стероидни лекарства (най-често преднизолон).
Перикардитът се увеличава с течността, придружен от синдром на болката, който се отстранява с помощта на конвенционални аналгетици (Analgin, Tempalgin, Ketanov и др.). Диуретиците (най-често фуроземид) се използват за борба с отока. Но за да поддържа баланса на витамини и минерали, приемът на диуретици се допълва с калиеви препарати (например Asparka) и витамини.
Заедно с решаването на проблема с възпалението и течността в перикарда се третира основното заболяване. Ако това е инфекция, системната антибиотична терапия е задължителна. Предписвайте антибиотици пеницилин и цефалоспорин серия, с тежки гнойни инфекции дават предимство на флуорохинолони. Поради съпротивлението на много щамове на патогени на действието на конвенционални антибиотици, се използват все повече за лечение на нови видове антимикробни агенти, които проявяват чувствителност към повечето бактерии (едно от тези лекарства е "ванкомицин").
В идеалния случай, след пробиване на перикарда, трябва да се направи тест за течност, за да се определи вида на патогена и неговата устойчивост към антибиотиците, които трябва да се прилагат.
Ако ексудативният перикардит се развие на фона на туберкулозата, предписват се специални лекарства против туберкулоза. При туморните процеси цитостатиците ще бъдат ефективна помощ. Във всеки случай намалете отока и възпалението ще помогне на антихистамините, защото дори реакцията на организма към инфекциозния фактор се смята за алергична.
При остър перикард се показват стриктни легла и лека храна. Ако болестта има хроничен ход, ограничаването на физическата активност и диетата се предписва, когато се влоши.
При обобщаване на възпалителния процес е показана хемодиализа. При голям обем течност в перикарда се извършва пункцията (парацените), което е единственият начин безопасно да се изхвърли ненужната излишна течност. Пункцията може да бъде предписана със сърдечна тампонада, гнойна форма на перикардно възпаление и също така ако 2-3 седмично консервативно лечение не води до намаляване на течността между перикардните листове. Ако в ексудатът се открие гной, перикардната кухина се източва с антибиотици.
В някои случаи пробиването трябва да се извърши повече от веднъж. Ако възпалението не може да се потисне и течността в перикарда продължава да се натрупва, въпреки множеството пробиви, се предписва хирургично лечение - перикардектомия.
Физиотерапевтичното лечение на ексудатния перикардит не се извършва, тъй като може да влоши ситуацията. В рехабилитационния период са възможни упражнения и терапевтичен масаж.
По време на целия курс на лечение на острата форма на патология пациентът трябва да бъде под наблюдението на медицинския персонал. Той редовно се измерва чрез артериално и венозно налягане, а сърдечната честота (импулс) се следи. В хроничния ход на заболяването пациентът се препоръчва да има свое собствено устройство за измерване на кръвното налягане и пулса, което ще ви позволи да наблюдавате независимо състоянието си.
Лекарства при перикардите
Лечението на хидроперикарда, когато невъзпалителната течност се натрупва в перикарда, често не изисква специално лечение. Необходимо е само да се отстранят провокиращите фактори и количеството течност се връща към нормалното. Понякога болестта изчезва спонтанно без лечение. В други случаи се използват лекарства против едем ("Спиронолактон", "Фуроземид" и др.).
Фуроземид
Бързодействащ диуретик, често предписан за едематозен синдром, свързан със сърдечносъдови патологии. Той няма никаква тежест върху бъбреците, което му позволява да се използва дори при бъбречна недостатъчност. В допълнение към диуретичния ефект стимулира разширяването на периферните кръвоносни съдове, което прави възможно не само отстраняване на подуване, но и намаляване на високото кръвно налягане.
Лекарството може да се предписва като хапче (40 mg всяка сутрин или през ден) или като инжекция. Максималната допустима дневна доза на лекарството в таблетките е 320 mg. В този случай лекарството трябва да се приема два пъти дневно. Интервалът между таблетките трябва да бъде 6 часа.
Инжекционен разтвор на фуроземид може да се приложи интрамускулно или интравенозно (като бавна инфузия). Тази практика се прибягва до тежко подуване и риск от сърдечна тампонада. Веднага след като отокът намалява, преминават към перорално приложение на лекарството. Сега наркотикът се прилага веднъж на 2-3 дни. Дневната доза на лекарството за инжектиране може да варира от 20 до 120 mg. Множество на приложение - 1-2 пъти дневно.
Инжекционната терапия с лекарството се извършва за не повече от 10 дни, след което пациентът започва да дава хапчето преди стабилизиране на състоянието.
Въпреки факта, че един от рисковите фактори за развитието на хидроперикардит е бременност, лекарството през първата половина на лекарите не го препоръчва. Фактът, че диуретици допринасят за отстраняване от тялото калиеви соли, натриев хлорид и други електролити, необходими за организъм, който може да повлияе неблагоприятно феталното развитие, формиране на основните системи което настъпва по време на този период.
Забранени прилага лекарството и калиев дефицит в тялото (Хипокалиемията), чернодробна кома, критичен стадий на бъбречна недостатъчност, обструкция на пикочните пътища (стеноза, уролитиаза и т.н.).
Приемането на лекарството може да причини следните неприятни симптоми: гадене, диария, падаща AD, временна загуба на слуха, възпаление на съединителната тъкан на бъбреците. Загубата на течност ще бъде повлияна от жажда, замаяност, мускулна слабост, депресия.
Диуретичното действие се придружава от следните промени в организма: намаляване на нивата на калий, увеличават съдържанието урея в кръвта (хиперурикемия), темпове на растеж в кръвната захар (хипергликемия), и т.н.
Ако е възпалителния процес в перикарда, при което листовете между торби фетален ще голямо количество ексудат, деконгестанти и антихистамини терапия допълват противовъзпалителни средства (НСПВС или кортикостероиди).
Ибупрофен
Нестероидно противовъзпалително и антиревматично лекарство, което помага за намаляване на температура и повишена температура (понижаване на температурата), намалява отока и възпалението, облекчава болката с лек и умерен интензитет. Понякога тези ефекти са достатъчни за лечение на неинфекциозния характер на перикардита.
Препаратът се освобождава под формата на таблетки в черупки и капсули, предназначени за орално приложение. Вземете лекарства след хранене, за да намалите дразнещия ефект на НСПВС върху стомашната лигавица.
Задайте лекарството Ибупрофен в количество от 1-3 таблетки на 1 прием. Множеството лекарства се предписва от лекар и обикновено е 3-5 пъти на ден. При деца под 12-годишна възраст дозата се изчислява на 20 mg на килограм от теглото на детето. Дозата се разделя на 3-4 равни части и се приема през деня.
Максималната дневна доза от лекарства за възрастни - 8 таблетки от 300 mg, за деца над 12 години - 3 таблетки.
Противопоказания за употреба на лекарства са: индивидуална чувствителност към лекарството или неговите компоненти, остър стадий стомашно-чревни язви, заболявания на зрителния нерв и някои увреждане, аспирин астма, цироза на черния дроб. Не се предпише лекарство с тежка сърдечна недостатъчност, устойчиви повишаване на кръвното налягане, хемофилия, лоша съсирването на кръвта, левкопения, хеморагична диатеза, загуба на слуха, вестибуларни нарушения и т.н.
На децата се разрешава да дават хапчета на възраст от 6 години, бременни жени - до третото тримесечие на бременността. Възможностите за използване на лекарството по време на кърменето се обсъждат с лекаря.
Трябва да се внимава при повишено ниво на билирубин, дефицит на черен дроб и бъбрек, кръвни заболявания с неопределен характер, възпалителни патологии на храносмилателната система.
Лекарството се прехвърля добре от повечето пациенти. Нежеланите реакции се срещат рядко. Обикновено те се проявяват под формата на гадене, повръщане, поява на киселини, дискомфорт в епигастралния регион, диспептични явления, главоболия и замайване. Има съобщения за редки алергични реакции, особено на фона на непоносимост към НСПВС и ацетилсалицилова киселина.
Значително по-рядко (в изолирани случаи) се наблюдава намаляване на слуха, появата на шум в ушите, оток, повишено кръвно налягане (обикновено при пациенти с хипертония), нарушения на съня, хиперхидроза, отоци и др.
Сред кортикостероидите при терапията на перикардита най-често се използва преднизолон.
Преднизолон
Противовъзпалително хормонално лекарство, което успоредно антихистаминово, антитоксично и имуносупресивно действие, което допринася за бързо намаляване на интензивността на възпалителните симптоми и болка. Подпомага повишената продукция на кръвна глюкоза и инсулин, стимулира превръщането на глюкозата в енергия.
Лекарството за различни заболявания, които причиняват образуването на голямо количество течност в перикарда, може да бъде предписано за перорален прием, както и за инжектиране (интрамускулно, интравенозно, интраартикуларно инжектиране).
Ефективната доза на лекарството се определя от лекаря в зависимост от тежестта на патологията. Дневната доза за възрастни обикновено не надвишава 60 mg, за деца над 12 години - 50 mg, за бебета - 25 mg. При тежки аварийни състояния, тези дози могат да бъдат малко по-високи, лекарството се прилага интравенозно бавно или инфузия (по-малко интрамускулно).
Обикновено 30 до 60 mg преднизолон се прилага едновременно. Ако е необходимо, след половин час процедурата се повтаря. Дозата за интраартикуларно приложение зависи от размера на ставата.
Лекарството е предназначено за лечение на пациенти на възраст над 6 години. Лекарството не се предписва за свръхчувствителност към него, инфекциозни и паразитни заболявания, вкл. Активен стадий на туберкулоза и ХИВ инфекция, някои заболявания на стомашно-чревния тракт, хипертония, хронична сърдечна недостатъчност или ddekompensirovannyh диабет, нарушения на производството на хормони на щитовидната жлеза, болест на Кушинг. Опасност прилагане на лекарства в тежки чернодробни и бъбречни патологии, остеопороза, костно-мускулната система болести х с намаляване на тон им и активни психични заболявания, затлъстяване, полиомиелит, епилепсия, дегенеративни патологии на очите (катаракта, глаукома).
Не използвайте лекарството в периода след ваксинацията. Възможно е лечение с преднизолон 2 седмици след ваксинацията. Ако впоследствие се изисква ваксина, това може да стане само 8 седмици след кортикостероидното лечение.
Противопоказание за лекарството е наскоро прехвърления миокарден инфаркт.
По отношение на нежеланите реакции те се появяват главно при дългосрочно лечение с лекарството. Но лекарите обикновено се опитват да сведат до минимум курса на лечение, докато има различни усложнения.
Факт е, че преднизолонът може да измие калций от костите и да пречи на неговата смилаемост и вследствие на това развитието на остеопороза. В детството това може да се прояви чрез забавяне на растежа и слабост на костите. Също така, дългосрочното приемане може да покаже мускулна слабост, различни сърдечно-съдови нарушения, повишено вътреочно налягане, увреждане на оптичния нерв, недостатъчност на надбъбречната кора, могат да причинят припадъци. Стероидът стимулира производството на солна киселина, в резултат на което киселинността на стомаха може да се увеличи с появата на възпаление и язви на лигавицата.
При парентерално приложение, преднизолонният разтвор по никакъв начин не се смесва в една спринцовка с други лекарства.
Ако перикардитът има инфекциозен характер, по-точно причината му е бактериална инфекция, предписват ефективни антибиотици.
Ванкомицин
Едно от иновативните лекарства от нова група антибиотици - гликопептиди. Неговата особеност е липсата на устойчивост на лекарството в по-голямата част от Грам-положителни бактерии, което прави възможно използването му в случай на стабилността на инфекциозен агент към пеницилини и цефалоспорини, които обикновено се предписват за бактериален перикардит.
Лекарството Ванкомицин под формата на лиофилат, който след това се разрежда до необходимата концентрация с физиологичен разтвор или 5% разтвор на глюкоза, се прилага главно като капкомер. В рамките на един час се препоръчва бавно въвеждане. Обикновено, концентрацията на разтвора се изчислява като 5 мг на милилитър, но както се препоръчва граница, концентрацията на разтвора може да се удвои Когато оток и голямо количество течност в перикардната въвеждането в телесната течност. Скоростта на прилагане на лекарството остава постоянна (10 mg на минута).
Лекарството, в зависимост от дозата (0,5 или 1 g) се прилага на всеки 6 или 12 часа. Дневната доза не трябва да надвишава 2 g.
Деца до 1 седмица от лекарството могат да се прилагат в начална доза от 15 mg на килограм тегло, след това дозата се намалява до 10 mg на kg и се прилага на всеки 12 часа. Децата не променят дозата в продължение на един месец, но интервалът между администрациите е намален до 8 часа.
По-големите деца получават медикаменти на всеки 6 часа при доза от 10 mg на килограм. Максималната концентрация на разтвора е 5 mg / ml.
"Ванкомицин" не е предназначен за перорално приложение. Той не се освобождава в такива форми поради слабо усвояване на храносмилателния тракт. Но ако е необходимо, лекарството се прилага перорално, разреждайки лиофилата от флакона с 30 грама вода.
В тази форма лекарството се приема 3-4 пъти на ден. Дневната доза не трябва да надвишава 2 грама. Единична доза се изчислява като 40 mg на килограм от теглото на детето. Продължителността на лечението за деца и възрастни не надвишава 10 дни, но не по-малко от седмица.
Противопоказанията за лекарството са много малки. Тя не се предписва за индивидуална чувствителност към антибиотика и в първия триместър на бременността. Започвайки от 4-ия месец на бременността, лекарството се предписва съгласно строги указания. От кърменето за периода на лечение, "Ванкомицин" трябва да бъде изоставен.
С бавното прилагане на лекарството за един час, страничните ефекти обикновено не се развиват. Бързото приложение на лекарството е изпълнено с развитието на опасни състояния: сърдечна недостатъчност, анафилактични реакции, колапс. Понякога има реакции от страна на стомашно-чревния тракт, шум в ушите, временно или постоянно увреждане на слуха, синкоп, парестезия, промени в кръвта, мускулни спазми, треска и т.н. Появата на нежелани симптоми се свързва с дългосрочно лечение или прилагане на големи дози от лекарството.
Изборът на лекарства с натрупване на течност в перикарда е изцяло в компетенцията на лекаря и зависи от причината и характера на патологията, която е причинила такова разстройство, тежестта на заболяването, съпътстващите патологии.
Алтернативно лечение
Трябва да кажа, че изборът на алтернативни рецепти, ефективни в перикарда, не е толкова голям. От дълго време е доказано, че е невъзможно да се лекуват сърдечни патологии само с билки и конспирации, особено когато става въпрос за инфекциозния характер на болестта. Но с подуване и възпаление, алтернативни лекарства могат да ви помогнат да го разберете.
Най-популярната рецепта за перикарден е инфузията на млади игли, която се приписва със седативен и антимикробен ефект. Тази рецепта ефективно премахва възпалението в перикарда и по този начин намалява обема на течността в него. Това е отлична вреда за лечението на възпалението на вирусната етиология. Той може да се използва за бактериален ексудативен перикардит, но само като допълнение към антибиотичното лечение.
За инфузии ние изваждаме нарязани игли от всякакви иглолистни дървета в количество от 5 супени лъжици, напълваме ги с ½ литър вряща вода и оставяме да стоят на слаб огън за 10 минути. Изваждаме състава от огъня и го слагаме на топло място за 8 часа. Протягайки "лекарството", ние го приемаме, след като ядем 100 грама 4 пъти на ден. Тя дава сила на организма да се бори със самата болест.
Можете да опитате да направите тинктура от ядки. 15 бр. Нарязани орехи изсипете бутилка (0,5 литра) водка и настоявайте 2 седмици. Готовата тинктура приема 1 супена лъжица (1.5 чаени лъжички) след закуска и вечеря. Тинктура преди употреба трябва да се разреди в 1 чаша вода.
Добра помощ за премахване на симптомите на билкови заболявания, включително билки с диуретик, успокоително, противовъзпалително и усилващо действие. Например, колекция от цветя от вар, глог и невен, копър семена, овесена слама. Една чаена лъжичка от колекцията е пълна с чаша вряла вода и ние настояваме в огъня за 3 часа. Готово лекарство за един ден, разделено на 4 разделени дози. Вземете инфузията трябва да бъде половин час преди хранене.
Или друга колекция, включително цветя на глог и лайка, както и трева от майка и краставица. Взимаме 1,5 супени лъжици. Събирайки ги с 1,5 чаши вряла вода и оставете на топло място за 7-8 часа. Филтрираната инфузия взема половин чаша три пъти дневно след един час след хранене.
Лечението с билки при такива опасни и тежки патологии като възпаление на перикарда или сърдечните мембрани не може да се възприема като основен метод за лечение, особено в острия стадий на заболяването. Рецептите на алтернативната медицина се препоръчват да се използват, когато основните симптоми на заболяването донякъде поевтиняват. Те също ще помогнат за предотвратяване на сърдечните заболявания, както и за укрепване на имунитета.
Хомеопатия
Изглежда, че ако алтернативно лечение за перикардит, чиято характеристика симптом е течност в перикарда в размер на 100 или повече мл, не е толкова ефективен, освен ако хомеопатията може да направи разлика, защото неговите продукти също съдържат само естествени съставки, които не се считат за силни лекарства? Но някои хомеопатични лекари казват, че е възможно да се лекува перикардит, като се използват хомеопатични лекарства. Вярно е, че такова лечение ще бъде дълго и финансово скъпо, тъй като при назначаването ще има намаление от няколко далеч от евтини хомеопатични лекарства.
В началото на заболяването с повишаване на телесната температура и повишена температура се предписва лекарството Aconite. Той е показан за болки, които са по-лоши при вдишване и придвижване, не позволяват на пациента да почива през нощта. Може да има и суха кашлица. Често употребата на един Aconite премахва симптомите на перикарда, но понякога лечението трябва да продължи.
Бриони се предписва в случаите, когато сух перикардит преминава в ексудативния. Това е показано с изразена жажда, силна болка в сърцето, лаенето на пароксизмална кашлица, невъзможност за дишане дълбоко.
Кали karbonikum предписано след неуспех на Aconite и Bryonia или забавяне в търсенето на медицинска помощ, когато пациентът се компресира от болката в сърцето си, там е страх от смъртта, пулса става слаб и неравномерен, има подуване на корема.
Ако течността в перикарда се натрупва бавно, предпочитание се дава на препарата Апис, който е ефективен при остра болка, болка в сърцето, която става по-силна при топлина, лошо уриниране и липса на жажда.
С натрупването на известно количество ексудат в перикардната кухина, чийто обем вече не е намалял в продължение на няколко дни, но практически няма болка и температура, се показва съставът Kantaris. За него, що се отнася до предишното лекарство, е характерно лошо уриниране.
Cantharis не може да се приема със силна болка в сърцето и тахикардия.
Ако лечението не е представил на желания резултат и болестта продължава да прогресира предпише по-силни лекарства: Kolhikum, Arsenicum албум, сяра, Натрий miriatikum лнконодии, Tuberculinum. Тези лекарства помагат за прочистване на организма от токсини, ще мобилизира своята вътрешна сила, дават възможност да се намали въздействието на генетично предразположение, за да се предотврати повторната поява на болестта.
За лечението на хронична перикардит хомеопат може да предложи лекарства като Rhus Tox, Ranukulyuz bulbozes, Asterias тубероза, калциев flyuorikum, Silicea, Aurum.
Планът за лечение с индикация за ефективни лекарства и техните дозировки е разработен от хомеопатичен лекар поотделно, въз основа на симптомите на заболяването и конституционните характеристики на пациента.
Предотвратяване
Предотвратяването на перикардита е за предотвратяване на патологии, усложнение от което може да бъде натрупване на ексудат или невъзпалителна течност в перикарда. Това е укрепване на имунната система, преди всичко, на своевременното и пълно лечение на вирусни, бактериални, гъбични и паразитни болести, активен здравословен начин на живот, който насърчава нормализиране на обмяната на веществата в тъканите на тялото, правилното балансирана диета.
Течността в перикарда може да се формира по много причини. Някои от тях могат да бъдат предупредени, други не зависят от нас. Но във всеки случай, превантивни мерки, описани по-горе ще ви помогне да се поддържа здравето за дълго време, и ако е така, за да се избегне развитието на перикардит не е възможно (например в патологията на травматично план или постоперативни усложнения), лечение на заболявания със силен имунитет ще тече по-бързо и лесно, тъй като има вероятност от повторение ще бъде неприлично ниско.
Прогноза
Ако говорим за хидроперикардия, прогнозата за това заболяване обикновено е благоприятна. Много рядко води до сърдечна тампонада, освен в пренебрегвани случаи, ако течността в перикарда се събра в критични количества.
Що се отнася до другите видове перикардит, всичко зависи от причините за патологията и своевременността на лечението. Вероятността за смъртоносен резултат е висока само при сърдечна тампонада. Но при липса на подходящо лечение, остър ексудативен перикардит заплашва да премине в хронична или констриктивна форма, при която се нарушава подвижността на сърдечните структури.
Ако възпалението се разпространи от перикарда до миокарда, съществува голям риск от развитие на предсърдно мъждене и тахикардия.


 [
[