Медицински експерт на статията
Нови публикации
Полиостеоартрит на ставите
Последно прегледани: 29.06.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
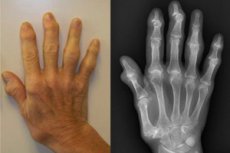
Остеоартритът, или полиостеоартритът на ставите, е лезия на множество подвижни стави - както междупрешленни, така и периферни, малки и големи. Основата за развитието на патологията е процесът на генерализирана хондропатия. На фона на промени в механичната устойчивост на хрущялната тъкан се развиват множество лезии на ставните елементи. Рисковете от патология се увеличават с възрастта, както и при прекомерни натоварвания, травми, операции, фонови патологии (включително ендокринни и хормонални). [ 1 ]
Епидемиология
Полиостеоартритът се отнася до хетерогенни патологии с различна етиология, но сходни биоморфологични и клинични характеристики. В основата на заболяването е лезията на всички ставни компоненти, хрущялите на няколко стави, както и на субхондралната кост, лигаментния апарат, синовиалната мембрана, бурсата и периартикуларните мускули.
Патологията се изучава активно, но разпространението ѝ не е ясно дефинирано. Смята се, че заболяването засяга до 20% от световното население, като през последните десетилетия се наблюдава статистическо увеличение от поне 30-35%.
Клиничните симптоми се срещат предимно при възрастни хора над 60-годишна възраст (според различни данни - от 55 до 70 години). Характерна рентгенологична картина се открива при 35-45% от мъжете и 25-30% от жените на 60-годишна възраст, както и при 80% от пациентите над 75 години. [ 2 ], [ 3 ]
При жените по-често се засягат коленните стави, гръдният и шийният отдел на гръбначния стълб, ставата в основата на големия пръст на крака и ставите на пръстите на ръцете и краката. При мъжете се засягат предимно тазобедрените, китковидните и глезенните стави, както и темпоромандибуларната става и лумбалната част на гръбначния стълб.
Полиостеоартритът често е индикация за ендопротезиране, а в повечето случаи полиостеоартритът води до преждевременна загуба на функция и инвалидност. [ 4 ]
Причини полиостеоартрит на ставите
Полиостеоартритът се счита за полиетиологично заболяване, т.е. има не една, а редица възможни причини за развитието си. В този случай за действителна причина се счита нарушената биологична характеристика на хрущялната тъкан, която е причинена и от следните фактори:
- Обща недостатъчност на регенерационните процеси, активиране на деструктивни реакции на хрущяла, което в много случаи е с идиопатичен произход (причината е неизвестна);
- Други патологии и патологични състояния в организма;
- Прекомерно натоварване на опорно-двигателния апарат, редовно претоварване (например, ако човекът е с наднормено тегло);
- Хормонален дисбаланс (например, жени в менопауза);
- Травми и наранявания на ставите;
- Операция на ставите (независимо от първоначалния успех на операцията).
Етиологичният фактор може да бъде както естественото стареене на тъканите, така и появата на съответни промени при млади хора (т.нар. преждевременно стареене на организма) в резултат на нарушения на трофиката на хрущяла. Тези процеси водят до бързо износване на хрущялната тъкан. С развитието на полиостеоартрит се наблюдава натрупване на соли в периартикуларните структури, изкривяване на ставата и възпалителна реакция на ставната бурса.
Полиостеоартритът в повечето случаи се комбинира с други дегенеративни патологии на опорно-двигателния апарат - по-специално с остеохондроза, деформираща спондилоза. Етиологията не е напълно изяснена, но факторите, които водят до развитието на полиостеоартрит, се разделят на наследствени и придобити фактори. [ 5 ]
Рискови фактори
Прави се разлика между първичен и вторичен полиостеоартрит. Основните фактори, които провокират развитието на първична патология, включват:
- Прекомерно или повтарящо се натоварване, което значително надвишава физическия капацитет на хрущяла (по-специално, това включва интензивен спорт или тежък физически труд);
- Наднормено тегло.
Вродена патология, водеща до нарушение на ставната биомеханика и нарушено адекватно разпределение на векторите на натоварване върху ставния хрущял, може да се прояви по следния начин:
- Вродена дисплазия;
- С деформиращи заболявания на гръбначния стълб;
- С дефекти в развитието на скелета;
- С недоразвитие и повишена подвижност на лигаментния апарат.
Освен това, структурата на хрущялната тъкан може да се промени в резултат на микротравми, нарушена микроциркулация, травматични увреждания (вътреставни фрактури, сублуксации и дислокации, хемартроза).
Вторичният полиостеоартрит често се провокира:
- Възпалителни заболявания (инфекции или травматично възпаление);
- Вродена ставна дисплазия и нарушено развитие на ставите;
- Нестабилност (включително посттравматична нестабилност);
- Ендокринни патологии (напр. захарен диабет);
- Метаболитни нарушения (подагра, хемохроматоза);
- Костна некроза;
- Тежка интоксикация или ревматологични патологии.
Например, полиостеоартритът често се среща при пациенти с ревматоиден артрит, системен лупус еритематозус, хематологични заболявания (хемофилия).
Патогенеза
При полиостеоартрит ставният хрущял е основната лезия. Ставите се образуват от ставни костни повърхности, покрити с хрущялна тъкан. По време на двигателна активност хрущялът действа като вид амортисьор, който намалява натиска върху костните стави и осигурява плавното им движение една спрямо друга. [ 6 ]
Хрущялната структура е представена от влакна на съединителната тъкан, свободно локализирани в матрицата. Това е желеобразно вещество, образувано от гликозамингликани. Благодарение на матрицата, хрущялът се подхранва и увредените влакна се възстановяват.
По своята структура хрущялът наподобява гъбесто вещество - в покой той абсорбира течност, а в процеса на натоварване изтегля влага в ставната кухина, сякаш я смазва.
През годините на живот хрущялът трябва да реагира и да понася огромно количество натоварване, което постепенно води до промени и разрушаване на отделни влакна. Ако ставата е здрава, увредените структури се заместват в същото количество от нови влакна. Ако балансът между образуването на нов строителен материал и разрушителните процеси в хрущялната тъкан е нарушен, се развива полиостеоартрит. Увреденият хрущял губи абсорбционния си капацитет, ставата става по-суха. Наблюдават се и патологични промени в костната тъкан: образуват се остеофити като реакция на изтъняването на хрущяла чрез увеличаване на ставните повърхности. В резултат на тези процеси деформацията на ставата се увеличава.
При полиостеоартрит едновременно се засягат няколко стави. Това могат да бъдат малки стави на ръцете и краката, опорни стави (коксартроза, гонартроза). [ 7 ]
Симптоми полиостеоартрит на ставите
Заболяването се характеризира с бавно прогресиране. Острите периоди на подуване на ставите са нетипични. Най-често първите признаци се появяват постепенно, след което бавно прогресират.
Клиничната симптоматика при полиостеоартрит е представена от болка в ставите с механична честота - т.е. болковият синдром възниква по време на движения поради триене между ставните повърхности. Болката става по-интензивна в края на работния ден, по-близо до вечерта, понякога през първата половина на нощта (пречи на съня, става причина за безсъние). Сутрин, след почивка, болезнените признаци практически "изчезват", възобновявайки се отново след физическа активност.
Полиостеоартритът на малките стави и някои големи стави може да бъде съпроводен с попадане на фрагменти от болен хрущял или части от маргинални израстъци в ставните кухини, което води до появата на така наречената блокова болка - тоест усещане за "залепване", особено при повтарящи се движения на крайниците.
Понякога пациентите съобщават за наличие на хрускане по време на двигателна активност, въпреки че това не е специфичен признак. Възможно е да има скованост след почивка, но това състояние не е продължително (не повече от половин час) и локализирано (в една става или в ограничена група стави), което е отличителен белег от възпалителни патологични процеси.
По време на прегледа може да се обърне внимание на нарушение на формата и контура на ставите (деформации на крайниците). Например, полиостеоартритът на колянната става често е съпроводен с образуване на О-образни крачета, което се обяснява със стесняване на ставната цепка на медиалната част. Полиостеоартритът на ставите на ръцете може да се прояви с нодуларни образувания по антеролатералните повърхности на проксималните и дисталните интерфалангеални стави (възли на Бушар и Геберден).
При определяне на обема на пасивните и активните двигателни умения се установява изразено ограничение, което се влошава с времето. При палпиране на ставите може да се установи крепитация (болезнено хрускане). Палпацията на меките тъкани в близост до засегнатите стави позволява да се открият локално болезнени места в областта на прикрепване на лигаментния апарат, бурсата, сухожилията. Този симптом се обяснява с прекомерно напрежение на някои мекотъканни елементи поради променена конфигурация на ставите.
В някои случаи полиостеоартритът на големите стави може да бъде придружен от синовит - образуване на ставен излив, въпреки че няма дифузен болков синдром, типичен за артрит. При анализ на синовиалната течност могат да се открият признаци на възпаление (при полиостеоартрит течността е бистра, броят на левкоцитите е по-малък от 2000 на 1 mm³).
Полиостеоартритът на тазобедрената става или други натоварени стави е предимно симетричен. Асиметрията се открива по-често при пациенти с остеоартрит с друга етиология или при вторичен полиостеоартрит.
Лезията обикновено засяга следните ставни групи:
- Тазобедрена става - в около 40% от случаите;
- Колянна става - в 30-35% от случаите;
- По-рядко, интерфалангеални, карпално-карпални, акромиално-ключични, метатарзофалангеални и междупрешленни стави.
Полиостеоартритът на пръстите се характеризира със следните клинични прояви:
- Образуване на уплътнени нодули по страничните повърхности на дисталните интерфалангеални стави (т.нар. нодули на Хеберден), по външно-латералната повърхност на проксималните интерфалангеални стави (нодули на Бушар). При поява на нодули се наблюдава усещане за парене, изтръпване, изтръпване, като тази симптоматика изчезва след образуването на нодуларните елементи.
- Синдром на болката и относителна вътреставна скованост, недостатъчен двигателен обем.
Ако при пациента се наблюдава образуването на гореспоменатите възли, тогава в тази ситуация се говори за неблагоприятния ход на патологията.
В повечето случаи метакарпалната става се открива при пациенти в менопаузалния период. В този случай по-често се диагностицира двустранна полиостеоартроза, която е съпроводена с болка в областта на свързването на метакарпалната и трапецовидната кост при извършване на движения с палеца. В допълнение към болката, двигателният обем често е ограничен, появява се хрускане. При силен и пренебрегнат патологичен процес ръката е изкривена.
Що се отнася до стъпалата на долните крайници, могат да бъдат засегнати много малки стави, субталарни връзки, кубоидно-бедрена става, метатарзална става и връзки. Полиостеоартритът на стъпалата „се издава“ чрез следните симптоми:
- Болка, възникваща след продължително ходене, стоене, след претоварване;
- Подуване и зачервяване на кожата в засегнатите ставни области;
- Болезнена реакция на ставите към внезапна промяна на метеорологичните условия, към излагане на хладен въздух или вода;
- Хрускане на краката по време на движение;
- Бърза умора на краката, сутрешна скованост;
- Появата на мазоли по стъпалото.
В резултат на деформацията на ставите, човек може да изпита промяна в походката, удебеляване на пръстите и костни свръхрастеж.
Полиостеоартритът на тарзалното стъпало се проявява с болка и ограничаване на движението на палеца. Освен това ставата често се деформира, става податлива на наранявания (включително при носене на обувки). Често възникват възпалителни процеси (бурсит).
Полиостеоартритът на глезена е склонен към бавно, постепенно прогресиране, с нарастващи симптоми в продължение на няколко години:
- Появява се болка, дърпаща, болезнена, с постепенно увеличаване на интензивността;
- Промени в походката, куцане;
- Движенията стават сковани (особено сутрин);
- Ставата е изкривена.
Не е трудно да се забележи, че основните прояви на полиостеоартрит с всяка локализация протичат приблизително еднакво. Наблюдава се болка в ставата, усещана в дълбочината на структурата, усилваща се с натоварване, по време на спортна тренировка или друга физическа активност и намаляваща по време на почивка. Сутрин ставите са слабо разгъваеми, усеща се хрущене. Постепенно болката се увеличава, а движенията стават все по-ограничени. [ 8 ]
Етапи
Развитието на полиостеоартрит преминава през следните етапи:
- Полиостеоартритът от първа степен се характеризира с наличието на малки морфологични вътреставни промени - по-специално, фиброзната тъканна структура. Има болка по време на физическа активност, а рентгеновите снимки показват стесняване на ставната празнина.
- Полиостеоартритът от втора степен се проявява с постоянен болков синдром в областта на засегнатите стави. Рентгеновата картина се състои в ясно стесняване на ставната празнина, поява на остеофити. Повърхността на хрущяла става неравна.
- Полиостеоартритът на ставите от 3-та степен се проявява не само със синдром на болка, но и с нарушена функция на ставите. Хрущялът изтънява, може да има рязко намаляване на обема на синовиалната течност.
- При четвъртата степен на заболяването остеофитите блокират засегнатите стави, движенията стават невъзможни.
Форми
Първичният полиостеоартрит се диагностицира, ако патологични промени в структурата на ставния хрущял възникнат без конкретна причина - тоест самата патология е „стартер“.
Вторичният полиостеоартрит се развива в резултат на травматично увреждане или заболяване (ревматоиден артрит, асептична некроза, метаболитни патологии и др.).
Деформиращият полиостеоартрит е заболяване, което протича с болезнена или безболезнена деформация на ставите, на фона на задоволителна или силно нарушена функция на ставите. Деформацията обикновено е ясно изразена, определя се визуално и в ранните стадии се открива в хода на рентгенологичната диагностика.
Полиостеоартритът нодоза е съпроводен с образуването на плътни възли - т.нар. възли на Хеберден. Те представляват костни образувания по ставните ръбове и могат да бъдат болезнени в началните етапи. С нарастването им болката отшумява, но деформацията остава.
Генерализираният полиостеоартрит е най-сложната и тежка форма на заболяването, която е съпроводена с увреждане на много малки и опорни стави. Тази патология се характеризира с най-неблагоприятна прогноза. [ 9 ]
Усложнения и последствия
При липса на навременна медицинска помощ, полиостеоартритът може да се превърне в причина за инвалидност, увреждане. Пациентите страдат от:
- От тежки изкривявания на ставите;
- От загуба на подвижност на ставите;
- От скъсяване на крайниците (особено при гонартроза и коксартроза).
Често пациентите имат промяна в стойката и походката, има проблеми с гръбначния стълб, има болка в долната част на гърба, врата, зад гръдната кост.
Забавянето на лечението може да доведе до развитието на:
- Периартрит (възпаление на тъканите около засегнатата става);
- Синовит (възпаление на синовиалната мембрана);
- Коксартроза (трайно увреждане на тазобедрената става).
С появата на възпаление рискът от пълно обездвижване на ставата се увеличава значително, което може да е първата стъпка към формирането на тежка инвалидност. Пациентът губи способността си да се движи без помощни средства (проходилки, патерици) и понякога дори се обездвижва.
Полиостеоартритът, засягащ средните и големите стави, значително влошава качеството на живот и често води до инвалидност. Разрушителният процес протича доста бързо, ставите се износват без шанс за възстановяване. За да се предотврати това и своевременно да се спре разрушаването, не бива да се отлага посещението при специалист. За успех в лечението е необходимо заболяването да се идентифицира възможно най-рано, което ще забави износването на ставните структури и ще отложи необходимостта от хирургическа интервенция. [ 10 ]
Диагностика полиостеоартрит на ставите
Диагнозата полиостеоартрит се поставя от ортопед-травматолог, когато на фона на рентгенови находки се открият типични клинични симптоми. Рентгеновите изображения разкриват дистрофични промени в хрущяла на ставите и съседните кости. Ставната празнина е стеснена, костната повърхност е деформирана (може да е сплескана), появяват се кистоподобни израстъци. Наблюдават се субхондрална остеосклероза, остеофити (образувания на костна тъкан). Възможна е ставна нестабилност: осите на крайниците са изкривени, образуват се сублуксации.
Ако радиологичното изследване не покаже пълна картина на заболяването, на пациента се предписва компютърна томография и магнитен резонанс. При съмнение за вторичен полиостеоартрит са показани консултации с други специалисти, като ендокринолог, хематолог, хирург, ревматолог.
Анализите в лабораторията са представени от следните тестове:
- Общ кръвен тест с определяне на нивото на еритроцитите, левкоцитите, тромбоцитите, хемоглобина с цел диагностициране на възпалителния процес;
- Скорост на утаяване на еритроцитите - демонстрира активността на възпалителната реакция в организма;
- Определяне на ревматоиден фактор - за диференциация с автоимунни патологии;
- С-реактивен протеин и фибриноген - за диагностициране на тъканно възпаление.
Инструменталната диагностика при полиостеоартрит е представена главно чрез рентгенография: визуализира се степента на деформация на ставата и стесняването на празнината. Освен това може да се предпише магнитно-резонансна томография или артроскопия, но само в диагностично сложни и неясни ситуации. [ 11 ]
Диференциална диагноза
Разликите между полиостеоартрит и възпалителни ставни патологии са обобщени в следната таблица:
Полиостеоартрит |
Възпалителни патологии |
Болката се появява само при усилие, може да има начална болка (при първите движения). |
Болковият синдром е обезпокоителен в покой и постепенно отшумява по време на движения („ходене“). |
Болката отшумява до сутринта. |
Синдромът на болката се появява сутрин, понякога става причина за ранно събуждане на пациента. |
Носещите стави (колянни, тазобедрени) са по-често засегнати. |
Синовиалните стави (лакти, стъпала, ръце и др.) могат да бъдат засегнати. |
Болката е строго локализирана. |
Болката е дифузна, разпръсната. |
Влошаването се увеличава постепенно. |
Курсът е остър, подобен на атака. |
Подобрението настъпва след редовен прием на обезболяващи. |
Подобрението настъпва след прием на противовъзпалителни лекарства. |
Сутрешната скованост отсъства или е краткотрайна (до половин час). |
Сутрешната скованост е налице и е различна по продължителност (средно около час). |
Наблюдава се хрущене на ставите, поява на костни израстъци, при нормално общо здравословно състояние. |
Отбелязват се оток на меките тъкани, подуване и общо благополучие. |
Синовитът не е интензивен. Рентгенологично се наблюдават признаци на периартикуларна остеосклероза и маргинални костни свръхрастявания, стесняване на ставната празнина. |
Налице е синовит, отбелязват се значителни лабораторни промени в параметрите на острата фаза. Рентгенологично се установяват остеопороза, ерозии на ставите. Ставната празнина е стеснена или разширена. |
Към кого да се свържете?
Лечение полиостеоартрит на ставите
Лечението на полиостеоартрит е продължително и сложно. В началния етап на патологичния процес често е възможно да се забави развитието му с помощта на медикаменти и физиотерапия. Напредналите патологии обикновено не се поддават на консервативни ефекти, така че за решаване на проблема се използва хирургическа интервенция.
Като цяло, сред възможните терапевтични интервенции се използват:
- Лекарства;
- Физиотерапия, физиотерапия;
- Хирургичен метод.
Медикаментозното лечение е насочено към облекчаване на болката и възстановяване на хрущяла, засегнат от полиостеоартрит. Известно е, че синдромът на болката значително влошава качеството на живот на пациента, ограничавайки двигателната му активност. Поради това на пациентите повсеместно се предписват аналгетици и противовъзпалителни лекарства, по-специално:
- Нестероидни противовъзпалителни средства (инхибират развитието на възпалителна реакция, намаляват болката);
- Кортикостероиди (хормонални лекарства, които спират възпалението);
- Спазмолитици (облекчават мускулните спазми).
Лекарствата се предписват както за локално, така и за общо приложение. При силна болка е разрешено вътреставно инжектиране на лекарствени разтвори. Дозировката, продължителността на курса на лечение и честотата на приложение се избират от лекаря индивидуално.
Освен това, полиостеоартритът се лекува с лекарства, които спомагат за възстановяването и забавянето на разрушаването на хрущялната тъкан. По-специално, лекарства, съдържащи хондроитин, глюкозамин, се използват в дълги курсове от няколко месеца. [ 12 ]
Освен това, комплексната терапия често включва немедикаментозни процедури:
- Хиропрактическа грижа;
- Физиотерапия, механотерапия;
- Сцепление на ставите;
- Физиотерапия (ударно-вълнова терапия, озонотерапия, приложения на лекарства, електрофореза, ултрафонофореза и др.).
Хирургичните интервенции се извършват при наличие на сериозни индикации, предимно когато консервативното лечение на полиостеоартрит е неефективно. В такива случаи става въпрос предимно за ендопротезиране. Засегнатата става се отстранява и се замества с имплант, който изпълнява функцията на ставата. Този метод се прилага особено често при тазобедрените и коленните стави.
Други възможни операции включват:
- Коригираща остеотомия (отстраняване на костен елемент с по-нататъшно фиксиране на останалите елементи под различен ъгъл, което намалява натоварването върху болната става);
- Артродеза (фиксация на костите една към друга, което елиминира последващата подвижност на ставата, но прави възможно опирането на крайника).
Лекарства
Лекарствената терапия за полиостеоартрит се предписва по време на рецидив на патологията и е насочена към контрол на симптомите, спиране на болезнената реакция в ставата или периартикуларните тъкани. Като правило, нестероидните противовъзпалителни средства - по-специално Диклофенак, Индометацин, Ибупрофен и др. - се справят добре с тези цели. Тъй като тези лекарства влияят неблагоприятно на храносмилателната система, те се приемат след хранене, на кратки курсове, на фона на други лекарства, които защитават стомашно-чревния тракт (Омез).
По-модерни лекарства, които имат малко по-лек ефект върху храносмилателните органи, са Movalis, Tinoktil, Arthrotec.
При полиостеоартрит се прилага интрамускулно по 75 mg дневно или се приема през устата по 100 mg дневно (в 2-3 дози). Възможни странични ефекти: коремна болка, главоболие, киселини, гадене, световъртеж. |
|
Приема се перорално по 7,5 mg на ден с максимално дневно количество от 15 mg. Възможни странични ефекти: съдова тромбоза, пептична язва, гадене, диария, коремна болка, обостряне на колит. |
Задължително е провеждането на локална терапия. Индометацин, Бутадион мехлем, както и Фастум-гел, Диклофенак мехлем, Долгит крем, Ревмагел са оптимално подходящи за пациенти с полиостеоартрит. Външните препарати се прилагат върху засегнатите стави 2-3 пъти дневно, за продължителен период от време.
Мехлемът се втрива леко в областта на засегнатите стави до 4 пъти дневно. Продължителност на лечението - до 10 дни. Интервал от време между приложенията на мехлема - най-малко 6 часа. |
|
Диклофенак гел |
Втривайте леко 3-4 пъти на ден. Не е желателно да се използва повече от 14 последователни дни. По време на лечението могат да се появят временни леки кожни реакции, които преминават след завършване на курса на лечение. Рядко се откриват алергии. |
Компресите с димексид имат добър терапевтичен ефект: лекарството може да се закупи в аптека, след което трябва да се разреди с преварена вода в съотношение 1:2 или 1:3. Разтворът може да се допълни с новокаин или аналгин с хидрокортизон. Компресът се поставя върху засегнатата полиостеоартритна става за около 40 минути преди лягане. Терапевтичният курс се състои от 25 процедури. Терапията не трябва да се провежда без предварителна консултация със специалист (артролог, ревматолог).
При изразени симптоми на полиостеоартрит, лекарят може да предпише вътреставни инжекции - по-специално е възможно да се инжектират Celeston, Diprospan, Kenalog, Flosterone, Depomedrol в ставите, кратък курс от 1-2 инжекции.
Друга категория често използвани лекарства са хондропротекторите. Това са специфични медикаменти, които спомагат за подобряване и укрепване на хрущялната структура. Хондропротекторите не облекчават възпалението, действат кумулативно и изискват продължителна употреба (поне 6-8 седмици). Основните компоненти на тези лекарства са глюкозамин и хондроитин сулфат - основните градивни елементи на хрущялната тъкан.
Съществуват и хондропротектори, които не се приемат през устата, а се инжектират интрамускулно. Такива лекарства включват Мукартрин, Румалон, Алфлутоп, Артепарон. Курсът на лечение на полиостеоартрит се състои от 20-25 инжекции (на всеки 48 часа).
Освен това може да се предпише лечение с хомеопатични лекарства Traumel, target T - дълги курсове, повтарящи се два пъти годишно.
Физиотерапевтично лечение
Следните физиотерапевтични процедури са показани за полиостеоартрит:
- Електрофореза - позволява ви да доставяте лекарството директно в засегнатите тъкани, комбинирайки ефекта на поцинковане и лекарствено действие.
- Галванизация - насърчава активирането на локалния кръвен поток, засилва синтеза на биоактивни вещества. Осигурява противовъзпалителен, обезболяващ, антиедемативен ефект.
- Електрическа стимулация - спомага за възстановяване на чувствителността на нервните влакна и контрактилната активност на мускулите, увеличава скоростта на усвояване на кислород от тъканите, което води до активиране на метаболитните процеси, подобрява кръвообращението в засегнатата област.
- Диадинамична терапия - помага за премахване на болковия синдром, намаляване на мускулното напрежение.
- Магнитотерапия (постоянна, импулсна) - повишава тъканния метаболизъм, има трофичен, вазодилатиращ, имуномодулиращ ефект.
- Термични приложения (средства за стимулиране на регенерацията на хрущяла, парафин, лечебна кал)
Схемите на физиотерапията се избират от специалист, като се вземат предвид стадият на патологичния процес, водещият изразен симптом, възрастта на пациента, наличието на други заболявания, с изключение на полиостеоартрит.
Повечето от предлаганите от лекарите физиотерапии са с доказана ефективност и се използват на практика в продължение на много десетилетия, запазвайки качеството на живот на пациентите, обхвата на движение и трудоспособността им. Някои техники са усъвършенствани с течение на времето: по-специално, специалистите са създали устройства, които могат да се използват у дома (например за магнитотерапия).
Освен това на пациентите е показана климатотерапия:
- Хидротерапия (минерални, сероводородни вани);
- Калолечение, лечение с нафталан;
- Мануална терапия, кинезиотерапия.
Такива методи играят спомагателна роля при полиостеоартрит и в комбинация с други ефекти забавят патологичните реакции в ставите, запазват мобилността и работоспособността.
Билколечение
Полиостеоартритът изисква цялостно медикаментозно лечение. Въпреки това, народните средства често могат да бъдат ефективно допълнение, което е особено ефективно в ранен етап от развитието на патологията. Съществува цял списък от билкови лекарства, като отвари, мехлеми, тинктури, препоръчани за употреба при полиостеоартрит.
- Пригответе инфузия на базата на невен, кора и върбова кора, както и бъз, коприва, хвощ, хвойнови плодове. Всички съставки се вземат в равни количества, разбъркват се добре (удобно е да се използва кафемелачка или месомелачка). Вземете 2 супени лъжици от сместа, залейте с 1 литър вряща вода и настоявайте в термос за няколко часа. Получената напитка се прецежда и се приема по 100 мл няколко пъти на ден (3-4 пъти) в продължение на 2-3 месеца. След завършване на лечението пациентът трябва да почувства стабилно облекчение и намаляване на болката.
- Пригответе запарка от 4 части листа от брусница, същото количество последователи, 3 части от издънки от Ledum и същото количество трева и същото количество тревен тревен клон, 3 части трицветна теменужка. Вземете също 2 части билка жълт кантарион, листа от мента, пъпки от топола и ленено семе. Сместа се смилат добре (може да се прекара през месомелачка или кафемелачка). Две супени лъжици от получената маса се заливат с 1 литър вряща вода, настояват се в термос за 3-4 часа. След това лекарството се прецежда и се приема по 100 мл 3-4 пъти на ден. Продължителност на прием - 2-3 месеца.
- Приготвя се мехлем на базата на цветовете на месец, шишарки от хмел, цветове от жълт кантарион и масло. Растителните компоненти се смилат, добре се смесват, избират се 2 супени лъжици. Добавят се 50 г масло и отново се разбърква добре, оставя се за няколко часа за „свързване“. След това полученият мехлем се нанася върху чиста марля или памучна кърпа, прилага се върху засегнатите стави, увива се с парче целофан и топъл шал. Добре е такива процедури да се правят през нощта, а превръзката да се сваля рано сутрин.
- Пригответе тинктура на базата на растенията мечо ухо, люляк, пелин, валериана. Всички съставки се смесват в равни количества. Три супени лъжици се изсипват в буркан, заливат се с 0,5 литра водка, покриват се с капак. Запарват се в продължение на един месец, като периодично се разклаща. След това на базата на получената тинктура се правят компреси върху засегнатите стави.
- Направете воден компрес: пригответе смес от равни количества листа от репей, майка и мащеха, бяло зеле и хрян. Растителната маса се смачква, смесва се с вода до получаване на гъста маса, която се разстила върху парче марля или плат, след което се прилага върху засегнатата става (за предпочитане за една нощ). Лечението се провежда ежедневно в продължение на 2 седмици.
В допълнение към народното лечение е важно да се спазват всички препоръки на лекарите: в никакъв случай не трябва да се пренебрегва приемът на лекарства, терапевтичните упражнения, корекцията на диетата и начина на живот. Само с цялостен подход проявите на заболяването ще бъдат значително намалени и процесът на инхибиране на патологичния процес ще протече по-бързо.
Хирургично лечение
Хирургичните интервенции се извършват, когато са показани, като се използват щадящи техники в различните стадии на заболяването - но само ако медикаментозното лечение не доведе до желания резултат. [ 13 ]
Основните методи за хирургично лечение на полиостеоартрит се считат за:
- Артроскопията е операция за отстраняване на горния засегнат (износен) ставен слой. Подходящата квалификация на хирурга е важна: операцията се извършва с прецизност, подобна на скъпоценен камък, за да се избегне увреждане на нормалната здрава тъкан. Главата на ставата е частично протезирана, което елиминира двигателните ограничения и позволява на пациента да води нормален живот без болка.
- Ендопротезирането (смяна на стави) е показано в случай на тежко костно разрушаване. Изкуствените стави точно възпроизвеждат анатомичните конфигурации на истинските стави и са произведени от безопасни и здрави материали.
Физиотерапия за полиостеоартрит
На пациентите се препоръчва да обърнат внимание на изпълнението на плавни, нежни упражнения, които подобряват кръвообращението в областта на засегнатите стави, увеличават тяхната подвижност и елиминират сковаността. При условие че се изпълняват редовно упражнения, е възможно да се поддържа адекватен двигателен обем и амплитуда за дълго време.
Най-препоръчителните аеробни упражнения включват леко бягане, ходене, плуване, колоездене. Изборът на упражнения трябва да се извършва от лекар въз основа на това кои ставни групи са увредени и степента на патологията. Например, колоезденето е по-показано за пациенти с гонартроза, а плуването ще бъде полезно за хора с остеоартрит на тазобедрената става.
Важно: в острия период на заболяването не се извършват упражнения. Връщането към гимнастиката е възможно само след елиминиране на възпалителната реакция и изчезване на болковия синдром (около 4 дни след облекчаване на болката).
Стандартният набор от упражнения за пациенти с полиостеоартрит включва трениране на ставите, укрепване на периартикуларните мускули, трениране на вестибуларния апарат.
За оптимален терапевтичен ефект, преди всяка тренировка трябва да се прави лек масаж, който да помогне за тонизиране на мускулите, премахване на спазъма и подобряване на храненето на тъканите. Всяко упражнение трябва да се повтори 5-6 пъти.
- Пациентът ляга по гръб на пода, изпъва ръце и крака. Редувайки се, повдига крайниците на 15 см от пода и задържа за 5 секунди. Крайниците не трябва да са свити: мускулите трябва да са в състояние на комфортно напрежение.
- Пациентът лежи на дясната страна, разтягайки се максимално. Издърпва левите крайници в противоположни посоки, без да сгъва коленете и лактите. Повтаря упражнението, като се обръща на лявата страна.
- Пациентът сяда на стол, опитва се да издърпа левия лакът пред гърдите към противоположното рамо. Повтаря упражнението с дясната ръка.
- Пациентът сгъва пръстите на ръцете в „замък“, без усилие повдига горните крайници над главата, обръщайки дланите нагоре. Нормално е да се усеща напрежение в раменете и горната част на гърба.
- Пациентът лежи по гръб с изпънати крака. Сгънете коляното, обхванете го с ръце и го издърпайте към гърдите. Гърбът и главата не трябва да се отделят от пода.
- Пациентът застава зад стола, като държи облегалката му с ръце. Бавно сгъва десния крак в колянната става и извежда левия крак назад, като го държи изправен. Петата не трябва да се отделя от пода. Сгъва дясното коляно, като държи гърба изправен.
- Държи се за облегалката на стола с лявата ръка, опира се на десния крак. Обгръща стъпалото на левия крак с дясната ръка. Бавно издърпва лявата пета към седалищната област, повтаря упражнението с другия крак.
- Пациентът сяда върху постелка с изпънати пред себе си крака. Поставя дълъг шал или шлейф върху стъпалата, сгъва ръцете в лактите и издърпва тялото към стъпалата. Упражнението трябва да се изпълнява бавно, като се набляга на напрежението върху вътрешната страна на бедрата.
- С ръце на облегалката на стола, пациентът поставя краката си на ширината на раменете, сгъва коляното на десния крак и го задържа в положение, успоредно на пода. Прави опит за клек на левия крак, като задържа „клек“ за секунда. След това плавно се връща в изходна позиция и повтаря упражнението с другия крак.
- Държейки облегалката на стола с ръце, разтворете краката си на ширината на раменете. Дръжте гърба си изправен, раменете разтворени. Отлепете петите от пода, като за секунда останете на пръстите.
- Пациентът сяда на стол (с изправен гръб). Повдига десния крак и се опитва да го задържи, без да го сгъва в коляното за секунда. Повтаря упражнението с другия крак.
За да се засили ефектът от лечението, се препоръчва да се коригира диетата и да се пие достатъчно чиста вода през целия ден.
Хранене при полиостеоартрит
Корекцията на храненето не е основният, но доста съществен фактор, който допринася за укрепване и поддържане на здравето на опорно-двигателния апарат. При полиостеоартрит диетолозите препоръчват:
- Балансирайте диетата си по отношение на витамини и минерали;
- Елиминирайте нездравословните храни, полуфабрикатите, алкохолните напитки;
- Нормализирайте количеството сол в ястията;
- Осигурете адекватен прием на течности през целия ден;
- Намалете количеството прости въглехидрати в диетата си.
Колагенът и омега-3 мастните киселини имат положителен ефект върху състоянието на подвижните стави и по-специално върху хрущялната тъкан. За да се осигури остатъчният им прием в организма, е необходимо в диетата да се включат следните продукти:
- Костен бульон, говежди и пилешки бульон (оптималната дневна порция за пациенти с полиостеоартрит е 200-300 мл);
- Сьомга (препоръчва се 150 г на седмица);
- Зеленчуци (предотвратяват преждевременното разграждане на колагена в организма, препоръчва се консумацията на 100-150 г пресни зеленчуци дневно);
- Цитрусови плодове (2-3 плода дневно);
- Домати (като опция - 200 мл доматен сок дневно);
- Авокадо (или масло от авокадо);
- Горски плодове (ягоди, ягоди, касис, малини, червени боровинки - до 100 г дневно);
- Яйца (не повече от две яйца на ден);
- Тиквени семки (2 с.л. дневно, могат да се добавят към салати, печени изделия, каша).
Освен това се препоръчва в седмичното меню да се включат зеле, морска риба и миди, червени зеленчуци и плодове, банани, боб и чесън, ленено семе, соя и ядки. Пациентите с полиостеоартрит трябва напълно да изключат захарта от диетата, която допринася за постепенната загуба на еластичност на хрущялната тъкан.
Предотвратяване
Полиостеоартритът може да бъде предотвратен и предотвратен, като се обръща внимание на здравето на ставите и състоянието на организма като цяло от детството.
- Важно е да сте физически активни, да спортувате, като изключвате две крайности - хиподинамия и прекомерна физическа активност.
- Важно е да следите собственото си тегло. Затлъстяването оказва повишено натоварване върху опорно-двигателния апарат: особено засегнати са колянните, тазобедрените и глезенните стави.
- Трябва да сведете до минимум риска от нараняване, като избягвате повдигане и носене на тежки предмети, продължително стоене или ходене, както и вибрации.
- Необходимо е да се научи правилното разпределение на натоварването върху ставите, както и своевременно да се консултирате със специалисти за всякакви наранявания и възпалителни заболявания, които могат да причинят развитието на вторичен полиостеоартрит.
- Необходимо е да се храните правилно и питателно, да не допускате дефицит на жизненоважни витамини и минерали в организма, да пиете достатъчно чиста вода през целия ден.
Прогноза
Полиостеоартритът е сложно заболяване с доста специфични симптоми и сложно лечение. Успехът на лечебните мерки зависи от много фактори - както от възрастта на заболяването, така и от продължаващия добър начин на живот на пациента и спазването на всички медицински препоръки.
За да подобрите прогнозата, трябва да изключите употребата на алкохолни напитки и вредни продукти, да спрете да пушите. Също толкова важно е да пиете достатъчно вода на ден. Всеки ден трябва да отделяте време за прости упражнения, които укрепват опорно-двигателния апарат.
Като цяло, полиостеоартритът, макар и прогресиращ, реагира добре на повечето терапии. Пълна инвалидност рядко се присъжда, тъй като повечето пациенти изпитват обостряния само от време на време, спорадично. Разбира се, вътреставните промени не могат да бъдат обратими, но е напълно възможно да се спре по-нататъшното прогресиране на заболяването. Важно е да се спазват всички препоръки за рехабилитация, да се избягват движения, свързани с прекомерно натоварване на засегнатата става, да се намалят някои видове физическа активност (скачане, носене на тежки тежести, клякане и др.). Периодите на умерено натоварване трябва да се редуват с периоди на почивка, като редовно се разтоварва опорно-двигателният апарат. Пълната липса на физическа активност не е добре дошла: механичното бездействие на ставите води до отслабване на вече нарушения мускулен корсет, което с времето става причина за забавяне на кръвообращението, влошаване на трофиката и загуба на подвижност.
Инвалидност
Полиостеоартритът е сериозна прогресираща патология, която може да повлияе негативно на много от жизнените планове на пациента. Инвалидността обаче не винаги се определя на пациентите, а само при определени условия, като например:
- Ако заболяването прогресира в продължение на три или повече години и обострянията се появяват поне 3 пъти годишно;
- Ако пациентът вече е претърпял операция за полиостеоартрит и има някои ограничения по отношение на трудоспособността в края на лечението;
- Ако в резултат на патологични вътреставни процеси, опората и мобилността са силно ограничени.
По време на експертната оценка, специалистите внимателно преглеждат медицинската история, изслушват оплакванията и оценяват клиничните прояви. Пациентът може да бъде помолен да демонстрира своята мобилност и способности за самообслужване. Обръща се внимание и на степента на работоспособност и показателите за социална адаптация. Ако се установят подходящи индикации, на пациента ще бъде определена група инвалидност:
- Група 3 може да бъде предписана, ако има умерено или леко двигателно ограничение в засегнатите стави;
- Група 2 се присвоява, когато човек е способен да се движи частично самостоятелно, понякога изисквайки помощта на непознати;
- Група 1 се присвоява на хора, които са загубили напълно подвижността на ставите и не са в състояние да се самоподдържат в бъдеще.
Нарастващият полиостеоартрит на ставите с чести рецидиви, комбиниран с други мускулно-скелетни заболявания (например остеохондроза), е непосредствена индикация за инвалидност.

