Медицински експерт на статията
Нови публикации
Деформиращ остеоартрит на колянната става
Последно прегледани: 29.06.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
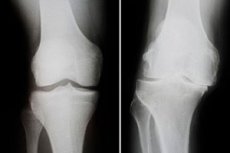
Нарастващ дистрофичен процес, съпроводен с промени в костите на коляното, увреждане на хрущяла и костно-сухожилна дегенерация, е деформираща остеоартроза на колянната става. Патологията се характеризира с болка, нарушения на функцията на коляното и видимото му изкривяване. Лечението на заболяването е сложно и усложнено, понякога хирургично, включващо ставно ендопротезиране. Сред най-честите усложнения са анкилоза и прогресивна нестабилност на колянната става. [ 1 ], [ 2 ]
Епидемиология
Деформираща остеоартроза на колянната става се диагностицира при всеки десети човек на 55 и повече години. В същото време всеки четвърти от заболелите впоследствие става инвалид.
Около 80% от пациентите посочват намаляване на качеството на живот в по-голяма или по-малка степен.
Продължителността на нормалната функция на съвременните видове ендопротези десетилетие след хирургическа интервенция е до 99%, след петнадесет години - до 95%, след двадесет години - до 90%.
Според някои данни, деформиращата остеоартроза на колянната става засяга по-често жените, въпреки че тази информация не е официално потвърдена. [ 3 ]
Причини остеоартрит на коляното
Основната форма на деформираща остеоартроза е свързана с износване на хрущялната тъкан като част от естествените промени, свързани с възрастта. Допълнителни провокиращи фактори могат да бъдат:
- Прекомерно телесно тегло;
- Травми, фрактури.
Вторичната форма на заболяването се дължи на:
- Прекомерни спортни дейности в областта на коляното;
- Обща прекомерна физическа активност;
- Травматични увреждания на хрущялния и лигаментния апарат, костни фрактури;
- Хронични инфекциозно-възпалителни процеси, които влияят негативно на хемостазата;
- Метаболитни нарушения;
- Ендокринни нарушения;
- Хиподинамия, трофични дефицити;
- Затлъстяване;
- Наследствена предразположеност (вродена слабост на ставните структури);
- Варикоза, други съдови патологии на долните крайници;
- Увреждане на менискуса;
- Автоимунни заболявания;
- Патологии, които влияят негативно върху инервацията на долните крайници (травми на главата или гръбначния мозък);
- Наследствени заболявания на съединителната тъкан.
Вторичната деформираща остеоартроза често се диагностицира при професионални спортисти - по-специално бегачи, скиори, скейтъри и колоездачи. [ 4 ]
Рискови фактори
- При много пациенти деформиращата остеоартроза на колянната става се развива след травма (особено повтаряща се травма). Провокиращите травматични увреждания са наранявания на менискуса, кръвоизливи, пукнатини и фрактури, луксации на коляното.
- Подобен и доста често срещан провокиращ фактор са повтарящите се микротравми на коляното, например по време на спортни тренировки, постоянна „стояща“ работа и др.
- Излишното тегло води до повишено аксиално натоварване и постепенно разрушаване на колянната става.
- Възпалителни патологии като подагрозен и ревматоиден артрит, псориазис и спондилоартрит често причиняват развитието на дегенеративно-дистрофични вътреставни нарушения.
- Друг не рядък „виновник“ за развитието на деформираща остеоартроза са ендокринните нарушения, резките или изразени колебания в хормоналния баланс, метаболитните нарушения. Такива неуспехи влияят негативно върху протичането на възстановителните процеси в колянната става и влошават патологичните промени.
Патогенеза
Деформиращата остеоартроза на колянната става е често срещана патология, съпроводена с нарушаване на регенеративните процеси в ставните структури. Това от своя страна води до ранно начало на стареене на хрущялната тъкан, нейното отслабване и изтъняване. Откриват се признаци на остеосклероза на субхондралната кост, образуват се кисти и остеофитни израстъци.
Първичната деформираща остеоартроза на коляното засяга първоначално нормалната хрущялна тъкан, която има вродена склонност към намалена функционална адаптация.
Вторичната деформираща остеоартроза възниква в резултат на вече налични хрущялни аномалии. Основната причина за това развитие може да бъде травма, възпалителни промени в костните и ставните тъкани, костни асептични некротични процеси, метаболитни нарушения и хормонален дисбаланс.
Развитието на деформираща остеоартроза започва на фона на промени в хрущяла на коляното, който осигурява плъзгане на костните и ставните повърхности. Трофичните нарушения и загубата на еластичност водят до дистрофични промени в хрущялната тъкан, нейното изтъняване и резорбция. В резултат на това се наблюдава постепенно оголване на костните и ставните тъкани, плъзгането се нарушава, ставните фуги се стесняват и нормалната биомеханика на ставата се нарушава. Синовиалната обвивка не получава необходимото хранене и е подложена на постоянно дразнене, развива се компенсаторен синовит. С стесняването на ставната фуга артикулацията намалява обема си, задната стена на ставната бурса се издува поради натрупването на течност в нея, образува се така наречената киста на Бекер. Освен това се наблюдава заместване на деликатната синовиална тъкан с груба съединителна тъкан, а самата става се изкривява. Наблюдава се свръхрастеж на периартикуларни костни структури, образуване на маргинални израстъци, нарушено кръвообращение в ставата, натрупване на недоокислени метаболитни продукти. В резултат на това страда периферната сензорна система, появява се постоянна и интензивна болка. Поради нарастващата деформация се нарушава функцията на засегнатата мускулатура, появяват се спазми и хипотрофични нарушения, появява се куцота. Колянната става изпитва двигателни ограничения, до скованост и анкилоза (пълна неподвижност на коляното).
Симптоми остеоартрит на коляното
Абсолютно всеки вид деформираща остеоартроза се характеризира с поява на болка в колянната става. Болковият синдром се проявява при натоварване на ставата и се облекчава значително без него (например по време на нощен сън). Болката се причинява от образуването на микропукнатини в трабекуларната кост, венозна стаза, повишено вътреставно налягане, увреждащо и дразнещо действие на маргиналните свръхрастежите върху близките структури и спазъм на мускулатурата на коляното.
Първите признаци под формата на болка първоначално са краткотрайни. Те са свързани с подуване на тъканите, натрупване на течност в ставната кухина, развитие на възпалителна реакция в синовиалната мембрана. Такива краткотрайни болезнени усещания се появяват периодично, по време на двигателна активност, и протичат по тип „заклещване“ в момента на прищипване на елемента от увредения хрущял между повърхностите на ставата.
Характерен признак на деформираща остеоартроза се счита за появата на щракане в колянната става по време на нейното движение. Сред другите симптоми:
- Ограничаване на мобилността, невъзможност за извършване на движения на сгъване и разгъване;
- Засилване на болката при продължително ходене и изкачване на стълби;
- Щракане и хрускане в колянната става;
- Скованост на движенията;
- Намалено ставно пространство;
- Появата и растежът на остеофитни образувания;
- Спазъм на периартикуларните мускули;
- Устойчиво изкривяване на ставите поради дегенеративни процеси в субхондралните структури.
В допълнение към коленете, заболяването може да засегне ставите на тазобедрената става, гръбначния стълб, пръстите. Деформиращата колянна остеоартроза може да се комбинира с други видове патология. В този случай говорим за генерализиран полиостеоартрит, при който има множество промени, включително остеохондроза, спондилоза, периартрит, тендовагинит и др. [ 5 ]
Форми
В зависимост от клиничната и рентгенологичната картина, заболяването се разделя на следните видове:
- Деформиращата остеоартроза на колянната става от 1-ва степен се характеризира с умерено намаляване на двигателната способност, леко имплицитно стесняване на ставната празнина, поява на рудиментарни маргинални израстъци. Пациентът може да се оплаче от дискомфорт и "тежест" вътре в коляното, които възникват или се влошават след физическо натоварване.
- Деформиращата остеоартроза на колянната става от 2-ра степен е съпроводена с ограничаване на подвижността, поява на хрущене в ставите по време на двигателна активност, лека атрофия на мускулатурата, очевидно стесняване на ставната празнина, значителни остеофитни образувания и костни субхондрални остеосклеротични промени. Болката е доста изразена, но има тенденция да отшумява в покой.
- Деформиращата остеоартроза на колянната става от 3-та степен се проявява с изразена ставна деформация, силно двигателно ограничение, изчезване на ставната празнина, интензивно костно изкривяване, поява на масивни маргинални свръхрастеж, субхондрални кистозни образувания и тъканни фрагменти. Болката е почти винаги налице, включително в спокойно състояние.
Някои автори разграничават и „нулевата“ степен на остеоартрит, която се характеризира с липсата на рентгенови признаци на патология.
Усложнения и последствия
Продължителната и прогресираща деформираща остеоартроза на колянната става често се усложнява от такива патологии:
- Вторичен реактивен синовит - възпаление на синовиалната мембрана, което е съпроводено с натрупване на ставна течност;
- Спонтанна хемартроза - кръвоизлив в кухината на колянната става;
- Анкилоза - неподвижност на коляното поради костно, хрущялно или фиброзно срастване;
- Остеонекроза - фокална костна некроза;
- Външна сублуксация на пателата (хондромалация и нестабилност на пателата).
Пациентите трябва да осъзнаят, че деформиращата остеоартроза не е само болка в коляното. Всъщност заболяването е сложно и може да доведе до инвалидност с течение на времето. Повечето пациенти ще отбележат при липса на лечение:
- Изкривяване на засегнатия крак, скъсяване;
- Загуба на способност за извършване на движения на сгъване и разгъване;
- Разпространение на патологичния процес към други части на опорно-двигателния апарат (тазобедрени и глезенни стави, гръбначен стълб);
- Инвалидност;
- Постоянна болка в областта на коляното (както денем, така и нощем).
За да се избегне влошаване на проблема, е необходимо да посетите лекар навреме и да спазвате всички негови назначения. В началния период на патологията, в повечето случаи, процесът може да бъде овладян.
Диагностика остеоартрит на коляното
В диагностиката и лечението на деформиращата остеоартроза участват както семейни лекари, така и ортопедични травматолози. По време на прегледа и разпита специалистът определя типичните симптоми на дегенеративно-дистрофичния процес: палпаторна болезненост, двигателно ограничение, крепитации, дисторзия, наличие на вътреставен излив.
Инструменталната диагноза обикновено се представя чрез рентгенологично изследване на колянната става. Най-честите рентгенови признаци на деформираща остеоартроза са стеснена ставна празнина, наличие на маргинални израстъци и субхондрална склероза. Компютърна томография може да се препоръча, когато е показана.
Ултразвуковата диагностика помага при откриване на изтъняване на хрущяла, нарушения на лигаментно-мускулния апарат, периартикуларните тъкани и менискусите, възпалителна вътреставна течност.
Магнитно-резонансната томография е особено ценна в диагностично отношение, помагайки за откриване на промени в хрущялите, менискуса, синовиалната и лигаментно-костната тъкан, за разграничаване на деформираща остеоартроза от артрит, тумори и травми на коляното.
Често е необходима диагностична пункция и артроскопия на колянната става.
Тестовете включват общи и биохимични кръвни изследвания, както и анализ на синовиалната течност, получена по време на пункция.
Препоръчителна лабораторна диагностика:
- Общ клиничен кръвен анализ (левкоцитна формула, скорост на утаяване на еритроцитите, с микроскопия на кръвна натривка);
- С-реактивен протеин (индикатор за възпалително, некротично или травматично увреждане на тъканите);
- Синовиална течност за наличие на кристали в намазката;
- Хламидия, гонококи в синовиалната течност.
Диференциална диагноза
Всички случаи на деформираща остеоартроза на колянната става трябва да се диференцират с други заболявания, които имат подобна клинична картина. Поради това е задължително да се извърши клиничен и биохимичен кръвен тест, да се определи индексът на С-реактивния протеин.
Освен това, лекарят може да насочи пациента за изследване на синовиалната течност - за откриване на кристали и инфекция.
Диференциалната диагноза се извършва с такива заболявания:
- Ревматоиден артрит;
- Подагра;
- Хламидиален артрит, гонорейен артрит, псориатичен артрит;
- Спондилоартропатия (реактивен артрит, болест на Бехтерев и др.).
Към кого да се свържете?
Лечение остеоартрит на коляното
Лечението на деформиращата остеоартроза се извършва стъпка по стъпка, по комплексен начин. На първо място е необходимо да се облекчи болката. За целта на пациента се предписват нестероидни противовъзпалителни средства и аналгетици. Изборът на конкретно лекарство зависи както от интензивността на болковия синдром, така и от наличието на съпътстващи патологии.
След като болката бъде елиминирана, лекарят пристъпва към евентуално възстановяване на засегнатата колянна става чрез медикаменти и физиотерапия. [ 6 ]
Физиотерапевтичното лечение може да включва техники като:
- TR-терапията - насочена контактна диатермия - се състои в транспортиране на радиочестотна енергия до желаната тъканна зона с помощта на специален апликатор. Процедурата може да се проведе в различни режими, в зависимост от дълбочината на локализация на засегнатите тъкани. Благодарение на този метод се елиминира отокът, стимулира лимфната циркулация, нормализира температурата в патологичния фокус, подобрява трофиката, намалява мускулният спазъм, което допринася за ускорено възстановяване.
- Тъканна електрическа стимулация - помага за възстановяване на кръвообращението, забавяне на разрушаването на хрущяла. Процедурата е особено ефективна при 1-2 стадий на остеоартрит.
- Кинезиотерапия - включва използването на специални симулатори, които спомагат за премахване на мускулните спазми, подобряване на метаболизма и подвижността на ставите, възстановяване на еластичността на сухожилията и микроциркулацията. По време на кинезиотерапията е важно да се избягва претоварване на засегнатото коляно, да се изключи продължително ходене, повдигане на тежки предмети, скачане и бягане.
Други популярни методи включват:
- Високоинтензивна лазерна терапия;
- Магнитотерапия;
- Ултрафонофореза (ултразвуково лечение);
- Лекарствена електрофореза (с аналгетици, глюкокортикоиди);
- Фонофореза (с кортикостероиди);
- Терапевтични вани;
- Ударно-вълнова терапия;
- Акупунктура; [ 7 ]
- Криотерапия.
Хирургичната интервенция може да бъде предписана независимо от стадия на заболяването, ако цялостният консервативен подход не доведе до очаквания ефект.
Лекарства
Болката и възпалителната реакция се лекуват с нестероидни противовъзпалителни средства като Диклофенак, Индометацин, Нимезил. При силна болка са показани вътреставни инжекции с кортикостероиди. Възможно е използването на Мелоксикам, Лорноксикам, както и локално приложение на мехлеми и гелове с противовъзпалителен ефект.
При деформираща остеоартритна болест от начална степен на развитие е подходящ приемът на хондропротектори, които включват хондроитин сулфат, глюкозамин хидрохлорид, метилсулфонилметан, хиалуронова киселина или колаген тип 2. Горните компоненти инхибират разрушителните процеси в хрущялната тъкан и насърчават нейната регенерация. Лечението с хондропротектори е дългосрочно, от няколко месеца и повече.
Диклофенак |
Противовъзпалително, аналгетично, антиагрегантно и антипиретично средство. Обикновено се предписва по 1 ампула дневно интрамускулно или в таблетки (дневна доза - 100-150 mg). Възможни странични ефекти: главоболие, замаяност, диспепсия, повишени нива на трансаминази, кожен обрив. При продължителна употреба могат да се появят тромбоемболични усложнения. |
Индометацин |
Нестероидно противовъзпалително лекарство, производно на индолилоцетна киселина. Приема се перорално след хранене, без да се дъвче, с вода. Дозировката за възрастни е 25 mg до три пъти дневно. Допуска се увеличаване на дневната доза до 100 mg. Приемът на лекарството може да бъде съпроводен с гадене, коремна болка, храносмилателни нарушения, жълтеница. |
Нимесил (нимезулид) |
Използва се за облекчаване на остра болка по 1 пакетче (100 mg нимезулид) два пъти дневно след хранене. Курсът на приложение трябва да бъде възможно най-кратък, за да се избегне развитието на усложнения от страна на стомашно-чревния тракт и черния дроб. |
Мелоксикам |
Нестероидно противовъзпалително, аналгетично, антипиретично лекарство. Таблетките се приемат перорално след хранене, на базата на дневна доза от 7,5-15 mg. Средният курс на лечение е 5-7 дни. В първите дни са възможни и интрамускулни инжекции с Мелоксикам, в зависимост от интензивността на болката и тежестта на възпалителния отговор. Сред възможните странични ефекти: гадене, коремна болка, подуване на корема, диария. |
Артрадол |
Препарат от натриев хондроитин сулфат. Прилага се интрамускулно, курс от 25-35 инжекции, в доза от 100-200 mg (с постепенно увеличаване на дозата). Курсът може да се повтори след 6-месечна почивка. Страничните ефекти са ограничени до локални прояви в областта на приложение на лекарството. |
Терафлекс |
Препарат с глюкозамин и хондроитин, стимулатор на тъканното възстановяване. Приемайте по 1 капсула три пъти дневно. Курсът на лечение е 3-6 месеца. Терафлекс обикновено се понася добре, рядко се наблюдават храносмилателни нарушения. |
Хирургично лечение
Най-често използваният хирургичен метод за деформираща остеоартроза на колянната става е ендопротезирането, което включва заместване на засегнатата става с метална протеза - конструктивно-анатомичен аналог. Операцията се извършва в такива случаи:
- Ако няма грубо изкривяване на ставите;
- Не се образуват „фалшиви“ артикулации;
- Няма контрактури или мускулна атрофия.
Пациенти с интензивни процеси на остеопороза не се подлагат на ендопротезиране, тъй като крехката костна структура може да не издържи на въвеждането на метални щифтове, което води до множество патологични фрактури.
За да се избегнат усложнения, необходимостта от протеза трябва да се реши възможно най-рано. Операцията трябва да се извърши преди да възникнат противопоказания. Ендопротезирането е най-ефективно, когато се извършва при пациенти на възраст 45-65 години и с тегло под 70 кг.
Сред по-рядко срещаните, но органосъхраняващи операции, най-често се обсъждат коригираща остеотомия и артромедуларен байпас.
По време на артромедуларен байпас, бедреният медуларен канал се свързва с кухината на колянната става с помощта на специален шънт - куха тръба, изработена от метал. В резултат на интервенцията, медуларната мастна субстанция от долната трета на бедрената кост се транспортира до колянната става, което осигурява допълнително хранене и смазване.
Ако оста на долния крайник на пациента е променена и двигателните обеми не са силно ограничени, се извършва коригираща остеотомия. Операцията се състои в пресичане на пищяла, коригиране на оста му с допълнително фиксиране в необходимата позиция с помощта на специални пластини и винтови крепежни елементи. В резултат на интервенцията се нормализират биомеханичните процеси, подобрява се кръвообращението и метаболизмът в ставата.
Предотвратяване
Спазването на определени препоръки ще намали натоварването на колянната става и ще предотврати развитието на деформираща остеоартрит:
- Използвайте опора (бастун), специални превръзки и други устройства, одобрени от Вашия лекар, при наранявания на коляното;
- Ако е необходимо, използвайте ортеза за ортопедична фиксация;
- Носете удобни обувки, ако е необходимо, използвайте ортопедични стелки, вложки, супинатори и др.;
- Поддържайте нормално тегло и избягвайте затлъстяването;
- Правете умерена физическа активност, като избягвате крайности като хиподинамия или прекомерно натоварване;
- Избягвайте наранявания, използвайте предпазни средства (особено наколенки);
- Консултирайте се с лекари своевременно, не се самолекувайте;
- Спазвайте режим на работа и почивка, осигурете на тялото си здравословен сън.
Дори малък, но редовно притесняващ дискомфорт в областта на коляното е причина за консултация с лекар (ортопед, травматолог, хирург). Ако човек вече е диагностициран с деформираща остеоартроза, е важно да се направи всичко възможно, за да се ограничи прогресията на патологичния процес.
Прогноза
Прогнозата се определя от стадия и пренебрегването на патологичния процес, както и от възрастта и общото здравословно състояние на пациента.
При продължително прогресиране на заболяването може да се развие вторичен реактивен синовит, спонтанна хемартроза, остеонекроза на феморалния кондил, анкилоза и външна сублуксация на пателата.
Деформиращата остеоартроза на колянната става може сериозно да наруши функционалността на засегнатия крайник, което води до инвалидност и увреждане. Чрез лечение често е възможно да се „ограничи“ болковият синдром и да се подобри функцията на коляното. Но, за съжаление, не е възможно напълно да се възстанови увредената хрущялна тъкан при възрастни пациенти. В някои случаи лекарят може да препоръча ендопротезиране.

