Медицински експерт на статията
Нови публикации
Синдром на Goodpasture: Причини, симптоми, диагноза, лечение
Последно прегледани: 23.04.2024

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Синдромът на Goodpasture е автоимунен синдром, който включва алвеоларна белодробна хеморагия и гломерулонефрит, причинени от циркулиращи анти-GBM антитела. Синдромът на Goodpasture най-често се развива при хора с наследствена предразположеност, които пушат цигари, но възможните допълнителни фактори са вдишването на инфекции на въглеводороди и вирусни дихателни пътища. Симптомите на синдрома на Goodpasture включват задух, кашлица, умора, хемоптиза и / или хематурия. Синдромът на Goodpasture се подозира при пациенти с хемоптиза или хематурия и се потвърждава от наличието на анти-GVM антитела в кръвта. Лечение Синдромът на Goodpacers включва плазмафереза, глюкокортикоиди и имуносупресори като циклофосфамид. Прогнозата е благоприятна, ако лечението започне преди развитието на респираторна или бъбречна недостатъчност.
Синдромът на Goodpasture първоначално е описан от Goodpasther през 1919 г. Синдромът Goodpasture е комбинация от гломерулонефрит и алвеоларно кървене в присъствието на анти-GVM антитела. Синдром на Goodpasture най-често се проявява чрез комбинация от дифузно алвеоларен кръвоизлив и гломерулонефрит, но понякога предизвиква изолиран гломерулонефрит (10-20%) или белодробно заболяване (10%). Мъжете са болни по-често от жените.
Какво причинява синдром на Goodpasture?
Причината за болестта не е точно установена. Генетичното предразположение към синдрома на Goodpasture се предполага, неговият маркер се счита за наличие на HLA-DRW2. Има гледна точка за възможната роля на трансфера на вирусна инфекция (вирус на хепатит А и други вирусни заболявания), опасности при производството, лекарства (особено D-пенициламин).
Основата на патогенезата на синдрома на Goodpasture е образуването на автоантитела към базовите мембрани на капилярите на гломерулите на бъбреците и алвеолите. Тези антитела принадлежат към класа IgG, те се свързват с антителата на базалните мембрани в присъствието на комплемент СЗ компонент, последвано от развитието на имунно възпаление на бъбреците и белодробните алвеоли.
Анти-GVM-антитела, насочени срещу не-колагенозен (NC-1) домейн OS вериги на колаген тип IV, което е най-високата концентрация е в базалната мембрана на бъбречни и белодробни капиляри. Излагането на фактори на околната среда - пушене, вирусни ARI и вдишване бикарбонат суспензии (по-често) - и по-рядко, пневмония активира антиген презентационни алвеоларните капиляри циркулиращи антитела при индивиди с наследствено предразположение (най-често носители HLA-DRwl5, - DR4 и - DRB1 алели ). Циркулиращи анти-GVM-антитела се свързват с базална мембрана, определя допълват и индуцира клетъчната възпалителна реакция в резултат на развитието на гломерулонефрит, и / или белодробна kapillyarita.
Вероятно има общи авто-антигени гломеруларна базална мембранна на капилярите на бъбреците и алвеолите. Автоантигена се образува под въздействието на вредния ефект на етиологичния фактор. Неизвестен етиологичен фактор уврежда и модифицира структурата на базалните мембрани на бъбреците и белите дробове. Екскрецията на разпадни продукти формира основни мембрани на бъбречна гломерули в поражението забавя и намалява, което, разбира се, е предпоставка за развитието на автоимунно разрушаване на бъбреците и белите дробове е все още напълно неизвестно която компонент на базалната мембрана става автоматично антиген. В момента се приема, че това е вътрешен структурен компонент на базалната мембрана на бъбречната гломерулна колаген a3 верига от тип 4.
Образуваните имунни комплекси се отлагат по гломеруларна базална мембрана на капилярите, което води до процеса на развитие на имуновъзпалително бъбречни гломерули (гломерулонефрит), и алвеолите (алвеолит). Основните клетките, участващи в развитието на имунната възпаление, са Т-лимфоцити, моноцити, ендотелни клетки, полиморфонуклеарни левкоцити, алвеоларни макрофаги. Взаимодействието е осигурен между молекулните медиатори, цитокини (растежни фактори - тромбоцитите, инсулин, б-трансформиращите; интерлевкин-1, фактор на туморна некроза, и т.н.). Основна роля в развитието на имунното възпаление играят метаболитите на арахидонова киселина, свободни кислородни радикали, протеолитични ензими, адхезионни молекули.
При развитието на алвеолита при синдрома на Goodpasture, активирането на алвеоларните макрофаги е от голямо значение. В активираното състояние те освобождават около 40 цитокини. Цитокините от група I (хемотаксини, левкотриени, интерлевкин-8) увеличават потока на полиморфонуклеарни левкоцити в белите дробове. Цитокините от група II (растежни фактори - тромбоцити, макрофаги) подпомагат движението на фибробласти в белите дробове. Алвеоларните макрофаги също произвеждат активни форми на кислород, протеази, които увреждат белодробната тъкан.
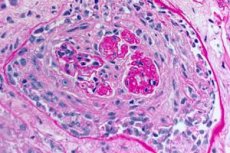
Патоморфология на синдрома на Goodpasture
Основните патоморфологични прояви на синдрома на Goodpasture са:
- основната лезия на микроциркулационното легло на бъбреците и белите дробове. В белите дробове има картина на венули, артериолити, капилярит с подчертано разрушаване и пролиферация; поглъщането на капилярите се наблюдава главно в междинните вени, алвеолитът с хеморагичен ексудат се развива в алвеолите. Бъбречното увреждане се характеризира с развитието на екстрапапиларен пролиферативен гломерулонефрит, последвано от образуване на хиалиноза и фиброза, което води до развитие на бъбречна недостатъчност;
- тежък вътрешноалвеоларен кръвоизлив;
- развитие на хемосидероза на белите дробове и пневмосклероза с различна тежест в резултат на еволюцията на алвеолита.
Симптомите на синдрома на Goodpasture
Най-често заболяването започва с клинични прояви на белодробна патология. Хемоптизата е най-видният симптом; хемоптиза но може да отсъства в присъствието на хеморагични прояви и пациентът може да бъде открит само инфилтративни промени в рентгеново или инфилтрира и синдром и / или недостатъчност на респираторен дистрес. Често се развива диспнея (главно с физическа активност), кашлица, неразположение, инвалидност, гръдна болка, треска и загуба на тегло. До 40% от пациентите имат макрохематура, въпреки че белодробният кръвоизлив може да предхожда бъбречните прояви в продължение на седмици и години.
Диспнея може да се увеличи по време на хемоптиза. Тревогите също са слабост, увреждане.
Симптомите на синдрома на Goodpasture варират в продължение на дълъг период от време, вариращи от чисти бели дробове до аускултиране до пукане и сухо хрипове. Някои пациенти имат периферен оток и бледост, дължащи се на анемия.
Изследването обръща внимание на бледността на кожата, цианозата на лигавиците, преходността или изразените отоци на лицето, намаляването на мускулната сила, загубата на телесно тегло. Температурата на тялото обикновено се увеличава до фебрилни цифри.
С перкусия на белите дробове може да се определи съкращаването на удара над огромните огнища на белодробен кръвоизлив, но това е рядко, често няма промяна в удара на удара.
Характерният аускулативен признак на синдрома на Goodpasture е сухото и мокро хриптене, броят на които се увеличава значително по време или след хемоптиза.
В изследване на сърдечно-съдовата система открива хипертония може да увеличи границите на относителната тъпота на сърцето наляво, заглуши сърдечни тонове, мека систоличното шум, с развитието на тежка бъбречна недостатъчност се появява перикардната триене. При прогресиращо бъбречно увреждане на фона на значителна артериална хипертония е възможно да се развие остър ляв вентрикуларен недостатък с картина на сърдечна астма и белодробен оток. Обикновено тази ситуация се развива в крайния етап на заболяването.
По правило увреждането на бъбреците се проявява по-късно, след известно време след развитието на белодробни симптоми. Характерни клинични признаци на бъбречна патология са хематурия (понякога макрохематура), бързо развиваща се бъбречна недостатъчност, олиганурия, артериална хипертония.
В 10-15% от случаите, синдром на Goodpasture започва с клинични признаци на бъбречна патология - има клиника гломерулонефрит (олигурия, оток, хипертония, маркиран бледност) и след това се присъединява към симптомите на белодробни лезии. Много пациенти могат да имат миалгия, артралгия.
Независимо от възможностите, синдромът на Goodpasture в повечето случаи е труден, болестта прогресира постоянно, се развива тежка белодробна и бъбречна недостатъчност. Продължителността на живота на пациентите от началото на заболяването варира от няколко месеца до 1-3 години. Най-често пациентите умират от уремия или белодробен кръвоизлив.
Какво те притеснява?
Диагностика на синдрома на Goodpasture
Диагноза изисква идентификация на синдрома на серумни анти-GVM-антитела на Goodpasture чрез индиректна имунофлуоресценция или, ако има такива, чрез директно ензимно-свързан имуносорбентен анализ (ELISA) с рекомбинантен човешки НК-1, както е. Други серологични тестове като тест за антинуклеарни антитела (ANA), се използват за откриване SLE титър antistreptolisin-О - за идентифициране на пост-стрептококов гломерулонефрит, които могат да бъдат причина за много случаи на белодробна-бъбречен синдром. ANCA са положителни (при периферни модели) при 25% от случаите на синдром на Goodpasture. В присъствието на гломерулонефрит (хематурия, протеинурия, утайки еритроцити в анализа на урината и / или бъбречна недостатъчност) може да бъде определен бъбречна биопсия. Бързо прогресираща фокална сегментна некротизиращ гломерулонефрит с прогресивно открива чрез биопсия на синдром на Goodpasture и всички други причини за белодробна-бъбречен синдром. Имунофлуоресцентното оцветяване на бъбречната или белодробната тъкан класически разкрива линейно отлагане на IgG по глумерулни или алвеоларни капиляри. Това се случва в диабетната бъбречна и фибриларни гломерулонефрит - рядко заболяване, причинено белодробна-бъбречен синдром, но GBM фиксиране антитела в тези заболявания е неспецифично.
Белодробни функционални тестове и бронхоалвеоларен лаваж не са диагностични на синдром на Goodpasture, но могат да бъдат използвани за потвърждаване на присъствието на дифузно алвеоларен кръвоизлив в пациенти с гломерулонефрит и белодробни инфилтрати, но без хемоптиза. Промивка течност, която остава след повторни промивания хеморагичен позволява потвърди дифузна хеморагичен синдром, особено при едновременно намаляване на хематокрита.
 [3],
[3],
Лабораторна диагностика на синдрома на Goodpasture
- Общ кръвен тест. Характерна липса на желязо, хипохимична анемия, хипохромия, анизоцитоза, пойкилоцитоза на еритроцитите. Също така има левкоцитоза, изместване на левкоцитната формула вляво, значително увеличение на ESR.
- Общ анализ на урината. В урината се открива протеин (степента на протеинурия може да бъде значителна), цилиндри (гранули, хиалини, еритроцити), еритроцити (може да са макрохематура). Тъй като прогресията на хроничната бъбречна недостатъчност намалява, относителната плътност на урината, в пробата Zimnitsky развива isohpostenuria.
- Биохимичен кръвен тест. Налице е повишение на нивата на урея, креатинин, хаптоглобин, серомокоид, а2 и гама глобулин в кръвта , намаляване на съдържанието на желязо.
- Имунологични изследвания. Може да има намаляване на броя на Т-лимфоцитите-супресори, циркулиращи имунни комплекси се разкриват . Антитела към основната мембрана на капилярите на гломерулите и алвеолите се откриват чрез индиректна имунофлуоресценция или чрез радиоимуноанализ.
- Анализ на храчките. Има много червени кръвни клетки в храчките, хемоидерин, стеркофаги.
Инструментална диагностика на синдрома на Goodpasture
- Рентгеново изследване на белите дробове. Характерни рентгенографски признаци са белодробните инфилтрати в основната област с разпространение в долните и средните участъци на белите дробове, както и прогресивни, симетрични двустранни облачни инфилтрати.
- Изследване на функцията на външно дишане. Спирография разкрива рестриктивен тип дихателна недостатъчност (намаление на GEL), тъй като заболяването прогресира, се добавя обструктивен тип дихателна недостатъчност (намаляване на FEV1, Tiffno индекс).
- ЕКГ. Myocardiodystrophy разкри признаци на анемия и тежка хипоксия произход (намаляване на амплитудата Т вълни и ST интервал в много води, често в сандък). При тежка артериална хипертония има признаци на миокардна хипертрофия на левия вентрикул.
- Изследване на газовия състав на кръвта. Появи се артериална хипоксемия.
- Изследване на биопсия на белодробни и бъбречни проби. За окончателната проверка на диагнозата се прави биопсия на белодробната тъкан (открита биопсия) и бъбреците, ако е невъзможно точното диагностициране на заболяването с неинвазивни методи. Провежда се хистологично и имунологично изследване на биопсични проби. Типични за синдрома на Goodpasture са следните симптоми:
- наличие на морфологични признаци на гломерулонефрит (най-често екстракапилярен), хеморагичен алвеолит, хемосидероза и интерстициална фиброза;
- откриване чрез имунофлуоресцентния метод на линейно отлагане на IgG и СЗ-комплементните компоненти върху базовите мембрани на белодробните алвеоли и бъбречните гломерули.
Диагностични критерии за синдрома на Goodpasture
При диагностицирането на синдрома на Goodpasture, препоръчително е да използвате следните критерии.
- Комбинацията от белодробна патология и бъбречна патология, т.е. Хемоптиза (често белодробна хеморагия), диспнея и симптоми на гломерулонефрит.
- Постоянно напредващ курс на заболяването с развитието на респираторна и бъбречна недостатъчност.
- Развитие на анемията с недостиг на желязо.
- Идентифициране на множество двустранни облачни инфилтрати при рентгеново изследване на белите дробове на фона на деформация на окото на белодробния модел.
- Откриване в кръвта на високи титри циркулиращи антитела към основната мембрана на бъбречните гломерули и алвеоли.
- Откриване на линейни отлагания на IgG и С3 комплементните компоненти върху базовите мембрани на гломерулните капиляри и алвеоли.
- Липса на други системни (с изключение на белодробни и бъбречни) прояви.
Диференциална диагноза на синдрома на Goodpasture
Синдромът на Goodpasture трябва да бъде диференциран с редица заболявания, които се проявяват чрез хемоптиза или белодробен кръвоизлив. Необходимо е да се изключи рак на бронхите и белите дробове, туберкулоза, белодробен абсцес, бронхиектазия, болест на сърцето и кръвоносните съдове (водещи до стаза и хипертония в малък кръг), системен васкулит, хеморагичен диатеза.
Програмата за инспекция при синдрома на Goodpasture
- Чести изследвания на кръвта, тестове на урина.
- Биохимичен кръвен тест: определяне на съдържанието на общите протеинови и протеинови фракции, креатинин и карбамид, трансаминази, серомокоид, хаптоглобин, фибрин, желязо.
- Анализ на храчките: цитологичен преглед, определение на сидерофагите.
- Имунологични изследвания: определяне на В и Т лимфоцитни субпопулации на Т-лимфоцити, имуноглобулини, циркулиращи имунни комплекси, антитела на гломерулна базалната мембрана и алвеоларни пъпки.
- Рентгеново изследване на белите дробове.
- ЕКГ.
- Spirography.
- Изследване на биопсия на белодробни и бъбречни проби.
Какво трябва да проучим?
Какви тестове са необходими?
Лечение на синдрома на Goodpasture
Синдром на Goodpasture Лечението включва ежедневно или през ден плазмафереза провежда в продължение на 2-3 седмици (plazmozameschenie 4 L) за отстраняване на aHTH-GBM-антитяло в комбинация с интравенозно приложение на глюкокортикоиди (метилпреднизолон обикновено 1 гр продължение на поне 20 минути на ден, три пъти с преднизон 1 мг / кг телесно тегло дневно) и циклофосфамид (2 мг / кг един път на ден) в продължение на 6-12 месеца, за да се предотврати образуването на нови антитела. Терапията може да бъде намалена, когато се спре подобряването на белодробната и бъбречната функция. Дългосрочната смъртност е свързана със степента на нарушена бъбречна функция в началото на заболяването; пациенти на диализа в началото, както и тези, които са повече от 50% от нефрони с полумесеци за биопсия, имат степен на преживяемост, по-малко от 2 години и често се нуждаят от диализа, ако се остави бъбречна трансплантация. Хемоптизата може да бъде добър прогностичен признак, тъй като води до по-ранно откриване на болестта; Малък брой пациенти, които са ANCA-положителни, реагират по-добре на лечението на синдрома на Goodpasture. Рецидив се наблюдава в малък процент от случаите и се свързва с продължаването на инфекцията на пушенето и дихателните пътища. При пациенти с краен стадий на бъбречна недостатъчност, чиято бъбречна трансплантация, заболяването може да се повтори в трансплантацията се извършва.
Какво представлява синдромът на Goodpasture?
Синдромът на Goodpasture често се развива бързо и може да бъде фатален, ако не се извърши бързо диагностициране и лечение на синдрома на Goodpasture; прогнозата е благоприятна, когато лечението започне преди развитието на респираторна или бъбречна недостатъчност.
Непосредствената преживяемост по време на белодробна хеморагия и дихателна недостатъчност е свързана с осигуряването на проходимост на дихателните пътища; Ендотрахеално звучене и изкуствена вентилация се препоръчват при пациенти с гранично ниво на артериални кръвни газове и застрашаваща респираторната недостатъчност.

