Медицински експерт на статията
Нови публикации
Изследване на черепно-мозъчните нерви. Двойка II: очен нерв (n. opticus)
Последно прегледани: 07.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
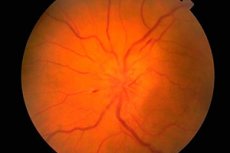
Зрителният нерв провежда зрителните импулси от ретината на окото до кората на тилния лоб.
При събиране на анамнеза се установява дали пациентът има промени в зрението. Промените в зрителната острота (далечна или близка) са отговорност на офталмолог. При преходни епизоди на замъглено зрение, ограничени зрителни полета, фотопсии или сложни зрителни халюцинации е необходимо подробно изследване на целия зрителен анализатор. Най-честата причина за преходно зрително увреждане е мигрена със зрителна аура. Зрителните нарушения най-често се представят от светкавици или искрящи зигзаги (фотопсии), трептене, загуба на участък или цялото зрително поле. Зрителната аура на мигрената се развива 0,5-1 час (или по-малко) преди пристъпа на главоболие, продължава средно 10-30 минути (не повече от 1 час). Главоболието при мигрена се появява не по-късно от 60 минути след края на аурата. Зрителните халюцинации като фотопсии (светкавици, искри, зигзаги) могат да представляват аурата на епилептичен припадък при наличие на патологичен фокус, дразнещ кората в областта на калкариновия жлеб.
Зрителна острота и нейното изследване
Зрителната острота се определя от офталмолози. За оценка на зрителната острота от разстояние се използват специални таблици с кръгове, букви и цифри. Стандартната таблица, използвана в Украйна, съдържа 10-12 реда знаци (оптотипове), чиито размери намаляват отгоре надолу в аритметична прогресия. Зрението се изследва от разстояние 5 м, като таблицата трябва да е добре осветена. Нормата (зрителна острота 1) е такава зрителна острота, при която изследваното лице е в състояние да различи оптотипите на 10-ия (броейки отгоре) ред от това разстояние. Ако изследваното лице е в състояние да различи знаците на 9-ия ред, зрителната му острота е 0,9, на 8-ия ред - 0,8 и т.н. С други думи, четенето на всеки следващ ред отгоре надолу показва повишаване на зрителната острота с 0,1. Зрителната острота за близко виждане се проверява с помощта на други специални таблици или като се помоли пациентът да прочете текст от вестник (обикновено дребен вестникарски шрифт може да се различи от разстояние 80 см). Ако зрителната острота е толкова лоша, че пациентът не може да прочете нищо от разстояние, той се ограничава до броене на пръсти (ръката на лекаря е разположена на нивото на очите на пациента). Ако и това е невъзможно, пациентът се моли да определи дали се намира в тъмна или осветена стая. Намалена зрителна острота ( амблиопия ) или пълна слепота (амавроза) възниква, когато ретината или зрителният нерв са увредени. При такава слепота директната реакция на зеницата към светлина изчезва (поради прекъсване на аферентната част на зеничната рефлексна дъга), но реакцията на зеницата в отговор на осветяването на здравото око остава непокътната (еферентната част на зеничната рефлексна дъга, представена от влакната на третия черепномозъчен нерв, остава непокътната). Бавно прогресираща загуба на зрение се наблюдава, когато зрителният нерв или хиазмата са притиснати от тумор.
Признаци на нарушения
Преходна краткотрайна загуба на зрение на едното око (преходна монокуларна слепота, или amaurosis fugax - от латински "мимолетен") може да бъде причинена от преходно нарушаване на кръвоснабдяването на ретината. Пациентът я описва като "падаща завеса отгоре надолу", когато се случи, и като "вдигаща се завеса", когато се обърне. Зрението обикновено се възстановява в рамките на няколко секунди или минути. Острото и прогресивно намаляване на зрението за 3-4 дни, след което се възстановява в рамките на няколко дни до седмици и често е съпроводено с болка в очите, е характерно за ретробулбарния неврит. Внезапна и персистираща загуба на зрение настъпва при фрактури на костите на предната черепна ямка в областта на зрителния канал; със съдови лезии на зрителния нерв и темпорален артериит. Когато бифуркационната зона на базиларната артерия е блокирана и се развие двустранен инфаркт на тилните лобове с увреждане на първичните зрителни центрове на двете мозъчни полукълба, настъпва "тръбно" зрение или кортикална слепота. „Тръбното“ зрение се причинява от двустранна хемианопсия със запазване на централното (макуларно) зрение и в двете очи. Запазването на зрението в тясно централно зрително поле се обяснява с факта, че зоната на макулната проекция на полюса на тилния лоб се кръвоснабдява от няколко артериални басейна и при инфаркт на тилния лоб най-често остава непокътната. Зрителната острота при тези пациенти е леко намалена, но те се държат сякаш са слепи. „Кортикална“ слепота възниква в случай на недостатъчност на анастомози между кортикалните клонове на средната и задната мозъчна артерия в областите на тилната кора, отговорни за централното (макуларно) зрение. Кортикалната слепота се характеризира със запазване на зеничните реакции към светлина, тъй като зрителните пътища от ретината до мозъчния ствол не са увредени. Кортикалната слепота с двустранно увреждане на тилните лобове и парието-окципиталните области в някои случаи може да се комбинира с отричане на това разстройство, ахроматопсия, апраксия на конюгираните очни движения (пациентът не може да насочи погледа си към обект, разположен в периферната част на зрителното поле) и невъзможност за визуално възприемане на обект и докосване до него. Комбинацията от тези разстройства се нарича синдром на Балинт.
Зрителни полета и тяхното изучаване
Зрителното поле е областта от пространството, която вижда неподвижното око. Целостта на зрителните полета се определя от състоянието на целия зрителен път (зрителни нерви, зрителен тракт, зрително лъчение, кортикална зрителна област, която се намира в калкариновия жлеб на медиалната повърхност на тилния лоб). Поради пречупването и кръстосването на светлинните лъчи в лещата и прехода на зрителни влакна от същите половини на ретината в хиазмата, дясната половина на мозъка е отговорна за целостта на лявата половина на зрителното поле на всяко око. Зрителните полета се оценяват отделно за всяко око. Съществуват няколко метода за тяхната приблизителна оценка.
- Алтернативна оценка на отделните зрителни полета. Лекарят сяда срещу пациента. Пациентът покрива едното си око с длан и гледа към носа на лекаря с другото око. Чукче или мърдащи пръсти се движат по периметъра от зад главата на пациента до центъра на зрителното му поле и пациентът се моли да отбележи момента, в който се появяват чукчето или пръстите. Прегледът се провежда последователно във всичките четири квадранта на зрителните полета.
- Методът „заплаха“ се използва в случаите, когато е необходимо да се изследват зрителните полета на пациент, който е недостъпен за речев контакт (афазия, мутизъм и др.). Лекарят с рязко „заплашително“ движение (от периферията към центъра) приближава изпънатите пръсти на ръката си до зеницата на пациента, наблюдавайки нейното мигане. Ако зрителното поле е непокътнато, пациентът мига в отговор на приближаването на пръста. Изследват се всички зрителни полета на всяко око.
Описаните методи са свързани със скрининг; дефектите на зрителното поле се откриват по-точно с помощта на специално устройство - периметър.
Признаци на нарушения
Монокулярните дефекти на зрителното поле обикновено се причиняват от патология на очната ябълка, ретината или зрителния нерв - с други думи, увреждането на зрителните пътища преди тяхното кръстосване (хиазма) причинява нарушение на зрителното поле само в едното око, разположено от засегнатата страна. Бинокулярните дефекти на зрителното поле (хемианопсия) могат да бъдат битемпорални (и двете очи имат загуба на темпорални зрителни полета, т.е. дясното око има дясното, лявото око има лявото) или хомонимни (всяко око има еднаква загуба на зрителни полета - или ляво, или дясно). Битемпоралните дефекти на зрителното поле възникват при лезии в областта на кръстосването на зрителните влакна (например, увреждане на хиазмата в ониксой и хипофизната жлеза). Хомонимни дефекти на зрителното поле възникват, когато са засегнати зрителният тракт, зрителното лъчение или зрителната кора, т.е. когато е засегнат зрителният път над хиазмата (тези дефекти възникват в зрителните полета, противоположни на лезията: ако лезията е в лявото полукълбо, са засегнати десните зрителни полета на двете очи и обратно). Увреждането на темпоралния лоб води до дефекти в едноименните горни квадранти на зрителните полета (контралатерална горноквадрантна анопсия), а увреждането на париеталния лоб води до дефекти в едноименните долни квадранти на зрителните полета (контралатерална долноквадрантна анопсия).
Дефектите на зрителното поле в проводимостта рядко са свързани с промени в зрителната острота. Дори при значителни дефекти на периферното зрително поле, централното зрение може да бъде запазено. Пациентите с дефекти на зрителното поле, причинени от увреждане на зрителните пътища над хиазмата, може да не осъзнават тяхното наличие, особено в случаи на увреждане на париеталния лоб.
 [ 1 ]
[ 1 ]
Фундусът и неговото изследване
Очното дъно се изследва с офталмоскоп. Оценява се състоянието на главата на зрителния нерв (папила) (началната, вътреочна част на зрителния нерв, видима по време на офталмоскопия), ретината и съдовете на очното дъно. Най-важните характеристики на очното дъно са цветът на главата на зрителния нерв, яснотата на неговите граници, броят на артериите и вените (обикновено 16-22), наличието на венозна пулсация, евентуални аномалии или патологични промени: кръвоизливи, ексудат, промени в стените на кръвоносните съдове в областта на жълтото петно (макулата) и по периферията на ретината.
Признаци на нарушения
Отокът на зрителния диск се характеризира с неговото изпъкване (дискът стърчи над нивото на ретината и навлиза в кухината на очната ябълка), зачервяване (съдовете по диска са рязко разширени и изпълнени с кръв); границите на диска стават неясни, броят на съдовете на ретината се увеличава (повече от 22), вените не пулсират, има кръвоизливи. Двустранен оток на зрителния диск ( застойна папила на зрителния нерв ) се наблюдава при повишено вътречерепно налягане (обемен процес в черепната кухина, хипертонична енцефалопатия и др.). Зрителната острота първоначално обикновено не е засегната. Ако повишеното вътречерепно налягане не се елиминира своевременно, зрителната острота постепенно намалява и се развива слепота поради вторична атрофия на зрителния нерв.
Застойът на зрителния диск трябва да се диференцира от възпалителни промени (папилит, оптичен неврит ) и исхемична оптична невропатия. В тези случаи промените в главата често са едностранни, типични са болка в областта на очната ябълка и намалена зрителна острота. Бледостта на зрителния диск в комбинация с намалена зрителна острота, стесняване на зрителните полета, намалени зенични реакции са характерни за атрофия на зрителния нерв, която се развива при много заболявания, засягащи този нерв (възпалителни, дисметаболитни, наследствени). Първичната атрофия на зрителния нерв се развива с увреждане на зрителния нерв или хиазмата, като главата е бледа, но има ясни граници. Вторичната атрофия на зрителния нерв се развива след оток на зрителния диск, границите на главата първоначално са неясни. Селективна бледност на темпоралната половина на зрителния диск може да се наблюдава при множествена склероза, но тази патология лесно може да се обърка с вариант на нормалното състояние на зрителния диск. Пигментна дегенерация на ретината е възможна при дегенеративни или възпалителни заболявания на нервната система. Други важни патологични находки за невролог по време на изследване на фундуса включват артериовенозен ангиом на ретината и симптом на черешова костилка, който е възможен при много ганглиозидози и се характеризира с наличието на бяла или сива заоблена лезия в макулата, в центъра на която има черешовочервено петно. Произходът ѝ се свързва с атрофия на ганглиозните клетки на ретината и просветването на съдовата мембрана през нея.

