Медицински експерт на статията
Нови публикации
Псориатичен артрит
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Псориатичният артрит е хронично възпалително заболяване на ставите, гръбначния стълб и ентезите, свързано с псориазис. Заболяването принадлежи към групата на серонегативните спондилоартропатии. Скринингът на пациенти с цел ранна диагностика се извършва от ревматолог и/или дерматолог сред пациенти с различни форми на псориазис, като активно се идентифицират характерни клинични и радиологични признаци на увреждане на ставите и/или гръбначния стълб и/или ентезите. При липса на псориазис се взема предвид наличието на роднини от първа или втора степен.
Епидемиология
Псориатичният артрит се счита за второто най-често срещано възпалително заболяване на ставите след ревматоидния артрит; диагностицира се при 7-39% от пациентите с псориазис.
Поради клиничната хетерогенност на псориатичния артрит и относително ниската чувствителност на диагностичните критерии, е доста трудно да се оцени точно разпространението на това заболяване. Оценката често е усложнена от късното развитие на типични признаци на псориазис при пациенти, страдащи от възпалително заболяване на ставите.
Според различни автори, честотата на псориатичния артрит е 3,6-6,0 на 100 000 души от населението, а разпространението е 0,05-1%.
Псориатичният артрит се развива на възраст 25-55 години. Мъжете и жените са засегнати еднакво често, с изключение на псориатичния спондилит, който е два пъти по-често срещан при мъжете. При 75% от пациентите увреждането на ставите настъпва средно 10 години (но не повече от 20 години) след появата на първите признаци на псориатични кожни лезии. При 10-15% псориатичният артрит предшества развитието на псориазис, а при 11-15% се развива едновременно с кожни лезии. Трябва да се отбележи, че при повечето пациенти няма корелация между тежестта на псориазиса и тежестта на възпалителния процес в ставите, с изключение на случаите на едновременно протичане на две заболявания.
Причини псориатичен артрит
Причините за псориатичен артрит са неизвестни.
Ролята на травмата, инфекцията и неврофизичното претоварване се обсъждат като фактори на околната среда. 24,6% от пациентите отбелязват травма в началото на заболяването.
 [ 11 ]
[ 11 ]
Патогенеза
Смята се, че псориатичният артрит възниква в резултат на сложни взаимодействия между вътрешни фактори (генетични, имунологични) и фактори на околната среда.
Генетични фактори
Много изследвания показват наследствена предразположеност към развитието както на псориазис, така и на псориатичен артрит: повече от 40% от пациентите с това заболяване имат роднини от първа степен, страдащи от псориазис, а броят на случаите на тези заболявания се увеличава в семейства с еднояйчни или двуяйчни близнаци.
Към днешна дата са идентифицирани седем PSORS гена, отговорни за развитието на псориазис, които са локализирани в следните хромозомни локуси: 6p (ген PSORS1), 17q25 (ген PSORS2), 4q34 (ген PSORS3), lq (ген PSORS4), 3q21 (ген PSORS5), 19p13 (ген PSORS6), 1p (ген PSORS7).
Резултатите от имуногенетичното фенотипизиране на пациенти с псориатичен артрит са противоречиви. Популационните проучвания установяват повишена честота на откриване на гените на главния комплекс за хистосъвместимост HLA: B13, B17, B27, B38, DR4 и DR7. При пациенти с псориатичен артрит и с рентгенографски признаци на сакроилеит, HLAB27 се открива по-често. При полиартикуларната, ерозивна форма на заболяването - HLADR4.
Заслужава да се отбележат и гените, които не са свързани с HLA, включени в областта на главния комплекс за хистосъвместимост, по-специално генът, кодиращ TNF-a. При изследване на полиморфизма на гена TNF-a е установена надеждна връзка между алелите на TNF-a-308, TNF-b+252 и ерозивен псориатичен артрит. В случай на ранно заболяване, този факт има прогностично значение за бързото развитие на деструктивни промени в ставите, а носителството на TNF-a-238 при представители на кавказката популация се счита за рисков фактор за развитието на заболяването.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Имунологични фактори
Псориазисът и псориатичният артрит се считат за заболявания, причинени от нарушения на Т-клетъчния имунитет. Основната роля се отдава на TNF-α, ключов провъзпалителен цитокин, който регулира възпалителните процеси, използвайки различни механизми: генна експресия, миграция, диференциация, клетъчна пролиферация, апоптоза. Установено е, че при псориазис кератоцитите получават сигнал за повишена пролиферация, когато Т-лимфоцитите освобождават различни цитокини, включително TNF-α,
В същото време, в самите псориатични плаки се откриват високи нива на TNF-α. Смята се, че TNF-α насърчава производството на други възпалителни цитокини, като IL-1, IL-6, IL-8, както и гранулоцитно-макрофагов колонистимулиращ фактор.
Следните клинични прояви са свързани с висока концентрация на TNF-α в кръвта на пациенти с псориатичен артрит:
- треска;
- ентезопатии;
- остеолиза;
- появата на деструктивни промени в ставите:
- исхемична некроза.
В ранен стадий на псориатичен артрит, IL-10, TNF-α и матриксни металопротеинази се откриват в повишени концентрации в цереброспиналната течност. Доказана е пряка корелация между нивата на TNF-α, матриксна металопротеиназа тип 1 и маркерите за разграждане на хрущяла. Интензивна инфилтрация на Т- и В-лимфоцити, по-специално CD8+ Т-клетки, е открита в синовиални биопсии от пациенти. Те се откриват и в местата на прикрепване на сухожилията към костта в ранен стадий на възпаление. CD4 Т-клетките произвеждат и други цитокини: IL-2, интерферон γ, лимфотоксин α, които се откриват в цереброспиналната течност и синовиума на пациенти с това заболяване. Честите спорадични случаи на псориазис при HIV инфекция са едно от доказателствата за участието на CD8/CD4 клетките в патогенезата на псориатичния артрит.
Напоследък се обсъжда въпросът за причините за засилено ремоделиране на костната тъкан при псориатичен артрит под формата на резорбция на терминалните фаланги на пръстите, образуване на големи ексцентрични ставни ерозии и характерна деформация „молив в чашка“. По време на биопсия на костна тъкан в зоните на резорбция са открити голям брой многоядрени остеокласти. За да се трансформират остеокластите-прекурсорни клетки в остеокласти, са необходими две сигнални молекули: първата е макрофагният колонистимулиращ фактор, който стимулира образуването на макрофагни колонии, които са остеокласти-прекурсори, а втората е RANKL протеинът (рецепторен активатор на NF-кВ лиганд), който задейства процеса на тяхната диференциация в остеокласти. Последният има естествен антагонист, остеопротегерин, който блокира физиологичните реакции на RANKL. Предполага се, че механизмът на остеокластогенезата се контролира от съотношението между активността на RANKL и остеопротегерин. Обикновено те трябва да са в равновесие; Когато съотношението RANKL/остеопротегерин е нарушено в полза на RANKL, се наблюдава неконтролирано образуване на остеокласти. В синовиални биопсии на пациенти с псориатичен артрит е установено повишаване на нивото на RANKL и понижаване на нивото на остеопротегерин, а в кръвния серум - повишаване на нивото на циркулиращи CD14-моноцити, прекурсори на остеокластите.
Механизмът на периостит и анкилоза при псориатичен артрит все още не е изяснен; предполага се участието на трансформиращ растежен фактор b, съдов ендотелен растежен фактор и костен морфогенетичен протеин. Повишена експресия на трансформиращ растежен фактор b е установена в синовиалната обвивка на пациенти с псориатичен артрит. В експеримент върху животни костният морфогенетичен протеин (по-специално тип 4), действайки заедно със съдов ендотелен растежен фактор, насърчава пролиферацията на костната тъкан.
Симптоми псориатичен артрит
Основните клинични симптоми на псориатичен артрит:
- псориазис на кожата и/или ноктите;
- увреждане на гръбначния мозък;
- увреждане на сакроилиачната става;
- ентезит.
Псориазис на кожата и ноктите
Псориатичните кожни лезии могат да бъдат ограничени или широко разпространени; някои пациенти развиват псориатична еритродермия.
Основната локализация на псориатичните плаки:
- скалп;
- областта на лакътните и колянните стави;
- областта на пъпа;
- аксиларни области; o интерглутеална гънка.
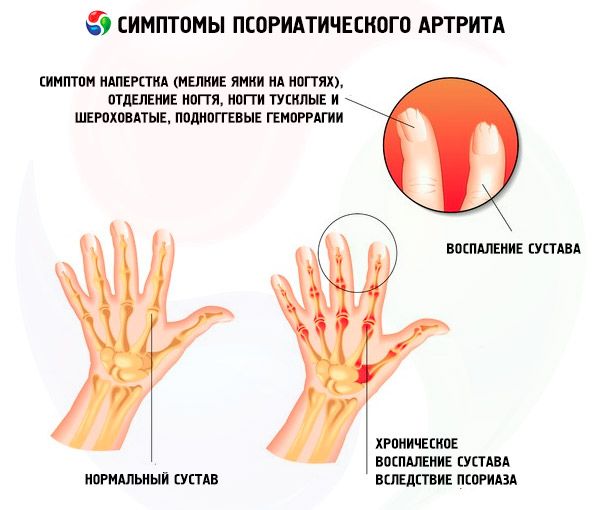
Една от честите прояви на псориазис, освен обриви по кожата на торса и скалпа, е псориазисът на ноктите, който понякога може да бъде единствената проява на заболяването.
Клиничните прояви на псориазис на ноктите са разнообразни. Най-честите са:
- псориазис на напръстника;
- онихолиза:
- субунгвални кръвоизливи, които се основават на папиломатоза на папилите с разширени терминални съдове (синоним субунгвална псориатична еритема, „маслени петна“);
- субунгвална хиперкератоза.
Периферен псориатичен артрит
Началото на заболяването може да бъде както остро, така и постепенно. При повечето пациенти заболяването не е съпроводено със сутрешна скованост, за дълго време може да бъде ограничено и локализирано в една или няколко стави, като например:
- междуфалангеални стави на ръцете и краката, особено дисталните;
- метакарпофалангеален;
- метатарзофалангеален;
- темпоромандибуларен;
- китка;
- глезен;
- лакът;
- коляно.
По-рядко псориатичният артрит може да дебютира с увреждане на тазобедрените стави.
Често новите стави се засягат асиметрично, в ставите на ръцете, произволно (хаотично). Характерни признаци на възпаление на периферните стави:
- засягане на дисталните интерфалангеални стави на ръцете и краката с образуване на деформация с форма на „репичка“; o дактилит;
- аксиален псориатичен артрит с периартикуларни явления (едновременно увреждане на три стави на един пръст: метакарпофалангеални или метатарзофалангеални, проксимални и дистални интерфалангеални стави със специфично цианотично-лилаво оцветяване на кожата над засегнатите стави).
При 5% от пациентите се наблюдава мутилираща (остеолитична) форма - "визитната картичка" на псориатичния артрит. Външно това се проявява със скъсяване на пръстите на ръцете и краката поради резорбция на крайните фаланги. В този случай се наблюдават множество многопосочни сублуксации на пръстите и се появява симптом на "хлабавост" на пръста. Остеолизата засяга също костите на китката, интерфалангеалните стави на ръцете и краката, стилоидните израстъци на лакътната кост и главите на темпоромандибуларните стави.
Дактилит се открива при 48% от пациентите с псориатичен артрит, като много от тях (65%) имат засегнати пръсти на краката, с последващо образуване на рентгенографски признаци на разрушаване на ставните повърхности. Смята се, че дактилитът се развива както поради възпаление на флексорните сухожилия, така и в резултат на възпаление на интерфалангеалните, метатарзофалангеалните или метакарпофалангеалните/метатарзофалангеалните стави на единия пръст. Клинични прояви на остър дактилит:
- силна болка;
- подуване, оток на целия пръст;
- болезнено ограничаване на подвижността, главно поради флексия.
В комбинация с периартикуларни явления, аксиалният възпалителен процес в ставите образува „наденица“ деформация на пръстите. Дактилитът може да бъде не само остър, но и хроничен. В този случай се наблюдава удебеляване на пръста без болка и зачервяване. Персистиращият дактилит без адекватно лечение може да доведе до бързо образуване на флексионни контрактури на пръстите и функционални ограничения на ръцете и краката.
Спондилит
Среща се при 40% от пациентите с псориатичен артрит. Често спондилитът е асимптоматичен, докато изолираните гръбначни лезии (без признаци на периферно възпаление на ставите) са много редки: те се срещат само при 2-4% от пациентите. Промените са локализирани в сакроилиачните стави, лигаментния апарат на гръбначния стълб с образуване на синдесмофити, паравертебрални осификации.
Клиничните прояви са подобни на тези при болестта на Бехтерев. Характерни са болка от възпалителен ритъм и скованост, които могат да се появят във всяка част на гръбначния стълб (гръдна, лумбална, шийна, сакрална област). При повечето пациенти промените в гръбначния стълб не водят до значителни функционални нарушения. Въпреки това, 5% от пациентите развиват клинична и рентгенологична картина на типичен анкилозиращ спондилит, до образуване на "бамбукова пръчка".
Ентезит (ентезопатия)
Ептезата е мястото на прикрепване на връзките, сухожилията и ставната капсула към костта, ентезитът е честа клинична проява на псориатичен артрит, проявяваща се с възпаление в местата на прикрепване на връзките и сухожилията към костите с последваща резорбция на субхондралната кост.
Най-типичните локализации на ентезит:
- задно-горната повърхност на калканеуса директно на мястото на прикрепване на ахилесовото сухожилие;
- мястото на закрепване на плантарната апоневроза към долния ръб на калканеалната туберкулоза;
- тибиална туберкулоза;
- мястото на закрепване на мускулите на ротаторния маншон на рамото (в по-малка степен).
Могат да бъдат включени и ентезии на други локализации:
- 1-ва реберно-хондрална артикулация дясно и ляво;
- 7-ма реберно-хондрална артикулация дясно и ляво;
- Задно-горни и предно-горни илиачни бодли;
- Илиачен гребен;
- Спинозният израстък на 5-ия лумбален прешлен.
Рентгенологично ентезитът се проявява като периостит, ерозии и остеофити.
Форми
Има пет основни клинични варианта на псориатичен артрит.
- Псориатичен артрит на дисталните интерфалангеални стави на ръцете и краката.
- Асиметричен моно/алигоартрит.
- Мутилиращ псориатичен артрит (остеолиза на ставните повърхности с развитие на скъсяване на пръстите и/или краката).
- Симетричен полиартрит (вариант, подобен на ревматоиден).
- Псориатичен спондилит.
Разпределението в посочените клинични групи се извършва въз основа на следните характеристики.
- Преобладаващо увреждане на дисталните интерфалангеални стави: повече от 50% от общия брой стави се състои от дисталните интерфалангеални стави на ръцете и краката.
- Олигоартрит/полиартрит: засягане на по-малко от 5 стави се определя като олигоартрит, 5 или повече стави - като полиартрит.
- Мутилиращ псориатичен артрит: откриване на признаци на остеолиза (рентгенологични или клинични) по време на прегледа.
- Псориатичен спондилоартрит: възпалителна болка в гръбначния стълб и локализация във всеки от трите отдела - лумбален, гръден или шиен, намалена подвижност на гръбначния стълб, откриване на рентгенологични признаци на сакроилеит, включително изолиран сакроилеит.
- Симетричен полиартрит: повече от 50% от засегнатите стави (сдвоени малки стави на ръцете и краката).
Диагностика псориатичен артрит
Диагнозата се поставя въз основа на откриване на псориазис на кожата и/или ноктите при пациента или негови близки роднини (според пациента), характерни лезии на периферните стави, признаци на увреждане на гръбначния стълб, сакроилиачните стави и ентезопатии.
При интервюиране на пациент е необходимо да се установи какво е предшествало заболяването, особено дали е имало оплаквания от стомашно-чревния тракт или пикочно-половата система, очите (конюнктивит), което е необходимо за диференциална диагноза с други заболявания от групата на серонегативните спондилоартропатии, по-специално с реактивно постентероколитично или урогенитно възпаление на ставите, болест на Райтер (последователност на засягане на ставите, наличие на оплаквания от гръбначния стълб, сакроилиачните стави).
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Клинична диагноза на псориатичен артрит
По време на проверката обърнете внимание на:
- наличие на кожен псориазис на характерно място:
- скалпа, зад ушите:
- област на пъпа:
- перинеална област:
- интерглутеална гънка;
- подмишници;
- и/или наличието на псориазис на устните.
При изследване на ставите се разкриват характерни признаци на псориатичен артрит:
- дактилит;
- възпаление на дисталните интерфалангеални стави.
Палпирайте местата на закрепване на сухожилията.
Наличието или отсъствието на клинични признаци на сакроилеит се определя чрез директен или страничен натиск върху крилата на илиачните кости и се определя подвижността на гръбначния стълб.
Състоянието на вътрешните органи се оценява в съответствие с общите терапевтични правила.
Лабораторна диагностика на псориатичен артрит
Няма специфични лабораторни тестове за псориатичен артрит.
Често се наблюдава дисоциация между клиничната активност и лабораторните параметри. RF обикновено липсва. В същото време RF се открива при 12% от пациентите с псориатичен артрит, което създава известни трудности при диагностицирането, но не е причина за преразглеждане на диагнозата.
Анализът на цереброспиналната течност не дава специфични резултати; в някои случаи се открива висока цитоза.
Активността на периферното ставно възпаление при псориатичен артрит се оценява по броя на болезнените и възпалени стави, нивото на CRP, тежестта на ставната болка и активността на заболяването.
Инструментална диагностика на псориатичен артрит
Данните от рентгеновото изследване на ръцете, краката, таза и гръбначния стълб са от голяма полза при диагностицирането, тъй като разкриват характерни признаци на заболяването, като например:
- остеолиза на ставните повърхности с образуване на промени от типа „молив в чаша“;
- големи ексцентрични ерозии;
- резорбция на крайните фаланги на пръстите;
- костни пролиферации:
- асиметричен двустранен сакроилеит:
- паравертебрални осификати, синдесмофити.
Различни автори са предложили варианти на критерии за класификация, които отчитат най-ярките прояви на псориатичен артрит, като например:
- потвърден псориазис на кожата или ноктите при пациента или негови роднини;
- асиметричен периферен псориатичен артрит с преобладаващо увреждане на ставите на долните крайници:
- бедро,
- коляно.
- глезен,
- метатарзофалангеален,
- тарзални стави,
- интерфалангеалните стави на пръстите на краката.
- заболяване на дисталните интерфалангеални стави,
- наличие на дактилит,
- възпалителна болка в гръбначния стълб,
- заболяване на сакроилиачната става,
- ентезопатии;
- рентгенографски признаци на остеолиза;
- наличие на костни пролиферации;
- отсъствие на Руската федерация.
През 2006 г. Международната изследователска група за псориатичен артрит предложи критериите CASPAR (Класификационни критерии за псориатичен артрит) като диагностични критерии. Диагнозата може да се постави при наличие на възпалително ставно заболяване (лезии на гръбначния стълб или ентезите) и поне три от следните пет признака.
- Наличие на псориазис, анамнеза за псориазис или фамилна анамнеза за псориазис.
- Наличието на псориазис се определя като псориатична лезия на кожата или скалпа, потвърдена от дерматолог или ревматолог.
- Анамнеза за псориазис може да бъде получена от пациента, семейния лекар, дерматолог или ревматолог. Фамилна анамнеза за псориазис се определя като наличие на псориазис при роднини от първа или втора степен (според пациента).
- Типични псориатични лезии на нокътните плочи: онихолиза, „симптом на напръстник“ или хиперкератоза – регистрират се по време на физически преглед.
- Отрицателен резултат от RF тест, използван с друг метод, различен от латексов тест: за предпочитане е твърдофазен ELISA или нефелометрия.
- Дактилит по време на прегледа (дефиниран като подуване на целия пръст) или анамнеза за дактилит, регистрирана от ревматолог.
- Рентгенографски данни за костна пролиферация (осификация на ставните ръбове), с изключение на образуването на остеофити, на рентгенографии на ръцете и краката.
Показания за консултация с други специалисти
Псориатичният артрит често е свързан със заболявания като:
- хипертония;
- исхемична болест на сърцето;
- захарен диабет.
Ако се появят признаци на горепосочените заболявания, пациентите трябва да се консултират със съответните специалисти: кардиолог, ендокринолог.
В случай на развитие на признаци на прогресивно разрушаване и деформация на ставите на ръцете, исхемична некроза на опорните (тазобедрени, колянни) стави, е показана консултация с ортопедичен хирург, за да се вземе решение за извършване на ендопротезиране.
Пример за формулиране на диагноза
- Псориатичен артрит, моноартрит на колянната става, умерена активност, стадий II, функционална недостатъчност 2. Псориазис, ограничена форма.
- Псориатичен артрит, хроничен асиметричен полиартрит с предимно увреждане на ставите на стъпалата, висока активност, стадий III, функционална недостатъчност 2.
- Псориатичен спондилит, асиметричен двустранен сакроилеит, стадий 2 отдясно, стадий 3 отляво. Паравертебрална осификация на ниво Th10-11. Псориазисът е широко разпространен, псориазис на ноктите.
За определяне на активността, рентгенографския стадий и функционалната недостатъчност понастоящем се използват същите методи, както при ревматоиден артрит.
Какво трябва да проучим?
Как да проучим?
Диференциална диагноза
За разлика от ревматоидния артрит, псориатичният артрит се характеризира с липса на изразена сутрешна скованост на ставите, симетрично увреждане на ставите, често увреждане на дисталните интерфалангеални стави на ръцете и краката и липса на RF в кръвта.
Ерозивната остеоартроза на дисталните интерфалангеални стави на ръцете с реактивен синовит може също да наподобява псориатичен артрит (дистална форма). Като правило обаче остеоартрозата не е съпроводена с възпалителни промени в кръвта, признаци на увреждане на гръбначния стълб (възпалителна болка във всяка част на гръбначния стълб), псориазис на кожата и ноктите. За разлика от болестта на Бехтерев, псориатичният спондилоартрит не е съпроводен със значителни функционални нарушения, често е асимптоматичен, сакроилеитът е асиметричен, често бавно прогресиращ, на рентгенови снимки на гръбначния стълб се откриват груби паравертебрални осификации.
Известни трудности за диференциацията представлява псориатичният артрит, ако последният протича с кератодермия на дланите и стъпалата, увреждане на ноктите. Диференциацията на тези заболявания трябва да се основава на естеството на кожната лезия, както и на хронологичната връзка между появата на ставно възпаление и острата урогенитална и чревна инфекция. При псориатичния артрит обривът е персистиращ. Пациентите често имат хиперурикемия, което изисква изключване на подагра. Диагностична помощ може да се окаже чрез изследване на цереброспиналната течност, тъканна биопсия (ако има тофуси) за откриване на кристали на пикочна киселина.
Към кого да се свържете?
Лечение псориатичен артрит
Целта на терапията е адекватно въздействие върху основните клинични прояви на псориатичния артрит:
- псориазис на кожата и ноктите;
- спондилит;
- дактилит;
- ентезит.
Показания за хоспитализация
Показания за хоспитализация са:
- сложни диференциално-диагностични случаи;
- поли- или олигоартикуларни ставни лезии;
- рецидивиращ псориатичен артрит на коленните стави; необходимост от инжектиране в ставите на долните крайници;
- избор на DMARD терапия;
- провеждане на терапия с биологични агенти;
- оценка на поносимостта на предписаната преди това терапия.
Нелекарствено лечение на псориатичен артрит
Използването на комплекс от терапевтични упражнения както в болница, така и у дома е особено важно за пациенти с псориатичен спондилит, за да се намали болката, сковаността и да се увеличи общата мобилност.
За пациенти с ниска активност се препоръчва спа лечение с използване на сероводородни и радонови вани.
Медикаментозно лечение на псориатичен артрит
Стандартната терапия за псориатичен артрит включва НСПВС, DMARDs и вътреставни инжекции с глюкокортикоиди (GC).
НСПВС
Диклофенак и индометацин се използват главно в средни терапевтични дози. Напоследък селективните НСПВС се използват широко в практическата ревматология за намаляване на нежеланите реакции от стомашно-чревния тракт.
Системни глюкокортикостероиди
Няма доказателства за тяхната ефективност, базирани на резултатите от контролирани проучвания при псориатичен артрит, с изключение на експертно мнение и описания на отделни клинични наблюдения. Употребата на глюкокортикостероиди не се препоръчва поради риск от обостряне на псориазис.
Вътреартикуларното приложение на глюкокортикостероиди се използва при моно-олигоартикуларната форма на псориатичен артрит, както и за намаляване на тежестта на симптомите на сакроилеит чрез прилагане на глюкокортикостероиди в сакроилиачните стави.
Основни противовъзпалителни лекарства
Сулфасалазин: ефективен срещу симптомите на възпаление на ставите, но не инхибира развитието на рентгенографски признаци на разрушаване на ставите, обикновено се понася добре от пациентите, предписва се в доза от 2 g/ден.
Метотрексат: Проведени са две плацебо-контролирани проучвания. Едното показва ефикасността на интравенозно пулсово приложение на метотрексат в доза 1-3 mg/kg телесно тегло, друго показва ефикасността на метотрексат в доза 7,5-15 mg/седмица перорално, а трето показва по-висока ефикасност на метотрексат в доза 7,5-15 mg/седмица в сравнение с циклоспорин А в доза 3-5 mg/kg. Метотрексатът има положителен ефект върху основните клинични прояви на псориатичен артрит и псориазис, но не инхибира развитието на рентгенографски признаци на ставна деструкция.
Когато метотрексат е бил използван във високи дози, един пациент е починал от аплазия на костния мозък.
Циклоспорин: Не са провеждани плацебо-контролирани проучвания. Контролирани сравнителни проучвания на циклоспорин в доза от 3 mg/kg на ден и други DMARDs показват положителен ефект върху клиничните прояви на ставно възпаление и псориазис, оценен чрез общата оценка на активността на псориатичния артрит от лекаря и пациента (среден общ ефект). При период на проследяване от 2 години е отбелязано, че прогресията на рентгенографските признаци на ставно увреждане се забавя.
Лефлуномид: ефикасността на лекарството е доказана в международно двойносляпо контролирано проучване. Лефлуномид е оказал положителен ефект върху протичането на псориатичния артрит, според броя на болезнените и подути стави, общата оценка на активността на заболяването от лекаря и пациента. При 59% от пациентите, в резултат на лечението, е постигнато подобрение според критериите за ефективност на терапията PsARC (Psoriatic Arthritis Response Criteria), основните показатели за качество на живот са се подобрили, тежестта на псориазиса е намаляла (слаб общ ефект). В същото време, лефлуномид е забавил развитието на деструктивни промени в ставите.
Лекарството се предписва перорално в доза от 100 mg/ден през първите три дни, след това 20 mg/ден.
Златните соли и аминохинолиновите лекарства (хидроксихлорохин, хлорохин) са неефективни при псориатичен артрит.
TNF-α инхибитори
Показания за употребата на TNF-α инхибитори: липса на ефект от DMARD терапия, в комбинация или поотделно, в адекватни терапевтични дози:
- постоянна висока „болестна активност“ (броят на болезнените стави е повече от три, броят на оточните стави е повече от три, дактилитът се брои за една става);
- остър дактилит;
- генерализирана ентезопатия;
- псориатичен спондилит.
Ефикасността на инфликсимаб при псориатичен артрит е потвърдена от многоцентрови, плацебо-контролирани, рандомизирани проучвания IMPACT и IMPACT-2 (Infliximab Multinational Psoriatic Arthritis Controlled Trial), които включват повече от 300 пациенти.
Инфликсимаб се прилага в доза от 3-5 mg/kg в комбинация с метотрексат или като монотерапия (в случай на непоносимост или противопоказания за употребата на метотрексат) съгласно стандартния режим.
Алгоритъмът на терапията на псориатичния артрит зависи от клиничните прояви. Последователността на предписване на основните групи лекарства.
- Периферен псориатичен артрит:
- НСПВС;
- DMARDs (модифициращи антиревматични лекарства);
- вътреставно приложение на глюкокортикостероиди;
- TNF инхибитори и (инфликсимаб).
- Псориазис на кожата и ноктите:
- стероидни мехлеми;
- ПУВА-терапия;
- системна употреба на метотрексат;
- системна употреба на циклоспорин;
- TNF-α инхибитори (инфликсимаб).
- Псориатичен спондилит:
- НСПВС;
- инжектиране на глюкокортикостероиди в сакроилиачните стави;
- пулсова терапия с глюкокортикостероиди;
- TNF-α инхибитори (инфликсимаб).
- Дактилит:
- НСПВС;
- вътреставно или периартикуларно приложение на глюкокортикостероиди;
- TNF-α инхибитори (инфликсимаб).
- Ентезит:
- НСПВС;
- периартикуларно приложение на глюкокортикостероиди;
- TNF-α инхибитори (инфликсимаб).
Хирургично лечение на псориатичен артрит
Хирургичните методи на лечение са необходими при деструктивно увреждане на големи опорни стави (колянни и тазобедрени стави, стави на ръцете и краката) с изразени функционални нарушения. В тези случаи се извършват ендопротезиране на тазобедрените и коленните стави, реконструктивни операции на ръцете и краката. Персистиращите възпалителни процеси на коленните стави са показание за хирургична или артроскопска синовектомия.
Приблизителни периоди на неработоспособност
Продължителността на инвалидността при псориатичен артрит е 16-20 дни.
По-нататъшно управление
След изписване от болницата пациентът трябва да бъде под наблюдението на ревматолог и дерматолог по местоживеене, за да се следи поносимостта и ефективността на терапията, своевременно да се лекуват обострянията на възпалителните процеси в ставите и да се оцени необходимостта от биологична терапия.
Какво трябва да знае пациентът за псориатичния артрит?
При първите признаци на възпаление в ставите, пациент с псориазис трябва да се консултира с ревматолог. Ако ви е поставена диагноза псориатичен артрит, но при адекватно и навременно лечение, можете да поддържате активност и работоспособност в продължение на много години. Изборът на терапевтична програма зависи от клиничната форма на заболяването, активността на възпалителния процес в ставите и гръбначния стълб, наличието на съпътстващи заболявания. По време на лечението се стремете да спазвате изцяло всички препоръки на ревматолога и дерматолога, редовно посещавайте лекар, за да следите ефективността и поносимостта на всички предписани лекарства.
Повече информация за лечението
Медикаменти
Прогноза
Ако псориатичният артрит прогресира бързо, съпроводен с поява на ерозивни промени със значително нарушаване на ставната функция, особено в случай на мутилираща форма на заболяването или развитие на исхемична некроза на големи (поддържащи) стави, прогнозата на заболяването ще бъде сериозна.
Комбинираната стандартна смъртност сред пациентите е по-висока от тази в популацията средно с 60% и е 1,62 (1,59 при жените и 1,65 при мъжете).
 [ 50 ]
[ 50 ]

