Медицински експерт на статията
Нови публикации
Остър одонтогенен остеомиелит
Последно прегледани: 29.06.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Остър възпалителен процес с гнойно-некротичен характер в костните тъкани на челюстите, който се развива поради инфекция на зъбите или околните тъкани (т.нар. одонтогенна инфекция), се определя като остър одонтогенен остеомиелит. [ 1 ]
Епидемиология
Общата честота на остеомиелит при възрастни е приблизително 90 случая на 100 000 души годишно. Острият одонтогенен остеомиелит на лицевия скелет понастоящем се открива рядко, но в специализираната литература няма оценка за разпространението му при възрастни. Но острият одонтогенен остеомиелит при деца, според някои данни, се открива в един случай на 5 хиляди педиатрични стоматологични пациенти.
Причини остър одонтогенен остеомиелит.
Одонтогенният остеомиелит на челюстта се причинява от разпространението на полимикробна опортюнистична инфекция (облигатна орална микробиота), основната причина за вътрекостното възпаление.
Неговите причинители са анаеробни грам-положителни коки от групите Streptococcus milleri и Peptostreptococcus, Streptococcus mitis, Streptococcus sanguinis, Streptococcus salivarius и Streptococcus anginosus, грам-отрицателни бацили Bacteroides (Prevotella) и Fusobacterium nuckatum, които причиняват заболявания на зъбите и периденталните структури - пародонт и пародонтоз.
Всъщност, такова костно възпаление се развива като лицево-челюстно усложнение на нелекуван зъбен кариес (особено зъбен кариес); инфекция на кореновия канал на зъба с развитие на пулпит (възпаление на тъканта, запълваща кухината на зъба); хронична форма на пародонтит;перикоронит (развиващ се по време на пробив на зъби, особено на трети молари - мъдреци); хроничен пародонтит. Не е изключена директна инфекция на алвеолата на извадения зъб с развитие на алвеолит, а след това и неговото усложнение под формата на възпаление на костната тъкан на челюстта.
Като правило, острата фаза на одонтогенния остеомиелит продължава две седмици след началото на заболяването. Въпреки че, както отбелязват експертите, разделянето на остеомиелита от всякакъв произход на остър или хроничен се основава не на продължителността на заболяването, а на данните от хистологията. При това остър се счита остеомиелитът, който не достига етапа на отделяне на области на остеонекроза - секвестрации от непокътнатата кост и поява на гнойни фистули. [ 2 ]
Рискови фактори
Рискови фактори за развитие на остър одонтогенен остеомиелит са състояния с отслабен имунитет, включително синдром на придобита имунна недостатъчност, химиотерапия и лъчетерапия, както и диабет; периферно съдово заболяване (с нарушена регионална или локална перфузия); автоимунни заболявания, намаляване на нивото на левкоцитите в кръвта под формата на агранулоцитоза.
Съществува повишен риск от гнойно-некротично възпаление на костните тъкани на лицево-челюстната област при пациенти със сифилис, левкемия, сърповидно-клетъчна анемия, при продължителна употреба на кортикостероиди, както и при възрастни хора, пушачи и злоупотребяващи с алкохол. [ 3 ]
Патогенеза
Острата форма на одонтогенен остеомиелит започва с разпространението на бактерии от първоначалното огнище към съседни костни структури - кортикалния слой и спонгиозната кост на челюстите.
Патогенезата на заболяването се дължи на реакцията към бактериална инвазия на спонгиозното костно вещество (трабекуларна костна тъкан), чието начало е свързано с активирането на основния медиатор на възпалението на костната тъкан - провъзпалителния цитокин RANKL (лиганд на рецептор-активатор на ядрен фактор капа-B), който принадлежи към суперсемейството TNF (тумор некрозис фактор). Този трансмембранен протеин, произвеждан от макрофаги, от своя страна сигнализира на многоядрени костни клетки с миелоиден произход - остеокласти, които се считат за компонент на мононуклеарната фагоцитна система (част от имунната система). В резултат на повишена резорбтивна активност на остеокластите (повишена секреция на водородни йони, ензими колагеназа и катепсин К, както и хидролитични ензими) настъпва разрушаване на костната тъкан - патологична остеолиза (остеонекроза).
Освен това, възпалителната реакция води до образуването на гноен ексудат, който се натрупва в интертрабекуларните пространства на костта, което повишава налягането и води до венозен застой и исхемия. Гнойта може да се разпространи и в субосталния слой, отделяйки го от костната повърхност и по този начин изостряйки костната исхемия, водеща до костна некроза. [ 4 ]
Симптоми остър одонтогенен остеомиелит.
При острата форма на одонтогенен остеомиелит първите признаци се проявяват с подуване, зачервяване на лигавицата и нарастваща болка в засегнатата челюст.
Острият одонтогенен остеомиелит на долната челюст (мандибуларен алвеоларен израстък) е най-често срещан, докато острият одонтогенен остеомиелит на горната челюст) е по-рядко срещан. Специалистите обясняват това с факта, че горната челюст - поради по-доброто си кръвоснабдяване, по-тънките кортикални пластинки на компактното вещество на максиларния алвеоларен израстък и по-малкото медуларно пространство в костната тъкан - е по-устойчива на инфекции.
Също така локалните признаци на остър одонтогенен остеомиелит на челюстта включват подуване (външен оток) от засегнатата страна (възникнал поради вътрешен възпалителен оток), хиперемия на венците и лигавицата на преходната гънка на бузата, повишена подвижност на зъбите в заразената област, удебеляване на засегнатата част на алвеоларния процес.
Клиничната картина включва още треска и главоболие или лицева болка, общо неразположение, ограничаване на подвижността на челюстта със затруднено отваряне на устата, поява на гнилостно дишане (поради натрупване на гной). Ако възпаление, локализирано в долната челюст, причини промяна или компресия на долния алвеоларен невроваскуларен сноп, преминаващ във вътрешния му канал, се наблюдава сензорно нарушение (изтръпване) в зоната на инервация на брадичния нерв.
Разграничават се ограничен (фокален) и дифузен вид одонтогенен остеомиелит в острата форма. Ограниченото възпаление се характеризира с лезия на относително малка област от челюстта (надолу от алвеоларния израстък), поява на инфилтрат върху гингивалната лигавица (болезнен при натиск), болката е болезнена, а телесната температура не надвишава +37,5°C. При дифузен остеомиелит (често срещан при деца) лезията е по-обширна - със значителен размер на възпалителния инфилтрат на меките тъкани на венците и преходната гънка, температурата се повишава до +39°C или повече (с втрисане), силна болка с пулсиращ характер, ирадиираща към очната кухина, синусите, ушната мида, слепоочието или врата. Уголемяването на регионалните лимфни възли е често срещано. [ 5 ]
Усложнения и последствия
Възможните усложнения и последици от този възпалителен процес се проявяват:
- С субгингивален абсцес;
- С разлято гнойно клетъчно разтопяване -- перимандибуларна флегмона:
- Одонтогенен синузит (максиларен синузит);
- Хронифициране и разпространение на инфекцията в дълбоките цервикални фасциални области;
- Флебит на лицевите вени;
- Патологична фрактура на долната челюст - поради значително намаляване на костната плътност.
Не може да се изключи заплахата от менингит, менингоенцефалит и общо отравяне на кръвта.
Диагностика остър одонтогенен остеомиелит.
Диагнозата на остеомиелита започва с анамнеза и преглед на зъбите на пациента и цялата устна кухина.
Взимат се общи и биохимични кръвни изследвания. Може да се извърши посявка на ексудата, за да се определи бактериална инфекция.
Инструменталната диагностика включва:
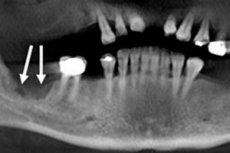
- Рентгенови снимки на лицево-челюстната област (зъбни рентгенови снимки);
- Ортопантомография - панорамна рентгенография на лицево-челюстната област;
- Сцинтиграфия на челюстните кости.
Диференциална диагноза
Необходима е диференциална диагноза с гноен периостит на зъба; остеорадионекроза (остеомиелит, засягащ костта след лъчетерапия); остеонекроза на челюстите, причинена от лечение на остеопороза с бифосфонати; лицево-челюстна киста. [ 6 ]
Лечение остър одонтогенен остеомиелит.
Медикаментозното лечение на остеомиелит на челюстите се извършва с широкоспектърни антибиотици като клиндамицин, метронидазол, амоксицилин, флуклоксацилин, линкомицин, както и антибактериални лекарства от групата на цефалоспорините.
Освен това, основните предразполагащи фактори или състояния трябва да бъдат адекватно разгледани и лекувани. Зъбът, причинител на остър одонтогенен остеомиелит, или се подлага на ендодонтско лечение (лечение на канала му), или на екстракция; хирургичното лечение се състои и в саниране на засегнатата област - отстраняване на некротични меки и костни тъкани. [ 7 ]
Предотвратяване
Основата на превенцията на това заболяване е редовната грижа за зъбите и устната кухина, отстраняването на плаката, както и навременното лечение на зъбни заболявания.
Прогноза
При навременно откриване на заболяването, правилното му лечение и липсата на усложнения, резултатът от остър одонтогенен остеомиелит може да се счита за положителен.

