Медицински експерт на статията
Нови публикации
Тест Манту
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Показания за теста на Манту
При масова туберкулинодиагностика, пробата Манту с 2 ТЕ се провежда на всички деца и юноши, ваксинирани с BCG, независимо от предишния резултат, веднъж годишно. Детето получава първата проба Манту на 12-месечна възраст. За деца, неваксинирани с BCG, пробата Манту се провежда от 6 месеца веднъж на всеки шест месеца, докато детето получи BCG ваксинацията, а след това по общоприетата методика веднъж годишно.
Пробата Манту може да се използва и за индивидуална туберкулинова диагностика. Тя се провежда в условията на детска поликлиника, соматични и инфекциозни болници за диференциална диагностика на туберкулоза и други заболявания, при наличие на хронични заболявания с торпиден, вълнообразен ход, при неефективност на традиционните методи на лечение и наличие на допълнителни рискови фактори за инфекция или туберкулоза (контакт с пациент с туберкулоза, липса на ваксинация срещу туберкулоза, социални рискови фактори и др.).
Освен това, в мрежата за общо здравеопазване има групи деца и юноши, които се подлагат на тест на Манту два пъти годишно:
- пациенти със захарен диабет, стомашна язва и язва на дванадесетопръстника, кръвни заболявания, системни заболявания. ХИВ-инфектирани пациенти, получаващи дългосрочна хормонална терапия (повече от 1 месец);
- с хронични неспецифични заболявания (пневмония, бронхит, тонзилит), субфебрилна температура с неизвестна етиология;
- неваксинирано срещу туберкулоза, независимо от възрастта на детето;
- деца и юноши от социално рискови групи, които са в институции (приюти, центрове, приемни центрове) и които нямат медицинска документация (при постъпване в институцията, след това два пъти годишно в продължение на 2 години).
При провеждане на индивидуална туберкулинова диагностика се определя прагът на чувствителност към туберкулин - най-ниската концентрация на туберкулин, на която тялото реагира с положителна реакция. За определяне на прага на чувствителност към туберкулин се използва интрадермална проба на Манту с различни разреждания на сух пречистен туберкулин.
При деца със съмнение за специфично увреждане на очите, за да се избегне фокална реакция, е препоръчително да се започне туберкулинова диагностика с кожни или интрадермални тестове с 0,01 и 0,1 ТЕ.
Кожните туберкулинови проби (пластир, мехлем) в момента имат по-скоро историческо значение, те се използват рядко, по-често за диагностициране на туберкулоза на кожата или в случаите, когато по някаква причина е невъзможно да се използват по-често срещаните кожни и интрадермални туберкулинови проби. Тестът на Пирке също се използва рядко.
Градуираният кожен тест (GST) на Гринчар и Карпиловски се извършва, когато е необходима диференциална диагностика, за изясняване на естеството на туберкулиновата алергия и за оценка на прилаганото лечение.
Тест с подкожно приложение на туберкулин е показан, когато е необходимо да се определи активността на туберкулозата на дихателните органи, както и за етиологична диагноза и определяне на активността на туберкулозата в екстрапулмонални локализации.
Процедура на теста на Манту
Туберкулиновата ампула се избърсва внимателно с марля, напоена със 70% етилов алкохол, след което гърлото на ампулата се пили с нож за отваряне на ампули и се отчупва. Туберкулинът се събира от ампулата със спринцовка и игла, които след това се използват за прилагане на пробата на Манту. В спринцовката се изтеглят 0,2 ml от лекарството (т.е. 2 дози), след което разтворът се освобождава до маркировката 0,1 ml в стерилен памучен тампон. Недопустимо е разтворът да се освобождава в защитната капачка на иглата или във въздуха, тъй като това може да доведе до алергична реакция на медицинския персонал. След отваряне туберкулиновата ампула е подходяща за употреба не повече от 2 часа, ако се съхранява при асептични условия.
Интрадермалният тест се провежда само в процедурна зала. Пациентът е в седнало положение. Кожната област по вътрешната повърхност на средната трета на предмишницата се третира със 70% разтвор на етилов алкохол, подсушава се със стерилен памук, туберкулинът се инжектира строго интрадермално, за което иглата се насочва с разреза нагоре в горните слоеве на опънатата кожа, успоредно на нейната повърхност. След вкарване на отвора на иглата в кожата, от спринцовката се инжектира 0,1 ml от туберкулиновия разтвор (т.е. една доза). Мястото на инжектиране не се третира повторно с алкохол, тъй като рискът от инфекция на мястото на инжектиране е нисък (PPD-L съдържа хинизол). При правилна техника в кожата се образува папула във формата на "лимонова кора" с диаметър най-малко 7-9 mm с белезникав цвят, която скоро изчезва.
Пробата на Манту се прилага от специално обучена медицинска сестра, както е предписано от лекар. Реакцията се оценява от лекар или обучена медицинска сестра след 72 часа. Резултатите се въвеждат в следните формуляри за регистрация: № 063/у (ваксинационна карта). № 026/у (медицинско досие на детето). № 112/у (анамнеза за развитието на детето). Отбелязват се производителят, партидният номер, срокът на годност на туберкулина, датата на провеждане на теста, приложението на лекарството в дясната или лявата предмишница и резултатът от теста (размер на инфилтрата или папулата в милиметри, при липса на инфилтрат - размер на хиперемия).
При правилна организация, 90-95% от детското и юношеското население на административната територия трябва да бъде обхванато ежегодно с туберкулинова диагностика. В организирани групи масовата туберкулинова диагностика се провежда в институции или от специално обучен медицински персонал, или по екипен метод, който е за предпочитане. При екипния метод детските клиники формират екипи - две медицински сестри и лекар. За неорганизирани деца пробата Манту се провежда в условията на детска клиника. В селските райони туберкулиновата диагностика се извършва от районни селски районни болници и фелдшерско-акушерски пунктове. Методическото ръководство на туберкулиновата диагностика се осъществява от педиатър на противотуберкулозния диспансер (кабинет). При липса на противотуберкулозен диспансер (кабинет), работата се извършва от ръководителя на детското амбулаторно отделение (районен педиатър) съвместно с районния фтизиатър.
В отговор на въвеждането на туберкулин, в организма на предварително сенсибилизиран човек се развива локална, обща и/или фокална реакция.
- На мястото на приложение на туберкулин се образува локална реакция, която може да се прояви като хиперемия, папули, инфилтрати, везикули, були, лимфангит и некроза. Локалната реакция има диагностично значение в случай на кожно и интрадермално приложение на туберкулин.
- Общата реакция се характеризира с общи промени в човешкото тяло и може да се прояви под формата на влошаване на благосъстоянието, повишена телесна температура, главоболие, артралгия, промени в кръвните изследвания (моноцитопения, диспротеинемия, леко ускоряване на СУЕ и др.). Общата реакция най-често се развива при подкожно приложение на туберкулин.
- Фокална реакция се развива при пациенти във фокуса на специфична лезия - в туберкулозни огнища с различна локализация. При белодробна туберкулоза фокалната реакция може да се прояви като хемоптиза, засилване на кашлицата и катаралните симптоми, увеличаване на количеството на храчките, болка в гърдите; при екстрапулмонална туберкулоза - засилване на възпалителните промени в зоната на туберкулозната лезия. Наред с клиничните прояви, рентгеновото изследване може да покаже засилване на перифокалното възпаление около туберкулозните огнища. Фокалната реакция е по-изразена при подкожно приложение на туберкулин.
Резултатът от теста на Манту се оценява след 72 часа. Диаметърът на папулата или хиперемията в милиметри се измерва с прозрачна линийка. Линийката се позиционира перпендикулярно на оста на предмишницата. За правилно тълкуване на резултатите е необходима не само визуална оценка на реакцията, но и палпация на мястото на инжектиране на туберкулин, тъй като при слабо изразена папула, леко повдигната над нивото на кожата и при липса на хиперемия, реакцията може да се оцени като отрицателна. При хиперемия, простираща се отвъд папулата, лекият натиск с палеца върху реакционната зона позволява за кратко да се премахне хиперемията и да се измери само папулата.
 [ 3 ]
[ 3 ]
Тест на Пирке
Тестът представлява кожно приложение на сух пречистен туберкулин, разреден до съдържание от 100 хиляди ТЕ в 1 мл. Скарификацията на кожата се извършва чрез капка от този туберкулинов разтвор, приложена върху кожата. Резултатът се оценява след 48-72 часа.
Оценка на резултатите от теста на Манту
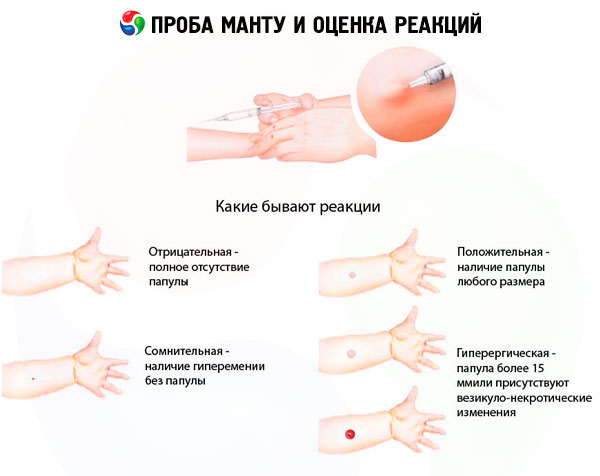
Резултатите от теста могат да бъдат оценени, както следва:
- отрицателна реакция - пълна липса на инфилтрат (папула) и хиперемия, допуска се наличие на убодна реакция от 0-1 мм;
- съмнителна реакция - инфилтрат (папула) с размери 2-4 мм или хиперемия от всякакъв размер без инфилтрат;
- положителна реакция - инфилтрат (папула) с размер 5 mm или повече, както и везикули, лимфангит и лезии (няколко папули с всякакъв размер около мястото на инжектиране на туберкулин):
- слабо положителен - размер на папулите 5-9 мм:
- средна интензивност - размер на папулите 10-14 мм;
- изразен - размер на папулата 15-16 мм;
- хиперергичен - размер на папулите 17 mm и повече при деца и юноши, 21 mm и повече при възрастни, както и везикуло-некротични реакции, лимфангит и лющене, независимо от размера на папулите.
В нашата страна цялото детско население е подложено на ваксинация срещу туберкулоза в определени срокове, съгласно ваксинационния календар. След въвеждането на BCG ваксината, в организма се развива и DTH, в резултат на което реакциите с 2 TE пречистен туберкулин в стандартно разреждане стават положителни - развива се т.нар. постваксинална алергия (ПВА). Появата на положителна реакция в резултат на спонтанна инфекция на организма се разглежда като инфекциозна алергия (ИА). Изучаването на резултатите от тестовете на Манту в динамика в комбинация с данни за времето и честотата на BCG ваксинациите, като правило, в огромното мнозинство от случаите позволява диференциална диагностика между ПВА и ИА.
Положителните резултати от теста на Манту се считат за ПВА в следните случаи:
- появата на положителни и съмнителни реакции към 2 TE през първите 2 години след предишна ваксинация или реваксинация с BCG;
- Корелация между размера на папулата след прилагане на туберкулин и размера на постваксиналния BCG белег (белег); папула до 7 mm съответства на белези до 9 mm, а папула до 11 mm - на белези над 9 mm.
Резултатът от теста на Манту се счита за IA (GRT) в следните случаи:
- преход на отрицателна реакция към положителна, несвързан с BCG ваксинация или реваксинация. - „конверсия“ на туберкулинови тестове;
- увеличаване на размера на папулата с 6 mm или повече в течение на една година при туберкулин-позитивни деца и юноши;
- постепенно, в продължение на няколко години, повишаване на чувствителността към туберкулин с образуване на реакции с умерена интензивност или тежки реакции;
- 5-7 години след ваксинация или реваксинация с BCG, персистираща (в продължение на 3 или повече години) чувствителност към туберкулин на същото ниво без тенденция към избледняване - монотонна чувствителност към туберкулин;
- избледняване на чувствителността към туберкулин след предишна интраакупунктурна терапия (обикновено при деца и юноши, които преди това са били наблюдавани от фтизиопедия и са получили пълен курс на превантивно лечение).
Въз основа на резултатите от масовата туберкулинова диагностика в динамика сред деца и юноши се разграничават следните контингенти:
- неинфектирани - това са деца и юноши, които имат годишни отрицателни резултати от теста на Манту, както и юноши, които имат ПВА;
- деца и юноши, заразени с Mycobacterium tuberculosis.
За ранното откриване на туберкулозата и нейната навременна превенция е важно да се регистрира моментът на първична инфекция на организма. Това не създава затруднения, когато негативните реакции преминат в положителни, несвързани с ваксинация или реваксинация с BCG. Такива деца и юноши трябва да бъдат насочени към фтизиатър за своевременен преглед и превантивно лечение. Превантивното специфично лечение в продължение на 3 месеца в ранния период на първичната инфекция предотвратява развитието на локални форми на туберкулоза. Днес делът на туберкулозата при деца и юноши, открита в „повратния“ период, е от 15 до 43,2%.
Доказано е развитието на туберкулоза при деца и юноши с повишаване на чувствителността към туберкулин с 6 мм или повече годишно. Беше предложено такива деца и юноши да бъдат лекувани и профилактично в продължение на 3 месеца.
Повишената чувствителност към туберкулин при заразено дете до хиперергия показва висок риск от развитие на локална туберкулоза. Тези пациенти също подлежат на консултация с фтизиатър с задълбочен преглед за туберкулоза и решение за назначаване на превантивно лечение.
Деца и юноши с монотонни реакции към туберкулин в комбинация с два или повече рискови фактора за развитие на туберкулоза също подлежат на консултация с фтизиатър с задълбочен преглед за туберкулоза.
При трудности при интерпретиране на естеството на чувствителността към туберкулин, децата подлежат на предварително наблюдение в група 0 от диспансерната регистрация със задължително прилагане на лечебни и превантивни мерки в педиатричната област (хипосенсибилизация, саниране на огнища на инфекция, обезпаразитяване, постигане на период на ремисия при хронични заболявания) под наблюдението на детски фтизиатър. Повторен преглед в диспансера се извършва след 1-3 месеца.
Проучването на туберкулиновата чувствителност при деца и юноши с активни форми на туберкулоза, както и при заразени (въз основа на масова и индивидуална туберкулинова диагностика в комбинация с клинични и радиологични данни) позволи да се предложи алгоритъм за наблюдение на пациентите в зависимост от естеството на туберкулиновата чувствителност и наличието на рискови фактори за туберкулоза.

