Медицински експерт на статията
Нови публикации
Торакоскопия
Последно прегледани: 29.06.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
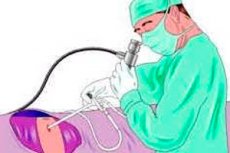
Торакоскопията е процедура, използвана от лекар за изследване на пространството вътре в гръдния кош (извън белите дробове). Торакоскопията се предписва при строго специфични показания, по-специално за лечение на спонтанен пневмоторакс. Процедурата е ефективна както в диагностично, така и в терапевтично отношение. Тя е минимално травматична и много рядко е съпроводена с интраоперативни или следоперативни усложнения.
Основният „плюс“ на торакоскопията е, че не е необходимо да се правят големи увреждащи тъканите разрези. Торакоскопията се извършва чрез пробиви в гръдната стена, като се използват специални ендоскопски инструменти. Днес с помощта на торакоскопия могат да се извършат много торакални интервенции. Процедурата е уместна, ако е необходимо да се диагностицират или лекуват белодробни и сърдечно-съдови патологии, заболявания на медиастиналните органи и хранопровода, гръдния кош и плеврата.
Показания за процедурата
Торакоскопията често е операция по избор при много патологични състояния, тъй като не се характеризира с интензивна следоперативна болка, усложненията са редки и няма нужда пациентът да пребивава в интензивното отделение. Торакоскопията може да бъде предписана при следните патологии:
- Натрупване на въздух в плевралната кухина ( спонтанен пневмоторакс );
- Възпаление на плеврата;
- Травми на гръдния кош (затворени, отворени);
- Булозен белодробен емфизем (образуване на въздушни кисти в белите дробове, причинени от разрушаване на алвеолите);
- Генерализирана форма на миастения (извършва се торакоскопска тимектомия);
- Хиперхидроза на дланите (извършете тораскопска симпатектомия);
- Дифузни белодробни лезии (грануломатоза, алвеолит );
- Доброкачествени и злокачествени новообразувания в белите дробове;
- Рак на гърдата (извършване на парастернална лимфаденектомия);
- Туморни процеси и езофагеални дивертикули.
Отделно трябва да се спомене торакоскопията с използване на фиброоптична камера. Този метод има високи визуализационни възможности. При необходимост по време на процедурата е възможно да се отстрани течност, натрупана в плевралната кухина или белите дробове, както и да се вземе биологичен материал за по-нататъшен хистологичен анализ.
Торакоскопията, използвана за диагностични цели, в 99,9% от случаите позволява правилната диагноза на заболяването. Интервенцията обаче се предписва само когато други диагностични методи не могат да се използват по някаква причина или те нямат достатъчна ефективност и информативност. Има няколко причини за това:
- Необходимостта от обща анестезия;
- Висока цена и травматичност като диагностична процедура;
- Теоретично, но все пак е възможно да има инфекция.
Предвид тези нюанси, специалистите се опитват да не използват торакоскопия за профилактични цели: операцията се предписва само при строги показания, по-специално:
- За да се определи стадият на рака; [ 1 ]
- Да се изяснят всички точки при пациенти с плеврит с неясен произход, както и да се вземе биологичен материал или да се отстрани течност.
Торакоскопията се назначава, ако в определена ситуация тя се превърне в единствения възможен или най-информативния начин за поставяне на правилната диагноза и определяне на последващите тактики на лечение.
Спонтанният пневмоторакс е често срещано показание за хоспитализация на пациенти с белодробни заболявания, изискващи спешна медицинска намеса в специализирани торакално-хирургични или хирургични клиники. [ 2 ]
Торакоскопията за пневмоторакс е подходяща:
- В случай на неефективност на трансторакалния дренаж (белодробен теч с прогресиращ или запазен пневмоторакс);
- За рецидивиращ спонтанен пневмоторакс;
- Когато се развие пневмоторакс при пациенти, които имат анамнеза за пневмоторакс от другата страна;
- При липса на разрешаване на пневмоторакса при лица с повишен соматичен риск от торакотомия.
Според статистиката, най-честите причини за спонтанен пневмоторакс са туморни процеси в белите дробове, туберкулоза, белодробна саркоидоза.
Торакоскопията при туберкулоза - по-специално при ексудативен плеврит или емпиема, свързани с туберкулоза - помага за визуална оценка на естеството на лезията, извършване на целенасочена биопсия на плеврата за морфологична проверка на патологията и извършване на локална санация на плевралната кухина. Хирургът отваря отделни подути участъци, отстранява ексудат и фибрин, промива кухината с антисептични и противотуберкулозни лекарствени разтвори, третира плеврата с лазер или ултразвук, извършва частична плевроектомия, дренира плевралната кухина.
Подготовка
Въпреки факта, че торакоскопията се отнася до минимално инвазивни интервенции, тя все пак е трудна хирургична операция и е необходимо да се подготви за нея съответно. На предварителния етап пациентът преминава необходимите изследвания и електрокардиография.
Пациентът трябва предварително да уведоми лекарите, ако има някакви хронични патологии (включително сърдечни заболявания), склонност към алергии. Важно е да се предупреди лекарят, ако има систематичен прием на лекарства (често някои лекарства, които изискват редовен прием, се отменят временно, за да се избегне развитието на усложнения).
Особено важно е да се съобщи за прием на лекарства за разреждане на кръвта.
Ако лекарят е разрешил да се пропусне сутрешният прием на лекарства, необходими за продължаващото лечение, най-добре е таблетките да се поглъщат без да се пие течност. Допуска се употребата на възможно най-малка глътка вода.
Торакоскопията се извършва на гладно: пациентът не трябва да яде или пие никаква храна или напитки приблизително 12 часа преди операцията. Тоест, ако процедурата е насрочена за първата половина на деня, предната вечер е разрешена само лека вечеря.
Също така трябва да избягвате пиенето (дори вода) и пушенето преди интервенцията.
Задължително е да се вземе душ, за да се почисти кожата от замърсявания, което ще намали шансовете за получаване на инфекция по време на интервенцията.
Ако имате подвижни протези, те трябва да бъдат премахнати. Същото важи и за контактни лещи, слухови апарати, бижута и др.
Основната серия от предоперативни изследвания включва процедури като:
- Общи клинични кръвни изследвания и урина;
- Определяне на кръвна група и Rh фактор;
- Биохимия на кръвта (определяне на глюкоза, общ и директен билирубин, протеин, креатинин, ALT и AST, алкална фосфатаза и др.);
- Кръвни изследвания за RW, HIV, хепатит B и C;
- Коагулограма;
- Електрокардиограма с транскрипти;
- Рентгенови лъчи ( флуорография ).
Всички тези изследвания са задължителни преди торакоскопия. Други процедури могат да бъдат предписани и индивидуално, според показанията. Понякога е необходима консултация с лекари от съответната специалност.
Всички необходими лабораторни изследвания трябва да се вземат не повече от 7-10 дни преди очакваната торакоскопия.
Техника торакоскопии
Торакоскопията се извършва с обща анестезия, като при необходимост засегнатият бял дроб се „изключва“ от процеса на вентилация. Позицията на пациента на операционната маса е легнала на здрава страна.
След прилагане на анестезията пациентът заспива. Хирургът използва скалпел, за да направи малки разрези (средно 2 см), през които след това въвежда троакар, последван от торакоскоп и допълнителни инструменти през неговия ръкав. Може да има два или три разреза, като точното място на разрезите се избира в зависимост от местоположението на патологичната зона в гръдната кухина.
С помощта на торакоскоп специалистът оценява състоянието на плевралната кухина, извършва необходимите манипулации (взема материал за биопсия, дренаж и др.).
В края на интервенцията в един от разрезите се поставя дренаж, за да се оттече натрупването на плеврална течност и да се поддържа адекватно интраплеврално налягане.
Като цяло има няколко варианта на торакоскопия. Най-известен е методът на Фридел, който може да се извърши както с обща, така и с локална анестезия. [ 3 ] През разреза в плеврата се въвежда специална игла с падащ мандрел, което улеснява правилния избор на посоката на торакоскопския канал. След това през разреза се въвежда троакар с къса бронхоскопска тръба, през която вътре в кухината се прокарва аспиратор с мек накрайник за изсмукване на гнойни или ексудативни секрети. [ 4 ] Заедно с хирургически инструменти, вътре в кухината се въвежда оптично устройство за визуализация и изобразяване на плеврата.
Ако се извършва торакоскопия с биопсия, биоматериалът се взема в последния етап от операцията. Това изисква специални щипци, свързани с оптично устройство или биопсична игла. Под телескопично наблюдение щипците се довеждат до зоната на предвиденото събиране на биоматериал, отварят се четките и се отхапва необходимото количество тъкан. За спиране на кървенето се използва коагулатор.
Торакоскопията на плевралната кухина се завършва чрез налагане на дълбоки U-образни кожни и мускулни шевове върху мястото на разреза, с изключение на разреза, в който се поставя силиконов дренаж, свързан с аспирационен апарат, за отстраняване на остатъчната течност, въздух и кръв.
Диагностичната торакоскопия обикновено трае не повече от 40 минути, но терапевтичната операция може да продължи няколко часа (средно 1,5-2,5 часа).
След процедурата пациентът е под наблюдение, за да се открият евентуални усложнения навреме.
Торакоскопията на белия дроб се извършва от гръден хирург, използващ интубация или обща анестезия, което се определя в зависимост от статуса, възрастта и други индивидуални характеристики на пациента. При деца, юноши или психически нестабилни лица е показана само обща анестезия. В някои случаи на терапевтична торакоскопия е възможно интраоперативно прекъсване на връзката на единия бял дроб.
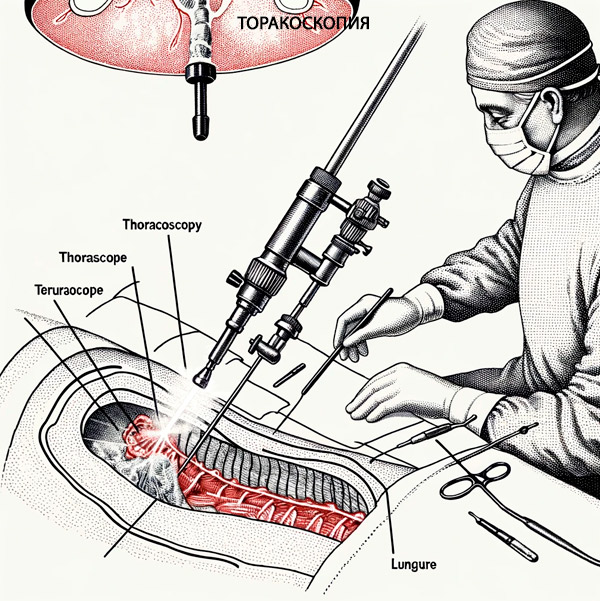
Пациенти с тежки форми на плеврит няколко дни преди ендоскопията се извършват плеврални пункции, което позволява да се намали стресиращият ефект от пълното изпразване на плевралната кухина от течност по време на торакоскопията, както и да се предотврати рязкото изместване на медиастинума по време на поставянето на торакоскопа. Устройството представлява метална тръба с диаметър до 10 мм с два оптични канала. Чрез единия канал светлината се подава в изследваната кухина, а през втория канал изображението се предава на екрана на камерата и монитора. [ 5 ]
Торакоскопията на медиастинума се извършва най-често в четвъртото междуребрено пространство, леко пред средната аксиларна линия. В тази област има сравнително малко мускули и междуребрени съдове, което минимизира вероятността от нараняване. В същото време плевралното пространство е ясно видимо тук. Ако има груби брадавици и дренирана течност, торакоцентезата се извършва в областта на изключителна близост на кухината до гръдната стена. Преди операцията трябва да се извърши многоаксиална флуороскопия, за да се определи най-подходящата точка за торакоцентеза. [ 6 ]
Противопоказания за процедурата
Самата торакоскопска операция не представлява заплаха за живота на пациента, така че посочените противопоказания винаги са относителни и се определят предимно от състоянието на организма и способността му да понася обща анестезия. Процедурата може да бъде отменена, ако качественото ѝ изпълнение може да бъде поставено под въпрос поради състояния на декомпенсация, предимно от страна на сърдечно-съдовата и дихателната система.
Хирургичните противопоказания за торакоскопия включват:
- Пълно сливане (облитерация) на плевралната кухина, което предотвратява използването на ендоскопско устройство и увеличава рисковете от увреждане на органи и кървене;
- Коагулопатия (нарушение на кръвосъсирването).
Повечето торакални хирурзи считат признаци на увреждане на сърцето, главните съдове, големите бронхи и трахеята, както и нестабилна хемодинамика за противопоказания.
Торакоскопия не се извършва при миокарден инфаркт, мозъчен инсулт, тежко нарушение на мозъчното кръвообращение и някои други съпътстващи заболявания, което се определя индивидуално.
Усложнения след процедурата
Торакоскопията е относително безопасна интервенция, която винаги е с приоритет пред кухините. Развитието на нежелани реакции след торакоскопия е рядко, въпреки че не може да бъде напълно изключено.
Непосредствено по време на операцията е възможна механична травма на белия дроб или близките органи, понякога се увреждат съдовете, възниква кървене, въпреки че това вече принадлежи към категорията на хирургичните усложнения. В следоперативния етап съществува риск от инфекциозни процеси, оток, хемоторакс, пневмоторакс.
Пациентите след торакоскопия могат да се оплакват от кашлица, болка в гърдите. В повечето случаи това са нормални симптоми, които изчезват в рамките на 2-3 дни, ако се спазва почивка на легло и всички медицински препоръки.
Усложнения могат да възникнат както по време на торакоскопия, така и в следоперативния период. [ 7 ]
Увреждане на белия дроб, кървене е възможно, ако инструментите се поставят грубо и неправилно. За коригиране на проблема, наранената област се зашива. Ако съдовото увреждане е малко, се използва лигиране или каутеризация. При нараняване на голям съд, торакоскопията се прекъсва и се извършва спешна торакотомия.
Поради рязък спад на кръвното налягане, сърдечна дисфункция, белодробен колапс по време на пункция на гръдния кош, може да се развие шок, който изисква спешни реанимационни мерки.
Нарушението на сърдечния ритъм може да бъде провокирано от невнимателни манипулации по време на интервенция, дразнене на миокарда. Често не е възможно да се установи причината за аритмията.
Някои пациенти съобщават за диспнея след торакоскопия. За елиминиране на това явление се използва кислородна терапия.
Недостатъчната обработка на инструментите, нарушаването на стерилността по време на торакоскопия може да доведе до навлизане на инфекция в раната. Гнойното възпаление се проявява с болка в областта на следоперативната рана, треска, треска, обща слабост.
Ако белодробната тъкан не е адекватно зашита, може да се развие пневмоторакс, а увреждането на серозната мембрана или инфекцията могат да доведат до плеврит.
Заслужава да се отбележи, че описаните усложнения след торакоскопия са изключително редки.
Грижете след процедурата
След торакоскопията пациентът се събужда в стаята за възстановяване. Ако е поставена дренажна тръба, тя ще бъде свързана с дренажното устройство.
Пациентът се оставя в отделението за няколко часа или за една нощ, след което се прехвърля в стационарно отделение.
Пушенето по време на следоперативния период е забранено.
Често лекарят препоръчва да започнете да се движите възможно най-рано, да ставате периодично, да ходите колкото е възможно повече. Това ще предотврати развитието на белодробно възпаление и тромбоза. Препоръчват се също дихателни упражнения и специални упражнения за подобряване на състоянието на дихателната система.
Дренажната тръба се отстранява след спиране на течението. След отстраняването ѝ лекарят поставя превръзка, която може да се отстрани най-рано след 48 часа.
Душът е разрешен 2 дни след отстраняването на дренажа. Ако няма секрет, не е необходимо да се поставя превръзка след душ: достатъчно е местата на разреза да се попият със суха чиста кърпа.
Къпането след торакоскопия не се препоръчва, освен ако Вашият лекар не го разреши.
Препоръчва се добре балансирана диета, богата на протеини, зеленчуци, плодове и пълнозърнести храни. Важно е да пиете достатъчно вода (освен ако Вашият лекар не е препоръчал друго).
Не бива да планирате пътуване със самолет, трябва предварително да се консултирате с Вашия лекар.
Не се препоръчва вдигане на тежести над 3-4 кг в продължение на месец след торакоскопия.
Преди изписване, специалистът ще прегледа състоянието на хирургическите разрези, ще даде необходимите препоръки за грижа за раната. Конците се отстраняват след около 7 дни.
Продължителността на болничния престой зависи от много фактори - по-специално от вида и обхвата на извършената торакоскопска интервенция, от първоначалната диагноза и от общото състояние на пациента.
Задължително е да информирате Вашия лекар:
- Ако се е развил задух и се е влошил;
- Ако гърдите, шията, лицето ви са подути;
- Ако има внезапна промяна в гласа му, тахикардия;
- Ако температурата се повиши над 38°C, от раните се появява секрет (особено с неприятна миризма, гъста консистенция).
В повечето случаи торакоскопията не е съпроводена с усложнения, възстановяването е сравнително лесно, ако пациентът спазва всички медицински препоръки.

