Медицински експерт на статията
Нови публикации
Синдром на миофасциалната болка: лице, шиен, гръден и лумбален отдел на гръбначния стълб
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Всеки, който някога се е сблъсквал с малки бучки в мускулите, които причиняват непоносима болка при натиск, разбира се, знае какво е миофасциален синдром и не би посъветвал никого да се сблъска с нещо подобно в живота си. Въпреки че диагнозата може да е звучала съвсем различно. Например, миофасциит, миогелоза или миофиброзит, синдром на мускулите на тазовото дъно или мускулен ревматизъм и т.н., и т.н.
Вярно е, че гореспоменатите наименования, прилагани към една и съща патология, не отразяват съвсем правилно същността на проблема. В крайна сметка, напрежението и болката в мускулите със синдром на миофасциална болка са свързани не със структурни промени в мускулите, а с тяхната дисфункция. Следователно, би било по-правилно това патологично състояние да се нарече болезнена мускулно-фасциална дисфункция.
 [ 1 ]
[ 1 ]
Епидемиология
Статистическите изследвания на хроничната болка в човешкото тяло ни дават ясна картина за разпространението на мускулната болка, която е характерна и за миофасциалния синдром. Според различни източници, от 7,5 до 45% от населението на планетата страда от хронична болка с различна локализация.
Около 64-65% от пациентите се оплакват от мускулни болки в гърба, врата, ръцете и краката, които се считат за най-честите след главоболието. Но две трети от този брой са пациенти с миофасциален синдром.
Мускулните болки са най-често срещани в напреднала възраст, но възрастните хора се оплакват от мускулни болки по-рядко; на преден план излизат болката и ограничената подвижност в ставите.
Освен това се смята, че жените са малко по-податливи на болка от мъжете (особено в млада и зряла възраст), така че те често се обръщат към лекари с този проблем и отбелязват по-висока интензивност на болката в сравнение с мъжете. Освен това, родилните болки и дискомфортът по време на менструация не се вземат предвид.
Причини миофасциален синдром
Въпреки факта, че болката се усеща в мускулите, патологията всъщност е неврологична по природа. В крайна сметка причината за мускулния спазъм е сигнал, идващ от централната нервна система.
Когато тялото е здраво, мускулите получават правилна верига от сигнали, които насърчават редовното свиване и отпускане на мускулните влакна. Някои здравословни патологии обаче могат да попречат на нормалното преминаване на сигнала и мускулите могат да останат в едно положение за дълго време.
Продължителното отпуснато състояние на мускулите им пречи да изпълняват двигателната си функция, но мускулните спазми могат да причинят силен болков синдром, който се нарича миофасциален (MFPS).
Следните заболявания могат да причинят развитието на миофасциален синдром:
- Остеохондроза на гръбначния стълб. Локализацията на болката зависи от местоположението на гръбначния стълб, където се наблюдават дегенеративно-дистрофични промени. По този начин, цервикалната остеохондроза провокира болков синдром във врата, задната част на главата, ключиците, раменния пояс, ръцете. Но патологичните промени в гръбначния стълб в гръдната кост и поясната област причиняват болка, подобна на бъбречна колика, пристъпи на ангина пекторис или болезнени прояви на острия стадий на панкреатит.
- Дистрофични или възпалителни промени в ставите с локализация на мускулната болка в същата област като увредената става.
- Заболявания на органи, разположени в гръдния кош или коремната кухина: сърце, бъбреци, черен дроб, яйчници и др. В този случай има рефлекторен механизъм за защита на засегнатия орган, поради който мускулите наблизо са в напрегнато състояние. Освен това, болката, свързана с основната патология, принуждава човек да заеме принудителна позиция, в която му става малко по-лесно. Това отново причинява пренапрежение на определени мускулни групи.
- Вродени и доживотни скелетни дефекти. Разликата в дължината на левия и десния крак е повече от 1 см, сколиоза, плоскостъпие, асиметрия на тазовите кости и други патологии на опорно-двигателния апарат могат да причинят силно напрежение в отделните мускули, особено при ходене.
- Различни възпалителни заболявания със синдром на оток, водещи до компресия на близките нерви, което влошава проводимостта на нервните импулси.
- Интоксикация на организма, причинена от продължителен курс на прием на определени групи лекарства (сърдечни гликозиди и антиаритмични средства, калциеви антагонисти и β-блокери, използвани за лечение на сърдечно-съдови патологии, анестетици като лидокаин и новокаин).
- Патологии на нервно-мускулната система (миопатия, миотония и др.).
- Ревматични патологии, характеризиращи се със системно възпаление на съединителната тъкан (фасция): лупус еритематозус, еритематозен дерматит, ревматоиден артрит, полиартрит и др.
Рискови фактори
Рискови фактори за развитието на MFBS са:
- лоша стойка,
- Неудобни дрехи и аксесоари, които допринасят за компресията на нервите и мускулната тъкан,
- наднормено тегло,
- заседнал начин на живот,
- „заседнала“ работа, продължителен престой в статично положение пред компютъра,
- нервно напрежение, податливост на стрес, чувствителност,
- постоянен тежък физически труд,
- професионални спортове (особено докато приемате лекарства, които стимулират мускулния растеж),
- инфекциозни заболявания,
- туморни процеси,
- дистрофични процеси, свързани със стареенето на тялото,
- наранявания на меките тъкани,
- хипотермия, често излагане на течение (особено физически труд при неблагоприятни метеорологични условия),
- принудително дългосрочно ограничаване на двигателната активност вследствие на наранявания или операции.
Патогенеза
Нашето тяло е сложен механизъм, чиято двигателна активност се осигурява от опорно-двигателния апарат, който включва кости, сухожилия, мускули, фасция (съединителна тъкан, обграждаща мускула). Движенията на ръцете, краката, тялото, изражението на лицето, дишането, говоренето - всичко това е възможно само благодарение на мускулите.
Всяко движение се основава на способността на мускулите да се съкращават. И това не са хаотични контракции, а систематизирани с помощта на централната нервна система. Импулсът за работа на мускулите идва от мозъка.
Ако всичко в тялото е наред, нервно-мускулната система работи без повреди. Но под влияние на горепосочените фактори, предаването на нервните импулси може да бъде нарушено, да се получи или пълна релаксация на мускулите (парализа), или пренапрежение (дълготраен спазъм) на мускулите, придружено от силна болка. На фона на прекомерно мускулно напрежение се наблюдава миофасциален синдром.
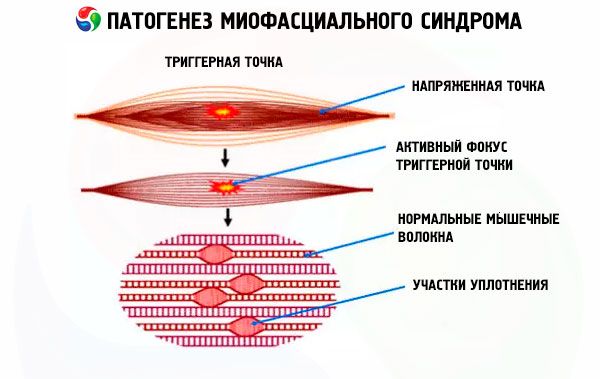
В дебелината на мускула, изложен на негативното влияние на провокиращи фактори, се образува малко уплътнение близо до двигателния нерв, което се характеризира с повишен тонус дори когато другите части на мускула са отпуснати. Може да има едно или повече такива уплътнения, образувани в областта на един мускул или в определена част на тялото. Тези уплътнения се наричат тригерни точки, които при миофасциален синдром са свързани с болка.
Механизмът на образуване на подобни уплътнения от мускулна тъкан не е проучен задълбочено. Учените обаче ясно са определили, че уплътненията не са нищо повече от спазматична тъкан, структурни промени в която (като възпалителни процеси или пролиферация на съединителната тъкан) могат да се появят само на определен етап от патологията, а не да са истинските причини за мускулни спазми и болка.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Характеристики на тригерните точки при миофасциален синдром
Появата на плътни възли от мускулна тъкан е отличителна черта на миогелозата, която се характеризира с развитието на миофасциален синдром. Възлите или тригерните точки е малко вероятно да се видят по време на външен преглед, но те са напълно разпознаваеми по време на палпация, като забележимо се открояват на фона на останалата мускулна тъкан, дори ако тя е в напрегнато състояние.
Някои възли са разположени по-близо до кожата, докато други са разположени в дълбоките слоеве на мускулите (такива тригерни точки могат да се усетят само когато мускулът е отпуснат).
Освен това, тригерните точки при миофасциалния синдром могат да бъдат както активни, придружени от силна болка както при натиск, така и в покой, и пасивни (латентни). Латентните точки се характеризират с болезнени усещания с по-малка интензивност, появяващи се само при натиск върху нодула или при силно мускулно напрежение.
Колкото и странно да звучи, въпреки изразената болка, активните тригерни точки не винаги са лесни за откриване. Работата е там, че те се характеризират с отразена болка, разпространяваща се към различни части на тялото по протежение на мускула, в който се намира точката, която е източникът на болка. Дифузната болка не позволява да се определи точното местоположение на тригерната точка, така че понякога се налага да се палпира целият мускул.
При натиск върху активна точка лекарите често се сблъскват с така наречения „ефект на скок“, когато пациентът скача от място поради силна болка. Понякога болката е толкова силна, че човек може да загуби съзнание.
Въпреки това, има известна полза от тези точки. Те предотвратяват прекомерното разтягане на вече увреден мускул и ограничават неговата контрактилна функция, докато ефектите на негативните фактори бъдат елиминирани.
За по-многобройни латентни точки такава интензивна болка не е типична. Пасивните точки обаче под влияние на неблагоприятни фактори са склонни да се активират със симптоми, типични за тази група тригери.
Симптоми миофасциален синдром
Първите признаци на миофасциален синдром с всяка локализация са болки с различна интензивност, увеличаващи се с напрежение на засегнатия мускул или натиск върху тригерната точка. Къде да очакваме болка зависи от местоположението на тригерните точки, както и от размера на засегнатия мускул. В крайна сметка болката не винаги ще бъде локализирана, отразени болки могат да се усетят по цялата дължина на този мускул.
Миофасциалният болков синдром (МБС) може да бъде разделен на няколко вида в зависимост от локализацията на мускула с двигателна дисфункция. В същото време, локализираните и отразени болки, в зависимост от вида на МБС, могат да бъдат съпроводени с други неприятни симптоми.
Глава и лице
Синдромът на миофасциалната болка в лицевата област е патология с доста широк спектър от симптоми. В допълнение към тъпа, дифузна болка, тя се характеризира с множество симптоми, които принуждават пациентите да търсят помощ от различни лекари: УНГ, невролог, зъболекар.
Пациентите могат да се оплакват от затруднено отваряне на устата, щракане в темпоромандибуларната става, бърза мускулна умора при дъвчене на храна, болка при преглъщане. Самите болезнени усещания могат да се разпространят към венците, зъбите, фаринкса, небцето и ушите.
По-рядко, при диагностициране на миофасциален синдром, пациентите се оплакват от симптоми като по-често мигане, нервни тикове в различни части на лицето, запушване на едното или и двете уши, понякога съпроводено с шум или звънене в тях.
Понякога се забелязва и повишена чувствителност на зъбите. Това е проблемът, с който миофасциалният синдром е известен в стоматологията. Останалите симптоми обаче показват не само неврологичния характер на патологията, но и че основната причина все още се крие в мускулната дисфункция.
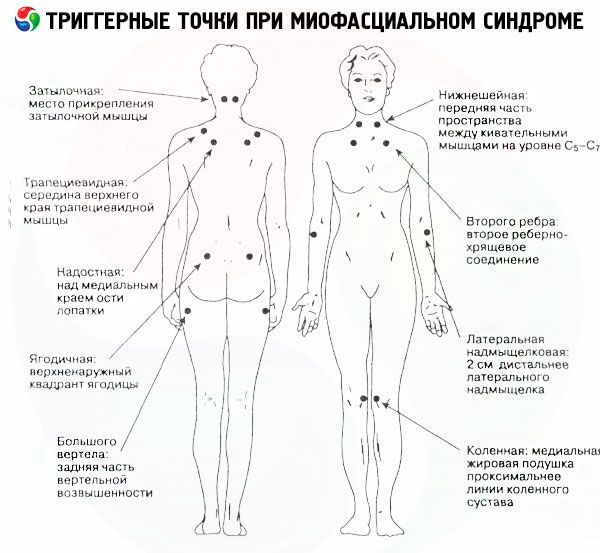
При тази патология тригерни точки могат да бъдат открити в областта на дъвкателните мускули, птеригоидните израстъци на клиновидната кост от двете страни на носа, в областта на темпоромандибуларната става, а също и в горната част на трапецовидния мускул (разпространяваща се болка в темпоралната област).
Врат и рамене
Цервикалният миофасциален синдром също започва с болка, която може да бъде локализирана във врата или задната част на главата или да се разпространи към главата, лицето и предмишниците. На следващия етап към тях се присъединяват вегетативно-съдови нарушения: замаяност, зрителни и слухови нарушения, шум в ушите, припадък. Може да се появи и „безпричинна“ хрема и повишено слюноотделяне.
Въпреки че в повечето случаи тригерните точки за цервикален миофасциален синдром са разположени предимно по протежение на шийните прешлени и горния раменен пояс, изолирани огнища на напрежение могат да бъдат открити и в областта на:
- скаленни мускули,
- косите и слезковите мускули на главата (пареща болка в задната част на главата и очите, вегетативни нарушения),
- средна част на стерноклеидомастоидния мускул (болка от едната страна на лицето, придружена от лакримация, повишено слюноотделяне, ринит),
- в областта на лопатките или ключицата,
- горните части на трапецовидния мускул (пулсираща болка в слепоочията),
- гръдни и подключични мускули.
Около половината от пациентите с тази патология страдат от различни нарушения на съня, психоемоционални разстройства и съобщават за намалена работоспособност. Около 30% развиват панически атаки.
Гръден кош
Появата на силна болка в гърдите най-често се свързва със сърдечни заболявания и по-специално с миокарден инфаркт. Диагностичните изследвания обаче не винаги потвърждават това. Причината за болката в гърдите може да е образуването на уплътнения в мускулите на предната част на гръдния кош и тогава говорим за определен вид миофасциален синдром на гръдната област, наречен синдром на предната гръдна стена. Той се характеризира с тъпа, болезнена болка, най-често от лявата страна на гръдната кост, усилваща се при завъртане на тялото, вдигане на тежести, разтваряне на ръцете встрани, кашляне.
Въпреки факта, че при такава локализация на тригерните точки симптомите се ограничават главно до болка в гърдите, появата на болезнени огнища може да е следствие от някои заболявания на гръдните органи или дори на гърба, което само по себе си е причина за преглед в медицинско заведение.
Друг вид торакален миофациален синдром е синдромът на малкия гръден мускул с локализация на тригерни точки в неговата дебелина. Характеризира се с болка в подключичната област, която може да се разпространява към рамото или лявата ръка. Болката често е съпроводена с поява на настръхване и временна загуба на чувствителност на крайника.
Обратно
Миофациалният синдром в мускулите на гърба се развива на фона на появата на болезнени възли в мускула, минаващ по гръдния кош, в latissimus dorsi, в ромбоидния и infraspinatus мускул. Локализацията на болката в този случай е областта между или под лопатките, както и над раменете.
В този случай болката е остра и се появява внезапно, особено когато мускулите са пренапрегнати или преохладени.
Миофасциалният синдром на лумбалния отдел на гръбначния стълб се характеризира с болка в долната част на гърба, която може да се разпространи към слабините или седалищния нерв. Болката в долната част на гърба може да бъде причинена от дискови хернии, остеомиелит, заболявания на храносмилателната система и дори рак, който е метастазирал в тази област. Но най-често се свежда до мускулно напрежение при тежко физическо натоварване (например вдигане на тежести) или до изместване на прешлените в лумбалния отдел на гръбначния стълб.
Ако не се вземат навреме мерки за лечение на основните заболявания, в лумбалната област се образуват тригерни точки, които провокират синдром на мъчителна болка.
Тазова област и бедро
Симптомите на миофасциалния тазов синдром напомнят повече на симптомите на чревни или пикочно-полови патологии. Понякога оплакванията се свеждат до факта, че пациентът започва да се чувства сякаш има чуждо тяло в червата си. Болезнени усещания възникват при ходене или когато човек не променя седналото си положение за дълго време. Локализацията на неприятните усещания е главно в лумбалната област или долната част на корема.
Много пациенти съобщават за зачестен уриниране. Жените могат също да съобщават за дискомфорт в областта на вътрешните полови органи и ануса.
Всички тези симптоми карат хората да се обърнат към гинеколог, уролог, андролог, които поставят съответните диагнози: цистит, простатит, уретрит, аднексит и др. Дългосрочните прегледи и лечение според горните диагнози остават неуспешни, докато лекарите не успеят да открият истинската причина за дискомфорта и болката в тазовата област.
Но всичко се оказва много по-просто и болката в тазовата област се провокира от спазъм на мускулите, които държат органи като пикочен мехур, ректум, матка, а при жените и др., разположени в малкия таз. В зависимост от това кой мускул е засегнат (m.piriformis, m.levator ani, m.obturatorius int или повърхностни мускули), болката може да се локализира в различни части на таза и да се разпространява към бедрото.
Така, при синдром на пириформис, болката в седалището и задната част на бедрото е съпроводена с дискомфорт при ходене и секс, болка по време на дефекация и неприятна болка в ректума и перинеума, която се появява при най-малкото напрежение в перинеалните мускули.
Синдромът на вътрешния обтураторен мускул и аналния мускул, понякога наричан уретрален миофасциален синдром, се характеризира с болка във влагалището, ануса или уретрата, често болезнено уриниране, затруднено изхождане и дискомфорт в долната част на корема, особено при седене.
Миофасциален синдром при деца
Силната мускулна болка в детството изглежда нещо необичайно, но този проблем е много по-належащ, отколкото може да изглежда на пръв поглед. Да, хроничните патологии при деца с миофасциален синдром е малко вероятно да бъдат открити. Но в този случай акцентът не е върху тях, а върху родовите травми на гръбначния стълб и по-специално на шийния му отдел.
Малко по-малко от една трета от новородените деца имат травми на гръбначния мозък, свързани с периода на раждане на детето, т.е. преминаването на плода през родовия канал. Повече от 85% от такива деца получават различни травми на шийния отдел на гръбначния стълб. Около 70% от кърмачетата с различни травми на гръбначния стълб са диагностицирани с миофасциален синдром.
При по-големи деца и юноши миофасциалната болка най-често се появява или в резултат на мускулна хипотермия с последващ спазъм и образуване на тригерни точки, или в резултат на лоша стойка (сколиоза и други подобни патологии). Мускулната болка често се провокира от типичната за децата мобилност и недостатъчната грижа за тяхното здраве. В резултат на това имаме болков синдром, свързан с травми на врата, гръбначния стълб и тазобедрената става или мускулна хипотермия, когато детето, след активни игри с повишено изпотяване, е на течение или в недостатъчно отопляемо помещение за известно време.
Цервикалният миофациален синдром при децата най-често се проявява като главоболие, болка в областта на очите, световъртеж, загуба на равновесие. Травмите на раменния пояс и гръбначния стълб се проявяват като болка в гърба и горните крайници, а травмите на тазобедрените и коленните стави - болка под коляното, в областта на пищяла, в предната и външната част на бедрото, в слабините.
Усложнения и последствия
Мускулната болка, въпреки всички неприятни усещания, не изглежда опасно състояние за много пациенти. Мнението, че като се отървете от причината ѝ, можете да решите всички проблеми с един замах, набира все по-голяма популярност и хората предпочитат да не довършват лечението или изобщо да не прибягват до него.
Понякога този подход към проблема, особено в началото на заболяването, дава добри резултати. Няма причина – няма болка. Но в напреднали случаи, когато вече е налице изразен миофасциален синдром с характерното му точково уплътняване на мускулите и настъпващи в тях фиброзни промени, последствията от него трудно могат да се нарекат безопасни.
Усложненията на миофасциалния синдром могат да се считат не само за структурни промени в мускулите, допринасящи за хронифицирането на процеса. Самият факт, че мускулното напрежение за дълъг период от време води до натрупване на млечна киселина в тях, което пречи на нормалния метаболизъм в тъканите на тялото и причинява кислородното им гладуване, не може да не бъде тревожен.
Тежките случаи на миофасциален синдром с постепенното образуване на няколко тригерни точки могат в крайна сметка да доведат не само до психоемоционални отклонения, свързани с нарушения на съня и постоянна болка, или нарушена работоспособност. Чести са случаите на притискане на нерви и кръвоносни съдове от засегнатите мускули, което увеличава болковия синдром и води до нарушения на кръвообращението с произтичащите от тази ситуация последици.
Диагностика миофасциален синдром
Оплакванията от мускулни болки могат да бъдат свързани с различни причини. И само като разберете причината, можете да предпишете подходящо лечение за ситуацията. И тъй като миофасциалният болков синдром е симптом на много сериозни заболявания, диагностицирането на тези заболявания е въпрос на чест за лекаря.
Диагностиката започва, както обикновено, с преглед на пациента и събиране на анамнеза. Възможно е, когато болката се е появила, самият пациент вече да е знаел за наличието на някои заболявания, за които може да каже на лекаря. Имайки информация за хронични патологии в тялото на пациента, лекарят може предварително да определи възможната причина за болката и да започне от нея при по-нататъшни изследвания.
При преглед на пациент, лекарят обръща специално внимание на палпацията на болезненото място. За да се определят тригерните точки, мускулът в областта на локализация на болката се разтяга по дължина и се палпира. Под пръстите се напипва шнурообразно кичурче. Тригерните точки или уплътнения трябва да се търсят точно по дължината на това „връвче“. Натискането върху мускулния възел по време на палпация причинява силна болка, от която пациентите скачат или крещят. Това показва, че тригерната точка е открита правилно.
При търсене на влакна и тригерни точки, лекарят може да проникне дълбоко в мускула, като движи върховете на пръстите си по влакната или като търкаля мускула между пръстите. По време на палпация и комуникация с пациента, обърнете внимание на следното:
- Има ли връзка между началото на болката и физическото натоварване или мускулната хипотермия?
- Има ли атрофия или други промени в мускулите, показващи например възпалителния характер на патологията?
- Има ли някакви нодуларни бучки в мускулите или просто има общо мускулно напрежение?
- Болката локализирана ли е или се разпространява на други места?
- Допринася ли натискът или пробиването на мускулни възли за рефлексната болка?
- Има ли симптом на скачане?
- Масажът или топлината намаляват ли интензивността на болката?
- Симптомите изчезват ли след мускулен блок?
Освен всичко друго, лекарят обръща внимание на това как пациентът понася болката, как се чувства по отношение на състоянието си, дали има нарушения на съня и дали има признаци на депресия.
За да се изключи възпалителният фактор, се извършват кръвни и уринни изследвания. Те също така ще помогнат за предписване на безопасно лечение. Анализът на урината ще позволи да се разграничи миофасциалната болка в долната част на гърба и бъбречната колика.
Лекарите прибягват до инструментална диагностика в случаите, когато има съмнение за сърдечни патологии, при които се наблюдават болки, подобни на миофасциални. Лекарят може да предпише електро- или ехокардиография, короно- или хистография, ЕКГ мониторинг през деня според Холтер и други методи.
Както вече бе споменато, болката при миофасциален синдром може да бъде от два вида: локализирана и отразена. Именно наличието на последната създава трудности при диагностицирането на патологията.
Показателен в това отношение е десностранният миофасциален синдром с болка под лопатката. Силен болков синдром в тази област може да възникне по различни причини. Това може да бъде прищипване на нервни коренчета, пристъп на остър панкреатит или холецистит, холелитиаза или жлъчна дискинезия, бъбречна колика, пиелонефрит, злокачествени процеси в черния дроб, панкреаса, бъбреците от дясната страна.
 [ 24 ]
[ 24 ]
Какво трябва да проучим?
Какви тестове са необходими?
Диференциална диагноза
Задачата на диференциалната диагностика е да открие или изключи връзката между патологии, които са възможни причини за болка в определена област, и миофасциална болка. Много е важно да се установи истинската причина за такава болка, за да се лекуват едновременно както причината, така и следствието. Само по този начин лечението ще даде очакваните резултати.
След преглед от участъков терапевт, пациентът може да бъде насочен за консултация към невролог, кардиолог, гастроентеролог или травматолог. Окончателната диагноза се поставя въз основа на резултатите от прегледа от тези специалисти. Едновременно с това се предписва ефективно лечение за самия болков синдром и патологиите, открити по време на диагностиката, които могат да провокират мускулни болки.
Към кого да се свържете?
Лечение миофасциален синдром
Миофасциалният синдром често се причинява от своеобразен дует: причината за мускулната болка (обикновено някаква здравословна патология) и провокиращият фактор (емоционален стрес, хипотермия и др.). Трябва да се борите и с двете, което означава, че подходът към лечението на миофасциалния болков синдром трябва да бъде цялостен.
Понякога е възможно да се коригира ситуацията без прием на лекарства. Това е възможно, ако причината за мускулните болки е лоша стойка, тежък физически труд, спорт, работа на компютър и др. Лекарят дава на такъв пациент препоръки относно режима на работа, корекция на стойката, укрепване на мускулите на гърба и др.
Ако причината за MFBS е сериозно заболяване, паралелно с облекчаването на болката се провежда комплексна терапия за съществуващата здравна патология.
Облекчаването на болката се постига чрез лекарствена терапия и алтернативни методи на лечение. Следните видове лекарства се използват като медикаментозно лечение:
- за облекчаване на болката: лекарства с противовъзпалителни и аналгетични ефекти, като Диклофенак, Нимесил, Ибупрофен, Волтарен Емулгел и др., както за перорално, така и за локално приложение,
- за облекчаване на мускулното напрежение и болка: лекарства от групата на централно действащите мускулни релаксанти (Белофен, Тизанидин, Мидокалм, Сирдалуд, Флексин),
- за стабилизиране на психоемоционалното състояние на пациентите: ноотропни и гамкергични лекарства (Пикамилон, Пиридитол, Ноофен и др. по 1-2 таблетки 3 пъти дневно), успокоителни и вегетотропни лекарства, антидепресанти,
- общоукрепващи средства и продукти за подобряване на трофиката на мускулната тъкан: витамини и витаминно-минерални комплекси с акцент върху препарати, съдържащи витамини от група В и магнезий,
- за извършване на блокада: най-често, бюджетни анестетици "Новокаин" или "Лидокаин".
В допълнение към лекарствената терапия за миофасциален синдром се използват различни алтернативни методи и физиотерапия. Последната е особено актуална за миофасциален синдром на лицето. В този случай електрическата стимулация и термомагнитната терапия, както и криоаналгезията, дават добри резултати.
Масажът играе основна роля в лечението на миофасциалната болка, който може да облекчи мускулното напрежение и да подобри кръвообращението в засегнатата област, позволявайки на лекарствата да достигнат до мястото на действие безпрепятствено. Методите на мануална терапия са особено показателни в това отношение, тъй като действат като диагностична и терапевтична процедура. Важно е само тя да се извършва от професионалист, който си разбира от работата.
Методите на рефлексология като точков масаж и акупунктура също помагат за облекчаване на мускулния хипертонус и свързаната с него болка. Инжектирането на лекарства в мускулен възел за намаляване на неговата активност (фармакопунктура) и разтягането на засегнатия мускул със същата цел (остеопатия) също дават добри резултати при MFBS.
Когато острата болка отшуми, можете да прибегнете до масаж с вендузи, като го правите веднъж на всеки три дни (около 6-8 процедури). След масажа върху засегнатата област се прилага затопляща втривка или мехлеми, които облекчават болката и възпалението (например бутадион или индометацин), кожата се покрива със специална компресна хартия и плат.
В някои лечебни заведения на пациентите може да бъде предложен курс на лечение с пиявици. А ако миофасциалната болка е свързана с физическо натоварване, неправилна стойка, мускулно напрежение поради продължително статично положение, а също и ако промените в болния мускул влияят негативно на други мускулни групи, подлагайки ги на прекомерни натоварвания, може да се предпише комплекс от упражнения за различни мускулни групи, ефективен при миофасциален синдром от този тип.
В напреднали случаи, когато миофасциалната болка не може да бъде облекчена с нито един от изброените методи, лекарите могат да прибегнат до хирургично лечение, което включва освобождаване на нервния корен от компресия от напрегнатия мускул (микроваскуларна декомпресия).
Народни средства
Когато говорим за народно лечение на миофасциален синдром, е важно да се разбере, че то помага само за временно облекчаване на болезнените симптоми: спазми и мускулни болки, но не решава проблема радикално. Без използването на мускулни релаксанти и различни методи за физическо въздействие върху тригерните точки е невъзможно да се постигне траен резултат.
Но ако лекарствената терапия не е възможна или е в допълнение към нея, следните рецепти, базирани на положителните ефекти на топлината, ще помогнат за облекчаване на болката:
- Парафинови обвивки. Разтопен до течно състояние парафин се нанася върху мястото на болката. Отгоре се нанася още един слой парафин, след което болното място се покрива с фолио и се увива топло за половин час.
- 3 в 1 терапия:
- Суха топлина. Нанасяме едро смляна сол, загрята до горещо състояние (така че човекът да може лесно да я понесе) върху болното място и го покриваме с одеяло. Отстраняваме го, когато изстине.
- Йодна решетка. След като отстраните солта, нарисувайте решетка върху кожата с йод.
- Лечебен пластир. Залепваме пластир с черен пипер върху йодната мрежа. След процедурата изпращаме пациента в леглото до сутринта.
- Английска сол (известна още като магнезиев сулфат или магнезия). Може да се закупи от аптека и да се използва за облекчаване на мускулни спазми и болка, като се разтвори във вода за вана. Самата топла вода намалява болката, но магнезията също така помага за отпускане на напрегнатите мускули поради съдържанието на магнезий, естествен мускулен релаксант. Ще ви трябват 1 или 2 чаши английска сол, за да се изкъпете. Процедурата отнема само 15 минути.
Но не само топлината помага при миофасциална болка. Масажът с етерични масла, който може да се прави у дома, също има терапевтичен ефект. Редовен релаксиращ масаж с масла от мента, лимонена трева и майорана, взети в равни пропорции, ще помогне за облекчаване на мускулните спазми. А етеричните масла от растения като лайка, босилек, безсмъртниче и лавандула се справят добре с болката. По-добре е да се използват смеси от различни масла, като се добавят към базово масло (за предпочитане кокосово).
Билколечението на миофасциална болка се провежда с помощта на хвощ, от който се приготвя лечебен мехлем чрез смесване на счуканата билка и масло в съотношение 1:2, или запарка от цветове на сладка детелина.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Хомеопатия
Тъй като основните симптоми на миофасциалния синдром са мускулни спазми, водещи до появата на тригерни точки, и болката, която ги съпътства, основният фокус на хомеопатичното лечение е именно премахването на спазмите и облекчаването на миофасциалната болка.
Най-популярният спазмолитик в хомеопатията се счита за лекарството "Спаскупрел". Трябва да се приема три пъти дневно по 1 таблетка, като се разтваря в устата. За облекчаване на болката по време на мускулен спазъм можете да приемате лекарството 4 пъти в рамките на един час, докато болката отшуми.
При мускулно втвърдяване и болка, която отшумява под въздействието на топлина, приемът на хомеопатичния препарат „Рус токсикодендрон“ в 12-кратно разреждане също ще бъде полезен.
Лекарството "Бриония" в 12-кратно разреждане се справя добре с болката в кръста, а при болка във врата и между лопатките, хомеопатичен лекар може да предложи капки "Хелидониум".
Лекарствата "Brionia" и "Belladonna" също са ефективни при главоболие от напрежение, което също принадлежи към категорията на отразената миофасциална болка.
Показания за облекчаване на симптомите на миофасциален болков синдром са хомеопатични подкожни или мускулни инжекции с Guna. При мускулни болки се използват препарати GUNA®-MUSCLE за инжекции заедно с GUNA®-NECK, GUNA®-LUMBAR, GUNA®-HIP и др.
Повече информация за лечението
Медикаменти
Предотвратяване
Ефективността и продължителността на лечението на миофасциалния синдром зависи не само от тежестта на процеса, но и от желанието на пациента да се отърве от болката, която го измъчва, възможно най-скоро. Приемът на лекарства и физиотерапия, масаж и мануални практики ще дадат осезаем и устойчив резултат, ако пациентът се придържа към уменията, които му се внушават по време на рехабилитационните занятия. Това са и нови двигателни стереотипи, и способността да контролира тялото си с контрол върху състоянието на мускулната система, и способността за укрепване на мускулния корсет, и коригиране на стойката.
А за тези, които не искат да се сблъскат с такова неприятно заболяване, ви съветваме да предприемете следните превантивни мерки:
- избягвайте мускулна хипотермия и излагане на горещи мускули на течение,
- Ограничете физическата активност, избягвайки мускулно напрежение,
- осигуряване на условия за добра почивка,
- когато извършвате работа, която изисква поддържане на статично положение за дълго време, правете кратки почивки с упражнения за уморени мускули,
- Лекувайте заболяванията своевременно, предотвратявайки преминаването им в хронична форма.
Като следвате тези препоръки, може никога да не разберете какво представлява миофасциалният синдром с неговата мъчителна болка.

