Медицински експерт на статията
Нови публикации
Невробластом при деца: причини, диагноза, лечение
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
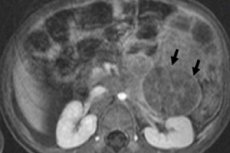
В детската онкология една от най-често срещаните екстракраниални неоплазми е невробластомът при децата, който е ембрионален злокачествен тумор на невробластите на невралния гребен, т.е. ембрионални (незрели) нервни клетки на симпатиковата нервна система.
Епидемиология
Според статистиката на Международната група за риск от невробластом (INRG), невробластомът представлява около 8% от всички онкологични заболявания при децата в световен мащаб и е на трето място по разпространение след левкемията и мозъчните тумори.
Според други данни, невробластомът представлява около 28% от всички видове рак при кърмачета. Повече от една трета от случаите на невробластом се диагностицират при деца под една година; средната възраст на поставяне на диагнозата е 19-22 месеца. Повече от 90% от диагностицираните случаи се срещат при деца на възраст от две до пет години (с преобладаване на момчета); пикът на честотата се наблюдава на възраст от две до три години, а случаите при деца над пет години са по-малко от 10%.
Причини невробластоми
При изучаване на причините за невробластома, изследователите са стигнали до заключението, че този тумор при децата се появява поради спорадични генетични мутации по време на ембриогенезата или ранното постнатално развитие. Но какво причинява тези генни промени е неизвестно, тъй като не е установено влияние на тератогенни фактори на околната среда.
Тези тумори могат да се появят навсякъде, включително в медиастинума, шията, корема, надбъбречните жлези, бъбреците, гръбначния стълб и таза.
В редки случаи, невробластомът при кърмачета може да бъде свързан с наследствена мутация. По-специално, мутация в гена на мембранния протеин CD246 на хромозома 2 - ензима тирозин киназа ALK, който осигурява междуклетъчните комуникации и играе важна роля във функционирането на нервната система; в гена на протеина PHOX2B (на хромозома 4), който участва в узряването на нервните клетки.
Невробластомът може да бъде свързан и с детска неврофиброматоза тип 1,синдром на Беквит-Видеман и хиперинсулинемична хипогликемия (незидиобластозен панкреатит).
Рискови фактори
Днес наследствеността е призната за рисков фактор за развитието на невробластом при деца - наличието на този тумор в семейната анамнеза, както и вродени аномалии, свързани с генни мутации по време на вътрематочното развитие. Това важи особено за случаите на развитие на няколко неоплазми в различни органи.
Нито един от екзогенните фактори, които увеличават риска от този тумор, не е идентифициран от изследователите.
Патогенеза
Механизмът на развитие на невробластомите се причинява от нарушения в диференциацията и съзряването на клетките на невралния гребен – двустранни клетъчни линии, които се образуват по краищата на невралната тръба от ектодермалния зародишен слой на човешкия ембрион. Тези клетки мигрират (движат се) и се диференцират в много видове клетки: сензорни и автономни неврони, невроендокринни клетки и клетки на надбъбречната медула, клетки на черепно-лицевия хрущял и кости, както и пигментни клетки.
При невробластома мигриралите невробласти не узряват, а продължават да растат и да се делят, образувайки тумор. А патогенезата на неговото образуване е свързана със следните генни мутации:
- с дублиране на част от хромозомната последователност или дублиране на сегменти от гена LMO1 на хромозома 11, кодиращ протеина RBTN1 в клетките на невралния гребен на ембриона;
- с промяна в броя на копията на гена NBPF10 на хромозома 1q21.1, кодиращ протеина DUF1220, който контролира пролиферацията на човешките невронни стволови клетки. Тези нарушения водят или до дублиране на тази хромозома, или до нейното заличаване - липса на част от ДНК;
- с промени в туморния супресорен ген ATRX (на хромозома Xq21.1);
- с наличието на допълнителни копия (амплификация) на гена за транскрипционен фактор N-Myc на хромозома 2, който кодира един от транскрипционните фактори (ДНК-свързващ протеин), регулиращ активността на други гени и контролиращ пролиферацията на прекурсорни клетки по време на образуването на протеини за образуване на тъкани и органи на плода. Амплификацията на този ген го превръща в онкоген, което провокира нарушаване на клетъчния цикъл, повишена клетъчна пролиферация и образуване на тумори.
Симптоми невробластоми
Първите признаци на невробластом са неспецифични и могат да включват загуба на апетит (и загуба на тегло), умора при хранене, треска и болки в ставите.
Клиничните симптоми зависят от местоположението на първичния тумор и наличието на метастази (които се срещат в 60-73% от случаите).
Много често първичният невробластом се локализира в надбъбречната медула, която има подобен произход с нервните клетки. При деца под една година надбъбречният невробластом се диагностицира в 35-40% от случаите. Симптомите му включват коремна болка, треска, загуба на тегло, болки в костите, анемия или съпътстващ синдром на Пепър: дифузно увреждане на черния дроб с тежка хепатомегалия и респираторен дистрес синдром.
Ретроперитонеалният невробластом или ретроперитонеалният невробластом при децата, докато расте, започва да притиска пикочния мехур или червата, което може да причини проблеми с уринирането или дефекацията, подуване на краката (при момчетата скротумът подува).
Невробластомът на медиастинума при деца (медиастинален невробластом) често притиска горната празна вена и това може да причини подуване на лицето, врата, ръцете и горната част на гръдния кош (с синкаво-червен цвят на кожата, с подкожни възли). Появяват се кашлица и хрипове, проблеми с дишането (задух) или проблеми с преглъщането (дисфагия); забелязват се увеличени лимфни възли на врата, над ключицата и под мишниците.
Разпространението на туморните клетки в костния мозък води до анемия, тромбоцитопения и левкопения с тенденция към кървене.
А при метастази в периорбиталната област около очите се появяват тъмни кръгове или синини. Такъв тумор може да причини и главоболие и световъртеж, екзофталмия (изпъкване на очните ябълки), а поради компресия на нервните окончания - увисване на клепачите (птоза) и намаляване на размера на зениците (миоза).
Абдоминалният невробластом или невробластом на коремната кухина при деца води до образуване на осезаеми уплътнения в корема, неговото раздуване, загуба на апетит, запек и повишено кръвно налягане. Тумор, притискащ гръбначния мозък или нервния корен, може да доведе до изтръпване и слабост на крайниците, невъзможност за стоене, пълзене или ходене. Ако са засегнати костите, може да се появи костна болка.
В случай на тумор в стадий 3-4 в коремната кухина с увреждане на лимфните възли, туморните клетки могат да навлязат в бъбречния паренхим и тогава се развива обширен невробластом на бъбрека при деца, което води до нарушаване на неговите функции.
Етапи
- Невробластом от първи етап е първичен тумор, който е локализиран и изолиран в една област на тялото; лимфните възли от двете страни не са засегнати.
- Невробластом, стадий 2. В стадий 2А, първичният тумор е ограничен до една област, но е голям; двустранните лимфни възли не са засегнати. В стадий 2B, лимфните възли от страната на тялото, където се намира туморът, са положителни за метастази.
- Невробластом стадий 3: първичният тумор пресича гръбначния мозък или средната линия на тялото, в лимфните възли се откриват едностранни или двустранни метастази.
- Невробластом стадий 4: туморът се е разпространил в отдалечени лимфни възли, костен мозък, кости, черен дроб или други органи. А стадий 4S се определя при деца под една година с локализиран първичен тумор, с дисеминация в кожата, черния дроб или костния мозък.
Международна система за определяне на риска от невробластом (INRGSS)
INRGSS използва рискови фактори, дефинирани чрез образна диагностика (IDRF), които са фактори, наблюдавани при образни изследвания, които може да означават, че отстраняването на тумор ще бъде по-трудно.
INRGSS разделя невробластомите на 4 стадия:
- L1: Туморът не се е разпространил от мястото, където е започнал, и не е разраснал жизненоважни структури. Той е ограничен до една част от тялото, като например врата, гърдите или корема.
- L2: Туморът не се е разпространил (метастазирал) далеч от мястото, където е започнал (например, може да е нараснал от лявата страна на корема до лявата страна на гръдния кош), но има поне един IDRF.
- M: Туморът е метастазирал в отдалечена част на тялото (с изключение на тумори в стадий на множествена склероза).
- МС: Метастатично заболяване при деца под 18-месечна възраст, при което ракът се е разпространил само в кожата, черния дроб и/или костния мозък.
Усложнения и последствия
Невробластомът се характеризира с усложнения и последици като:
- разпространение (метастази) в лимфните възли, костния мозък, черния дроб, кожата и костите;
- компресия на гръбначния мозък (която може да причини болка и да доведе до парализа);
- развитие на паранеопластичен синдром (поради действието на определени химикали, секретирани от тумора, както и на антигена дисиалоганглиозид GD2, експресиран от неговите клетки), който се проявява с бързи неволеви движения на очите, нарушена координация, мускулни крампи и диария;
- рецидиви след завършване на първичната терапия (както показва клиничната практика, невробластомите с висок риск имат рецидив в 50% от случаите).
Диагностика невробластоми
Диагнозата на предполагаем невробластом при дете изисква преглед, лабораторни изследвания и образна диагностика.
Взимат се кръвни и уринни изследвания за катехоламини (норепинефрин и допамин) и хомованилинова или ванилилбадемова киселини (образувани по време на метаболизма на тези хормони); кръвен тест за невроспецифична енолаза, ензимно-свързан имуносорбентен анализ (ELISA) на кръвния серум и анализ на костен мозък (проба от който се взема чрез аспирационна пункция). Извършва се ДНК тест за определяне на мутации и се извършва биопсия за цитоморфологично изследване на туморната тъкан.
След като се вземат пробите за биопсия, те се изпращат в лаборатория, където се изследват под микроскоп от патолог (лекар, който има специално обучение за идентифициране на ракови клетки). Често се извършват и специални лабораторни тестове на пробите, за да се покаже дали туморът е невробластом.
Ако става въпрос за невробластом, лабораторните изследвания могат също да помогнат да се определи колко бързо туморът може да расте или да се разпространи, както и какви лечения биха могли да работят най-добре.
Инструменталната диагностика визуализира неоплазмата с помощта на ултразвук, рентген, ЯМР или КТ, ПЕТ с въвеждане на 18F-флуородезоксиглюкоза или MIBG сканиране - сцинтиграфия с метайодобензилгуанидин. [ 1 ]
Диференциална диагноза
Диференциалната диагноза включва доброкачествен ганглионевром, ганглионевробластом, рабдомиосарком, нефробластом.
Към кого да се свържете?
Лечение невробластоми
При невробластом лечението зависи от рисковата група на пациента (стадий на туморния процес), локализацията на тумора, геномните характеристики на туморните клетки и възрастта на детето. И може да включва наблюдение, хирургия, химиотерапия, лъчетерапия, имунотерапия и трансплантация на хемопоетични стволови клетки.
Неоадювантната или адювантна (пред- или следоперативна) химиотерапия за невробластом при деца, както всяка химиотерапия за рак, се прилага на курсове: лекарството се прилага няколко дни подред, последвано от почивка, за да се възстанови тялото. Циклите обикновено се повтарят на всеки три до четири седмици.
Използват се следните лекарства (и техни комбинации): циклофосфамид, цисплатин или карбоплатин, доксорубицин (адриамицин), винкристин, етопозид.
Честите странични ефекти на химиотерапевтичните лекарства включват косопад, загуба на апетит, умора, гадене и повръщане, афти, диария или запек. Химиотерапията може да увреди костния мозък и да причини намаляване на броя на кръвните клетки.
Таргетната имунотерапия (насочена към туморния антиген GD2) използва лекарства от групата на моноклоналните антитела (анти-GD2 MAb) Динутуксимаб (Унитуксин) и Накситамаб. Те се прилагат интравенозно чрез продължителна инфузия, в комбинация с гранулоцитно-макрофагов колониистимулиращ фактор (цитокин GM-CSF) и интерлевкин-2.
Страничните ефекти на тези лекарства включват болка (често много силна), понижено кръвно налягане, учестен пулс, задух (с възможно подуване на дихателните пътища), повишена температура, гадене, повръщане и диария, промени в клетъчния и минералния състав на кръвта.
За да се намали рискът от рецидив на рак след химиотерапия с високи дози и трансплантация на стволови клетки, децата с невробластом с висок риск се лекуват със системни ретиноиди, 13-цис-ретиноева киселина (изотретиноин). [ 2 ]
Хирургично лечение на невробластом – отстраняване на тумор, например, отворена адреналектомия или лапароскопска резекция на надбъбречен невробластом; лимфектомия (отстраняване на засегнатите лимфни възли) и др. [ 3 ]
При невробластом с висок риск може да се използва лъчетерапия.[ 4 ]
Предотвратяване
Като се имат предвид причините за невробластом при деца, единствената превантивна мярка може да бъде генетичното консултиране при планиране на бременност. Но трябва да се има предвид, че този тумор е свързан с наследствени мутации само в 1-2% от случаите.
Прогноза
Инфантилният невробластом има способността да регресира спонтанно.
Прогностични маркери
- Високорисковите тумори, както и невробластомът при деца от всички възрастови групи и всички стадии (с изключение на стадий 4S) – с повишена експресия на N-MYC гена и амплификация на N-Myc онкогена – имат неблагоприятна прогноза, която влияе върху продължителността на живота.
- Наличието на туморни клетки, на които липсват определени части от хромозоми 1 или 11 (известни като 1p или 11q делеции), има по-лоша прогноза. Наличието на допълнителна част от хромозома 17 (усилване на 17q) също е свързано с по-лоша прогноза.
- Невробластомните клетки с голямо количество ДНК имат по-добра прогноза, особено за деца под 2-годишна възраст.
- Невробластомите, които имат повече невротрофинови рецептори, особено рецептора TrkA на нервния растежен фактор, имат по-добра прогноза.
Преживяемост по рискова група по детска онкология (COG)
- Група с нисък риск: Децата в групата с нисък риск имат 5-годишна преживяемост над 95%.
- Средно рискова група: Децата в средно рисковата група имат 5-годишна преживяемост от 90% до 95%.
- Група с висок риск: Децата във високорисковата група имат 5-годишна преживяемост от около 50%.
Около 15% от смъртните случаи от рак в детска възраст се дължат на невробластом. Шансовете за дългосрочно оцеляване при това високорисково злокачествено заболяване са не повече от 40%. Общата петгодишна преживяемост е 67-74%, 43% във възрастовата група от една до четири години и повече от 80% за невробластом, диагностициран през първата година от живота.
Использованная литература

