Медицински експерт на статията
Нови публикации
Митрална стеноза
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Митралната стеноза е стесняване на митралния отвор, което предотвратява притока на кръв от лявото предсърдие към лявата камера. Най-честата причина е ревматична треска. Симптомите са същите като тези при сърдечна недостатъчност. Началният тон и диастоличният шум се определят обективно. Диагнозата се установява чрез физикален преглед и ехокардиография. Прогнозата е благоприятна. Медикаментозното лечение на митралната стеноза включва диуретици, бета-блокери или понижаващи сърдечната честота калциеви канални блокери и антикоагуланти. Хирургичното лечение на по-тежките случаи на митрална стеноза се състои от балонна валвулотомия, комисуротомия или подмяна на клапа.
Епидемиология
Почти винаги митралната стеноза е следствие от остра ревматична треска. Честотата варира значително: в развитите страни се наблюдават 1-2 случая на 100 000 души население, докато в развиващите се страни (например в Индия) ревматичните дефекти на митралната клапа се наблюдават в 100-150 случая на 100 000 души население.
Причини митрална стеноза
Митралната стеноза почти винаги е следствие от остра ревматична треска (РТ). Изолирана, „чиста“ митрална стеноза се среща в 40% от случаите сред всички пациенти с ревматично сърдечно заболяване; в други случаи тя е комбинирана с недостатъчност и увреждане на други клапи. Редки причини за митрална стеноза включват ревматични заболявания (ревматоиден артрит, системен лупус еритематозус) и калцификация на митралния пръстен.
Патогенеза
При ревматична митрална стеноза се наблюдават уплътняване, фиброза и калцификация на клапата, срастване по комисурите с често засягане на хордите. Нормално площта на митралния отвор е 4-6 cm2 , а налягането в лявото предсърдие не надвишава 5 mm Hg. Когато левият атриовентрикуларен отвор се стесни до 2,5 cm2 , възниква пречка за нормалния кръвоток от лявото предсърдие към лявата камера и градиентът на налягането в клапата започва да се увеличава. В резултат на това налягането в лявото предсърдие се увеличава до 20-25 mm Hg. Полученият градиент на налягането между лявото предсърдие и лявата камера насърчава движението на кръвта през стеснения отвор.
С напредването на стенозата, градиентът на трансмитралното налягане се увеличава, което спомага за поддържане на диастоличния кръвен поток през клапата. Според формулата на Горлин, площта на митралната клапа (5MC) се определя от стойностите на трансмитралния градиент (MG) и митралния кръвен поток (MBF):
БМК - МК/37.7 • ∆ДМ
Основната хемодинамична последица от дефектите на митралната клапа е застой в белодробната циркулация (БК). При умерено повишаване на налягането в лявото предсърдие (не повече от 25-30 mm Hg) кръвният поток в БК се затруднява. Налягането в белодробните вени се увеличава и се предава през капилярите към белодробната артерия, което води до развитие на венозна (или пасивна) белодробна хипертония. При повишаване на налягането в лявото предсърдие с повече от 25-30 mm Hg се увеличава рискът от разкъсване на белодробните капиляри и развитие на алвеоларен белодробен оток. За предотвратяване на тези усложнения се получава защитен рефлекторен спазъм на белодробните артериоли. В резултат на това кръвният поток към клетъчните капиляри от дясната камера намалява, но налягането в белодробната артерия се увеличава рязко (развива се артериална, или активна, белодробна хипертония).
В ранните стадии на заболяването налягането в белодробната артерия се повишава само по време на физически или емоционален стрес, когато кръвният поток в междуклетъчната артерия (МКК) би трябвало да се увеличи. Късните стадии на заболяването се характеризират с високи стойности на налягането в белодробната артерия дори в покой и още по-голямо повишаване при стрес. Дългосрочното съществуване на белодробна хипертония е съпроводено с развитие на пролиферативни и склеротични процеси в стената на артериолите на МКК, които постепенно се облитерират. Въпреки факта, че появата на артериална белодробна хипертония може да се разглежда като компенсаторен механизъм, поради намаляването на капилярния кръвен поток, дифузионният капацитет на белите дробове също рязко спада, особено при стрес, т.е. механизмът на прогресия на белодробната хипертония, дължаща се на хипоксемия, се активира. Алвеоларната хипоксия причинява белодробна вазоконстрикция чрез директни и индиректни механизми. Директният ефект на хипоксията е свързан с деполяризация на съдовите гладкомускулни клетки (медиирана от промяна във функцията на калиевите канали в клетъчните мембрани) и тяхното свиване. Косвеният механизъм включва действието на ендогенни медиатори (като левкотриени, хистамин, серотонин, ангиотензин II и катехоламини) върху съдовата стена. Хроничната хипоксемия води до ендотелна дисфункция, която е съпроводена с намаляване на производството на ендогенни релаксиращи фактори, включително простациклин, простагландин Е2 и азотен оксид. Дългосрочната ендотелна дисфункция води до облитерация на белодробните съдове и увреждане на ендотела, което от своя страна води до повишено кръвосъсирване, пролиферация на гладкомускулни клетки с тенденция към образуване на тромби in situ и повишен риск от тромботични усложнения с развитието на последваща хронична посттромботична белодробна хипертония.
Причините за белодробна хипертония при дефекти на митралната клапа, включително митрална стеноза, са:
- пасивно предаване на налягане от лявото предсърдие към белодробната венозна система;
- спазъм на белодробните артериоли в отговор на повишено налягане в белодробните вени;
- подуване на стените на малките белодробни съдове;
- облитерация на белодробните съдове с ендотелно увреждане.
Механизмът на прогресия на митралната стеноза остава неясен и до днес. Редица автори считат за основен фактор текущия валвулит (често субклиничен), докато други отдават водеща роля на травматизацията на клапните структури от турбулентен кръвен поток с тромботични маси, отложени върху клапите, което е в основата на стесняване на митралния отвор.
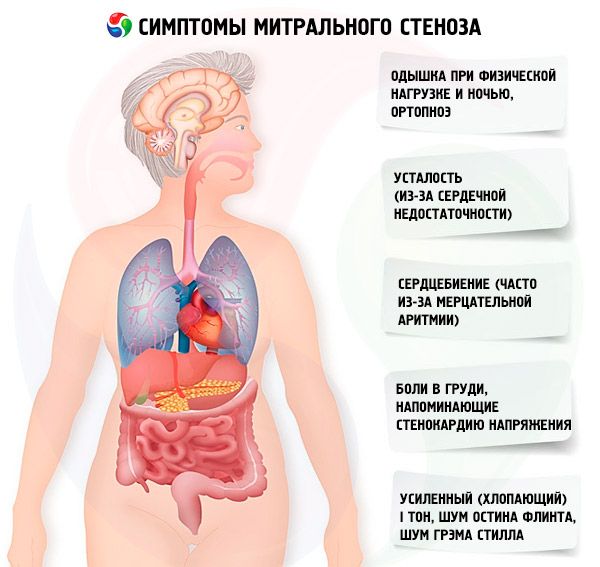
Симптоми митрална стеноза
Симптомите на митрална стеноза корелират слабо с тежестта на заболяването, тъй като в повечето случаи патологията прогресира бавно и пациентите намаляват активността си, без да го забелязват. Много пациенти нямат клинични прояви до бременност или развитие на предсърдно мъждене. Първоначалните симптоми обикновено са тези на сърдечна недостатъчност (диспнея при усилие, ортопнея, пароксизмална нощна диспнея, умора). Те обикновено се появяват 15-40 години след епизода на ревматична треска, но в развиващите се страни симптомите могат да се появят дори при деца. Пароксизмалното или персистиращо предсърдно мъждене влошава съществуващата диастолна дисфункция, причинявайки белодробен оток и остра диспнея, ако камерната честота е лошо контролирана.
Предсърдното мъждене може да се прояви и със сърцебиене; при 15% от пациентите, които не приемат антикоагуланти, това причинява системна емболия с исхемия на крайниците или инсулт.
По-рядко срещаните симптоми включват хемоптиза поради руптура на малки белодробни съдове и белодробен оток (особено по време на бременност, когато обемът на кръвта се увеличава); дисфония поради компресия на левия рекурентния ларингеален нерв от разширено ляво предсърдие или белодробна артерия (синдром на Ортнер); симптоми на белодробна артериална хипертония и деснокамерна недостатъчност.
Първите симптоми на митрална стеноза
При площ на митралния отвор >1,5 cm2 , симптомите може да отсъстват, но увеличаването на трансмитралния кръвен поток или намаляването на диастоличното време на пълнене водят до рязко повишаване на налягането в лявото предсърдие и поява на симптоми. Отключващи фактори за декомпенсация: физическо натоварване, емоционален стрес, предсърдно мъждене, бременност.
Първият симптом на митрална стеноза (в приблизително 20% от случаите) може да бъде емболично събитие, най-често инсулт с развитие на персистиращ неврологичен дефицит при 30-40% от пациентите. Една трета от тромбоемболизмите се развиват в рамките на 1 месец след развитието на предсърдно мъждене, две трети - в рамките на първата година. Източникът на емболия обикновено са тромби, разположени в лявото предсърдие, особено в неговия придатък. В допълнение към инсулти, възможни са емболии в далака, бъбреците и периферните артерии.
При синусов ритъм рискът от емболия се определя от:
- възраст;
- тромбоза на лявото предсърдие;
- област на митралния отвор;
- съпътстваща аортна недостатъчност.
В случай на перманентно предсърдно мъждене, рискът от емболия се увеличава значително, особено ако пациентът има анамнеза за подобни усложнения. Спонтанното контрастно усилване на лявото предсърдие по време на трансезофагеална ехокардиография също се счита за рисков фактор за системна емболия.
С повишаване на налягането в междуклетъчната вена (особено на стадий на пасивна белодробна хипертония) се появяват оплаквания от задух по време на физическо натоварване. С прогресиране на стенозата, задухът се появява и при по-малки натоварвания. Трябва да се помни, че оплакванията от задух могат да отсъстват дори при безспорна белодробна хипертония, тъй като пациентът може да води заседнал начин на живот или подсъзнателно да ограничава ежедневната физическа активност. Пароксизмалната нощна диспнея възниква в резултат на застой на кръвта в междуклетъчната вена, когато пациентът е в легнало положение, като проява на интерстициален белодробен оток и рязко повишаване на кръвното налягане в съдовете на междуклетъчната вена. Поради повишаване на налягането в белодробните капиляри и ексудация на плазма и еритроцити в лумена на алвеолите, може да се развие хемоптиза.
Пациентите често се оплакват от повишена умора, палпитации и неравномерен сърдечен ритъм. Може да се наблюдава преходна дрезгавост на гласа (синдром на Ортнер). Този синдром възниква в резултат на компресия на рекурентния нерв от уголеменото ляво предсърдие.
Пациентите с митрална стеноза често изпитват болки в гърдите, наподобяващи ангина. Най-вероятните причини са белодробна хипертония и хипертрофия на дясната камера.
При тежка декомпенсация могат да се наблюдават facies mitralis (синьо-розово зачервяване по бузите, свързано с намалена фракция на изтласкване, системна вазоконстрикция и десностранна сърдечна недостатъчност), епигастрична пулсация и признаци на деснокамерна сърдечна недостатъчност.
 [ 21 ]
[ 21 ]
Инспекция и аускултация
При инспекция и палпация могат да се открият отчетливи I (S1) и II (S2) сърдечни тона. S1 се палпира най-добре на върха, а S2 - на горния ляв стернален ръб. Белодробният компонент на S3 (P) е отговорен за импулса и е резултат от белодробна артериална хипертония. Видима пулсация на дясната камера, палпирана на левия стернален ръб, може да съпътства разширяването на югуларните вени, ако е налице белодробна артериална хипертония и се развие диастолична дисфункция на дясната камера.
Апикалният импулс при митрална стеноза най-често е нормален или намален, което отразява нормалната функция на лявата камера и намаляване на нейния обем. Палпируемият 1-ви тон в прекордиалната област показва запазена подвижност на предния лист на митралната клапа. В кафяво-белоъгълно положение може да се палпира диастоличен тремор. С развитието на белодробна хипертония се отбелязва сърдечен импулс по десния ръб на гръдната кост.
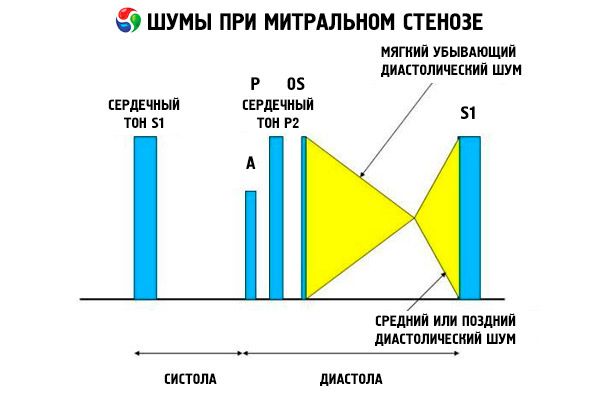
Аускултаторната картина на митралната стеноза е доста характерна и включва следните признаци:
- усилен (пляскащ) 1-ви тон, чийто интензитет намалява с напредването на стенозата;
- отварящият тон на митралната клапа след втория тон, който изчезва с калцификацията на клапата;
- диастоличен шум с максимум на върха (мезодиастоличен, пресистоличен, пандиастоличен), който трябва да се изслуша в ляво странично положение.
Аускултацията разкрива силен S 1 звук, причинен от рязкото затваряне на створките на стенозиращата митрална клапа, подобно на „надуващо се“ платно; това явление се чува най-добре на върха. Често се чува и раздвоен S звук с уголемен P звук, дължащ се на белодробна артериална хипертония. Най-забележимо е ранното диастолично щракване на створките, отварящи се в лявата камера (ЛК), което е най-силно в долния ляв стернален ръб. То е съпроводено от нисък, крещендо-ръмжащ диастоличен шум, който се чува най-добре с фуниевиден стетоскоп на върха на сърцето (или над палпируемия апикален импулс) в края на издишването, когато пациентът лежи на лявата страна. Звукът при отваряне може да е тих или да липсва, ако митралната клапа е склеротична, фиброзна или удебелена. Щракването се приближава до P звук (увеличавайки продължителността на шума) с увеличаване на тежестта на митралната стеноза и повишаване на налягането в лявото предсърдие. Диастоличният шум се усилва при маневра на Валсалва (когато кръвта се влива в лявото предсърдие), след физическо натоварване и при клякане и ръкостискане. Той може да бъде по-слабо изразен, ако уголемената дясна камера измества лявата камера назад и когато други нарушения (белодробна артериална хипертония, дясностранна клапна болест, предсърдно мъждене с бърза камерна честота) намаляват кръвотока през митралната клапа. Пресистоличното увеличение се дължи на стесняване на отвора на митралната клапа по време на свиване на лявата камера, което се наблюдава и при предсърдно мъждене, но само в края на кратката диастола, когато налягането в лявото предсърдие е все още високо.
Следните диастолични шумове могат да бъдат свързани с шума на митралната стеноза:
- Шум на Греъм Стил (тих, декрещендо диастоличен шум, който се чува най-добре на левия стернален ръб и е причинен от регургитация на белодробната клапа поради тежка белодробна хипертония);
- Шум на Остин-Флинт (средно- до къснодиастоличен шум, чут на върха на сърцето и причинен от ефекта на аортния регургитативен поток върху клапите на митралната клапа), когато ревматичният кардит засяга митралната и аортната клапа.
Нарушенията, които причиняват диастолични шумове, имитиращи шума на митралната стеноза, включват митрална регургитация (поради голям поток през митралния отвор), аортна регургитация (причиняваща шум на Остин-Флинт) и предсърден миксом (който причинява шум, чиято сила и позиция обикновено се променят с всеки сърдечен ритъм).
Митралната стеноза може да причини симптоми на белодробно сърдечно заболяване. Класическият признак на facies mitralis (зачервяване на кожата с цвят на слива в областта на маларната кост) се появява само когато сърдечната функция е ниска и белодробната хипертония е тежка. Причините за facies mitralis включват разширени кожни съдове и хронична хипоксемия.
Понякога първите симптоми на митрална стеноза са прояви на емболичен инсулт или ендокардит. Последният рядко се среща при митрална стеноза, която не е съпроводена с митрална регургитация.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Клинични прояви на белодробна хипертония при митрална стеноза
Първите симптоми на белодробна хипертония са неспецифични, което значително затруднява ранната ѝ диагностика.
Диспнеята се причинява както от наличието на белодробна хипертония, така и от неспособността на сърцето да увеличи сърдечния дебит по време на физическо натоварване. Диспнеята обикновено е с инспираторен характер, непостоянна е в началото на заболяването и се появява само при умерено физическо натоварване, след което, с повишаване на налягането в белодробната артерия, се появява при минимално физическо натоварване и може да присъства и в покой. При висока белодробна хипертония може да се появи суха кашлица. Трябва да се помни, че пациентите могат подсъзнателно да ограничат физическата активност, адаптирайки се към определен начин на живот, така че оплакванията от диспнея понякога отсъстват дори при несъмнена белодробна хипертония.
Слабост, повишена умора - причините за тези оплаквания могат да бъдат фиксиран сърдечен дебит (количеството кръв, изхвърлено в аортата, не се увеличава в отговор на физическо натоварване), повишено белодробно съдово съпротивление, както и намалена перфузия на периферните органи и скелетните мускули поради нарушено периферно кръвообращение.
Замаяността и припадъкът са причинени от хипоксична енцефалопатия и обикновено се провокират от физическо натоварване.
Постоянната болка зад гръдната кост и вляво от нея се причинява от преразтягане на белодробната артерия, както и от недостатъчно кръвоснабдяване на хипертрофирания миокард (относителна коронарна недостатъчност).
Сърцебиене и неравномерен сърдечен ритъм. Тези симптоми са свързани с честата поява на предсърдно мъждене.
Хемоптизата възниква в резултат на разкъсване на белодробно-бронхиални анастомози под влияние на висока венозна белодробна хипертония, а може да бъде и следствие от повишено налягане в белодробните капиляри и изтичане на плазма и еритроцити в лумена на алвеолите. Хемоптизата може да бъде и симптом на белодробна емболия и белодробен инфаркт.
За характеризиране на тежестта на белодробната хипертония се използва функционалната класификация, предложена от СЗО за пациенти с кръвоносна недостатъчност:
- клас I - пациенти с белодробна хипертония, но без ограничение на физическата активност. Нормалната физическа активност не причинява задух, слабост, болка в гърдите, световъртеж;
- клас II - пациенти с белодробна хипертония, водеща до известно намаляване на физическата активност. В покой се чувстват комфортно, но нормалната физическа активност е съпроводена с поява на задух, слабост, болка в гърдите, замаяност;
- клас III - пациенти с белодробна хипертония, водеща до изразено ограничаване на физическата активност. В покой се чувстват комфортно, но леката физическа активност причинява задух, слабост, болка в гърдите, замаяност;
- клас IV - пациенти с белодробна хипертония, които не могат да извършват никаква физическа активност без изброените симптоми. Задух или слабост понякога са налице дори в покой, дискомфортът се увеличава при минимална физическа активност.
Къде боли?
Форми
Митралната стеноза се класифицира според тежестта ѝ (ACC/AHA/ASE 2003 guide update for the clinical application of echocardiography).
Класификация на митралната стеноза по степен
Степен на стеноза |
Площ на митралния отвор, cm2 |
Трансмитрален градиент, mmHg |
Систолично налягане в белодробната артерия, mm Hg |
Лесно |
>1.5 |
<5 |
<30 |
Умерено |
1.0-1.5 |
5-10 |
30-50 |
Тежък |
<1 0 |
>10 |
>50 |
При митрална стеноза, клапите на митралната клапа се удебеляват и стават неподвижни, а митралният отвор се стеснява поради сливане на комисурите. Най-честата причина е ревматична треска, въпреки че повечето пациенти не си спомнят да са имали заболяването. По-редки причини включват вродена митрална стеноза, инфекциозен ендокардит, системен лупус еритематозус, атриална миксома, ревматоиден артрит и злокачествен карциноиден синдром с дясно-ляво предсърдно шунтиране. Митралната регургитация (МР) може да съществува едновременно с митрална стеноза, ако клапата не се затвори напълно. Много пациенти с митрална стеноза поради ревматична треска имат и аортна регургитация.
Нормалната площ на отвора на митралната клапа е 4–6 cm² . Площ от 1–2 cm² показва умерена до тежка митрална стеноза и често причинява клинични симптоми по време на физическо натоварване. Площ < 1 cm² представлява критична стеноза и може да причини симптоми в покой. Размерът и налягането в лявото предсърдие прогресивно се увеличават, за да компенсират митралната стеноза. Белодробното венозно и капилярно налягане също се увеличава и може да причини вторична белодробна хипертония, водеща до деснокамерна недостатъчност и трикуспидална и белодробна регургитация. Скоростта на прогресиране на патологията варира.
Патологията на клапите с разширяване на лявото предсърдие предразполага към развитие на предсърдно мъждене (ПМ) и тромбоемболизъм.
Диагностика митрална стеноза
Предварителната диагноза се поставя клинично и се потвърждава чрез ехокардиография. Двуизмерната ехокардиография предоставя информация за степента на калцификация на клапите, размера на лявото предсърдие и стенозата. Доплеровата ехокардиография предоставя информация за трансвалвуларния градиент и налягането в белодробната артерия. Трансезофагеалната ехокардиография може да се използва за откриване или изключване на малки тромби в лявото предсърдие, особено в ушието на лявото предсърдие, които често не се откриват чрез трансторакално изследване.
Рентгенографията на гръдния кош обикновено показва заличаване на лявата сърдечна граница поради разширен ляв предсърден ушок. Главният ствол на белодробната артерия може да бъде видим; диаметърът на низходящата дясна белодробна артерия надвишава 16 mm, ако белодробната хипертония е тежка. Белодробните вени на горните лобове могат да бъдат разширени, защото вените на долните лобове са компресирани, причинявайки запушване на горния лоб. Двойна сянка на разширено ляво предсърдие може да се види по десния сърдечен контур. Хоризонталните линии в долните задни белодробни полета (линии на Кърли) показват интерстициален оток, свързан с високо налягане в лявото предсърдие.
Сърдечната катетеризация се предписва само за предоперативно откриване на коронарна болест на сърцето: възможно е да се оцени уголемяването на лявото предсърдие, налягането в белодробните артерии и областта на клапата.
ЕКГ на пациента се характеризира с появата на P-митрален (широк, с PQ прорез), отклонение на електрическата ос на сърцето надясно, особено с развитието на белодробна хипертония, както и хипертрофия на дясната (с изолирана митрална стеноза) и лявата (с комбинация с митрална недостатъчност) камера.
Тежестта на стенозата се оценява с помощта на доплеров ултразвук. Средният градиент на трансмитралното налягане и площта на митралната клапа могат да се определят доста точно с помощта на технология с непрекъсната вълна. От голямо значение е оценката на степента на белодробна хипертония, както и на съпътстващата митрална и аортна регургитация.
Допълнителна информация може да се получи чрез стрес тест (стрес ехокардиография) със запис на трансмитралния и трикуспидалния кръвен поток. Ако площта на митралната клапа е < 1,5 cm2 и градиентът на налягането е > 50 mmHg (след стрес), трябва да се обмисли балонна митрална валвулопластика.
Освен това, спонтанният ехо контраст по време на трансезофагеална ехокардиография е независим предиктор за емболични усложнения при пациенти с митрална стеноза.
Трансезофагеалната ехокардиография позволява да се изясни наличието или отсъствието на тромб в лявото предсърдие, да се изясни степента на митрална регургитация при планирана балонна митрална валвулопластика. Освен това, трансезофагеалното изследване позволява точно да се оцени състоянието на клапния апарат и тежестта на промените в подклапните структури, както и да се оцени вероятността от рестеноза.
Катетеризация на сърцето и главните съдове се извършва, когато е планирана хирургична интервенция и данните от неинвазивните тестове не дават окончателен резултат. Директното измерване на налягането в лявото предсърдие и лявата камера изисква транссептална катетеризация, която е свързана с неоправдан риск. Косвен метод за измерване на налягането в лявото предсърдие е налягането в белодробната артерия (BAV).
Какво трябва да проучим?
Диференциална диагноза
При внимателно изследване диагнозата на митрална клапа обикновено е без съмнение.
Митралната стеноза се диференцира също от миксома на лявото предсърдие, други клапни дефекти (митрална недостатъчност, трикуспидална стеноза), дефект на междупредсърдната преграда, стеноза на белодробните вени и вродена митрална стеноза.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Примери за формулиране на диагноза
- Ревматична болест на сърцето. Комбинирана болест на митралната клапа с преобладаваща стеноза на левия атриовентрикуларен отвор, III степен. Предсърдно мъждене, перманентна форма, тахисистолия. Умерена белодробна хипертония. NK PB стадий, III FC.
- Ревматична болест на сърцето. Комбиниран дефект на митралната клапа. Смяна на митралната клапа (Мединж - 23) от ДД/ММ/ГГ. НК стадий IIA, II ФК.
Към кого да се свържете?
Лечение митрална стеноза
Основните цели на лечението на пациенти с митрална стеноза са подобряване на прогнозата и увеличаване на продължителността на живота, както и облекчаване на симптомите на заболяването.
На асимптоматични пациенти се препоръчва ограничаване на интензивната физическа активност. В случаи на декомпенсация и хронична сърдечна недостатъчност се препоръчва ограничаване на натрия в храната.
Медикаментозно лечение на митрална стеноза
Лекарствената терапия може да се използва за контролиране на симптомите на митрална стеноза, например при подготовка за операция. Диуретиците намаляват налягането в лявото предсърдие и облекчават симптомите, свързани с митрална стеноза. Диуретиците обаче трябва да се използват с повишено внимание, тъй като могат да намалят сърдечния дебит. Бета-блокерите и блокерите на калциевите канали (верапамил и дилтиазем) намаляват сърдечната честота в покой и по време на физическо натоварване, подобрявайки пълненето на лявата камера чрез удължаване на диастолата. Тези лекарства могат да облекчат симптомите, свързани с физическа активност, и са особено показани при синусова тахикардия и предсърдно мъждене.
Предсърдното мъждене е често срещано усложнение на митралната стеноза, особено при възрастни хора. Рискът от тромбоемболизъм при наличие на предсърдно мъждене се увеличава значително (10-годишната преживяемост е 25% от пациентите в сравнение с 46% при пациенти със синусов ритъм).
Показани са индиректни антикоагуланти (варфарин, начална доза 2,5-5,0 mg, под контрол на INR);
- всички пациенти с митрална стеноза, усложнена от предсърдно мъждене (пароксизмална, персистираща или постоянна форма);
- пациенти с анамнеза за емболични събития, дори със запазен синусов ритъм;
- пациенти с тромб в лявото предсърдие;
- пациенти с тежка митрална стеноза и пациенти, чийто размер на лявото предсърдие е >55 mm.
Лечението се провежда под контрола на INR, чиито целеви нива са от 2 до 3. Ако пациентът развие емболични усложнения въпреки антикоагулантното лечение, се препоръчва добавяне на ацетилсалицилова киселина в доза 75-100 mg/ден (алтернативи са дипиридамол или клопидогрел). Трябва да се отбележи, че не са провеждани рандомизирани контролирани проучвания за употребата на антикоагуланти при пациенти с митрална стеноза; препоръките се основават на екстраполация на данни, получени в кохорти от пациенти с предсърдно мъждене.
Тъй като развитието на предсърдно мъждене при пациент с митрална стеноза е съпроводено с декомпенсация, лечението, насочено към забавяне на камерния ритъм, е от първостепенно значение. Както вече беше споменато, бета-блокерите, верапамил или дилтиазем могат да бъдат лекарствата по избор. Може да се използва и дигоксин, но тесният му терапевтичен интервал и по-лошата способност да предотвратява ускоряване на сърдечната честота по време на физическо натоварване ограничават употребата му в сравнение с бета-блокерите. Електрическата кардиоверсия също е с ограничена употреба при персистиращо предсърдно мъждене, тъй като без хирургично лечение на предсърдно мъждене вероятността от рецидив е много висока.
Хирургично лечение на митрална стеноза
Основният метод за лечение на митрална стеноза е хирургичният, тъй като днес няма лекарствено лечение, което може да забави прогресията на стенозата.
Пациенти с по-тежки симптоми или данни за белодробна артериална хипертония се нуждаят от валвотомия, комисуротомия или смяна на клапата.
Процедурата на избор е перкутанна балонна митрална валвулопластика. Това е основният метод за хирургично лечение на митралната стеноза. Освен това се използват отворена комисуротомия и подмяна на митралната клапа.
Перкутанната балонна валвотомия е предпочитаната техника за по-млади пациенти, по-възрастни пациенти, които не могат да понасят по-инвазивни процедури, и пациенти без значителна клапна калцификация, субвалвуларна деформация, тромби в лявото предсърдие или значителна митрална регургитация. При тази процедура, под ехокардиографско насочване, балон се прекарва през предсърдната преграда от дясното към лявото предсърдие и се надува, за да се разделят срасналите клапи на митралната клапа. Резултатите са сравними с тези при по-инвазивни процедури. Усложненията са редки и включват митрална регургитация, емболия, перфорация на лявата камера и дефект на предсърдната преграда, който е вероятно да персистира, ако разликата в междупредсърдното налягане е голяма.
Перкутанната балонна митрална валвулопластика е показана за следните групи пациенти с площ на митралния отвор по-малка от 1,5 cm2:
- декомпенсирани пациенти с благоприятни характеристики за перкутанна митрална валвулопластика (клас I, ниво на доказателства B);
- декомпенсирани пациенти с противопоказания за хирургично лечение или висок хирургичен риск (клас I, ниво на доказателства! IC);
- при планирана първична хирургична корекция на дефекта при пациенти с неподходяща клапна морфология, но със задоволителни клинични характеристики (клас IIa, ниво на доказателства C);
- „асимптоматични“ пациенти с подходящи морфологични и клинични характеристики, висок риск от тромбоемболични усложнения или висок риск от декомпенсация на хемодинамичните параметри;
- с анамнеза за емболични усложнения (клас IIa, ниво на доказателства C);
- с феномена на спонтанен ехо контраст в лявото предсърдие (клас IIa, ниво на доказателства C);
- с перманентно или пароксизмално предсърдно мъждене (клас IIa, ниво на доказателства C);
- със систолично налягане в белодробната артерия над 50 mmHg (клас IIa, ниво на доказателства C);
- когато са необходими големи некардиологични операции (клас IIa, ниво на доказателства C);
- в случай на планиране на бременност (клас IIa, ниво на доказателства C).
Подходящи характеристики за перкутанна митрална валвулопластика са липсата на следните признаци:
- клинични: напреднала възраст, анамнеза за комисуротомия, сърдечна недостатъчност от функционален клас IV, предсърдно мъждене, тежка белодробна хипертония;
- Морфологични: калцификация на митралната клапа от всякаква степен, оценена чрез флуорография, много малка площ на митралната клапа, тежка трикуспидална регургитация.
Пациенти с тежко субвалвуларно заболяване, клапна калцификация или тромби в лявото предсърдие могат да бъдат кандидати за комисуротомия, при която срасналите се клапи на митралната клапа се разделят с помощта на дилататор, прекаран през лявото предсърдие и лявата камера (затворена комисуротомия) или ръчно (отворена комисуротомия). И двете процедури изискват торакотомия. Изборът зависи от хирургическата ситуация и степента на фиброза и калцификация.
Пластична хирургия на митралната клапа (открита комисуротомия) или подмяна се извършва при следните показания от клас I.
При наличие на сърдечна недостатъчност III-IV степен на фракция на фиброза и умерена или тежка митрална стеноза в случаите, когато:
- митралната балонна валвулопластика не може да се извърши;
- Митралната балонна валвулопластика е противопоказана поради тромб в лявото предсърдие, въпреки употребата на антикоагуланти, или поради съпътстваща умерена или тежка митрална регургитация;
- Морфологията на клапата не е подходяща за митрална балонна валвулопластика.
При умерена до тежка митрална стеноза и съпътстваща умерена до тежка митрална регургитация (смяна на клапата е показана, ако възстановяването на клапата не е възможно).
Смяната на клапата е последна мярка. Предписва се на пациенти с площ на митралната клапа < 1,5 cm2 , умерени до тежки симптоми и патология на клапата (напр. фиброза), която не позволява използването на други методи.
Смяната на митралната клапа е препоръчителна (показания клас IIa) при тежка митрална стеноза и тежка белодробна хипертония (систолично налягане в белодробната артерия над 60 mm Hg), симптоми на сърдечна недостатъчност от клас I-II, освен ако не се предлага митрална балонна валвулопластика или смяна на митралната клапа. Пациентите с митрална стеноза, които нямат симптоми на декомпенсация, трябва да се преглеждат ежегодно. Прегледът включва събиране на оплаквания, анамнеза, преглед, рентгенография на гръдния кош и ЕКГ. Ако състоянието на пациента се е променило през предходния период или резултатите от предходния преглед показват тежка митрална стеноза, е показана ехокардиография. Във всички останали случаи не е необходима годишна ехокардиография. Ако пациентът се оплаква от палпитации, се препоръчва 24-часово (Холтер) ЕКГ мониториране за откриване на пароксизми на предсърдно мъждене.
По време на бременност, пациенти с лека до умерена стеноза могат да получават само медикаментозно лечение. Употребата на диуретици и бета-блокери е безопасна. Ако е необходимо антикоагулантно лечение, на пациентите се предписват инжекции с хепарин, тъй като варфаринът е противопоказан.
Предотвратяване
Най-важният въпрос на тактиката за по-нататъшно лечение на пациенти с митрална стеноза е предотвратяването на рецидиви на ревматична треска с пеницилинови препарати с удължено освобождаване, предписвани доживотно, както и на всички пациенти след хирургична корекция на дефекта (включително за профилактика на инфекциозен ендокардит). Бензатин бензилпеницилин се предписва в доза от 2,4 милиона U за възрастни и 1,2 милиона U за деца интрамускулно веднъж месечно.
Всички пациенти с митрална стеноза са показани за вторична профилактика на рецидиви на ревматична треска. Освен това, всички пациенти са показани за профилактика на инфекциозен ендокардит.
Асимптоматичните пациенти се нуждаят само от профилактика срещу рецидивираща ревматична треска [напр. интрамускулни инжекции с бензилпеницилин (стерилна натриева сол на пеницилин G) 1,2 милиона единици на всеки 3 или 4 седмици] до 25-30-годишна възраст и профилактика на ендокардит преди рискови процедури.
Прогноза
Естественото протичане на митралната стеноза варира, но времето между началото на симптомите и тежкото увреждане е приблизително от 7 до 9 години. Резултатът от лечението зависи от възрастта на пациента, функционалното състояние, белодробната артериална хипертония и степента на предсърдно мъждене. Резултатите от валвотомията и комисуротомията са еквивалентни, като и двата метода възстановяват функцията на клапата при 95% от пациентите. Функцията обаче се влошава с течение на времето при повечето пациенти и много от тях изискват повторна процедура. Рисковите фактори за смърт включват предсърдно мъждене и белодробна хипертония. Причината за смъртта обикновено е сърдечна недостатъчност или белодробна или мозъчносъдова емболия.
Митралната стеноза обикновено прогресира бавно и има дълъг период на компенсация. Повече от 80% от пациентите преживяват 10 години без симптоми или умерени признаци на ХСН (I-II ФК според NUHA). 10-годишната преживяемост на декомпенсирани и неоперирани пациенти е значително по-лоша и не надвишава 15%. С развитието на тежка белодробна хипертония средният период на преживяемост не надвишава 3 години.
 [ 74 ]
[ 74 ]

