Медицински експерт на статията
Нови публикации
Синдром на поликистозните яйчници.
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
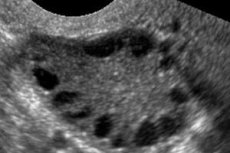
Синдромът на поликистозните яйчници е многофакторна хетерогенна патология, характеризираща се с нарушения на менструалния цикъл, хронична ановулация, хиперандрогенизъм, кистозни промени в яйчниците и безплодие. Синдромът на поликистозните яйчници се характеризира с умерено затлъстяване, нередовна менструация или аменорея и симптоми на андрогенен излишък (хирзутизъм, акне). Яйчниците обикновено съдържат много кисти. Диагнозата се основава на тестове за бременност, хормонални нива и преглед за изключване на вирилизиращ тумор. Лечението е симптоматично.
Причини синдром на поликистозните яйчници
Синдромът на поликистозните яйчници е често срещана ендокринна патология на репродуктивната система, срещаща се при 5-10% от пациентите; характеризира се с ановулация и излишък на андрогени с неизвестна етиология. Яйчниците могат да бъдат с нормален размер или уголемени, с гладка, удебелена капсула. Като правило, яйчниците съдържат много малки, 26 мм фоликуларни кисти; понякога се срещат и големи кисти, съдържащи атретични клетки. Нивата на естроген се повишават, което води до повишен риск от ендометриална хиперплазия и в крайна сметка до рак на ендометриума. Нивата на андрогени често са повишени, което увеличава риска от метаболитен синдром и хирзутизъм.
 [ 13 ]
[ 13 ]
Патогенеза
Жените със синдром на поликистозните яйчници (СПКЯ) имат аномалии в метаболизма на андрогените и естрогените и нарушен синтез на андрогени. Заболяването е съпроводено с високи серумни концентрации на андрогенни хормони като тестостерон, андростендион, дехидроепиандростерон сулфат и (DHEA-S). Понякога обаче могат да се определят нормални нива на андрогени.
Синдромът на поликистозните яйчници (СПЯ) е свързан също с инсулинова резистентност, хиперинсулинемия и затлъстяване. Хиперинсулинемията може също да доведе до потискане на синтеза на SHBG, което от своя страна може да засили андрогенните характеристики.
Освен това, инсулиновата резистентност при PCOS е свързана с адипонектин, хормон, секретиран от адипоцитите, който регулира липидния метаболизъм и нивата на кръвната захар.
Повишените нива на андрогени са съпроводени с повишаване на стимулиращия ефект на лутеинизиращия хормон (LH), секретиран от предната хипофизна жлеза, което води до растеж на тека клетките на яйчниците. Тези клетки от своя страна увеличават синтеза на андрогени (тестостерон, андростендион). Поради намаленото ниво на фоликулостимулиращ хормон (FSH) спрямо LH, гранулираните клетки на яйчниците не могат да ароматизират андрогените в естрогени, което води до намаляване на нивата на естроген и последваща ановулация.
Някои данни сочат, че пациентите имат функционално увреждане на цитохром P450c17, 17-хидроксилаза, което инхибира биосинтеза на андрогени.
Синдромът на поликистозните яйчници е генетично хетерогенен синдром. Проучвания на членове на семейства със СПКЯ доказват автозомно доминантно унаследяване. Наскоро беше потвърдена генетична връзка между СПКЯ и затлъстяването. Вариант на гена FTO (rs9939609, който предразполага към общо затлъстяване) е значително свързан с предразположеността към развитие на СПКЯ. Идентифицирани са полиморфизми на локуса 2p16 (2p16.3, 2p21 и 9q33.3), свързани със синдрома на поликистозните яйчници, както и генът, кодиращ рецептора на лутеинизиращ хормон (LH) и човешки хорионгонадотропин (hCG).
Симптоми синдром на поликистозните яйчници
Симптомите на синдром на поликистозните яйчници започват по време на пубертета и намаляват с времето. Редовната менструация известно време след менархе изключва диагнозата синдром на поликистозните яйчници. Прегледът обикновено разкрива обилна цервикална слуз (отразяваща високи нива на естроген). Диагнозата синдром на поликистозните яйчници може да се подозира, ако жената има поне два типични симптома (умерено затлъстяване, хирзутизъм, нередовна менструация или аменорея).
Най-честата комбинация от клинични симптоми е:
- нарушения на менструалния цикъл (олигоменорея, дисфункционално маточно кървене, вторична аменорея);
- ановулация;
- безплодие;
- хирзутизъм;
- нарушение на мастния метаболизъм (затлъстяване и метаболитен синдром);
- диабет;
- синдром на обструктивна сънна апнея.
Какво те притеснява?
Диагностика синдром на поликистозните яйчници
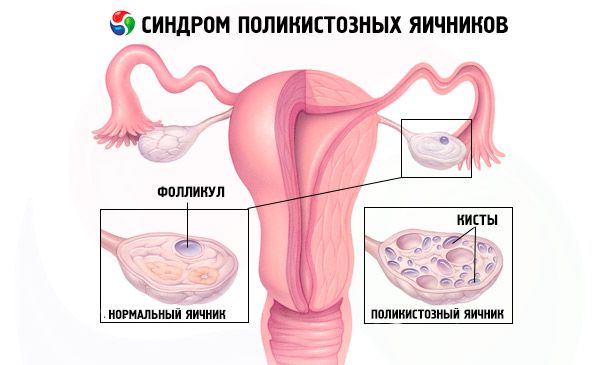
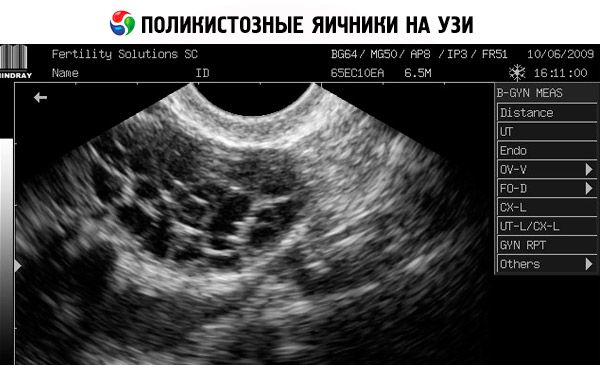
Диагнозата се основава на изключване на бременност (тест за бременност) и изследване на естрадиол, FSH, TSH и пролактин в кръвния серум. Диагнозата се потвърждава чрез ултразвуково изследване, което разкрива повече от 10 фоликула в яйчника; фоликулите обикновено се намират в периферията и наподобяват нишка от перли. Ако се наблюдават фоликули в яйчниците и хирзутизъм, тогава трябва да се определят нивата на тестостерон и DHEAS. Патологичните нива се оценяват както при аменорея.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Анамнеза и физикален преглед
Чрез внимателно събиране на анамнеза се идентифицират наследствени фактори за развитие на синдром на поликистозните яйчници. По време на прегледа се изчисляват индексът на телесна маса и съотношението талия-ханш (нормално ≤ 0,8), за да се диагностицира наднормено телесно тегло и затлъстяване.
Синдромът на поликистозните яйчници се характеризира с полиморфизъм на клиничните и лабораторните признаци.
Специални диагностични методи за синдром на поликистозните яйчници
На 3-тия–5-ия ден от менструалноподобната реакция е задължително хормонално изследване: определят се кръвните нива на LH, FSH, пролактин, тестостерон, надбъбречни андрогени - DHEAS, 17-хидроксипрогестерон. Синдромът на поликистозните яйчници се характеризира с висок индекс LH/FSH -> 2,5–3 (поради повишаване на нивата на LH) и хиперандрогенизъм.
За да се изясни източникът на хиперандрогенизъм, се провежда ACTH тест за диференциална диагностика с хиперандрогенизъм, причинен от мутация на гена, кодиращ ензима 21-хидроксилаза в надбъбречните жлези (диагностика на латентни и латентни форми на адреногенитален синдром). Техника: в 9 часа сутринта се взема кръв от кубиталната вена, след което се прилага 1 mg от лекарството synacthen-depot интрамускулно и след 9 часа кръвта се взема отново. Концентрацията на кортизол и 17-хидроксипрогестерон се определя и в двете порции кръв, след което се изчислява коефициент по специална формула, чиито стойности не трябва да надвишават 0,069. В тези случаи тестът е отрицателен и жената (или мъжът) не е носител на мутацията на гена 21-хидроксилаза.
Дифениновият тест се провежда за откриване на централни форми на синдром на поликистозните яйчници и възможността за лечение с невротрансмитерни лекарства. Техника на изследването: определя се началната концентрация на LH и тестостерон в кръвта, след което дифенин се приема по 1 таблетка 3 пъти дневно в продължение на 3 дни, след което отново се определя концентрацията на същите тези хормони в кръвта. Тестът се счита за положителен, ако нивото на LH и тестостерон намалее.
- Ултразвукът на гениталиите разкрива уголемени яйчници (10 cm3 или повече), множество фоликули с диаметър до 9 mm, удебеляване на яйчниковата строма и удебеляване на капсулата.
- Освен това, ако се подозира инсулинова резистентност, се извършва тест за глюкозен толеранс, за да се определят нивата на инсулин и глюкоза преди и след тренировка.
- Ако се подозира адренален генезис на синдрома на поликистозните яйчници, се препоръчва генетично консултиране и HLA генотипизиране.
- Хистеросалпингография.
- Лапароскопия.
- Оценка на фертилността на спермата на съпруга/съпругата.
През ноември 2015 г. Американската асоциация на клиничните ендокринолози (AACE), Американският колеж по ендокринология (ACE) и Обществото за андрогенен излишък и PCOS (AES) публикуваха нови насоки за диагностициране на PCOS. Тези насоки са:
- Диагностичните критерии за PCOS трябва да включват един от следните три критерия: хронична ановулация, клиничен хиперандрогенизъм и поликистозно заболяване на яйчниците.
- В допълнение към клиничните находки, за диагностициране на PCOS трябва да се измерят серумните нива на 17-хидроксипрогестерон и антимюлеров хормон.
- Нивата на свободен тестостерон са по-чувствителни при откриване на излишък от андрогени, отколкото нивата на общия тестостерон.
Какво трябва да проучим?
Към кого да се свържете?
Лечение синдром на поликистозните яйчници
На жени с ановулаторни менструални цикли (анамнеза за липсваща или нередовна менструация и липса на данни за производство на прогестерон), без хирзутизъм и без желание за бременност, се прилага интермитентно прогестин (напр. медроксипрогестерон 5 до 10 mg перорално веднъж дневно в продължение на 10 до 14 дни всеки месец в продължение на 12 месеца) или перорални контрацептиви за намаляване на риска от ендометриална хиперплазия и рак и за намаляване на нивата на циркулиращите андрогени.
При жени със синдром на поликистозните яйчници с ановулаторни цикли, с хирзутизъм и непланиращи бременност, лечението е насочено към намаляване на хирзутизма и регулиране на серумните нива на тестостерон и DHEAS. Жените, които желаят да забременеят, се подлагат на лечение за безплодие.
Лечението на безплодие при синдром на поликистозни яйчници се провежда на 2 етапа:
- Етап 1 - подготвителен;
- Етап 2 - стимулация на овулацията.
Терапията в подготвителния етап зависи от клиничната и патогенетичната форма на синдрома на поликистозните яйчници.
- В случаи на синдром на поликистозни яйчници и затлъстяване се препоръчва предписването на лекарства, които спомагат за намаляване на инсулиновата резистентност: лекарството по избор е метформин, приеман перорално по 500 mg 3 пъти дневно в продължение на 3-6 месеца.
- При овариалната форма на синдром на поликистозните яйчници и високи нива на LH се използват лекарства, които спомагат за намаляване на чувствителността на хипоталамо-хипофизната система към пълно потискане на яйчниковата функция (серумно ниво на естрадиол < 70 pmol/l):
- спрей бусерелин, 150 мкг във всяка ноздра 3 пъти дневно от 21-ия или 2-ия ден на менструалния цикъл, курс 1–3 месеца, или
- бусерелин депо интрамускулно 3,75 mg веднъж на всеки 28 дни от 21-ия или 2-ия ден на менструалния цикъл, курс 1–3 месеца, или
- леупрорелин подкожно 3,75 mg веднъж на всеки 28 дни от 21-ия или 2-ия ден на менструалния цикъл, курс 1–3 месеца, или
- трипторелин подкожно 3,75 mg веднъж на всеки 28 дни или 0,1 mg веднъж дневно от 21-ия или 2-ия ден на менструалния цикъл, курс 1–3 месеца.
По принцип няма значение от кой ден (21-ви или 2-ри) от менструалния цикъл се предписват GnRH агонисти, но предписването от 21-ви ден е за предпочитане, тъй като в този случай не се образуват кисти на яйчниците. При предписване от 2-ри ден от цикъла, фазата на активиране, предхождаща фазата на потискане в механизма на действие на GnRH агониста, съвпада с фоликуларната фаза на цикъла и може да причини образуване на кисти на яйчниците.
Алтернативни лекарства:
- етинилестрадиол/диеногест перорално 30 mcg/2 mg веднъж дневно от 5-ия до 25-ия ден от менструалния цикъл, курс 3–6 месеца или
- етинилестрадиол/ципротерон ацетат перорално 35 мкг/2 мг веднъж дневно от 5-ия до 25-ия ден от менструалния цикъл, курс 3–6 месеца.
- При надбъбречната форма на синдрома на поликистозните яйчници е показано прилагането на глюкокортикоидни лекарства:
- дексаметазон перорално 0,25–1 mg веднъж дневно, курс 3–6 месеца, или
- метилпреднизолон перорално 2–8 mg веднъж дневно, курс 3–6 месеца, или
- преднизолон перорално 2,5–10 mg веднъж дневно, курс 3–6 месеца.
- За централната форма на синдрома на поликистозните яйчници се използват антиконвулсанти:
- дифенин 1 таблетка перорално 1-2 пъти дневно;
- карбамазепин перорално 100 mg 2 пъти дневно, курс 3-6 месеца.
На втория етап се извършва стимулация на овулацията.
Изборът на лекарства и схемите им на приложение се определят, като се вземат предвид клиничните и лабораторните данни. По време на индуциране на овулацията се извършва внимателно ултразвуково и хормонално наблюдение на стимулирания цикъл.
Недопустимо е да се предизвиква овулация с каквито и да е лекарства без ултразвуково наблюдение. Неподходящо е да се започва индуциране на овулация при наличие на кистозни образувания в яйчниците с диаметър > 15 mm и дебелина на ендометриума > 5 mm.
Индукция на овулация с кломифен е показана при млади жени с кратка анамнеза на заболяването и достатъчни нива на естроген (серумен естрадиол < 150 pmol/l) и ниски нива на LH (> 15 IU/l).
Кломифен се предписва перорално по 100 mg веднъж дневно от 5-ия до 9-ия ден от менструалния цикъл по едно и също време на деня.
Контролен ултразвук се извършва на 10-ия ден от цикъла, като се оценяват диаметърът на доминантния фоликул и дебелината на ендометриума. Прегледите се извършват през ден, в периовулаторния период - ежедневно. Не е важен денят от цикъла, а размерът на водещия фоликул: ако диаметърът му е повече от 16 мм, тогава е необходимо да се прави ултразвук ежедневно, докато достигне размер от 20 мм.
Алтернативни схеми на лечение (с изразен антиестрогенен ефект):
Схема 1:
- кломифен перорално 100 mg 1 път на ден от 5-ия до 9-ия ден от менструалния цикъл по едно и също време на деня +
- етинилестрадиол (EE) перорално 50 mcg 2 пъти дневно от 10-ия до 15-ия ден от менструалния цикъл или
- естрадиол перорално 2 mg 2 пъти дневно от 10-ия до 15-ия ден от менструалния цикъл.
Схема 2:
- кломифен перорално 100 mg 1 път на ден от 3-тия до 7-ия ден от менструалния цикъл по едно и също време на деня +
- менотропини интрамускулно 75–150 IU веднъж дневно по едно и също време от 7-ия до 8-ия ден от менструалния цикъл или
- фолитропин алфа интрамускулно 75–150 IU веднъж дневно по едно и също време, започвайки от 7-ия-8-ия ден от менструалния цикъл.
Индуцирането на овулация с кломифен цитрат не е показано в следните ситуации:
- при хипоестрогенизъм (серумно ниво на естрадиол < 150 pmol/l);
- след предварителна подготовка с GnRH агонисти (в резултат на намалена чувствителност на хипоталамо-хипофизно-яйчниковата система се развива хипоестрогенизъм);
- при жени в напреднала репродуктивна възраст, с дълга история на заболяването и високи серумни нива на LH (> 15 IU/L). Не е подходящо да се увеличава дозата на кломифен до 150 mg/ден по време на повтарящи се стимулационни курсове, тъй като се увеличава отрицателният периферен антиестрогенен ефект.
Не се препоръчва провеждането на повече от 3 последователни курса на стимулация с кломифен; ако лечението е неефективно, трябва да се използват гонадотропини.
Стимулация на овулацията с гонадотропини е показана при липса на адекватна фоликулогенеза след стимулация с кломифен, при наличие на изразен периферен антиестрогенен ефект, недостатъчна естрогенна сатурация. Може да се проведе както при млади пациенти, така и в късна репродуктивна възраст.
Лекарства по избор:
- менотропини интрамускулно 150–225 IU веднъж дневно от 3-тия до 5-ия ден от менструалния цикъл по едно и също време, курс 7–15 дни или
- Урофолитропин интрамускулно 150–225 IU веднъж дневно от 3-тия до 5-ия ден от менструалния цикъл по едно и също време, курс 7–15 дни.
Алтернативни лекарства (при висок риск от развитие на синдром на овариална хиперстимулация):
- фолитропин алфа интрамускулно 100–150 IU веднъж дневно от 3-тия до 5-ия ден от менструалния цикъл по едно и също време, курс 7–15 дни. Индукция на овулация с гонадотропини, използващи GnRH аналози, е показана при наличие на синдром на поликистозните яйчници с високи нива на LH в кръвния серум (> 15 IU/L).
Лекарства по избор:
- бусерелин под формата на спрей от 150 мкг във всяка ноздра 3 пъти дневно от 21-ия ден на менструалния цикъл или
- бусерелин депо интрамускулно 3,75 mg веднъж на 21-ия ден от менструалния цикъл;
- леупрорелин подкожно 3,75 mg веднъж на 21-ия ден от менструалния цикъл;
- трипторелин подкожно 3,75 mg веднъж на 21-ия ден от менструалния цикъл или 0,1 mg веднъж дневно от 21-ия ден от менструалния цикъл +
- менотропини интрамускулно 225–300 IU веднъж дневно от 2-ри-3-ти ден на следващия менструален цикъл по едно и също време.
Алтернативни лекарства (при висок риск от развитие на синдром на овариална хиперстимулация):
- менотропини интрамускулно 150–225 IU веднъж дневно от 2-ри-3-ти ден от менструалния цикъл по едно и също време или
- фолитропин алфа интрамускулно 150–225 IU веднъж дневно от 2-ри до 3-ти ден от менструалния цикъл по едно и също време +
- ганиреликс подкожно 0,25 mg веднъж дневно, започвайки от 5-ия до 7-ия ден от употребата на гонадотропин (когато доминантният фоликул достигне размер от 13-14 mm);
- цетрореликс подкожно 0,25 mg веднъж дневно, започвайки от 5-ия до 7-ия ден от употребата на гонадотропин (когато доминантният фоликул достигне размер от 13-14 mm).
Индуциране на овулация при пациенти в късна репродуктивна възраст (със слаб яйчников отговор на гонадотропни лекарства).
Лекарства по избор:
- менотропини интрамускулно 225 IU веднъж дневно от 3-тия до 5-тия ден на менструалния цикъл по едно и също време +
- трипторелин подкожно 0,1 mg веднъж дневно от втория ден на менструалния цикъл.
Алтернативни лекарства:
- трипторелин подкожно 0,1 mg веднъж дневно от втория ден на менструалния цикъл +
- фолитропин алфа интрамускулно 200–225 IU веднъж дневно от 3-тия до 5-ия ден от менструалния цикъл по едно и също време.
При всички схеми, използващи гонадотропини, адекватността на дозата на последните се оценява от динамиката на растежа на фоликулите (обикновено 2 мм/ден). При бавен растеж на фоликулите дозата се увеличава със 75 IU, а при твърде бърз растеж се намалява със 75 IU.
При всички схеми, ако има зрял фоликул с размери 18–20 mm и дебелината на ендометриума е най-малко 8 mm, терапията се спира и човешки хорионгонадотропин се прилага интрамускулно в еднократна доза от 10 000 IU.
След потвърждаване на овулацията, лутеалната фаза на цикъла се поддържа.
Лекарства по избор:
- дидрогестерон перорално 10 mg 1-3 пъти дневно, курс 10-12 дни или
- прогестерон перорално 100 mg 2-3 пъти дневно, или вагинално 100 mg 2-3 пъти дневно, или интрамускулно 250 mg 1 път дневно, курс 10-12 дни. Алтернативно лекарство (при липса на симптоми на овариална хиперстимулация):
- човешки хорионгонадотропин интрамускулно 1500–2500 IU веднъж дневно на 3,5-ия и 7-ия ден от лутеалната фаза.
Други лекарства, използвани при лечението на PCOS:
- Антиандрогени (напр. спиронолактон, леупролид, финастерид).
- Хипогликемични лекарства (напр. метформин, инсулин).
- Селективни модулатори на естрогенните рецептори (напр. кломифен цитрат).
- Лекарства за акне (напр. бензоил пероксид, третиноинов крем (0,02-0,1%)/гел (0,01-0,1%)/разтвор (0,05%), адапаленов крем (0,1%)/гел (0,1%, 0,3%)/разтвор (0,1%), еритромицин 2%, клиндамицин 1%, натриев сулфетамид 10%).
Странични ефекти от лечението
При употреба на кломифен, повечето пациенти развиват периферен антиестрогенен ефект, който се състои в изоставане на растежа на ендометриума спрямо растежа на фоликулите и намаляване на количеството на цервикалната слуз. При употреба на гонадотропини, особено човешки менопаузален гонадотропин (менотропини), може да се развие синдром на овариална хиперстимулация (СОХС); при употреба на рекомбинантен FSH (фолитропин алфа) рискът от синдром на овариална хиперстимулация е по-нисък. При използване на режими, които включват GnRH агонисти (трипторелин, бузерелин, леупрорелин), рискът от синдром на овариална хиперстимулация се увеличава, а употребата на GnRH агонисти може да причини симптоми на естрогенен дефицит - горещи вълни, сухота на кожата и лигавиците.
Прогноза
Ефективността на лечението на безплодие при синдром на поликистозни яйчници зависи от клиничните и хормоналните характеристики на протичането на заболяването, възрастта на жената, адекватността на подготвителната терапия и правилния избор на режим за индуциране на овулацията.
При 30% от младите жени с кратка история на заболяването, бременност може да се постигне след предварително лечение без индуциране на овулацията.
Ефективността на стимулацията на овулацията с кломифен не надвишава 30% на жена; 40% от пациентите със синдром на поликистозни яйчници са резистентни на кломифен.
Употребата на менотропини и урофолитропин позволява постигане на бременност при 45–50% от жените, но тези лекарства увеличават риска от развитие на синдром на овариална хиперстимулация.
Най-ефективни са схемите, използващи GnRH агонисти, които позволяват да се избегнат „паразитни“ пикове на LH: до 60% от бременностите на жена. При употребата на тези лекарства обаче се отбелязва най-висок риск от усложнения - тежки форми на синдром на овариална хиперстимулация, многоплодна бременност. Употребата на GnRH антагонисти е не по-малко ефективна, но не е свързана с висок риск от синдром на овариална хиперстимулация.
 [ 34 ]
[ 34 ]

