Медицински експерт на статията
Нови публикации
Атеросклероза на каротидните артерии
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
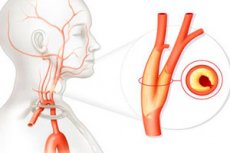
Сред многобройните съдови заболявания, атеросклерозата на каротидните артерии е доста често срещана. Това е хронична патология, съпроводена с нарушение на холестеролния метаболизъм и способна да доведе до животозастрашаващи усложнения. Развитието на заболяването е бавно, прогресивно и често асимптоматично. Най-честото усложнение е исхемичният инсулт.
Епидемиология
Без да се засягат възможните причини за каротидна атеросклероза, при наличие на предразположеност към заболяването, се наблюдава постепенно отлагане на холестеролни отлагания по вътрешните съдови стени. Клиничните признаци на увреждане се появяват, когато артериалният съд се стесни с повече от 50%: тогава пациентите започват да търсят медицинска помощ.
Атеросклеротичните отлагания най-често запълват цервикалния сегмент на каротидната артерия и са с малка дължина. Тежестта на патологичния процес се преценява по степента на стесняване на съдовия лумен спрямо нормалния сегмент на съда, разположен зад засегнатата област.
Многобройни изследвания на учени показват, че при стеноза на вътрешната каротидна артерия, надвишаваща 70% от лумена, рискът от исхемичен инсулт се увеличава 5 пъти. Кръвоснабдяването на мозъка се осъществява главно от чифт вътрешни каротидни артерии и чифт вертебрални артерии. При артериална стеноза, надвишаваща 70% от лумена, се нарушават основните параметри на кръвния поток, което води до образуване на микротромби, увреждане на вътрешната съдова стена, нестабилност на атеросклеротичните отлагания и тяхното отлепване. Движейки се по съда, патологичните елементи засядат в него, което води до исхемия на съответната област на мозъка и до нейните непоправими увреждания. [ 1 ]
Атеросклерозата на каротидните артерии е една от патологиите, включени в структурата на мозъчно-съдовите заболявания, която в много случаи завършва със смърт. Патологията има разпространение от 6 хиляди случая на сто хиляди от населението. Преобладаващата възраст на пациентите е от 55 години.
Най-често заболяването засяга:
- зоната на бифуркация, където каротидната артерия се разклонява на вътрешна и външна;
- отворът на вътрешната каротидна артерия (частта, най-близо до точката на разклоняване);
- отвор на вертебралните артерии;
- сифон на вътрешната каротидна артерия (зоната на огъване на входа на черепа).
Тази локализация се дължи на факта, че в тези области има турбуленция на потока, което увеличава вероятността от увреждане на вътрешната стена на съдовете.
Причини каротидна атеросклероза
Атеросклерозата на каротидните артерии може да се развие под влияние на много причини, например:
- нарушаване на мастния метаболизъм, повишени нива на общ холестерол и липопротеини с ниска плътност, намалени нива на липопротеини с висока плътност;
- системно повишаване на кръвното налягане, хипертония;
- захарен диабет, дългосрочно високи нива на кръвната захар;
- наднормено тегло, физическа неактивност;
- тютюнопушене, други лоши навици;
- лошо хранене, прекомерна консумация на животински мазнини на фона на недостиг на растителни продукти, злоупотреба с бързо хранене и нискокачествени полуфабрикати;
- редовен стрес и др.
Важно е да се отбележи, че всички причини за атеросклероза на каротидните артерии все още са неизвестни и продължават да се изучават. Учените посочват продължителната хиперлипидемия като основна причина, която води до натрупване на холестеролни плаки по стените на артериалните съдове. Освен това се наблюдава париетално отлагане на съединителнотъканни нишки и калциеви соли. Плаките постепенно се увеличават, променят формата си, блокирайки кръвния лумен.
Генетичната предразположеност играе основна роля в първоначалното повишаване на съдържанието на „лош“ холестерол и триглицериди и като цяло ситуацията се влошава с появата на хронични заболявания, които влошават нарушенията на минерално-мазниновия метаболизъм. [ 2 ] Такива хронични патологии включват:
- Хипертония, продължителна употреба на лекарства, които понижават кръвното налягане (антихипертензивните лекарства влияят негативно върху протичането на липидните процеси).
- Захарният диабет (особено инсулинозависимият тип) води до ранно развитие на атеросклероза, която се причинява от нарушения в метаболизма на мазнините, повишаване на съдържанието на атерогенни липопротеини в кръвта и повишено производство на колаген с последващото му отлагане по съдовите стени.
- Патологиите на щитовидната жлеза и хипотиреоидизмът са съпроводени с тежка холестеролемия на фона на нормални нива на β-липопротеини.
- Подагрозният артрит почти винаги е съпроводен с хиперлипидемия, нарушение на минерално-мазнинния метаболизъм.
- Инфекциозните и възпалителни процеси, като например вирусът на херпес симплекс и цитомегаловирус, често причиняват фонови нарушения на липидния метаболизъм (в приблизително 65% от случаите).
Рискови фактори
Факторите, които имат косвено влияние върху развитието на атеросклероза на каротидните артерии, могат да бъдат разделени на следните категории:
- Постоянни фактори, които не могат да бъдат елиминирани.
- Преходни фактори, които могат да бъдат елиминирани.
- Потенциално преходни фактори, които могат да бъдат частично елиминирани.
Първата категория постоянни фактори включва следното:
- Възраст, тъй като рискът от атеросклеротични промени се увеличава значително с възрастта. Атеросклерозата на каротидните артерии се среща особено често при пациенти над 45-годишна възраст.
- Мъжки пол, тъй като мъжете са предразположени към по-ранно начало на атеросклероза. Освен това заболяването е много по-често срещано при мъжете, което може да се дължи на по-висок процент вредни мъжки навици, по-голяма склонност към консумация на мазни храни.
- Неблагоприятна наследственост, тъй като атеросклерозата често се „предава“ по семейни линии. Ако родителите са били диагностицирани с атеросклероза на каротидната артерия, тогава децата имат повишен риск от развитие на заболяването рано (преди 50-годишна възраст). [ 3 ], [ 4 ]
Втората категория преходни фактори включва тези, които всеки човек може да елиминира самостоятелно, като промени начина си на живот:
- Тютюнопушене, което е съпроводено с изключително негативен ефект на катрана и никотина върху съдовите стени. Това се отнася както за тежките пушачи, така и за пасивните пушачи, които вдишват цигарен дим в продължение на много години и самите не пушат.
- Лошо хранене, свързано с преобладаваща консумация на животински мазнини и храни с високо съдържание на холестерол.
- Заседнал начин на живот, който допринася за нарушаване на липидния метаболизъм и появата на други причинни патологии (затлъстяване, диабет и др.).
Третата категория включва фактори, които могат да бъдат частично елиминирани - например лечение на съществуващи заболявания, установяване на контрол върху тях, за да се предотвратят рецидиви. Провокиращи заболявания могат да бъдат:
- Хипертония, която води до повишена пропускливост на съдовата стена, образуване на блокираща плака и влошаване на еластичността на каротидните артерии.
- Нарушение на липидния метаболизъм, характеризиращо се с високи нива на холестерол и триглицериди.
- Диабет и затлъстяване, съпроводени със същото нарушение на липидния метаболизъм.
- Токсични и инфекциозни ефекти, които увреждат вътрешните стени на кръвоносните съдове, което допринася за отлагането на атеросклеротични плаки върху тях.
Много е важно да се знаят основните фактори, които могат да допринесат за развитието на атеросклероза на каротидните артерии. Това е необходимо, на първо място, за да се разберат основите на превенцията на заболяването, забавянето и облекчаването на неговото протичане. [ 5 ], [ 6 ]
Патогенеза
Терминът „атеросклероза“ е комбинация от две думи: athero (каша) и sclerosis (твърд). С развитието на патологията, холестерол, продукти от клетъчното разграждане, калциеви соли и други компоненти се отлагат вътре в съдовете. Заболяването се развива бавно, но постоянно прогресира, което е особено забележимо при пациенти с висок холестерол в кръвта, високо кръвно налягане, диабет и др. Въздействието на всеки увреждащ фактор върху стената на съда води до локална възпалителна реакция. Лимфоцитите навлизат в увредената област през кръвоносната система, започва възпаление. Така тялото се опитва да се справи с увреждането. Постепенно в тази област се образува нова тъкан, чиято способност е да привлича холестерола, присъстващ в кръвния поток. Когато холестеролът се утаи върху съдовата стена, той се окислява. Лимфоцитите улавят окисления холестерол и умират, освобождавайки вещества, които допринасят за нов цикъл на възпаление. Редуващи се патологични процеси провокират образуването и растежа на атеросклеротични образувания, като постепенно блокират съдовия лумен. [ 7 ]
Триглицеридите, холестеролът и липопротеините участват в патогенезата на коронарната болест на сърцето, особено на атеросклерозата. [ 8 ], [ 9 ] Доказано е, че намалените концентрации на липопротеини с висока плътност (HDL) и повишените триглицериди са отговорни за генезиса на атеросклеротични лезии. [ 10 ] В препоръките на Националната образователна програма за холестерола, ниво на HDL под 1 mmol/L се счита за прагова стойност, под която пациентите се считат за изложени на риск от развитие на коронарна болест на сърцето.
Каротидните артерии са най-важните съдове в човешкото тяло. Всички структури на главата се захранват чрез тези артерии, включително мозъкът, който консумира поне 1/5 от общия обем кислород, постъпващ в кръвния поток. Ако луменът на каротидните артерии се стесни, това е неизбежно и има изключително негативен ефект върху мозъчната функция.
Обикновено здравият съд има гладка вътрешна стена, без никакви увреждания или допълнителни включвания. Когато се отлагат холестеролни плаки, те показват развитието на атеросклероза: съставът на плаките обикновено е представен от калциево-мастни отлагания. С увеличаване на размера на патологичните образувания се нарушава кръвообращението в каротидните артерии.
Като правило, атеросклеротичните промени в каротидните артерии не са първични и се появяват след увреждане на други артериални съдове. Ранните стадии на заболяването не са стенотични по природа и не водят до стесняване на съдовия лумен. С напредването на заболяването обаче ситуацията се влошава, нарушава се мозъчната трофика, което може допълнително да се усложни от исхемичен или хеморагичен инсулт.
Каротидните артерии трябва да работят постоянно, защото мозъкът винаги се нуждае от кислород и хранителни вещества. Под влияние на много причини обаче се образува атеросклероза, кръвообращението се влошава и възниква хранителен дефицит на мозъка. [ 11 ]
Симптоми каротидна атеросклероза
Наличието на атеросклероза на каротидните артерии не винаги е подозирано, тъй като патологията често протича почти безсимптомно или симптомите са разнообразни и неспецифични. При повечето пациенти първите признаци се появяват едва след значително запушване на артерията - тоест в късните стадии на развитие. Като се има предвид това, лекарите се опитват да обърнат внимание на рисковите фактори, за да могат своевременно да подозират атеросклероза и да предпишат подходящо лечение. Очевидни признаци на заболяването могат да се считат за исхемични инсулти с различен мащаб и общи мозъчни прояви.
- Преходните исхемични атаки се развиват, когато малки частици от атеросклеротични отлагания се откъснат и блокират малък мозъчен съд, който снабдява определена област на мозъка. Тази област спира да получава хранителни вещества и умира. Възможните симптоми включват временна парализа на крайниците (с продължителност от няколко минути до няколко часа), проблеми с говора и паметта, внезапно временно влошаване на зрението на едното око, внезапно замаяност и припадък. Появата на такива атаки е сериозен индикатор за риск от развитие на инсулт в близко бъдеще. За да се предотвратят усложнения, пациентът трябва незабавно да се консултира с лекар.
- Острото исхемично нарушение на мозъчното кръвообращение е неблагоприятна последица от острото запушване на вътрешната каротидна артерия и води до смърт на нервни клетки с частична загуба на някои мозъчни функции. Всеки трети пациент умира, а всеки втори остава тежко инвалидизиран.
- Хроничната мозъчна циркулаторна недостатъчност се причинява от дефицит на кръвоснабдяване на мозъчните структури, което се дължи на артериална стеноза. Мозъчните клетки са пренапрегнати, което влияе на функцията на вътреклетъчните механизми и междуклетъчните връзки. Симптомите не могат да бъдат наречени специфични: пациентите се оплакват от усещане за шум в главата, често замаяност, поява на „мушици“ в очите, нестабилна походка и др.
Първи признаци
Интензивността и богатството на клиничната картина могат да варират, но най-честите признаци са:
- Главоболието се наблюдава при по-голямата част от пациентите с атеросклероза на каротидните артерии. Появата му показва хранителен дефицит в мозъчните структури, който е свързан с недостатъчно кръвоснабдяване. В началото пациентите съобщават за епизодичен, преходен дискомфорт. С течение на времето болката се засилва, пристъпите стават по-дълги и по-чести и започват да притесняват по няколко пъти на ден. След прием на аналгетици проблемът не изчезва напълно и за кратко време. Характеристики на болката: пронизваща, стържеща, притискаща, с преобладаваща локализация в челото, слепоочията и темето (понякога - по цялата повърхност на главата).
- Замаяността може да се появи самостоятелно или в комбинация с пристъп на главоболие. Този симптом показва нарастващо трофично разстройство в мозъчните структури, както и проблеми във фронтално-темпоралните лобове и малкия мозък. Освен това, пространствената ориентация може да бъде нарушена, а работоспособността може да намалее. В напреднали случаи пациентът се опитва да лежи повече, за да облекчи състоянието. Пристъпът на замаяност може да продължи от 2-3 минути до няколко часа. Честотата е индивидуална. С влошаване на ситуацията, симптомът се влошава.
- Пароксизмалното гадене и повръщане, които не носят облекчение, също са признак на хранителен дефицит в мозъка. Позивите за повръщане обикновено са единични, по-рядко - множествени.
- Състоянието на астения, умора и понякога сънливост се проявява на фона на понижаване или повишаване на кръвното налягане. Слабост и изтощение могат да се появят по всяко време на деня и дори сутрин след събуждане. Състоянието често е съпроводено с общо потискане, влошаване на външните реакции и невнимание. За да се избегнат опасни ситуации, на такива пациенти не се препоръчва да шофират, да работят с различни механизми или просто да напускат дома без придружител.
- Нарушенията на съня се проявяват под формата на чести събуждания, след които човек трудно заспива. Сутрин пациентът се чувства изтощен, неотпочинал и това продължава дълго време. Без лечение не може да се говори за самостоятелно функционално възстановяване на нервната система.
- Прогресивните психични разстройства най-често се проявяват чрез невротични синдроми: обсесивно-компулсивни, хипохондрични, тревожни разстройства. Пациентите са обезпокоени от дълбоки и дългосрочни депресивни състояния, които не се поддават на психотерапевтична корекция. В случай на органично мозъчно увреждане, производството на серотонин е потиснато, което изисква подходяща терапия. Въпреки това, без директно лечение на каротидната атеросклероза, функционално възстановяване не може да бъде постигнато.
- Миастенията възниква, когато има нарушения във фронталния лоб. Пациентите изпитват мускулна ригидност (напрежение) на фона на намалена двигателна активност. Човек изпитва затруднения при опит да стане от леглото, да ходи и др.
- Интелектуални проблеми и нарушения на паметта се откриват в ранните етапи в приблизително 4 от десет случая. А с напредването на патологичния процес психични разстройства се откриват при 98% от пациентите. Отбелязват се симптоматични нарушения като редовна забрава, умствена изостаналост, разсеяност. Човек не може да се концентрира дълго време, мисли дълго време, губи способността си да извършва многозадачност. Развитието на деменция е малко вероятно, но дори леки когнитивни нарушения влияят негативно върху качеството на живот. Такива промени са особено забележими при хора, чиято професионална дейност е свързана с психически стрес. [ 12 ], [ 13 ], [ 14 ]
- Изтръпване на крайниците, парализа, невъзможност за извършване на двигателна активност, влошаване на тактилната чувствителност са рядко срещани, срещат се само в 1,5% от случаите (с развитието на пред-инсултни състояния).
- Проблемите със зрението и слуха се проявяват под формата на загуба на видими зони (скотома), неправилно цветовъзприятие, загуба на способността за оценка на разстоянията до обект, двустранна загуба на зрение (преходна слепота). Сред нарушенията на слуха доминират симптоми като загуба на слухова чувствителност и поява на шум в ушите.
- Неврологичните нарушения се откриват под формата на непредсказуема агресивност, плачливост, халюцинации. Такива нарушения се появяват пристъпно и преминават след кратко време.
- Проблемите с потентността при мъжете, нарушенията на менструалния цикъл при жените, репродуктивните нарушения обикновено са свързани с намаляване на нивото на невротрансмитери и хормони в организма, недостатъчна функция на хипофизата и хипоталамуса. Симптомите се влошават значително с годините, което се дължи на нарастващия дефицит на естрогени и андрогени.
Първични прояви на атеросклероза на каротидните артерии
Клиничните симптоми до голяма степен зависят от стадия на заболяването:
- В началния етап на развитие на атеросклероза на каротидните артерии, проблемът може да се появи само след физическа активност или емоционално претоварване, с изчезване на симптомите в покой. Пациентите се оплакват от повишена умора, летаргия, слабост, затруднена концентрация. Някои пациенти имат нарушения на съня - появява се предимно безсъние, последвано от сънливост през деня. Характерни са главоболие, шум, проблеми с паметта.
- С напредването на патологичния процес може да се наблюдава нарушение на слуха и зрението, пареза и парализа, главоболие и световъртеж, нестабилност на настроението и развитие на депресивни състояния.
- В напреднали случаи се наблюдава нарушаване на функциите на крайниците и някои органи, развиват се исхемични процеси. Губи се способността за ориентиране в пространството и времето, често страда и паметта. Тези нарушения стават необратими.
Етапи
В момента специалистите разграничават следните основни етапи на заболяването:
- Образуване на липидни елементи и ленти. Първият етап се състои в увреждане на ендотелния слой на артериалния съд, задържане и натрупване на холестеролни частици в увредените ниши. Утежняващ фактор в този случай е високото кръвно налягане. Липопротеиновите молекули се абсорбират от макрофагите и се трансформират в пенести клетки.
- Образуване на фиброзен елемент. С натрупването на пянести клетки се освобождават растежни фактори, което причинява енергично делене на гладкомускулните влакнести клетки и производството на еластинови и колагенови влакна. Образува се стабилна плака, покрита с плътна фиброзна капсула, имаща мека мастна сърцевина. Постепенно плаката се увеличава, стеснявайки съдовия лумен.
- Уголемяване на плаката. С напредването на патологичния процес мастното ядро се увеличава, фиброзната капсула става по-тънка, образуват се тромби и артериалният лумен се запушва.
Ако говорим за вътрешната каротидна артерия, тогава тромботичният елемент на стената ѝ може да се откъсне, блокирайки съдове с по-малък диаметър. Често такива съдове са средната, предната мозъчна артерия и се развива исхемичен инсулт.
Форми
Атеросклерозата може да има различен произход, например:
- хемодинамичен - ако се появи в резултат на продължително повишаване на кръвното налягане;
- метаболитен – ако се развива в резултат на метаболитни нарушения (нарушения на въглехидратния или липидния метаболизъм или ендокринни заболявания);
- смесен – в случай на развитие в резултат на комбинираното действие на изброените фактори.
Освен това, заболяването може да бъде стенотично и нестенотично, което зависи от стадия на развитие на патологията. Нестенотичната атеросклероза на каротидните артерии практически не се проявява по никакъв начин: терминът означава, че запушването на лумена от холестеролни отлагания не надвишава 50%. Тази патология може да се подозира само по лек систоличен шум в областта на проекцията на съда. В някои случаи е необходимо консервативно лечение.
Стенозиращата атеросклероза на каротидните артерии е следващият етап на заболяването, при който артериалният лумен е блокиран с повече от 50%. Признаци на мозъчно „гладуване“ се появяват с по-нататъшно постепенно развитие на хронична исхемия или дисциркулаторна енцефалопатия. Крайният етап на стенозата е запушване на каротидната артерия.
Критериите за класифициране на артериалната стеноза са определени, както следва: нормална (<40%), лека до умерена стеноза (40–70%) и тежка стеноза (>70%).
Атеросклерозата е коварна, защото първоначално е асимптоматична: пациентът не подозира нищо, докато не настъпят остри патологични състояния. [ 15 ], [ 16 ] Когнитивната функция до голяма степен зависи от степента на стеноза на каротидната артерия. Пациентите с тежка стеноза на каротидната артерия винаги са имали по-нисък минимален резултат за психично състояние в сравнение с групата с лека до умерена стеноза на каротидната артерия (40–70%). [ 17 ] Пациентите със стеноза на каротидната артерия често са изпитвали леки когнитивни проблеми, но не достатъчно тежки, за да повлияят на ежедневните дейности. [ 18 ]
В зависимост от локализацията на лезията, атеросклеротичните лезии на каротидните артерии са от следните видове:
- Атеросклерозата на вътрешните каротидни артерии е лезия на сдвоената голяма артерия на шията и главата от зоната на бифуркация на общата каротидна артерия: там тя се разделя на вътрешни и външни клонове. От своя страна вътрешната каротидна артерия има няколко сегмента: цервикален, петрозен, сегмент на разкъсания отвор, както и кавернозен, клиновиден, супракунеозен и комуникиращ сегмент.
- Атросклерозата на външната каротидна артерия е лезия на участъка от общата каротидна артерия на нивото на горния ръб на щитовидния хрущял нагоре, зад дигастричния и стилохиоидния мускул. На шийката на ставния мандибуларен израстък външната каротидна артерия се разделя на повърхностни темпорални и максиларни артерии. От своя страна външната каротидна артерия има предни, задни, медиални и терминални клонове.
- Атеросклерозата на общата каротидна артерия е лезия на чифтен съд, който започва в гръдния кош, издига се вертикално и излиза в шийната област. След това артерията се локализира в областта на предната част на напречните израстъци на шийните прешлени, отстрани на хранопровода и трахеята, зад стерноклеидомастоидните мускули и претрахеалната пластинка на шийната фасция. Общата каротидна артерия няма разклонения и само на горния ръб на щитовидния хрущял се разделя на външна и вътрешна каротидна артерия.
- Атеросклерозата на дясната каротидна артерия включва увреждане на секцията на съда от брахиоцефалния ствол до зоната на бифуркация.
- Атеросклерозата на лявата каротидна артерия започва от аортната дъга по протежение на съда до зоната на бифуркация. Лявата каротидна артерия е малко по-дълга от дясната.
- Атеросклерозата на каротидните и вертебралните артерии е често срещана комбинация, която се развива при възрастни хора. Характерна особеност на този патологичен синдром са дроп-атаките - внезапни падания, които не са съпроводени със загуба на съзнание, възникващи веднага след рязко завъртане на главата. Вертебралните артерии са клонове на подключичните артерии, които образуват вертебрално-базиларния басейн и осигуряват кръвоснабдяване на задните мозъчни области. Те започват в гръдния кош и отиват до мозъка в канала на напречните израстъци на шийните прешлени. При сливането си вертебралните артерии образуват главната базиларна артерия.
- Атеросклерозата на бифуркацията на каротидната артерия е лезия на разклоняващия се участък на общата каротидна артерия, която е локализирана в средата на основата на каротидния триъгълник по предния ръб на стерноклеидомастоидните мускули на горната линия на щитовидния хрущял. Тази локализация на патологията се счита за най-често срещаната.
Усложнения и последствия
В резултат на стеноза на каротидната артерия, мозъчното кръвоснабдяване постепенно се влошава, което може да доведе до развитие на инсулт - нарушение на кръвообращението в мозъка. Инсултът, от своя страна, е съпроводен с различни двигателни и сензорни нарушения, до парализа, както и нарушения на говора.
Често плака или част от нея, или тромб се откъсва от повърхността на вътрешната стена на каротидната артерия, което също води до запушване на по-малки съдове и исхемия на част от мозъка. В повечето случаи инсултът се развива остро, без никакви начални симптоми. В около 40% от случаите това усложнение завършва със смърт.
Рискът от инсулт се увеличава значително с прогресирането на патологията и увеличаването на размера на атеросклеротичните отлагания. Усложнения могат да възникнат поради повишено кръвно налягане, прекомерен физически или емоционален стрес.
Продължителното исхемично състояние на мозъчната кора, причинено от стенотична атеросклероза на каротидните артерии, води до развитие на атрофия на тази структура с последваща поява на атеросклеротична деменция.
Други нежелани реакции могат да включват следните цереброваскуларни патологии:
- исхемична енцефалопатия;
- исхемичен церебрален инфаркт;
- хеморагичен церебрален инфаркт;
- вътречерепни кръвоизливи;
- хипертонични церебрални патологии.
Исхемичната енцефалопатия се причинява от продължително състояние на исхемия, дължащо се на стенозираща атеросклероза. Обикновено това е исхемично увреждане на нервните клетки (увреждане на пирамидалните клетки на кората и клетките на Пуркиние на малкия мозък), което води до коагулационна некроза и апоптоза. Мъртвите клетки претърпяват глиоза.
Диагностика каротидна атеросклероза
Ако човек вече има клинична картина на атеросклеротични промени в каротидните артерии, тогава е много по-лесно да се подозира патологията. Но в началния етап на развитие заболяването не се проявява по никакъв начин и може да бъде открито само след изследване на лабораторни кръвни показатели.
Диагностичните мерки във всяка възраст започват с първоначален преглед и анамнеза. По време на прегледа лекарят установява наличието на провокиращи фактори, хронични патологии, подозрителни симптоми. По време на прегледа той обръща внимание на състоянието на кожата, а прослушването позволява да се оцени сърдечният ритъм, дишането и др. В допълнение към първоначалния преглед се предписват лабораторни изследвания - по-специално биохимия на кръвта, анализ на липидния спектър. Венозна кръв се взема на гладно: в кръвния серум се оценява нивото на холестерол, триглицериди, липопротеини с ниска и висока плътност. Също толкова важно е да се установи съдържанието на глюкоза в кръвта.
Цялостните лабораторни изследвания включват следните анализи:
- Пълен липиден профил:
- Показателят за общ холестерол е интегрална стойност, демонстрираща качеството на метаболизма на холестерола от кръвните липопротеини. Когато общият холестерол в кръвта се повиши над 240 mg/dl, съществува висок риск от развитие на сърдечно-съдови патологии.
- Холестеролът/липопротеините с ниска плътност са индикатор, който определя коронарния риск. Обикновено концентрацията им не трябва да надвишава 100 mg/dl.
- Аполипопротеин В е основният протеинов компонент на атерогенните липопротеини, чийто индикатор отразява общото им количество.
- Холестерол/липопротеини с висока плътност.
- Аполипопротеин А1 е основният протеинов компонент на липопротеините с висока плътност.
- Триглицеридите са естери на органичния алкохол глицерол и мастни киселини, чието повишаване увеличава риска от развитие на сърдечно-съдови патологии. Оптималният показател е до 150 mg/dl.
- С-реактивният протеин е вид маркер на острата възпалителна фаза. Неговата концентрация отразява степента на системна възпалителна реакция. Атеросклерозата на каротидните артерии също е възпалителен процес, протичащ с ниска интензивност.
Микроскопска проба от венозна кръв може да се използва за определяне на полиморфизма на гена за ендотелна синтаза, ензим, който катализира образуването на азотен оксид от L-аргинин. Влошаването на ензимната функция води до нарушение в процесите на съдово разширение и може да участва в развитието на атеросклероза. Освен това, полиморфизмът на гените на кръвосъсирващите фактори V и II се определя, за да се оцени индивидуалният риск от сърдечно-съдови патологии.
Инструменталната диагностика най-често се представя със следните методи:
- Електрокардиография – показва промени в миокарда и в работата на сърцето като цяло.
- Ежедневният холтер ЕКГ мониторинг ви позволява да проследявате функционалния капацитет на сърцето, да идентифицирате аритмия и исхемични промени в миокарда.
- ЕКГ при физическо натоварване. [ 19 ], [ 20 ]
- Велоергометрия – помага за оценка на функцията на сърдечно-съдовата и дихателната системи по време на физическа активност.
- Ехокардиография с помощта на ултразвукови вибрации.
- Инвазивна коронарна ангиография. [ 21 ], [ 22 ]
- Коронарна компютърна томография (КТ) ангиография. [ 23 ], [ 24 ]
- Ядрено-перфузионно изобразяване. [ 25 ]
- Магнитно-резонансна томография на сърцето. [ 26 ], [ 27 ]
Ултразвуковата диагностика е достъпен и лесен начин за оценка на състоянието на каротидните артерии. Възможно е да се използват процедури като доплерография и дуплексно сканиране. Доплерографията позволява да се изследва скоростта на кръвообращението и да се определят неговите нарушения. Дуплексното сканиране оценява съдовата анатомия, дебелината на стените и размера на атеросклеротичните отлагания. Разбира се, вторият вариант е по-информативен. [ 28 ]
Наскоро триизмерният (3D) ултразвук се използва за измерване на обема на плаката. Обемът на плаката може да се използва като инструмент за мониторинг на лечението на атеросклероза. Известно е, че обемът на плаката се увеличава без лечение и намалява при терапия със статини. [ 29 ] 3D ултразвукът се счита за полезен за мониторинг на плаката и може да бъде полезен и за оценка на нови лечения. [ 30 ]
Диференциална диагноза
Предвид честия асимптоматичен ход на каротидната атеросклероза, се препоръчва лекарите да обърнат внимание на съществуващите рискови фактори и наличието на наследствена предразположеност: за тази цел трябва да се събере информация от пациента за предишни мозъчносъдови инциденти и преходни исхемични атаки, патологии на други съдови басейни, наследствена хиперлипидемия, захарен диабет, хипертония, лоши навици и др. Атеросклерозата също трябва да се диференцира от други артериални патологии:
- стратификация;
- неспецифичен аортоартериит;
- патологична кривина на вътрешната каротидна артерия.
По време на външния преглед трябва да се обърне внимание на неврологичния статус: наличие на хемипареза, нарушения на говора. Необходимо е също така да се прослуша зоната на каротидната бифуркация, за да се определи характерният систоличен шум.
Асимптоматични пациенти, при които може да се подозира каротидна атеросклероза, трябва да се подложат на дуплексно ултразвуково сканиране.
Лечение каротидна атеросклероза
Когато предписват лечение за атеросклероза на каротидните артерии, лекарите се опитват да се придържат към следните принципи:
- минимизиране на холестерола, постъпващ в кръвния поток, и намаляване на производството му от клетките чрез нормализиране на храненето с изключване на храни, съдържащи холестерол;
- ускоряване на отстраняването на холестерола и неговите метаболитни продукти от кръвоносната система;
- нормализиране на хормоналните нива при жените по време на менопаузата;
- лечение на инфекциозни и възпалителни процеси.
За повече информация относно лечението на атеросклероза на каротидните артерии, прочетете тази статия.
Предотвратяване
Атеросклерозата на каротидните артерии не може да бъде излекувана напълно, възможно е само да се спре развитието на заболяването. Затова е много по-лесно да се мисли предварително и да се предотврати развитието на патологията в ранна възраст. Това важи и за хората, които са в риск - например тези с генетични заболявания или неблагоприятна наследственост. Експертите обясняват: много от нас са склонни да мислят, че атеросклерозата засяга само възрастните хора, но това не е вярно. Болестта започва да се развива в младостта. А основният момент на превенцията е здравословният начин на живот. [ 31 ], [ 32 ]
- Учените са доказали, че нездравословното количество холестерол и триглицериди в кръвта до голяма степен зависи от наличието на физическа активност. А повишеното съдържание на липиди в кръвта е началото на развитието на атеросклероза. При редовна физическа активност функцията на сърдечно-съдовата система като цяло се подобрява, предотвратяват се исхемичните процеси. В същото време няма нужда от интензивни упражнения: достатъчно е просто да се ходи, да се плува, да се играят активни игри, да се кара колело.
- Правилното хранене е най-важният етап от превенцията. За да поддържате здравето си, трябва да „забравите“ за съществуването на продукти като тлъсто месо, свинска мас, карантии, сметана, маргарин и масло. Основата на диетата трябва да бъдат зърнени храни, зеленчуци и билки, плодове и горски плодове, нискомаслено извара, растителни масла, риба и морски дарове, ядки и боб. Препоръчително е също така значително да се намали консумацията на сол, която провокира повишаване на кръвното налягане, както и захар и сладкиши, които могат да дадат тласък на развитието на диабет и затлъстяване.
- Важно е да се поддържа нормално телесно тегло, да не се преяжда и да се следи калорийното съдържание на диетата. Наднорменото тегло е рисков фактор за развитие на атеросклероза на каротидните артерии: за да се предотврати появата на патология, е необходимо да се организира правилно хранене и да се поддържа физическа активност.
- Вредните навици, по-специално тютюнопушенето, имат изключително негативен ефект върху състоянието на сърцето и кръвоносните съдове: кръвното налягане се повишава поради съдови спазми, стените на съдовете стават крехки, появяват се микроповреждания, които допринасят за „залепването“ на атеросклеротични плаки към вътрешните стени. Що се отнася до злоупотребата с алкохол, тя допринася за нарушаване на функцията на черния дроб и панкреаса, което води до нарушение на метаболизма на мазнините. За да се предотврати развитието на патологични процеси, е необходимо да се премахнат лошите навици възможно най-рано.
- Започвайки от тридесетгодишна възраст, трябва редовно да следите нивата на холестерола, триглицеридите и кръвната си захар. Също така трябва редовно да посещавате Вашия лекар за превантивни прегледи и диагностика.
Прогноза
Мозъкът е сложна структура, способна да контролира различни функции на човешкото тяло. Ако има пречки пред кръвообращението към определени мозъчни области, отговорни за определени функции, съответните органи и части на тялото спират да функционират нормално. В тази ситуация прогнозата зависи от степента на увреждане на стенозиращия съд и размера на засегнатата област на мозъка. Последиците могат да бъдат различни, от временни преходни нарушения до смърт на пациента. Най-честите резултати са двигателни нарушения, мускулна слабост или парализа, проблеми с говора, преглъщането, уринирането и дефекацията, болка и конвулсии, неврологични разстройства.
При условие че терапията се проведе своевременно, резултатът се счита за относително благоприятен. Ако формата на заболяването е напреднала, тогава за относително възстановяване може да се говори само в половината от случаите. [ 33 ]
Атеросклерозата на каротидните артерии със значително запушване на съдовия лумен може да доведе до развитие на остро състояние - по-специално инсулт, при който рискът от смърт е особено висок.

