Медицински експерт на статията
Нови публикации
Ахондроплазия
Последно прегледани: 12.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Има много редки вродени заболявания, а едно от тях е нарушение на костния растеж - ахондроплазия, което води до тежък непропорционален нисък ръст.
В раздела за аномалии в развитието на МКБ-10, кодът за този тип наследствена остеохондрална дисплазия с дефекти на растежа на тръбните кости и гръбначния стълб е Q77.4 [ 1 ]
Епидемиология
Що се отнася до разпространението на ахондроплазия, статистическите данни от различни изследвания са нееднозначни. Някои твърдят, че тази аномалия се среща при едно новородено на 10 хиляди, други - при едно на 26-28 хиляди, а трети - при 4-15 случая на 100 хиляди. [ 2 ]
Има също така информация, че когато бащата е над 50 години, честотата на ахондроплазия при децата е един случай на 1875 новородени.
Причини ахондроплазия
Причината за ахондроплазия е нарушение на остеогенезата, по-специално един от видовете вътрематочна осификация на диафизите на тръбните кости на скелета - ендохондрална осификация, по време на която хрущялът се модифицира в костна тъкан. За повече подробности вижте - Развитие и растеж на костите
Нарушаването на осификацията на дългите кости, т.е. фетална ахондроплазия, възниква поради мутации в гена на мембранната тирозин киназа - рецептор 3 на фибробластния растежен фактор (FGFR3 на хромозома 4p16.3), който влияе върху клетъчния растеж и диференциация. Наличието на FGFR3 мутации е свързано с генетична нестабилност и промени в броя на хромозомите (анеуплоидия).
Ахондроплазията се предава на дете като автозомно доминантен белег, т.е. то получава едно копие на мутантния ген (който е доминиращ) и един нормален ген върху двойка не-полови (автозомни) хромозоми. По този начин, типът на наследяване на този дефект е автозомно доминантен и аномалията може да се прояви при 50% от потомството, когато се кръстоса комбинация от алели на този ген (генотип).
Освен това, мутациите могат да бъдат спорадични и, както показва практиката, в 80% от случаите децата с ахондроплазия се раждат от родители с нормален ръст.
Рискови фактори
Основните рискови фактори за раждането на деца с ахондроплазия са наследствени. Ако единият от родителите има този дефект, тогава вероятността за раждане на болно дете се оценява на 50%; ако и двамата родители имат тази аномалия, тя също е 50%, но с 25% риск от хомозиготна ахондроплазия, водеща до смърт преди раждането или в ранна детска възраст.
С възрастта на бащата (по-близо до 40 години и повече) рискът от нова мутация (de novo мутация) на гена FGFR3 се увеличава.
Патогенеза
Обяснявайки патогенезата на ахондроплазията, експертите подчертават значението на трансмембранната протеин тирозин протеин киназа (кодирана от гена FGFR3) за регулиране на деленето, диференциацията и апоптозата на клетките на хрущялната тъкан на растежните пластинки - хондроцити, както и за нормалното развитие на скелета - остеогенезата и минерализацията на костната тъкан.
По време на ембрионалното развитие, при наличие на генна мутация, рецепторите на фибробластния растежен фактор 3 стават по-активни. Увеличаването на техните функции нарушава предаването на клетъчни сигнали и взаимодействието на извънклетъчната част на този протеин с полипептидните фибробластни растежни фактори (FGF). В резултат на това настъпва неуспех: етапът на пролиферация на хрущялните клетки става по-кратък и тяхната диференциация започва по-рано от очакваното. Всичко това води до неправилно формиране и сливане на черепните кости и скелетна дисплазия - намаляване на дългите кости, което е съпроводено с изразен нисък ръст или нанизъм.
И две трети от случаите на джуджест растеж са свързани с ахондроплазия.
Симптоми ахондроплазия
Анормалният костен растеж причинява клинични симптоми на ахондроплазия, като например:
- изразен нисък ръст (непропорционален нанизъм) със среден ръст при възрастни 123-134 см;
- скъсяване на проксималните части на долните и горните крайници при относително нормален размер на торса;
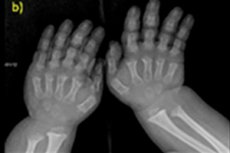
- скъсени пръсти на ръцете и краката;
- уголемена глава (макро- или мегалоцефалия); [ 3 ]
- специфични черти на лицето под формата на изпъкнало чело и хипоплазия на средната част на лицето - хлътнал нос.
- тесен краниоцервикален преход. Някои бебета с ахондроплазия умират през първата година от живота си от усложнения, свързани с краниоцервикалния преход; популационни проучвания показват, че този допълнителен риск от смърт може да достигне 7,5% без оценка и интервенция.[ 4 ]
- Дисфункцията на средното ухо често е проблем [ 5 ] и ако не се лекува правилно, може да доведе до кондуктивна загуба на слуха, достатъчно тежка, за да попречи на развитието на речта. Повече от половината от децата ще се нуждаят от тръба за изравняване на налягането. [ 6 ] Като цяло, около 40% от хората с ахондроплазия имат функционално значима загуба на слуха. Развитието на експресивния език също често е забавено, въпреки че силата на връзката между загубата на слуха и проблемите с експресивния език е под въпрос.
- Изкривяването на пищяла е много често срещано при хора с ахондроплазия. Над 90% от нелекуваните възрастни имат някаква степен на изкривяване.[ 7 ] „Изкривяването“ всъщност е сложна деформация, произтичаща от комбинация от странично накланяне, вътрешна торзия на пищяла и динамична нестабилност на коляното.[ 8 ]
Кърмачетата с ахондроплазия се характеризират с мускулна хипотония, поради която започват да усвояват двигателни умения и да ходят по-късно. Интелигентността и когнитивните способности не са засегнати от този дефект в развитието. [ 9 ], [ 10 ]
Последици и усложнения
Този тип наследствена остеохондрална дисплазия се характеризира със следните усложнения и последици:
- повтарящи се ушни инфекции;
- обструктивна сънна апнея;
- хидроцефалия;
- малоклузия и криви зъби:
- деформация на краката (варус или валгус) с промяна в походката;
- хипертрофирана лордоза на лумбалния отдел на гръбначния стълб или неговото изкривяване (тораколумбална кифоза или лумбална сколиоза) - с болки в гърба при ходене;
- болки в ставите (поради неправилно позициониране на костите или компресия на нервните коренчета);
- Спинална стеноза и компресия на гръбначния мозък; Най-честото медицинско оплакване в зряла възраст е симптоматичната спинална стеноза, засягаща L1-L4. Симптомите варират от интермитентна, обратима клаудикация, предизвикана от физическо натоварване, до тежка, необратима дисфункция на краката и задържане на урина.[ 11 ] Клаудикацията и стенозата могат да причинят както сензорни (изтръпване, болка, тежест), така и двигателни симптоми (слабост, препъване, ограничена издръжливост при ходене). Съдовата клаудикация е резултат от подуване на кръвоносните съдове след стоене и ходене и е напълно обратима с покой. Спиналната стеноза е действителното увреждане на гръбначния мозък или нервния корен от стенозиращата кост на гръбначния канал и симптомите са необратими. Симптомите, локализирани в определен дерматом, могат да са резултат от стеноза на специфични отвори на нервните коренчета.
- намаляване на гръдната стена с ограничен растеж на белите дробове и намалена белодробна функция (силно задухване). В ранна детска възраст малка група хора с ахондроплазия имат рестриктивни белодробни проблеми. Малките гърди и повишената податливост на гръдния кош се комбинират, за да доведат до намален белодробен капацитет и рестриктивно белодробно заболяване [ 12 ]
Други ортопедични проблеми
- Слабост на ставите. Повечето стави са хипермобилни в детска възраст. Обикновено това има малък ефект, с изключение на нестабилност на коляното при някои хора.
- Дискоидният латерален менискус: Тази наскоро установена структурна аномалия може да доведе до хронична болка в коляното при някои хора.[ 13 ]
- Артрит: Конститутивното активиране на FGFR-3, както при ахондроплазия, може да предпази от развитието на артрит.[ 14 ]
- Акантозис нигриканс се наблюдава при приблизително 10% от хората с ахондроплазия.[ 15 ] При тази популация тя не отразява хиперинсулинемия или злокачествено заболяване.
Хомозиготна ахондроплазия, причинена от биалелни патогенни варианти при нуклеотид 1138 на FGFR3, е тежко заболяване с радиологични находки, качествено различни от тези, наблюдавани при ахондроплазия. Ранната смърт е резултат от дихателна недостатъчност поради малка гръдна стена и неврологични дефицити, дължащи се на цервикомедуларна стеноза [Hall 1988].
Диагностика ахондроплазия
При повечето пациенти диагнозата ахондроплазия се поставя въз основа на характерни клинични признаци и рентгенографски находки. При кърмачета или при липса на някои симптоми се използва генетично изследване, като например анализ на кариотипа, за поставяне на окончателна диагноза.[ 16 ]
При извършване на пренатална диагностика с помощта на метода на молекулярната генетика могат да се направят анализи на околоплодна течност или проба от хорионни въси.
Признаци на ахондроплазия при ултразвуково изследване на плода - скъсяване на крайниците и типични черти на лицето - се визуализират след 22-та седмица от бременността.
Инструменталната диагностика включва също рентгенова снимка на скелета или ултразвук на костите. Рентгеновата снимка потвърждава диагнозата въз основа на данни като голям череп с тесен тилен отвор и относително малка основа; къси тръбни кости и скъсени ребра; къси и сплескани тела на прешлените; стеснен гръбначен канал, намален размер на илиачните крила.
Диференциална диагноза
Необходима е диференциална диагноза с хипофизен нанизъм, вродена спондилоепифизарна и диастрофична дисплазия, хипохондроплазия, синдроми на Шерешевски-Търнър и Нунан, псевдоахондроплазия. По този начин, разликата между псевдоахондроплазия и ахондроплазия е, че при пациенти с нанизъм при псевдоахондроплазия размерът на главата и чертите на лицето са нормални.
Към кого да се свържете?
Лечение ахондроплазия
Препоръки за грижите за деца с ахондроплазия са очертани от Комитета по генетика на Американската академия по педиатрия. Тези препоръки са предназначени да предоставят насоки и не са предназначени да заместят индивидуалното вземане на решения. Неотдавнашен преглед [Pauli & Botto 2020] също включва насоки. Има специализирани клиники, които са специализирани в лечението на скелетна дисплазия; техните препоръки може леко да се различават от тези общи препоръки.
Препоръките включват (но не се ограничават до) следното.
Хидроцефалия. Ако се появят признаци или симптоми на повишено вътречерепно налягане (напр. ускорен растеж на главата, постоянно изпъкнала фонтанела, забележимо разширяване на повърхностните вени по лицето, раздразнителност, повръщане, промени в зрението, главоболие), е необходимо насочване към неврохирург.
Предполагаемата етиология на хидроцефалията при ахондроплазия е повишено вътречерепно венозно налягане поради стеноза на югуларния отвор. Следователно, стандартното лечение е вентрикулоперитонеално шунтиране. Ендоскопската трета вентрикулостомия обаче може да бъде полезна при някои индивиди,[ 17 ] което предполага, че могат да бъдат замесени и други механизми, като например обструкция на изхода на четвъртата камера поради краниоцервикална стеноза.[ 18 ]
Стеноза на краниоцервикалния преход. Най-добри предсказващи фактори за необходимост от субокципитална декомпресия:
- Хиперрефлексия или клонус на долните крайници
- Централна хипопнея при полисомнография
- Намаляване на размера на форамен магнум, определено чрез компютърна томография на краниоцервикалния преход и сравнено с нормите за деца с ахондроплазия.[ 19 ]
- Данни за компресия на гръбначния мозък и/или аномалии в Т2-претеглените сигнали наскоро бяха предложени като друг фактор, който трябва да се вземе предвид при вземането на решение за операция.
Ако има ясни признаци на симптоматична компресия, трябва спешно да се насочи пациентът към детски неврохирург за декомпресивна хирургия. [ 20 ]
Лечението на обструктивна сънна апнея може да включва:
- Аденотонзилектомия
- Положително налягане в дихателните пътища
- Трахеостомия в екстремни случаи
- Загуба на тегло
Тези интервенции могат да доведат до подобрение на нарушенията на съня и известно подобрение на неврологичната функция.[ 21 ]
В редки случаи, когато обструкцията е достатъчно тежка, за да се наложи трахеостомия, се използва хирургично разширение в средната част на лицето за облекчаване на обструкцията на горните дихателни пътища.[ 22 ]
Дисфункция на средното ухо. Честите инфекции на средното ухо, персистиращата течност в средното ухо и последващата загуба на слуха трябва да се лекуват агресивно, когато е необходимо. Препоръчва се дългосрочно използване на тръби, тъй като те често са необходими до седем или осемгодишна възраст.[ 23 ]
Когато възникнат проблеми на която и да е възраст, се препоръчва използването на подходящи методи на лечение.
Нисък ръст. Няколко проучвания са оценили терапията с растежен хормон (GH) като възможно лечение за ахондроплазия при нисък ръст.[ 24 ]
Като цяло, тези и други серии показват първоначално ускорение на растежа, но ефектът намалява с времето.
Средно можете да очаквате увеличение на височината при възрастни само с около 3 см.
Удължаването на крайниците с помощта на различни техники остава опция за някои. Може да се постигне увеличение на височината до 30-35 см. [ 25 ] Усложненията са често срещани и могат да бъдат сериозни.
Докато някои препоръчват извършването на тези процедури още на шест до осемгодишна възраст, много педиатри, клинични генетици и етици препоръчват отлагането на подобна операция, докато младият човек не е в състояние да участва във вземането на информирано решение.
Поне в Северна Америка само малка част от засегнатите лица избират да се подложат на напреднало удължаване на крайниците. Медицинският консултативен съвет на „Малките хора на Америка“ публикува изявление относно използването на напреднало удължаване на крайниците.
Затлъстяване: Мерките за предотвратяване на затлъстяването трябва да започнат в ранна детска възраст. Стандартните лечения за затлъстяване би трябвало да са ефективни при хора с ахондроплазия, въпреки че калорийните нужди са по-ниски. [ 26 ]
За проследяване на напредъка трябва да се използват стандартни таблици за тегло и съотношение тегло-височина, специфични за ахондроплазия. Важно е да се отбележи, че тези криви не са перфектни криви за съотношение тегло-височина; те са получени от хиляди данни от хора с ахондроплазия.
Стандартите за индекс на телесна маса (ИТМ) са разработени за деца на възраст 16 години и по-малки. [ 27 ] ИТМ не е стандартизиран за възрастни с ахондроплазия; сравненията с кривите на ИТМ за среден ръст ще дадат подвеждащи резултати. [ 28 ]
Варусна деформация. Препоръчва се годишно ортопедично проследяване от специалист, запознат с ахондроплазията, или от ортопедичен хирург. Публикувани са критерии за хирургична интервенция.[ 29 ]
Наличието на прогресивна симптоматична крива изисква насочване към ортопед. Асимптоматичната варусна деформация сама по себе си обикновено не изисква хирургична корекция. Могат да се изберат различни интервенции (напр. насочен растеж с помощта на осем пластини, валгусна остеотомия и деротационна остеотомия). Няма контролирани проучвания, сравняващи резултатите от възможностите за лечение.
Кифоза. Кърмачетата с ахондроплазия често развиват гъвкава кифоза. Съществува протокол, който помага за предотвратяване на развитието на фиксирана ъглова кифоза, който включва избягване на гъвкави колички, люлки и носилки за бебета. Съвет срещу седене без опора; винаги прилагайте контранатиск върху гърба, когато държите бебето.
- Кифозата се подобрява значително или отшумява при повечето деца след приемане на ортоградна стойка и започване на ходене. [ 30 ]
- При деца, които не се повлияват спонтанно след увеличаване на силата на торса и започване на ходене, ортопедичната корсета обикновено е достатъчна, за да предотврати персистирането на тораколумбалната кифоза.[ 31 ]
- Ако тежката кифоза персистира, може да се наложи операция на гръбначния стълб, за да се предотвратят неврологични усложнения.[ 32 ]
Спинална стеноза: Ако се появят тежки признаци и/или симптоми на спинална стеноза, е необходимо спешно насочване към хирургичен специалист.
Обикновено се препоръчва разширена и широка ламинектомия. Уместността на процедурата зависи от нивото (напр. гръдно или лумбално) и степента на стеноза. Пациентите са имали по-добри резултати и подобрена функция, колкото по-рано са били оперирани след появата на симптомите [ 33 ].
Имунизации: Нищо, свързано с ахондроплазията, не изключва всички рутинни имунизации. Предвид повишения респираторен риск, ваксините срещу дифтерия, грип и превенция на грип са особено важни.
Адаптивни нужди: Поради ниския ръст може да са необходими промени в средата. В училище това може да включва табуретки, по-ниски ключове за осветление, тоалетни с подходяща височина или други средства за достъпност, по-ниски чинове и поставки за крака пред столовете. Всички деца трябва да могат да излязат самостоятелно от сградата в случай на спешност. Малките ръце и слабите сухожилия могат да затруднят фината моторика. Подходящите условия включват използването на по-малка клавиатура, химикалки с тежести и по-гладки повърхности за писане. Повечето деца трябва да имат индивидуален образователен план (ИОП) или план 504.
Удълженията на педалите почти винаги са необходими за каране. Може да се наложат и модификации на работното място, като например по-ниски маси, по-малки клавиатури, стъпала и достъп до тоалетна.
Социализация: Поради много забележимия нисък ръст, свързан с ахондроплазия, засегнатите лица и техните семейства може да имат затруднения със социализацията и адаптацията към училище.
Групи за подкрепа като Little People of America, Inc (LPA) могат да помогнат на семействата да се справят с тези проблеми чрез подкрепа от връстници, личен пример и програми за социална осведоменост.
Информация относно заетостта, образованието, правата на хората с увреждания, осиновяването на деца с нисък ръст, медицински проблеми, подходящо облекло, адаптивни устройства и родителство е достъпна чрез национален бюлетин, семинари и работни срещи.
Няма лекарство или нелекарствено лечение, което може да излекува този вроден дефект.
Най-често се използва физиотерапия; лечение може да е необходимо и при хидроцефалия (чрез шънт или ендоскопска вентрикулостомия), затлъстяване, [ 34 ] апнея, [ 35 ] инфекция на средното ухо или спинална стеноза.
В някои клиники, след като детето навърши пет до седем години, се предприема хирургично лечение: удължаване на костите на пищялите, бедрата и дори раменните кости или коригиране на деформацията - с помощта на операции и специални ортопедични устройства - на три до четири етапа, всеки от които продължава до 6-12 месеца.
Терапия в процес на изследване
Прилагането на аналог на C-тип натриуретичен пептид е в процес на клинични изпитвания. Първоначалните резултати показват, че той се понася добре и води до увеличаване на скоростта на растеж спрямо изходното ниво при деца с ахондроплазия ( място на изпитване ). [ 36 ] Конюгираният C-тип натриуретичен пептид също понастоящем е в процес на клинични изпитвания. [ 37 ] Други съображения включват инхибиране на тирозин киназата [ 38 ], меклизин [ 39 ] и разтворим рекомбинантен човешки FGFR3 примамка. [ 40 ]
Потърсете в clinicaltrials.gov в САЩ и в Регистъра на клиничните изпитвания на ЕС в Европа информация относно клинични изпитвания за широк спектър от заболявания и състояния.
Предотвратяване
Единствената превантивна мярка е пренаталната диагностика на вродени заболявания. [ 41 ], [ 42 ]
Прогноза
Колко дълго живеят хората с ахондроплазия? Около 10 години по-малко от средната продължителност на живота.
Тъй като патологичните промени в костната тъкан и ставите водят до ограничения в самообслужването и мобилността, децата с тази диагноза получават статут на инвалид. В дългосрочен план повечето пациенти имат нормална прогноза, но с възрастта има повишен риск от сърдечни заболявания. [ 43 ]

