Медицински експерт на статията
Нови публикации
Криптококов менингит
Последно прегледани: 12.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
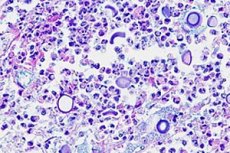
Възпалението на мозъчните обвивки може да бъде причинено не само от бактерии, вируси и протисти, но и от гъбични инфекции. Криптококовият менингит се причинява от капсулирани дрождеви гъби Cryptococcus neoformans, които са опортюнистични патогени при хората. [ 1 ] Нарича се болест на Бусе-Бушке поради първото ѝ описание от Ото Бусе и Абрахам Бушке през 1894 г. [ 2 ]
Според МКБ-10, кодът на заболяването е G02.1 (в раздела за възпалителни заболявания на централната нервна система), а също и B45.1 в раздела за микози (т.е. гъбични заболявания).
Епидемиология
Осем от десет случая на криптококов менингит се срещат при хора, заразени с ХИВ/СПИН.
Според данни, публикувани в The Lancet Infectious Diseases през пролетта на 2017 г., гъбичките причиняват около 220 000 случая на криптококов менингит всяка година сред хора с ХИВ или СПИН, а над 180 000 умират. Повечето случаи на криптококов менингит се срещат в Субсахарска Африка.
Според статистиката на СЗО, през 2017 г. в Африка са регистрирани 165,8 хиляди случая на криптококов менингит, 43,2 хиляди в азиатските страни, 9,7 хиляди в Северна и Южна Америка и 4,4 хиляди случая на заболяването в европейските страни.
Причини криптококов менингит
Причините за този вид менингит са инфекция с гъбичката Cryptococcus neoformans (клас Tremellomycetes, род Filobasidiella), която живее в околната среда: в почвата (включително прах), върху гниеща дървесина, в изпражненията на птици (гълъби) и прилепи и др. Заразяването става по въздушно-капков път - чрез вдишване на аерозолни базидиоспори на гъбичките, въпреки че при повечето хора с достатъчен имунитет до развитието на заболяването, C. neoformans не води и остава факултативен вътреклетъчен опортюнистичен микроорганизъм (който не може да зарази други хора). Вижте също - Криптококи - причинители на криптококоза [ 3 ]
Като правило, криптококовият менингит се развива при HIV-инфектирани лица (в стадий IVB) – като вторична инфекция, както и при хора с лошо функционираща имунна система при други заболявания, съпроводени с дългосрочна имуносупресия. [ 4 ]
Криптококовият менингит се счита за церебрална или екстрапулмонална форма на криптококоза, която се развива след хематогенно разпространение на C. neoformans от дихателните пътища и белите дробове до мозъка и гръбначния мозък.[ 5 ]
Рискови фактори
Факторите, които увеличават риска от развитие на криптококов менингит, включват:
- неонатален период (период на новородено) и недоносеност на кърмачета;
- отслабване на имунната система при онкологични заболявания (включително левкемия, множествен меланом, лимфосаркома), при пациенти с HIV инфекция и СПИН;
- диабет;
- вирусен хепатит и други имунокомплексни заболявания;
- сърповидно-клетъчна анемия;
- химиотерапия при наличие на онкологична диагноза;
- превишаване на допустимото ниво на йонизиращо лъчение;
- дълги курсове на лечение с антибиотици или стероиди;
- инсталиране на интраваскуларни катетри и шънтове;
- трансплантация на костен мозък или вътрешни органи.
Патогенеза
Криптококите, защитени от човешките имунни клетки чрез полизахаридна капсула (която инхибира фагоцитозата), секретират протеази, уреаза, фосфолипаза и нуклеаза – ензими, способни да унищожават клетките гостоприемници. [ 6 ]
А патогенезата на криптококозата се крие във факта, че тези ензими увреждат клетките, като лизират мембраните, модифицират молекулите, нарушават функциите на клетъчните органели и променят цитоскелета. [ 7 ]
Гъбичните серинови протеази разрушават пептидните връзки на клетъчните протеини, разцепват имуноглобулините и протеините на имунните ефекторни клетки, а репликацията на C. neoformans се случва в рамките на мононуклеарни фагоцити (макрофаги), което улеснява разпространението им. [ 8 ]
Освен това, преминавайки през ендотелните клетки и пренасяйки се вътре в заразените макрофаги, криптококите нарушават целостта на кръвно-мозъчната бариера (КМБ). Гъбичките се разпространяват чрез кръвния поток в цереброспиналната течност и след това в меките мембрани на мозъка, образувайки „колонии“ от гъбични клетки в мозъчната тъкан под формата на желатинови псевдокисти. [ 9 ]
Симптоми криптококов менингит
Първите признаци на криптококов менингит са треска (температурата се повишава до +38,5-39°C) и силно главоболие.
Клиничните симптоми включват също гадене и повръщане, гърчове, скованост на врата, повишена чувствителност на очите към светлина и нарушения в съзнанието и поведението. [ 10 ]
Както отбелязват експертите, развитието на менингеален синдром е по-бавно, отколкото при бактериална инфекция на менингите.
Усложнения и последствия
Усложненията и последиците от гъбичния менингит, причинен от криптококус, са:
- значително повишаване на вътречерепното налягане;
- изолирано увреждане на черепномозъчните нерви с пареза/парализа на лицевия нерв и атрофични промени в зрителния нерв (водещи до офталмологични проблеми);
- разпространението на възпалителния процес върху тъканите на подкората и полукълбата на мозъка - криптококов менингоенцефалит;
- развитие на мозъчен абсцес (криптококома);
- излив в субдуралното пространство (под твърдата мозъчна обвивка);
- увреждане на гръбначния мозък;
- психични промени и намалени когнитивни функции.
Диагностика криптококов менингит
В допълнение към медицинската анамнеза и физикалния преглед, диагнозата на инфекция с C. neoformans при менингит задължително включва кръвни изследвания: общи клинични и биохимични, анализ на кръвен серум за антитела към протеините на C. neoformans и хемокултура.
Извършва се лумбална пункция и се правианализ на цереброспиналната течност за антиген, както и бактериоскопски анализ (бактериална култура) на цереброспиналната течност. [ 11 ]
Инструменталната диагностика се извършва с помощта на рентгенография на гръдния кош и магнитно-резонансна томография на мозъка.
Диференциална диагноза
Диференциалната диагноза включва менингит и менингоенцефалит с бактериална и вирусна етиология, увреждане на мозъка от гъбички Histoplasma capsulatum, Coccidioides immitis, Blastomyces dermatitidis или амеби (включително Naegleria fowleri).
Лечение криптококов менингит
Етиологичното лечение е насочено към унищожаване на криптококи, за което се използват противогъбични лекарства.
Режимът на лечение включва интравенозно приложение (капково, чрез централен венозен катетър или чрез перитонеална инфузия) на полиеновия противогъбичен антибиотик Амфотерицин Б (Амфоцил) в комбинация с противогъбичното лекарство Флуцитозин (5-флуороцитозин) или Флуконазол, което има фунгициден и фунгистатичен ефект. Дозировката на тези лекарства се изчислява в зависимост от телесното тегло на пациента.
Необходимо е постоянно наблюдение на състоянието на пациента, тъй като Амфотерицин В има токсичен ефект върху бъбреците, а страничните ефекти на Флуцитозин могат да включват потискане на хематопоетичната функция на костния мозък, дихателен или сърдечен арест, развитие на кожни лезии под формата на епидермална некролиза и др.
Според препоръките, публикувани в актуализацията на IDSA (Американско дружество по инфекциозни болести) от 2010 г., лечението не се е променяло от десет години. Първата линия на противогъбично лечение се основава на индукция, консолидация и поддържане на следните три типа пациенти: [ 12 ]
Заболявания, свързани с ХИВ
- Индукционна терапия
- Амфотерицин B деоксихолат (0,7-1,0 mg/kg/ден) + флуцитозин (100 mg/kg/ден перорално) в продължение на 2 седмици (Доказателство A1)
- Липозомен амфотерицин B (3-4 mg/kg/ден) или липиден комплекс амфотерицин B (5 mg/kg/ден; проследяване на бъбречната функция) + флуцитозин (100 mg/kg/ден) в продължение на 2 седмици (Доказателство B2)
- Амфотерицин B деоксихолат (0,7 до 1,0 mg/kg/ден) или липозомен амфотерицин B (3 до 4 mg/kg/ден) или липиден комплекс с амфотерицин B (5 mg/kg/ден, за пациенти, които не понасят флуцитозин) в продължение на 4 до 6 седмици (доказателство B2)
- Алтернативи на индукционната терапия
- Амфотерицин B деоксихолат + флуконазол (Доказателство B1)
- Флуконазол + флуцитозин (Доказателство B2)
- Флуконазол (Доказателство B2)
- Итраконазол (доказателство C2)
- Флуконазол (400 mg/ден) в продължение на 8 седмици (Данни A1)
- Флуконазол (200 mg/ден) в продължение на 1 или повече години (Доказателство A1)
- Итраконазол (400 mg/ден) в продължение на 1 или повече години (доказателство C1)
- Амфотерицин B дезоксихолат (1 mg/kg/седмица) в продължение на 1 или повече години (доказателство C1)
- Консолидираща терапия
- Поддържаща терапия
- Алтернативи на поддържащата терапия
Заболявания, свързани с трансплантация
- Индукционна терапия
- Липозомен амфотерицин B (3-4 mg/kg/ден) или липиден комплекс амфотерицин B (5 mg/kg/ден) + флуцитозин (100 mg/kg/ден) в продължение на 2 седмици (Доказателство B3)
- Алтернативи на индукционната терапия
- Липозомен амфотерицин B (6 mg/kg/ден) или липиден комплекс амфотерицин B (5 mg/kg/ден) в продължение на 4-6 седмици (Доказателство B3)
- Амфотерицин B деоксихолат (0,7 mg/kg/ден) в продължение на 4-6 седмици (доказателство B3)
- Флуконазол (400 до 800 mg/ден) в продължение на 8 седмици (Доказателство B3)
- Флуконазол (200 до 400 mg/ден) в продължение на 6 месеца до 1 година (доказателство B3)
- Консолидираща терапия
- Поддържаща терапия
Заболяване, несвързано с ХИВ/трансплантация
- Индукционна терапия
- Амфотерицин B деоксихолат (0,7 до 1,0 mg/kg/ден) + флуцитозин (100 mg/kg/ден) в продължение на 4 или повече седмици (доказателство B2)
- Амфотерицин B деоксихолат (0,7–1,0 mg/kg/ден) в продължение на 6 седмици (доказателство B2)
- Липозомен амфотерицин B (3-4 mg/kg/ден) или липиден комплекс амфотерицин B (5 mg/kg/ден) в комбинация с флуцитозин, 4 седмици (Доказателство B3)
- Амфотерицин B деоксихолат (0,7 mg/kg/ден) + флуцитозин (100 mg/kg/ден) в продължение на 2 седмици (Доказателство B2)
- Консолидираща терапия
- Флуконазол (400 до 800 mg/ден) в продължение на 8 седмици (Доказателство B3)
- Флуконазол (200 mg/ден) за 6-12 месеца (доказателство B3)
- Поддържаща терапия
Комбинацията от амфотерицин B и флуцитозин е доказано най-ефективна за елиминиране на инфекцията и показва по-голяма полза за преживяемостта, отколкото амфотерицин самостоятелно. Поради цената си обаче, флуцитозинът често е недостъпен в условия с ограничени ресурси, където тежестта на заболяването е висока. Комбинации от амфотерицин B и флуконазол са изследвани и показват по-добри резултати в сравнение с амфотерицин B самостоятелно.[ 13 ], [ 14 ], [ 15 ]
Без лечение, клиничното протичане прогресира до объркване, гърчове, намалено ниво на съзнание и кома.
Главоболие, резистентно на аналгетици, може да се лекува със спинална декомпресия след адекватна невроизобразяваща оценка с компютърна томография или магнитен резонанс. Безопасният максимален обем цереброспинална течност, който може да се дренира с една лумбална пункция, не е ясен, но често се отстраняват до 30 ml, като се проверява налягането след всяко отстраняване на 10 ml.[ 16 ]
Предотвратяване
Превенцията на инфекцията с гъбичката Cryptococcus neoformans е необходима, на първо място, в случаи на слаба имунна система. [ 17 ] Препоръчва се избягване на прашни места и работа с почва, а HIV-инфектираните хора трябва да получават продължителна антиретровирусна терапия.
Прогноза
Без лечение, прогнозата за всеки гъбичен менингит е лоша.
Първоначалната прогноза зависи от предсказващи фактори за смъртност, като например следните [ 18 ], [ 19 ]:
- Налягането при отваряне на цереброспиналната течност е повече от 25 cm H2O.
- Нисък брой бели кръвни клетки в цереброспиналната течност
- Сензорно увреждане
- Късна диагноза
- Повишени титри на антигени в цереброспиналната течност
- Скорост на изчистване на инфекцията
- Количеството дрожди в цереброспиналната течност (CSF) надвишава 10 mm3 ( често срещана практика в Бразилия) [ 20 ]
- Пациенти, несвързани с ХИВ, и прогностични фактори при тези пациенти, в допълнение към вече споменатите:
- Маркери за слаб възпалителен отговор
- Без главоболие
- Първично хематологично злокачествено заболяване
- Хронично бъбречно или чернодробно заболяване
Смъртността варира в различните страни в зависимост от наличните ресурси. Тя остава висока в Съединените щати и Франция, като смъртността на 10-седмичния срок варира от 15% до 26%, а дори е по-висока при HIV-неинфектирани пациенти поради късна диагноза и дисфункционални имунни отговори. От друга страна, в страните с ограничени ресурси смъртността се увеличава от 30% на 70% на 10-та седмица поради късното явяване и липсата на достъп до лекарства, апарати за измерване на кръвно налягане и оптимално наблюдение.

