Медицински експерт на статията
Нови публикации
Левкоплакия на шийката на матката
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
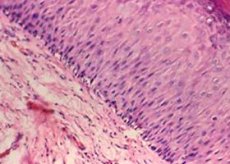
Сред многото гинекологични патологии, цервикалната левкоплакия заема специално място. Факторите, причиняващи това заболяване, все още не са напълно изяснени.
Какво е опасно при цервикалната левкоплакия? Защо възниква тази патология и как да се отървем от нея? Ще говорим за това и много други неща в тази статия.
Причини цервикална левкоплакия
Според научни изследвания, може да има много причини за левкоплакия. Те включват предишно съществуващи инфекции в организма, имунни нарушения, хормонални нарушения, неквалифицирано лечение на заболявания на шийката на матката, травма на шийката на матката по време на раждане или изкуствени аборти и други фактори.
Смята се, че рискът от развитие на левкоплакия при жена с нарушение на менструалния цикъл или с възпалителна патология на репродуктивните органи е няколко пъти по-висок, отколкото при други.
Развитието на заболяването може да бъде провокирано от генитални инфекции, вирусни лезии (включително херпес), безразборен сексуален живот. Рисковите фактори включват и различни медицински процедури: процедурата на диатермокоагулация на ерозии, кюретаж, инсталиране на спирален контрацептив.
Симптоми цервикална левкоплакия
Простата левкоплакия на шийката на матката няма характерни симптоми: патологията обикновено се открива по време на гинекологичен медицински преглед. Някои видове левкоплакия обаче имат някои признаци, които, ако бъдат открити, могат да се използват за подозрение за развитието на заболяването.
Здравата шийка на матката има епително покритие, както всяка кожа. Това покритие обаче не е способно на кератинизация, поради което шийката на матката може да се разтегне по време на раждане. Ако тъканите все пак кератинизират, това е патология и се нарича левкоплакия.
Фокалната левкоплакия на шийката на матката е патология, при която се появява плоска лезия, на нивото на лигавицата. Такава област може да бъде открита само по време на колпоскопия. Това е най-благоприятната форма на левкоплакия, тъй като структурните аномалии се наблюдават само в повърхностния слой на тъканта. Лезията може да се появи изолирано или в група.
Обширната левкоплакия на шийката на матката може да се разпространи в други части на гениталиите: такова разпространение често се наблюдава върху вагиналните сводове. Обширната патология е близка до злокачествено заболяване, може да се комбинира с белези и хипертрофия на шийката на матката. Тази форма на левкоплакия може да бъде съпроводена със силен сърбеж (особено през нощта по време на сън), болка и дискомфорт по време на полов акт, поява на микропукнатини по кожата и усещане за стягане.
Тънката левкоплакия на шийката на матката се характеризира с появата на най-тънки люспи по повърхността на епитела (вид тънки филми), които може да не се забележат дори по време на профилактичен преглед. За диагностициране на тази форма на патология може да се наложат допълнителни лабораторни изследвания.
Възможно е също така да се развие брадавична форма на заболяването, която се появява като следствие от проста левкоплакия. Това усложнение се проявява под формата на ясни люспести участъци от кератинизация, наподобяващи на външен вид брадавици.
Цервикална левкоплакия и бременност
Левкоплакията, открита по време на бременност, не влияе пряко върху процеса на гестация, развитието на ембриона и не провокира образуването на патологии в плода. Въпреки това, за самата жена все още съществува известна опасност: заболяването може да се влоши, причинявайки развитие на по-сложни състояния, включително дегенерация в злокачествен процес. Това се улеснява от намаляване на имунитета, промяна в хормоналния баланс по време на бременност, както и раждане, по време на което тъканите на шийката на матката са подложени на сериозно механично въздействие, разтягане и увреждане.
Разбира се, ако цервикалната левкоплакия е била открита преди бременността или по време на процеса на планиране, е необходимо да се отървете от заболяването преди бременността, въпреки че патологията не засяга самия процес на зачеване. Преди ин витро оплождането левкоплакията подлежи на задължително предварително лечение.
Ако заболяването не се лекува, последствията от цервикалната левкоплакия могат да бъдат сериозни: на първо място, това е появата на атипични клетки, което е началото на злокачествената трансформация на процеса.
Къде боли?
Какво те притеснява?
Диагностика цервикална левкоплакия
Цялостната диагностика на цервикалната левкоплакия може да включва клинично, цитологично и колпоскопско изследване. В индивидуален план лекарят може да предпише морфологичен, бактериологичен и бактериоскопски анализ. Най-показателни в този случай се считат за морфологични изследвания и колпоскопия.
Методът колпоскопия предоставя възможност за оценка на естеството и степента на лезията, изследване на общото състояние на епителните тъкани във влагалището и шийката на матката. Колпоскопът е същият микроскоп, но с по-голямо увеличение, способен да изследва и най-малките промени в тъканната структура.
По време на колпоскопия е възможно да се извърши т. нар. Шилеров тест - безболезнено изследване, което може да помогне за адекватна диагноза. Същността на метода е да се оцвети повърхността на шийката на матката с 3% разтвор на Луголов (разтворът се състои от калиев йодид, чист йод и дестилирана вода). Този метод позволява да се определи липсата на гликоген в покривния епител, което показва атипични и нестандартни области на епителната тъкан. В резултат на оцветяването здравата тъкан става кафяво-тъмна, а засегнатите области не променят цвета си.
Ранната диагноза на заболяването може да се постави въз основа на специални натривки от цервикална епителна тъкан.
Цитологичната проба се взема с помощта на специална шпатула или четка. Едновременно с това се вземат намазки от областта на шийката на матката, разположена по-близо до влагалището, както и от долната част на цервикалния канал. В случай на плоска левкоплакия, такива изследвания разкриват кератин, групи от повърхностни епителни клетки и голям брой дискератоцити.
Биопсията на шийката на матката при левкоплакия включва вземане на проба от повърхностния епител от засегнатата област, последвано от цитологично и хистологично изследване. Едновременно с това е възможно да се оцени степента на патологията, да се провери за наличие на дегенерация и злокачествено заболяване на тъканите. В случай че хистологичният анализ потвърди дисплазия на повърхностния слой, заболяването може да се диагностицира като предраков стадий на процеса. Процедурата по биопсия се извършва под локална анестезия с помощта на електрокоагулационна система.
Напоследък методът на микроколпохистероскопия се използва успешно за обстойно изследване на цервикалната тъкан и цервикалния канал. Тази процедура е безболезнена, тя предоставя възможност за едновременно оценяване на състоянието на повърхностната обвивка, определяне на наличието на атипични тъкани и провеждане на целенасочена биопсия.
Макроскопски левкоплакията се проявява като белезникави плаки с различни форми и размери, разположени на фона на непроменен епителен слой.
Кератинизацията на плоския епител е следствие от повишена функционална активност на епителните клетки, която липсва при нормални епителни условия.
Хистологичната картина на левкоплакията се характеризира с:
- пролиферация на клетки от стратифицирания плосък епител;
- неравномерното му удебеляване поради значително увеличение на броя на междинните (субулатни) клетки);
- акантоза;
- непълна кератинизация;
- пълна кератинизация на епитела (паракератоза);
- лимфоцитна инфилтрация на стромата.
Фоновите процеси включват левкоплакия без признаци на атипия на епителните клетки.
Левкоплакията и папиломите представляват специална форма на цервикално заболяване - дискератоза.
 [ 13 ]
[ 13 ]
Какво трябва да проучим?
Какви тестове са необходими?
Диференциална диагноза
При диференциране на цервикалните патологии е необходимо да се обърне внимание на вида на увредената тъкан. Това може да бъде епителна тъкан, съединителна тъкан или мускулна тъкан. Наличието на трофични и инервационни нарушения също играе роля.
Цервикалната дисплазия и левкоплакията са подобни патологии, които нямат характерна клинична картина. Латентният ход на процеса, липсата на болка и външни признаци на заболяването представляват опасност от по-нататъшно прогресиране на патологията, както и от злокачествено прераждане на клетките. Среща се и комбиниран ход на тези заболявания, който във всеки случай изисква сложни терапевтични мерки.
Левкоплакията и ерозията на шийката на матката също имат някои сходни признаци. Ерозията обаче е дефект, причинен най-често от химични агенти (детергенти или лекарства, агресивни вещества), механични увреждания. При това заболяване засегнатата цервикална област ще бъде оточна и ярко хиперемирана, с признаци на кървене. Освен това може да има оплаквания за наличие на незначително кърваво течение, особено след полов акт.
Към кого да се свържете?
Лечение цервикална левкоплакия
В днешно време са предложени много методи за лечение на цервикална левкоплакия. Най-добрият ефект обаче може да се постигне само с цялостен подход към лечението, използващ едновременно няколко метода на терапевтична интервенция. Това може да бъде лекарствена и лазерна терапия, студено лечение и диатермокоагулация, както и други методи.
В случаите, когато левкоплакия се открива на фона на възпалителни заболявания на вътрешните полови органи, първата стъпка е елиминиране на възпалителната реакция. За тази цел се предписват антибиотици (обикновено широкоспектърни), както и антитрихомонални, противогъбични, антивирусни и антихламидийни лекарства, според показанията, като предписването на такива лекарства се сравнява с резултатите от бактериоскопия или тестове за наличие на вируси и хламидия.
Не се препоръчва предписването на лекарства, които влияят на метаболитните процеси в тъканите и ги стимулират. Такива лекарства (алое, фибри, плазмол, морски зърнастец, шипки) могат да увеличат пролиферацията и да допринесат за развитието на дисплазия.
Химичната коагулация е много популярна и ефективна. Този метод включва използването на лекарство като солковагин - химично съединение на киселини от органичен и неорганичен произход, което служи като коагулант на чисто цилиндричен епител, без да засяга здравите тъкани. Този вид терапия е безболезнена и ефективно разрушава променените тъкани. Според статистиката, възстановяването на пациентите в резултат на използването на такова лечение е около 75%.
Каутеризацията на цервикалната левкоплакия се използва доста често, но този метод има няколко негативни странични ефекта. Те включват развитие на имплантационна ендометриоза, риск от кървене по време на отхвърляне на коагулирани тъкани, възможност за рецидив или обостряне на хронично възпаление на яйчниците, нарушения на менструалния цикъл, дълъг период на оздравяване и риск от повторно увреждане на тъканите.
Най-ефективните методи, използвани в момента за борба с левкоплакията, включват криотерапия и лазерна терапия.
Студената терапия (криотерапия) насърчава некрозата на засегнатите тъкани чрез излагане на ниски температури. Процедурата се извършва контактно, обикновено еднократно, в продължение на две до пет минути. Методът е безболезнен, ефектът от такова лечение е до 95%. Единственият недостатък на този метод е възможността за рецидив на заболяването, най-често засяга пациенти с различни менструални нарушения.
Лазерното лечение на цервикална левкоплакия е по-модерен и успешно използван метод. Огромните предимства на тази процедура включват безконтактност, безболезненост и асептичност на подобна терапия. Лазерното лечение позволява бърза и безкървяща коагулация на увредените тъкани, създавайки достатъчна защита на раната от проникване на бактериална флора. Лазерното лечение обикновено се извършва в амбулаторни условия, без анестезия, на 5-6-ия ден от менструалния цикъл. Непосредствено преди процедурата шийката на матката се третира с Луголов разтвор, което позволява точно определяне на променените тъкани, подлежащи на лазерно лечение.
Ако патологията е широко разпространена, лазерната терапия може да се предпише на няколко етапа, с постепенна коагулация на засегнатите области. Окончателното заздравяване обикновено настъпва в рамките на три до пет седмици, в зависимост от степента на патологичната лезия.
Хирургичното отстраняване на цервикална левкоплакия се извършва в късен етап от процеса, съпроводен с хипертрофични и деформативни промени в шийката на матката. Операцията може да включва ножова или лазерна конизация, ампутация на шийката на матката с последваща пластична хирургия и реконструкция на органа. Това е радикална операция, която се използва само в крайни случаи.
Радиовълновото лечение на цервикална левкоплакия може да се препоръча на млади нераждали момичета с мащабни прояви на заболяването. Това е сравнително нова процедура, която се извършва безконтактно, с помощта на радиовълни, действащи като вид скалпел. Същността на метода е следната: в цервикалния канал се вкарва специален електрод, който произвежда високочестотни разряди. Под въздействието на тези разряди, засегнатите от патологията тъкани сякаш се изпаряват поради високата температура. Методът се счита за доста щадящ, възстановяването след лечението е сравнително бързо и безболезнено.
Медицинските експерти силно съветват да не се използват народни средства за лечение на цервикална левкоплакия. Левкоплакията е заболяване, което може да се изроди в злокачествена патология, и отлагането на квалифицирано лечение с такава диагноза е изключително неразумно. Опитите за самостоятелно лечение на заболяването могат не само да причинят вреда, но и да ви позволят да пропуснете времето, през което бихте могли да се отървете от патологията. Освен това, използването на тъканно-дразнещи инфузии, използването на тампони и промиване, които могат да причинят механично увреждане на тъканите, обикновено влошават ситуацията и водят до усложнения на заболяването. Цервикалната левкоплакия не е случай, когато използването на народни методи е уместно.
По време на целия период на лечение и до 45 дни след него не се препоръчват полов акт и употребата на химически контрацептиви.
Медикаменти
Предотвратяване
Превантивните мерки се състоят предимно в навременно лечение на възпалителни заболявания на репродуктивната система, както и на хормонален дисбаланс и нарушения на менструалния цикъл. Жените, които преди това са претърпели диатермокоагулационни или криотерапевтични процедури на шийката на матката по някаква причина, трябва периодично да посещават лекар за колпоскопски превантивен преглед.
Превантивните мерки включват стабилен сексуален живот, употреба на контрацепция, ако не искате да забременеете, и периодични посещения при лекар за медицински преглед.
Ако сте предразположени към възпалителни патологии на репродуктивните органи, трябва да спазвате тези правила:
- избягвайте стресови ситуации, хипотермия, преумора;
- спазвайте правилата за лична хигиена;
- използвайте висококачествено бельо, изработено от естествени материи;
- прегледайте диетата си, като елиминирате алкохола, пикантните храни, кисели краставички и сладкишите;
- не се пуши.
Включете повече витамини в диетата си: това ще подкрепи имунитета ви и ще предотврати прогресирането на заболяването.
Прогноза
При условие че се свържете с Вашия лекар своевременно, прогнозата за заболяването може да бъде благоприятна. Ако се развие бременност след скорошно лечение на левкоплакия, е необходимо постоянно да се следи състоянието на шийката на матката.
Цервикалната левкоплакия е заболяване, което е трудно за диагностициране. Навременното откриване на патологията обаче позволява излекуване на заболяването без опасни последици за живота и здравето на жената.

