Медицински експерт на статията
Нови публикации
Синдром на Шьогрен
Последно прегледани: 12.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
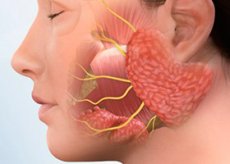
Синдромът на Сьогрен е сравнително често срещано автоимунно заболяване на съединителната тъкан, засягащо предимно жени на средна възраст и развиващо се при приблизително 30% от пациентите с автоимунни патологии като ревматоиден артрит, системен лупус еритематозус (СЛЕ), склеродермия, васкулит, смесено заболяване на съединителната тъкан, тиреоидит на Хашимото, първична билиарна цироза и автоимунен хепатит. Идентифицирани са генетични детерминанти на заболяването (по-специално HLA-DR3 антигени при европеидната раса с първичен синдром на Сьогрен).
Синдромът на Сьогрен може да бъде първичен или вторичен, причинен от други автоимунни заболявания; едновременно с това, на фона на синдрома на Сьогрен, може да се развие артрит, наподобяващ ревматоиден артрит, както и увреждане на различни екзокринни жлези и други органи. Специфичните симптоми на синдрома на Сьогрен: увреждане на очите, устната кухина и слюнчените жлези, откриването на автоантитела и резултатите от хистопатологичното изследване са основа за разпознаване на заболяването. Лечението е симптоматично.
Причини за синдрома на Сьогрен
Настъпва инфилтрация на паренхима на слюнчените, слъзните и други екзокринни жлези от CD4 + Т-лимфоцити с малък брой В-лимфоцити. Т-лимфоцитите произвеждат възпалителни цитокини (включително интерлевкин-2, гама-интерферон). Клетките на слюнчените канали също са способни да произвеждат цитокини, които увреждат отделителните канали. Атрофията на епитела на слъзните жлези води до сухота на роговицата и конюнктивата (сикиран кератоконюнктивит). Лимфоцитната инфилтрация и пролиферацията на клетките на каналите на паротидните жлези причиняват стесняване на лумена им, а в някои случаи и образуване на компактни клетъчни структури, наречени миоепителни острови. Сухотата, атрофията на лигавицата и субмукозния слой на стомашно-чревния тракт и дифузната им инфилтрация с плазмени клетки и лимфоцити могат да доведат до развитие на съответните симптоми (напр. дисфагия).
Симптоми на синдрома на Сьогрен
Често това заболяване първоначално засяга очите и устната кухина; понякога тези симптоми на синдрома на Сьогрен са единствените. В тежки случаи се развива тежко увреждане на роговицата с отлепване на фрагменти от нейния епител (кератит филиформис), което може да доведе до влошаване на зрението. Намаленото слюноотделяне (ксеростомия) води до нарушено дъвчене, преглъщане, вторична кандидозна инфекция, увреждане на зъбите и образуване на камъни в слюнчените канали. Освен това, такива симптоми на синдрома на Сьогрен като: намалена способност за възприемане на миризма и вкус. Могат да се развият и суха кожа, лигавици на носа, ларинкса, фаринкса, бронхите и влагалището. Сухота на дихателните пътища може да доведе до развитие на кашлица и белодробни инфекции. Наблюдава се и развитие на алопеция. Една трета от пациентите имат уголемена паротидна слюнчена жлеза, която обикновено има плътна консистенция, равномерен контур и е донякъде болезнена. При хроничен паротит болката в паротидната жлеза намалява.
Артритът се развива при приблизително една трета от пациентите и е подобен на този, наблюдаван при пациенти с ревматоиден артрит.
Могат да се наблюдават и други симптоми на синдрома на Сьогрен: генерализирана лимфаденопатия, феномен на Рейно, засягане на белодробния паренхим (често, но рядко сериозно), васкулит (рядко със засягане на периферните нерви и ЦНС или с развитие на кожни обриви, включително пурпура), гломерулонефрит или множествен мононеврит. Ако бъбреците са засегнати, могат да се развият тубулна ацидоза, нарушена концентрационна функция, интерстициален нефрит и бъбречни камъни. Честотата на псевдолимфоми, злокачествени, включително неходжкинови лимфоми и макроглобулинемия на Валденстром, при пациенти със синдром на Сьогрен е 40 пъти по-висока, отколкото при здрави индивиди. Това обстоятелство изисква внимателно наблюдение на тези състояния. Възможно е също така да се развият хронични заболявания на хепатобилиарната система, панкреатит (тъканът на екзокринната част на панкреаса е подобна на слюнчените жлези) и фибринозен перикардит.
Диагноза на синдрома на Сьогрен
Синдромът на Сьогрен трябва да се подозира при пациент с екскориации, сухота в очите и устата, уголемени слюнчени жлези, пурпура и тубулна ацидоза. Такива пациенти се нуждаят от допълнително изследване, включително изследване на очите, слюнчените жлези и серологични тестове. Диагнозата се основава на 6 критерия: промени в очите, устата, промени при офталмологично изследване, увреждане на слюнчените жлези, наличие на автоантитела и характерни хистологични промени. Диагнозата е вероятна, ако са изпълнени 3 или повече критерия (включително обективни), и надеждна, ако са изпълнени 4 или повече критерия.
Признаците на ксерофталмия включват сухота в очите в продължение на поне 3 месеца или използване на изкуствени сълзи поне 3 пъти на ден. Сухотата в очите може да бъде потвърдена и чрез преглед с цепна лампа. Ксеростомията се диагностицира чрез наличието на увеличени слюнчени жлези, ежедневни епизоди на сухота в устата в продължение на поне 3 месеца и необходимост от ежедневен прием на течности за подпомагане на преглъщането.
Тестът на Ширмер се използва за оценка на тежестта на сухотата в очите. Той измерва количеството слъзна течност, отделена в рамките на 5 минути след дразнене, като се поставя лента филтърна хартия под долния клепач. При млади хора дължината на навлажнената част на лентата обикновено е 15 мм. При повечето пациенти със синдром на Сьогрен тази цифра е по-малка от 5 мм, въпреки че приблизително 15% може да имат фалшиво положителни реакции, а други 15% може да имат фалшиво отрицателни реакции. Високоспецифичен тест е оцветяването на очите при вливане на капки за очи, съдържащи разтвор на бенгалска роза или лизамин зелено. При изследване под шпалт лампа, времето за разкъсване на флуоресцентния слъзен филм по-малко от 10 секунди подкрепя тази диагноза.
Засягането на слюнчените жлези се потвърждава от абнормно ниско производство на слюнка (по-малко от 1,5 ml за 15 минути), което се оценява чрез директно записване, сиалография или сцинтиграфия на слюнчените жлези, въпреки че тези изследвания се използват по-рядко.
Серологичните критерии имат ограничена чувствителност и специфичност и включват антитела към антигена на синдрома на Сьогрен (Ro/SS-A) или към ядрени антигени (обозначени като La или SS-B), антинуклеарни антитела или антитела срещу гама глобулин. Ревматоидният фактор присъства в серума на повече от 70% от пациентите, 70% имат повишена СУЕ, 33% имат анемия и повече от 25% имат левкопения.
Ако диагнозата е неясна, е необходима биопсия на малките слюнчени жлези на букалната лигавица. Хистологичните промени включват големи натрупвания на лимфоцити с атрофия на ацинарната тъкан.
Към кого да се свържете?
Лечение на синдрома на Сьогрен
Патогенетично лечение на синдрома на Сьогрен до момента не е разработено. При сухота в очите трябва да се използват специални капки за очи - изкуствени сълзи, които се продават без рецепта и се капват 4 пъти дневно или при нужда. При сухота на кожата и влагалището се използват лубриканти.
В случай на суха устна лигавица е полезно постоянно да се пие течност на малки глътки през целия ден, да се дъвче дъвка без захар и да се използват изкуствени заместители на слюнката, съдържащи карбоксиметилцелулоза под формата на вода за уста. Освен това, трябва да се изключат лекарства, които намаляват слюноотделянето (антихистамини, антидепресанти, антихолинергици). Необходими са щателна устна хигиена и редовни стоматологични прегледи. Всички образувани камъни трябва да се отстранят незабавно, без да се уврежда тъканта на слюнчените жлези. Болката, причинена от внезапно уголемяване на слюнчените жлези, се облекчава най-добре с топли компреси и аналгетици. Лечението на синдрома на Сьогрен с пилокарпин (перорално 5 mg 3-4 пъти дневно) или цевимелин хидрохлорид (30 mg) може да стимулира слюноотделянето, но тези лекарства са противопоказани при бронхоспазъм и закритоъгълна глаукома.
В някои случаи, когато се появят признаци на засягане на съединителната тъкан (напр. когато се развие тежък васкулит или засягане на вътрешни органи), лечението на синдрома на Сьогрен включва глюкокортикоиди (напр. преднизолон, 1 mg/kg перорално веднъж дневно) или циклофосфамид (перорално 5 mg/kg веднъж дневно). Артралгиите реагират добре на лечение с хидроксихлорохин (перорално 200-400 mg веднъж дневно).
Каква е прогнозата за синдрома на Сьогрен?
Синдромът на Сьогрен е хронично заболяване, смъртта може да настъпи в резултат на белодробна инфекция и по-често в резултат на бъбречна недостатъчност или лимфом. Връзката му с друга патология на съединителната тъкан влошава прогнозата.


 [
[