Медицински експерт на статията
Нови публикации
Синдром след флебит на долните крайници
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
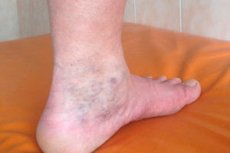
Синдромът е комплекс от симптоми, който се проявява при определени условия на фона на съществуващи здравословни патологии. По този начин, на фона на разширени вени и флеботромбоза, може да се развие симптомен комплекс, наречен „посттромбофлебитичен синдром“ (ПТФС). Характеристика на ПТФС е, че характерните за него тежки симптоми се развиват известно време след епизод на остра тромбоза и е дори по-трудно да се борим с тях, отколкото с основното заболяване.
Причини посттромботичен синдром
Когато разглеждаме причините за различни патологии, обикновено се сблъскваме със ситуация, в която едновременно има няколко фактора, които могат да причинят конкретно заболяване. В случай на посттромбофлебитичен синдром, причината за много неприятни симптоми е една - тромб в съдовете на долните крайници и причинените от него хемодинамични нарушения.
Вече знаем, че всяко препятствие пред кръвния поток намалява неговата интензивност, в резултат на което страдат органите, чието кръвоснабдяване е било осигурено от болния съд. Що се отнася до долните крайници, две заболявания се считат за едни от най-честите причини за нарушения на кръвообращението в тях:
- флеботромбоза, при която образуването на тромби започва в дълбоките главни вени, преминаващи между мускулната тъкан,
- тромбофлебит, който в повечето случаи е усложнение на разширени вени, когато се образуват кръвни съсиреци в повърхностните вени, разположени близо до подкожната мазнина.
Посттромбофлебитният синдром е комплекс от симптоми, характерни за дълбока венозна тромбоза (флеботромбоза), която според статистиката се диагностицира при 10-20% от световното население. А около 2-5% от хората, няколко години след остър пристъп на съдова тромбоза, отбелязват изразени симптоми на посттромбофлебитна тромбоза, които се появяват на фона на развиваща се хронична венозна недостатъчност.
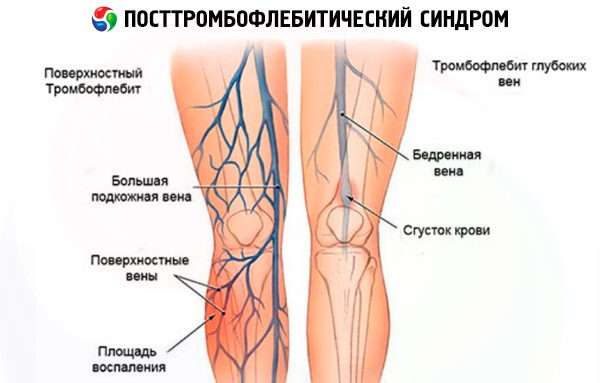
Въпреки факта, че посттромбофлебитният синдром (ПТСР) се диагностицира главно при пациенти с флеботромбоза, рискови фактори за развитие на посттромбофлебитен синдром могат да се считат за всякакви венозни заболявания, които представляват риск от образуване на тромби и запушване на вени (разширени вени, тромбофлебит). В този случай флеботромбозата е усложнение на гореспоменатите заболявания. От друга страна, самият ПТСР се характеризира с вторична венозна дилатация и нарушена трофика на меките тъкани, която възниква в резултат на това.
Патогенеза
И така, причината за симптомите на посттромбофлебитален синдром (ПТСР) е кръвен съсирек (тромб), който се образува в лумена на съда, може да мигрира по него, да се увеличи по размер и в крайна сметка да причини остро нарушение на кръвообращението в долните крайници. Патогенезата на посттромбофлебитния синдром се основава на поведението на тромба във вената.
Полученият кръвен съсирек има 2 пътя на самореализация:
- лизис или разтваряне на тромба (колкото по-рано и бързо се случи това, толкова по-малко негативни последици ще причини),
- промяна в структурата на неразтворен тромб с образуването на плътна съединителна тъкан, която, нараствайки, блокира лумена на съда, нарушавайки кръвообращението в него (съдова оклузия).
Резултатът ще зависи от това кой процес преобладава: лизис или заместване на тромба със съединителна тъкан.
В повечето случаи, лизисът на тромба под въздействието на ензими и лекарства се случва за кратко време и луменът на дълбоките вени се възстановява. Това не изключва повторно образуване на тромби, но симптоми на посттравматична терапевтична болест (ПТФС) също не се наблюдават.
Случва се тромбът да не се абсорбира напълно, а само частично, което се превръща в пречка за кръвния поток, но не толкова сериозна, че да причини необратими тъканни трофични нарушения. Въпреки че с течение на времето не може да се изключи, че те все пак ще се появят, защото ако не се премахне възпалението в съдовите тъкани, е трудно да се избегне разрушаването на структурите, отговорни за движението на кръвта през вените.
Ако по някаква причина тромбът не се разтвори дълго време, блокирайки кръвния поток и причинявайки хемодинамични нарушения, страдат както самият съд, така и органите, които той подхранва. Обикновено лизисът на тромба започва няколко месеца след образуването му. Това се случва на фона на възпалителен процес във венозните стени и колкото по-дълго продължава възпалението, толкова по-висок е рискът от образуване на фиброзна тъкан.
В този случай се наблюдава свръхрастеж на съединителна тъкан, разрушаване на близките клапи на главните вени, които са разпределени по протежение на съдовете и работят на принципа на помпа, насочвайки кръвта към сърцето, и сериозно, необратимо нарушаване на кръвообращението в тях.
Факт е, че възпалителният процес оставя своя отпечатък върху състоянието на стените и клапите на вените на долните крайници. Клапите постепенно, в продължение на няколко месеца или години, се разрушават паралелно с промените в тромба. Разрушаването на клапите води до повишаване на кръвното налягане в съдовете, те препълват и склерозираните венозни стени, отслабени от възпалителния процес, не могат да издържат на такова налягане и се разтягат. В дълбоките венозни съдове се получава застой на кръвта.
Обикновено кръвният поток в долните крайници е насочен отдолу нагоре, като кръвта постъпва в дълбоките съдове от повърхностните, а не обратно. Когато клапният апарат на дълбоките вени е увреден и тези съдове препълнят, в процеса се включват и перфориращите вени, които могат да се считат за преходи между повърхностните и дълбоките венозни съдове. Перфориращите вени вече не могат да задържат кръвното налягане в дълбоките вени и позволяват то да тече в обратна посока.
Неуспехът на главните вени и невъзможността за ефективно изпомпване на кръвта води до изливане на кръв в малки съдове, които не са предназначени за такова силно налягане, и също така се преразтягат. Това явление се нарича разширени вени, което в този случай е вторично на посттравматичния флуиден синдром (ПТФС).
Всички вени на долните крайници са въвлечени в патологичния процес, което причинява сериозни хемодинамични нарушения, а заедно с тях и жизненоважните процеси на околните тъкани. В края на краищата, те получават хранителни вещества и кислород с кръвния поток, но ако кръвта застоява, тя не се обогатява с полезни вещества и кислород. Меките тъкани, в които метаболизмът е нарушен, започват да страдат първи.
Тежката венозна недостатъчност причинява подуване на краката и образуване на дълготрайни незарастващи трофични язви по кожата на долните крайници. Подуването на краката се причинява от повишено налягане в кръвоносните съдове, в резултат на което течната част на кръвта частично изтича в околните тъкани. Това води до намаляване на обема на кръвта, оставаща в съдовете, а самото подуване предотвратява освобождаването и проникването на хранителни вещества от кръвта в дълбоките слоеве на меките тъкани. Това води до образуване на язви по кожата, а в тежки случаи - до гангренозни промени в по-дълбоките структури.
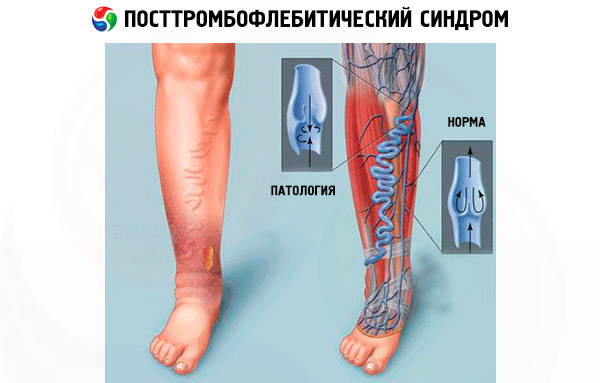
Кръвното налягане в съдовете на долните крайници достига своя максимум, когато човек стои прав. Не е изненадващо, че дори при кратък период на стоене, пациентите с посттравматична флутиказонова дисфункция (ПТФС) изпитват силно подуване на краката и усещане за болезнена тежест в тях.
Тъй като виновникът за случващото се се счита за тромб, би било полезно да се споменат факторите, които могат да доведат до образуването му. Сред често срещаните причини за образуване на кръвни съсиреци в кръвоносните съдове можем да подчертаем:
- заболявания, които водят до повишен вискозитет на кръвта, включително тежки патологии на сърцето и белите дробове,
- хирургични операции, по време на които се увреждат кръвоносните съдове,
- дългосрочно обездвижване, причиняващо застой на кръвта и възпалителни процеси в съдовете,
- увреждане на вътрешните стени на кръвоносните съдове от патогени или химикали, включително лекарства,
- различни наранявания на крайниците.
Наднорменото тегло, диабетът, ракът на таза, хормоналните лекарства (кортикостероиди, контрацептиви), бременността и раждането оказват отрицателно влияние върху състоянието на вените на долните крайници. Тези фактори сами по себе си не причиняват посттромбофлебитен синдром, но могат да причинят венозни заболявания и тромбози, които понякога се превръщат в усложнение на посттромбофлебитния синдром.
Симптоми посттромботичен синдром
Някои автори наричат посттромбофлебитния синдром (ПТФС) заболяване, тъй като симптомите, характерни за този синдром, са проява на венозна недостатъчност, която води до сериозни здравословни проблеми. Неслучайно посттромбофлебитният синдром се нарича труднолечима патология, тъй като се характеризира с хроничен ход с прогресия на симптомите.
Първите признаци на ПТФС могат да се считат за следните прояви, на които си струва да се обърне внимание, без да се чака появата на по-характерни симптоми:
- появата върху кожата на краката на полупрозрачна мрежа от капиляри, паяжиновидни вени или малки удебелявания под формата на туберкули, които се образуват по протежение на вените (според различни източници, вторични разширени вени на повърхностните вени се наблюдават при 25-60% от пациентите с посттромбофлебитичен синдром),
- тежко, дългосрочно, персистиращо подуване на тъканите на долните крайници, което не е свързано с бъбречно заболяване (този симптом е типичен за всички пациенти, въпреки че тежестта му може да варира),
- усещане за уморени крака и тежест в тях дори при леки натоварвания (например, човек е трябвало да стои на опашка 10-15 минути),
- епизоди на крампи на краката, които не са свързани с престой в студена вода (най-често се появяват през нощта, нарушавайки съня на пациентите),
- нарушена чувствителност на тъканите на долните крайници,
- появата на усещане за треперене на краката в резултат на продължително стоене или ходене.
Малко по-късно се появяват болка и усещане за разтягане в краката, с които може да се справи само чрез повдигане на крайника над хоризонта, като по този начин се осигурява оттокът на кръвта. Пациентите се опитват да легнат или поне да седнат и да придадат на болния крайник хоризонтално положение, намалявайки кръвното налягане в съдовете. В този случай те изпитват забележимо облекчение.
Трябва да се отбележи, че появата на първите симптоми на посттравматична терапевтична болест (ПТФС) не показва началото на заболяването. Венозната недостатъчност е прогресивна патология, която започва в момента на лизис на тромба, но първите ѝ признаци могат да се наблюдават едва след няколко месеца, а най-често след 5-6 години. Така, през първата година след остър пристъп на съдова тромбоза, появата на симптоми на ПТФС се отбелязва само от 10-12% от пациентите. Тази цифра постоянно се увеличава с приближаването на шестгодишната граница.
Основният симптом на посттромбофлебитния синдром е изразеното подуване на пищяла. Защо страда пищялът? Кръвният поток във вените протича отдолу нагоре и независимо къде тромбът блокира съда, в областта под тромба ще се наблюдава задръстване. Това е пищялът, областта на мускула на гастрокнемиуса и глезена.
В резултат на повишеното кръвно налягане, в мускулите се натрупва течност, която просто няма къде да отиде, докато не се възстанови луменът на засегнатия съд. Ситуацията се усложнява от произтичащото от това нарушаване на лимфния поток, характерно за венозната недостатъчност. Поради необходимостта от отстраняване на големи обеми течност, се получава компенсаторно разширяване на лимфните съдове, което се отразява негативно на техния тонус, влошава функционирането на клапите и причинява недостатъчност на лимфната система.
Синдромът на отока при посттравматична фокална дистрофия (ПТФС) е широко разпространен и персистиращ. След няколко месеца на мястото на оточните меки тъкани на пищяла и глезена се образува плътна, нееластична фиброзна тъкан, която притиска нервните влакна и кръвоносните съдове, като по този начин усложнява ситуацията, причинявайки нарушения в чувствителността на краката и болка.
Най-честото място на подуване е долната част на крака: пищялът и глезена, но в някои случаи, ако тромбът е високо разположен (засегнати са илиачните или бедрените вени), подуване може да се наблюдава и в долната част на бедрото и коляното. С течение на времето тежестта на отока може да намалее донякъде, но не изчезва напълно.
Отокът при посттромбофлебитен синдром има забележимо сходство със същия симптом при разширени вени на краката. Тежестта на отока е по-силна вечер, което причинява известни трудности при обуване на обувки и закопчаване на циповете на ботушите. Десният крак обикновено страда по-малко от левия.
Поради подуване на меките тъкани през деня, до вечерта можете да видите ивици и вдлъбнатини по кожата от компресията на ластика на чорапи и тесни обувки.
Сутрин подуването на засегнатия крак е по-малко, но дори след нощна почивка чувството за уморени крака и тежест в тях не отшумява. Пациентът може да бъде измъчван от лека или интензивна, тъпчеща болка в крайника, която донякъде намалява при движение. Има желание за разтягане на крака в стъпалото, но могат да се появят крампи. Крампи могат да се появят и при преумора на засегнатия крайник, когато пациентът трябва да стои прав или да ходи дълго време.
Болката, свързана с посттравматичния синдром на пломбите (ПТФС), не е остра, което обаче не я прави по-малко мъчителна. Тя е тъпа, съпроводена с чувство на раздуване поради преливане на кръвоносните съдове и подуване на меките тъкани. Само с повдигане на крака над хоризонта може да се почувства облекчение, но това е само временно решение на проблема с болката.
Но наличието на болка, за разлика от отоковия синдром, не е задължително за ПТФС. Някои пациенти усещат болка само при натиск върху тъканите на болния крак в областта на мускулите на прасеца или вътрешния ръб на подметката.
С по-нататъшно прогресиране на венозната недостатъчност, по вътрешната страна на глезените и пищялите започват да се появяват дългосрочни незарастващи рани - трофични язви. Този симптом се наблюдава при всеки стотен пациент с посттромбофлебитичен синдром. Но такива рани не се появяват внезапно. Има някои признаци, които предхождат язвения процес:
- Появата на хиперпигментационни зони в долната част на пищяла и областта на глезена, обгръщащи крака в своеобразен пръстен. Кожата може да придобие ярко розов или червеникав оттенък, което се обяснява с проникването на червени кръвни клетки от засегнатите вени в подкожния слой.
- Впоследствие кожата в тази област променя цвета си, ставайки по-тъмна с кафяв оттенък.
- Тактилните характеристики на меките тъкани също се променят. Кожата и мускулите стават по-плътни, по тялото могат да се появят области на дерматит и мокрещи екзематозни лезии, както и да се появи сърбеж по кожата.
- Ако се задълбочите, можете да видите наличието на възпалителни огнища както в повърхностните, така и в дълбоките тъкани на долните крайници.
- Поради хронични нарушения на кръвообращението, меките тъкани атрофират и променят цвета си на белезникав.
- В последния етап на ПТФС се образуват специфични рани на мястото на локализация на дегенеративни промени в мускулната тъкан и подкожната тъкан, от които постоянно се отделя ексудат.
Струва си да се отбележи, че посттромбофлебитният синдром може да прогресира по различен начин при различните хора. При някои пациенти симптомите се появяват бързо и в пълен размер, докато други може дори да не подозират за заболяването.
Форми
Посттромбофлебитният синдром може да се прояви в различни форми. Най-често срещани са едематозните и едематозно-варикозните варианти на патологията. В първия случай основният симптом е силно подуване на крайниците, във втория - прояви на разширени вени, характеризиращи се с подуване на тъканите, което се засилва вечер, поява на съдови мрежи по тялото и уплътнения по протежение на дълбоките вени.
Според световноизвестната класификация, разработена от учените Г. Х. Прат и М. И. Кузин в средата на шейсетте години на миналия век, съществуват 4 вида посттромбофлебитичен синдром, патология, която е отдалечена последица от остра венозна тромбоза:
- Оток-болка. Основните му прояви са подуване на краката, чувство на тежест, раздуване и болка в краката, особено ако човек трябва да стои прав или да ходи дълго време, крампи в долните крайници.
- Варикозни вени. Синдромът на оток в този случай е по-слабо изразен, но симптомите на вторични разширени вени са очевидни.
- Смесен. Характеризира се с комбинация от симптоми на предишни форми на заболяването.
- Улцерозен. Най-рядко срещаният вид ПТФС, който се характеризира с появата на трофични язви по краката.
Както вече казахме, посттравматичното стресово разстройство (ПТСР) е прогресиращо заболяване, което преминава през 3 основни етапа в своето развитие:
- Етап 1 – синдром на тежки крака, когато преобладават симптоми като подуване на засегнатия крайник в края на деня, болка в него, чувство на раздуване и умора при най-малкото натоварване.
- Етап 2 – дегенеративни промени в тъканите, причинени от трофични нарушения: синдром на широко разпространен постоянен оток, уплътняване на тъканите, промяна в цвета на кожата, поява на екзематозни и възпалителни огнища.
- Етап 3 – образуване на трофични язви.
Съществува и друга класификация от 1972 г., чийто автор е съветският хирург В. С. Савелиев. Според нея посттромбофлебитният синдром се разделя на следните видове и форми:
- По локализация на засегнатата област:
- феморопоплитеална или долна форма (подуването е локализирано главно в областта на пищяла и глезена),
- илиофеморална или средна форма (отокът може да засегне дисталната част на бедрото, областта на коляното, пищяла)
- горна форма (засегната е долната куха вена, може да се подуе целият крайник).
- По размер на засегнатата област:
- обща форма,
- локализирана форма.
- По форма (симптоми):
- едематозен,
- едематозна варикоза.
В. С. Савелиев идентифицира следните етапи на посттромбофобния синдром:
- етап на компенсация,
- етап на декомпенсация без проява на трофични нарушения,
- етап на декомпенсация с нарушаване на тъканния трофизъм и поява на язви.
Според класификацията, разработена от руските учени Л. И. Клионер и В. И. Русин през 1980 г., посттромбофлебитният синдром се разделя на:
- по локализация на засегнатата вена:
- долна куха вена (нейният ствол и сегменти),
- илиачна вена,
- илиофеморални съдове,
- бедрените сегменти на венозните съдове.
- според състоянието на проходимостта на съда:
- облитерация или пълно запушване на вените,
- реканализация (частично или пълно възстановяване на проходимостта на венозните съдове).
- по степен на нарушение на кръвния поток:
- компенсирана форма
- субкомпенсирана форма
- декомпенсирана форма на ПТФС.
Тъй като ПТФС е клинична проява на хронична венозна недостатъчност, лекарите често използват международната класификация на ХВН според системата CEAP, разработена през 1994 г. Според нея могат да се разглеждат следните степени на венозна недостатъчност:
- характеризира се с пълна липса на симптоми на заболяването, открити по време на физически преглед или палпация,
- появата на паяжиновидни вени (телангиектазия) и полупрозрачни съдове с диаметър до 3 мм под формата на тъмни ивици или мрежа,
- разширени вени (поява на тъмни, сравнително меки възли и изпъкнали вени),
- оток (изтичане на вода и електролити от болните съдове в околните тъкани),
- появата на кожни симптоми, съответстващи на венозни патологии:
- промяна в цвета на кожата към кафяв и черен, причинена от изтичане и разрушаване на червените кръвни клетки, освобождавайки хемоглобин, което причинява тъмния цвят на кожата,
- уплътняване на меките тъкани, причинено от кислороден глад и активиране на левкоцитите (липодерматосклероза),
- появата на възпалителни огнища с екзематозни обриви и ерозивен процес, провокирани от забавяне на кръвния поток и активиране на възпалителни медиатори.
- появата на трофична язва на фона на съществуващи кожни симптоми, която впоследствие заздравява,
- тежки нарушения в тъканния трофизъм, които провокират появата на дългосрочни незарастващи трофични язви.
В рамките на тази система има и скала, според която пациентът може да получи инвалидност:
- 0 – няма симптоми на заболяването,
- 1 – съществуващите симптоми позволяват на пациента да остане трудоспособен без специални поддържащи мерки,
- 2 – проявите на заболяването не пречат на човек да работи на пълен работен ден при наличие на поддържащи мерки,
- 3 – поддържащите мерки и продължаващата терапия не позволяват на пациента да работи пълноценно, той е признат за недееспособен.
Усложнения и последствия
Посттромбофлебитният синдром е прогресираща хронична патология, която в повечето случаи се счита за усложнение на съществуващи венозни заболявания с възпалително-дегенеративен характер. Трябва да се каже, че ПТФС не е толкова опасно усложнение, колкото отделянето и миграцията на тромб при остра тромбоза на вените на долните крайници. Синдромът има доста тежко протичане и неприятна клинична картина, но сам по себе си не причинява смъртта на пациента, въпреки че значително усложнява живота му.
Невъзможно е напълно да се отървем от посттравматичния фиброзален синдром (ПТФС). Ефективната терапия и корекцията на начина на живот само ще ограничат прогресията на трофичните нарушения. Дългосрочният оток причинява нарушения на лимфния поток и образуване на лимфедем, който представлява тежко подуване на тъканите на краката, причинено от застой в лимфната система. В този случай крайникът значително се увеличава по размер, става плътен, мобилността му е нарушена, което в крайна сметка може да доведе до инвалидност.
Образуването на лимфедем е свързано и с трофични нарушения в меките тъкани. Атрофията на меките тъкани води до намаляване на техния тонус, нарушаване на чувствителността на крайника и следователно до ограничаване на двигателната активност, което причинява частична или пълна загуба на работоспособност.
С течение на времето по тялото могат да се появят язви, които мокрят и не искат да заздравеят, тъй като способността за регенериране на тъканите вече е забележимо намалена. И всяка отворена рана може да се счита за рисков фактор за развитието на инфекциозен процес. Въвеждането на инфекция, прах, мръсотия в раната е изпълнено с отравяне на кръвта или развитие на гнойно-некротичен процес (гангрена). Човек може просто да загуби крайник, ако животът му зависи от това.
Във всеки случай, прогресията на посттравматична фиброза (ПТСР), независимо от формата на синдрома, в крайна сметка води до инвалидност. Колко скоро ще се случи това зависи от предприетите мерки за забавяне на развитието на заболяването. Много е важно да се разбере, че венозната недостатъчност не е само козметичен дефект под формата на подуване на крайника и подути вени по него. Това е сериозен проблем, който влияе върху качеството на живот на пациента и неговите професионални възможности, което е важно за хората в трудоспособна възраст. И въпреки че процесът е необратим, винаги има възможност да се спре и да се забави настъпването на инвалидността.
Диагностика посттромботичен синдром
Посттромбофлебитният синдром е симптомен комплекс, който съответства на различни етапи на развитие на венозна недостатъчност, която може да се развие поради различни причини. Много е важно флебологът да установи тези причини и да се опита да намали тежестта на симптомите, които имат такова негативно въздействие върху живота на пациентите, чрез предписано лечение.
Клиничната картина на заболяването, т.е. симптомите, разкрити по време на физически преглед, палпация и разпит на пациента, помагат за поставяне на предварителна диагноза. В много случаи обаче пациентите не се оплакват от нищо и не могат да си спомнят епизод на остра тромбоза на съдовете на долните крайници. Ако говорим за запушване на големи съдове, тогава може да се появи силна болка, тежест и усещане за раздуване в крака, оток на тъканите, повишена телесна температура, втрисане. Но тромбозата на малките вени може да не се прояви по никакъв начин, така че човек може дори да не си спомня подобно събитие, което има толкова неприятни последици.
Предписаните в този случай изследвания (общ кръвен тест и коагулограма) могат само да регистрират факта на възпаление и повишено съсирване на кръвта, което е предразполагащ фактор за образуването на кръвни съсиреци. Въз основа на това лекарят може да предположи една от патологиите: тромбофлебит, разширени вени, съдова тромбоза или тяхното усложнение - посттромбофлебитна болест.
Ако пациентът преди това е търсил помощ за съдови заболявания, за лекаря е по-лесно да предположи развитието на посттравматичен синдром на разширените вени (ПТФС). Но при първото посещение не е толкова лесно да се разберат причините за неприятните симптоми, които са подобни при описаните по-горе патологии. И тук на помощ идва инструменталната диагностика, която помага да се оцени проходимостта на съдовете, да се открият огнища на разширени вени и да се направят заключения за наличието на трофично увреждане на тъканите, скрити от погледа.
Преди това венозните патологии са били диагностицирани с помощта на тестове. Това може да бъде „марш тестът“ на Делбе-Пертес, при който кракът на пациента е бил завързан с турникет в областта на бедрото и е бил помолен да марширува 3-5 минути. Спирането и подуването на подкожните съдове са били използвани, за да се прецени колко проходими са дълбоките вени. Този тест обаче е давал много погрешни резултати, така че неговата релевантност е била поставена под въпрос.
Тестът на Прат № 1 също се използва за оценка на състоянието на дълбоките съдове. За провеждането му се измерва обиколката на пищяла на пациента в центъра му. След това кракът се превързва плътно с еластична превръзка в легнало положение, за да се създаде компресия на подкожните съдове. След като пациентът се изправи и се движи активно в продължение на 10 минути, го молят да говори за чувствата си и визуално да оцени обема на пищяла. Бързата умора и болката в областта на мускулите на прасеца, както и увеличаването на обиколката на пищяла, която се измерва с метър, ще показват патология на дълбоките вени.
Функционирането и състоянието на клапите на перфориращите вени могат да бъдат оценени чрез извършване на тест № 2 на Прат с помощта на гумена превръзка и турникет, тест на Шейнис с три турникета и модифицирана версия на този тест, разработена от Талман. Тестовете на Троянов и Гакенбрух се използват за оценка на състоянието на повърхностните вени.
Тези изследвания предоставят достатъчно информация на лекаря при липса на възможност за провеждане на инструментални изследвания. Вярно е, че днес повечето лечебни заведения са оборудвани с необходимото оборудване и това не е само ултразвуково оборудване (УЗ). Трябва да се каже, че информативното съдържание и точността на резултатите от инструменталните методи на изследване са много по-високи от тези на изброените диагностични тестове.
В днешно време точната диагностика на венозните заболявания се извършва чрез ултразвуково дуплексно сканиране (УДСК). Този метод може да диагностицира както наличието на тромб в дълбоките вени, така и стесняването на лумена на съдовете поради натрупването на тромботични маси там или пролиферацията на съединителната тъкан по време на лизиса на тромба. Информацията, показана на компютърния монитор, позволява на лекаря да оцени тежестта на патологията, т.е. доколко тромботичните маси блокират кръвния поток.
Не по-малко актуален при посттромбофлебитния синдром е методът за диагностициране на заболявания на вените на долните съдове като доплерографията (УЗГД). Това изследване позволява да се оцени равномерността на кръвния поток, да се установи причината за неговото нарушение, да се оцени жизнеспособността на венозните клапи и компенсаторните възможности на съдовото легло. Обикновено лекарят трябва да вижда гладки стени на вените без чужди включвания вътре в съдовете, а клапите трябва ритмично да осцилират в такт с дишането.
Цветното доплерово картографиране стана особено популярно при ПТФС, с помощта на което се откриват области с липсващ кръвен поток поради запушване на вените от тромботични маси. На мястото на локализация на тромба могат да се открият множество байпасни пътища на кръвен поток (коларали). Такъв кръвен поток под зоната на оклузия не реагира на дихателните движения. Над запушената вена устройството не получава отразен сигнал.
Функционалната динамична флебография (един от методите за оценка на състоянието на съдовете) с контраст при ПТФС се извършва много по-рядко. С нейна помощ е възможно да се открият неравности в контурите на венозните съдове, обратен кръвен поток от дълбоки към повърхностни вени през разширени перфориращи вени и наличие на колатерали. Когато пациентът изпълнява определени упражнения, е възможно да се забележи забавяне на отстраняването на контраста от венозните съдове и липса на контраст в областта на венозната оклузия.
Диагностични методи като компютърна и магнитно-резонансна венография също позволяват да се определи съдова оклузия. Те обаче не предоставят информация за динамичното състояние на венозната система.
Допълнителен диагностичен метод за венозни патологии е флебоманометрията, която позволява измерване на интравенозно налягане. А чрез радионуклидна флебография се определя характерът и посоката на кръвния поток не само в долните крайници, но и в цялата венозна система.
Диференциална диагноза
Диференциалната диагностика при посттромбофлебитен синдром позволява диференцирането на посттромбофлебитния синдром (ПТФС) от заболявания с подобен симптомен комплекс. Много е важно да се разбере с какво си има работа лекарят: разширени вени, причинени от наследственост или начин на живот на пациента, или вторични разширени вени, типични за посттромботично заболяване. ПТФС се развива като следствие от венозна тромбоза, което може да е посочено в анамнезата. Или това ще се докаже от моменти като "разпръснатия" характер на разширените вени, типичен за повечето пациенти, високата тежест на трофичните нарушения, дискомфорта в краката при носене на еластични чорапи, чорапогащи, високи чорапи, поставяне на еластична превръзка - в случаите, когато има компресия на повърхностни вени.
Острата венозна тромбоза, която също е подобна по симптоми на посттромбофлебитна тромбоза (ПТФ), се характеризира с интензивна притискаща болка в краката, която потапя пациента в ступор. Освен това, острия период на заболяването продължава не повече от 2 седмици, след което симптомите отшумяват, без да водят до появата на трофични промени. А след няколко месеца и години човек може отново да изпита неприятни усещания в краката, което може да показва развитието на посттромбофлебитичен синдром.
Увеличен обем на долните крайници може да се наблюдава и при вродени антриофенозни фистули. Но в този случай краката могат да се увеличат и по дължина, по тях се наблюдават множество прояви на разширени вени, прекомерен растеж на космите и безформени тъмни петна, разпръснати в различни порядки.
Пациенти със сърдечна и бъбречна недостатъчност също могат да се оплакват от изразено подуване на краката. В този случай обаче говорим само за подуване и няма болезнени усещания, както и трофични промени. Освен това, при ПТФС най-често страда единият крак, където се е образувал тромб, докато при сърдечна или бъбречна недостатъчност подуване се наблюдава едновременно и на двата крайника.
Друга двойка съдови патологии, които имат същите симптоми като посттравматичния флутиказон (ПТФС), са облитериращ ендартериит и атеросклероза на съдовете на долните крайници. В този случай обаче говорим за увреждане не на венозни съдове, а на големи и малки периферни артериални съдове, което може да се забележи по време на инструментална диагностика.
Лечение посттромботичен синдром
Прочетете повече за лечението в тези статии:
Традиционна медицина и лечение на посттромбофлебитен синдром с помощта на лекарства и хирургия.
Предотвратяване
Както виждаме, лечението на посттромбофлебитния синдром е неблагодарна задача. Вероятно много пациенти на съдови хирурзи ще се съгласят с твърдението, че би било по-лесно да се предотврати заболяването, отколкото сега да се справяме с неговите последици. Но превенцията на посттромбофлебитния синдром се състои в предотвратяване на епизоди на остра венозна тромбоза, което всъщност е по-скоро като изискванията за здравословен начин на живот.
Основните правила за предотвратяване на съдова тромбоза и нейните усложнения са следните:
- Въздържане от лоши навици, било то пиене на алкохол, тютюнопушене или хранителни разстройства. Алкохолизмът и тютюнопушенето имат токсичен ефект върху организма, което не може да не се отрази на качеството на кръвта и състоянието на съдовете. А преяждането причинява наднормено тегло и повишено натоварване на долните крайници и всички техни структури (съдове, кости, хрущяли, мускули и др.).
- Предпочитание за балансирана диета. Диетата на човек трябва да съдържа голям брой продукти с високо съдържание на витамини, минерали, аминокиселини, биофлавоноиди - всички онези вещества, които участват в изграждането на живите клетки и техните жизнени процеси. Но броят на ястията, богати на мазнини и въглехидрати, трябва да бъде ограничен, особено ако човек вече е с наднормено тегло или има диабет.
- През пролетта и зимата, когато тялото ни не получава достатъчно хранителни вещества от храната, е необходимо да му помогнем да поддържа функциите си, като приемаме витаминни и минерални комплекси от аптеката.
- Важно е да обърнете внимание на режима си на пиене. Недостатъчният прием на течности често води до повишен вискозитет на кръвта. Лекарите препоръчват да се пият поне 2 литра вода на ден, включително течности, съдържащи се в напитки, първи ястия и сокове.
В случай на проблеми със стомашно-чревния тракт, придружени от диария и повръщане, е необходимо да се проведе дехидратационна терапия, която ще предотврати сгъстяването на кръвта и образуването на кръвни съсиреци.
- Хиподинамията е най-добрият приятел на всякакви застояли явления, включително венозната недостатъчност. Заседналият начин на живот и заседналата работа водят до забавяне на клетъчния метаболизъм. Оттук идват наднорменото тегло, метаболитните нарушения, отслабването на кръвоносните съдове и др.
В допълнение към ежедневния набор от физически упражнения, трябва да включите в живота си разходки на чист въздух, колоездене, плуване и йога.
Когато работите на компютър или извършвате друга заседнала работа, е задължително да правите почивки, по време на които се препоръчва да почуквате с пети по пода, да ходите на пръсти, да се търкаляте от пета на пръст, да повдигате коленете си и др.
- Ако имате нарушения в кръвосъсирването, е важно да приемате антикоагуланти, както е предписано от лекаря, и да лекувате начални венозни заболявания, без да чакате те да започнат да се проявяват с всякакви усложнения.
Няма смисъл посттромбофлебитният синдром да се разглежда като самостоятелно заболяване, защото той не се проявява самостоятелно, а е следствие от остра съдова тромбоза. Но тромбозата не е нищо повече от следствие от нездравословния начин на живот на човек. Патология, чието възникване в повечето случаи е могло да бъде избегнато. Но в живота си най-често обръщаме внимание на здравето си само когато се появят симптоми на заболяването и превенцията става несъществена, отстъпвайки място на лечебните процедури.
Прогноза
Въпреки многото съществуващи методи за консервативно и хирургично лечение на посттромбофлебитния синдром, използването на различни нетрадиционни методи за терапия на тази патология, прогнозата на заболяването все още остава неблагоприятна. Дори ефективните хирургични методи на лечение дават добри резултати само ако пациентът е млад и заболяването не е напреднало. При разрушаване на венозния клапен апарат има малка надежда за положителен резултат, тъй като клапните протези са все още в етап на разработка.
ПТФС е прогресиращо венозно заболяване и единственото, което може да се постигне днес, е дългосрочна ремисия, която е възможна, ако процесът на разрушаване на венозните съдове и техните клапи може да се забави. В този случай стабилна ремисия е постижима само ако пациентът последователно и редовно спазва всички указания и препоръки на лекаря.
Дори ако неприятните симптоми на посттромбофлебитния синдром са изчезнали и пациентът е почувствал забележимо облекчение, все още е твърде рано да се спре лечението. В крайна сметка рискът от повторна съдова тромбоза все още остава и за да се предотврати рецидив на заболяването, пациентите ще трябва да приемат антикоагуланти за определен период от време, които помагат за разреждане на кръвта и предотвратяват агрегацията на тромбоцитите.
Продължителността на антикоагулантната терапия може да варира в зависимост от стадия на заболяването и причините, които го предизвикват. Колко дълго пациентът ще трябва да приема горепосочените лекарства и колко често ще е необходимо да се повтаря курсът на лечение се определя от лекуващия лекар, при когото пациентът ще бъде регистриран през целия си живот. Обикновено курсът на лечение отнема поне шест месеца, а в случай на повтаряща се тромбоза, антикоагулантите се предписват постоянно доживот. Ако не се предприемат мерки, заболяването ще прогресира и скоро човекът просто ще стане инвалид.
Най-лоша прогноза е за пациенти с трофични язви, тъй като дългосрочно незарастващи рани привличат бактериална инфекция, причинявайки гнойни процеси и тъканна некроза. В някои случаи се развива гангрена и кракът трябва да бъде ампутиран. Дори и да не се стигне до това, хроничният възпалителен процес в организма прави свои собствени корекции в здравето и благосъстоянието на човек, причинявайки нарушения в имунната система и развитие на алергии.


 [
[