Медицински експерт на статията
Нови публикации
Лечение на посттромботичния синдром
Последно прегледани: 08.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.

Въпреки факта, че такава патология като ПТФС, характеризираща се с необратимо разрушаване на клапния апарат на венозните съдове на долните крайници, не може да бъде излекувана с медикаменти, лекарите не се отказват. В крайна сметка, с помощта на ефективни лекарства, компресия и физиотерапия, лечебна терапия и корекция на начина на живот е възможно да се забави прогресията на заболяването, да се поддържа работоспособността и да се улесни животът на пациентите, които поради заболяването практически не могат да стоят на крака.
Лекарствена терапия
За лечение на посттромбофлебитен синдром лекарите предписват няколко вида лекарства, които могат да укрепят венозните стени и да ги предпазят от негативните ефекти на увреждащите фактори, да възстановят микроциркулацията на кръвта, да елиминират възпалителния процес вътре в съдовете и да намалят болката, да предотвратят образуването на кръвни съсиреци (тромби). Чрез лекарствена терапия е възможно да се възстанови лимфният дренаж и да се предотврати проникването на активирани лимфоцити от кръвта в меките тъкани.
На пациентите се предписва курс на лечение с парентерални (прилагани чрез инжектиране или капково), перорални (за перорално приложение) и локални средства. Обичайната продължителност на курса на лечение е най-малко 2 месеца.
Тъй като причината за посттромбофлебитния синдром се счита за образувания тромб и промените, които настъпват с него впоследствие, на преден план излизат лекарства, които помагат за предотвратяване на процеса на образуване на тромби: антитромбоцитни средства и антикоагуланти. Първите намаляват възможността за адхезия на тромбоцитите, а вторите подобряват кръвния поток чрез намаляване на вискозитета на кръвта, което също е превенция на образуването на тромби.
Антитромбоцитните средства включват: ацетилсалицилова киселина, тиклопидин, клопидогрел, пентоксифилин, аспигрел и др.
Сред антикоагулантите, използвани за предотвратяване на дълбока венозна тромбоза, могат да се разграничат следните: Варфарин, Хепарин, Фениндион, Далтепарин, Сулодексид, Надропарин и др.
Но самото предотвратяване на тромби няма да помогне. То помага за възстановяване на кръвния поток по време на реканализация на съдовете, но няма ефект върху състоянието на венозните стени и клапи.
Съществуват редица лекарства, които могат да подобрят състоянието на венозните стени и клапи, да повишат съдовия тонус, като по този начин нормализират микроциркулацията на кръвта и лимфната дренажна функция. Такива лекарства се наричат флеботоници. Списъкът с такива ефективни лекарства за ПТФС включва: Детралекс, Рутозид, Вазокет, Ендотелон, Антистакс, Троксевазин, Флебодия.
При вторични разширени вени е показано и използването на локални флеботоници под формата на мехлеми, кремове и тинктури. Това са същите "Троксевазин", "Венорутон", "Троксерутин", "Венотон".
Външни средства като Хепаринов мехлем, Лиотон, Венобене, Венорутон, Рутозид, Индовазин, които имат флеботоничен, противовъзпалителен и антитромботичен ефект, също могат да облекчат състоянието на пациенти с ПТФС. Това са локални средства с различни ефекти, а някои от гореспоменатите лекарства са комбинирани лекарства, които едновременно имат няколко благоприятни ефекта.
Така, „Венобене“ съдържа хепарин и декспантенол, което осигурява на лекарството антитромботично, противовъзпалително и регенеративно действие, т.е. подобрява микроциркулацията на кръвта в повърхностните съдове и метаболитните процеси в меките тъкани на мястото на приложение. „Индовазин“ съдържа противовъзпалителния и противооточен компонент индометацин, който също помага за облекчаване на болката, както и ангиопротектора и венотоника троксерутин, който, освен всичко друго, подобрява трофиката на меките тъкани в засегнатата област.
При посттромбофлебитен синдром се наблюдава хроничен възпалителен процес в съдовете. За борба с него на пациентите се предписват перорални НСПВС, които спомагат за намаляване на тежестта на възпалението и болката, причинена от него. Това могат да бъдат следните лекарства: Диклофенак, Ибупрофен, Нимесулид, Кетопрофен, Риопирин и др.
За борба с подуването на краката и венозната конгестия се предписват популярни диуретици като Фуроземид, Манитол и Лазикс. Въпреки че много лекари смятат, че подобно лечение е неефективно и дори опасно в този случай, тъй като принудителното отстраняване на течности от тялото прави кръвта по-вискозна, което е много нежелателно при съдови патологии. Освен това, естеството на подуването при венозна недостатъчност е малко по-различно, отколкото при заболявания, при които диуретиците активно се включват в режима на лечение (бъбречна, сърдечна и чернодробна недостатъчност).
Домашните флеболози, за разлика от европейските, които обикновено се ограничават до предписване на флеботоника и местни средства, се придържат към 3-етапен режим на лечение, използващ всички гореспоменати групи лекарства.
В етап 1, с продължителност 1-1,5 седмици, на пациентите се предписва инжекционна терапия с лекарства от категорията антитромбоцитни средства и нестероидни противовъзпалителни средства. Освен това се предписват антиоксиданти, част от които са витамини (например B6, E и др.). А при наличие на трофични язви се извършва бактериална култура и се предписва антибиотична терапия.
На етап 2, продължаващ 2-4 седмици, приемът на антитромбоцитни средства и антиоксиданти продължава (можете да преминете към перорални форми), но към тях се добавят флеботоници и лекарства, които подобряват регенеративните процеси в тъканите (репаранти), например инжекции със Солкосерил или Актовегин.
Флеботониците продължават на етап 3 от лечението, който продължава най-малко 6 седмици. Активно се използват и външни средства, които нормализират кръвния поток и метаболитните процеси в повърхностните тъкани. При поява на трофични нарушения, проявяващи се под формата на дерматит и екзематозни обриви, на пациентите могат да бъдат предписани допълнително антихистамини.
Физиотерапевтично лечение на разширени вени и посттравматична фокална дистрофия
Физиотерапията за посттромбофлебитичен синдром може да се предписва в различни периоди на лечение. В този случай различните методи на физическо въздействие преследват свои собствени цели:
- Вътретъканната лекарствена електрофореза с венотоници е насочена към подобряване състоянието на венозните стени, повишаване на техния тонус, устойчивост на повишено кръвно налягане,
- вакуумната терапия, предписана при вторични разширени вени и трофични язви, подобрява микроциркулацията и лимфния поток в засегнатите от заболяването области, намалява отока, спомага за почистването на раните от гной и ексудат, предотвратява разпространението на инфекцията и засилва регенеративните процеси,
- електрофорезата с протеолитични ензими се предписва при трофични язви и насърчава заздравяването на такива кожни лезии,
- лимфодренажният масаж стимулира оттока на лимфа, лекува лимфостаза и разширени вени, намалява отока на краката, причинен от натрупването на течност в междуклетъчното пространство,
- Нискочестотната магнитна терапия подобрява лимфния дренаж, спомага за намаляване на отока и болката, стимулира кръвообращението, докато високочестотната подобрява функционирането на вегетативната нервна система,
- електрофореза с лекарства, които предотвратяват фиброза (развитие на съединителна тъкан на мястото на резорбция на тромба) на венозната стена (например с трипсин),
- ултразвуковата терапия помага за намаляване на дозата на антибиотиците при лечение на трофични язви и предизвиква заздравяване на рани в рамките на една седмица,
- Лазерната терапия за разширени вени и посттравматична флуидна дисфункция (ПТФС) има противовъзпалителни, антиедематозни и аналгетични ефекти,
- Калната терапия се използва за облекчаване на подуване, болка и тежест в краката,
- дарсонвализацията се използва за стимулиране на лимфния дренаж, подобряване на метаболитните процеси в тъканите и ускоряване на регенеративните процеси,
- електрофорезата с антикоагуланти помага за намаляване на вискозитета на кръвта и подобряване на кръвния поток във венозната система,
- Инфрачервените сауни спомагат за укрепване на стените на кръвоносните съдове, облекчават болката и тежестта в краката, стимулират кръвообращението в съдовете на долните крайници,
- пулсиращата магнитна терапия, амплипулсната, диадинамичната терапия спомагат за повишаване на тонуса на венозната стена, укрепват съдовете, подобряват кръвния поток в тях,
- Кислородната терапия, кислородните и озоновите вани намаляват последствията от кислородния дефицит в тъканите, който възниква в резултат на нарушения на кръвообращението.
В случай на вторични разширени вени, причинени от посттромбофлебитичен синдром, лекарите могат да предпишат множество вани за крака: терпентинови, солни, радонови, сероводородни, кални и др. Изборът на физиотерапевтичен метод се определя от лекаря според тежестта и степента на венозното заболяване като допълнение към лекарствената терапия.
Компресионна терапия. На този метод за лечение на венозни заболявания при посттравматична терапевтична болест (ПТФС) и трофични язви се обръща специално внимание, тъй като дългогодишният опит в прилагането му показва забележителни резултати. Повече от 90% от пациентите, които са използвали този метод на лечение дълго време, отбелязват забележимо намаляване на неприятните симптоми. Многократната диагностика показва значително подобрение в състоянието на венозните съдове на краката. По-голямата част от пациентите с трофични язви отбелязват бързото и ефективно заздравяване, което е трудно да се постигне с други методи.
Компресионната терапия е включена в общата схема и се използва през целия период на лечение. Пациентът трябва постоянно да носи компресионни чорапи и чорапогащи, а ако не са налични, да превърже засегнатия крайник с еластична превръзка. Между другото, еластичната превръзка се счита за по-ефективна в началото на лечението, защото позволява да се регулира плътността на превръзката и нивото на компресия. Но когато състоянието на пациента се нормализира, е по-добре да се премине към специални компресионни чорапи.
Носенето на компресионен чорапогащник има положителен ефект върху вените на краката, предотвратявайки разтягането им под натиска на кръвта, осигурявайки им вид почивка по време на възстановяване, докато лекарствената терапия помага за укрепване и тонизиране на съдовите стени.
За съжаление, някои пациенти съобщават за известен дискомфорт, който влошава състоянието и качеството им на живот. На такива хора може да се препоръча да прибегнат до помощта на специални неразтегливи превръзки от немската компания Varolast, които регулират компресията в зависимост от това дали човекът е в покой или се движи активно. Корекцията на натиска върху съдовете помага да се избегне дискомфорт по време на носене на превръзката. Включването на цинкова паста в състава на превръзките позволява те да се използват за лечение на трофични язви, които зарастват по-бързо под въздействието на антисептик.
Ако посттромбофлебитният синдром е тежък с образуване на лимфедем и трофичните язви не заздравяват дълго време дори под въздействието на терапията, лекарите използват метода на пневматична интермитентна компресия, за която се използва специално устройство със специални въздушни маншети с регулируемо подаване на въздух. Това позволява последователно да се променя налягането в зависимост от нуждите на различните части на крайника. Процедурата е насочена към подобряване на венозния отток и е особено полезна за пациенти, които по различни причини не могат да приемат антикоагуланти.
Начин на живот на пациентите. Ефективността на терапията за посттравматичен флутиказон (ПТФС) до голяма степен зависи от желанието на пациента да се върне към пълноценен живот. И за да направите това, ще трябва да се откажете от някои лоши навици, може би да промените работата или професията си и да преразгледате диетата си.
Какви изисквания поставят лекарите към пациенти с посттромбофлебитичен синдром:
- Тъй като след стабилизиране на състоянието на пациента, лечението му се провежда амбулаторно, пациентът е регистриран при флеболог или съдов хирург и е задължен да се подлага на редовни медицински прегледи и предписани диагностични изследвания, чиято честота се определя индивидуално.
- Болките в краката изискват ограничаване на физическата активност, т.е. тежкият физически труд, носенето на тежки предмети и продължителното стоене са строго забранени за пациентите, тъй като всичко това създава голямо натоварване на венозните съдове на долните крайници.
- Изискването за промяна на трудовите дейности е свързано и с ограничаване на физическата активност, ако за да изпълнява професионалните си задължения, човек трябва да стои на крака дълго време, да работи в условия на високи или ниски температури, повишени вибрации или да носи тежки предмети.
- Вредните навици като тютюнопушене и пиене на алкохол оказват отрицателно въздействие върху състоянието на кръвоносните съдове, защото тютюневият дим и алкохолът в големи дози се считат за отрова за организма, причинявайки интоксикация и разрушаване на кръвоносната система. Понякога тези любими навици на мнозина се превръщат в една от причините за досадна болка в краката, което е доказателство за нездравословна съдова система. Ясно е, че човек, който се занимава с възстановяване на здравето си, ще трябва да се откаже от вредните зависимости.
- Хиподинамията никога не е допринасяла за възстановяване на здравето. Става въпрос само за ограничаване на физическата активност, но двигателната активност не само трябва да се поддържа, но и да се допълва с лечебни физически упражнения. Кога и в какъв обем ще бъдат предписани лечебни физически упражнения се определя от лекуващия лекар. А самите занятия трябва да се провеждат под ръководството на опитен треньор.
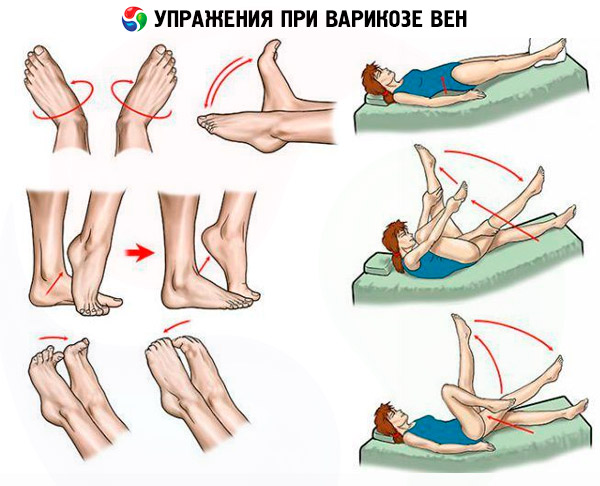
- Вече никой не се изненадва от факта, че качеството на храната ни влияе върху състоянието на кръвоносните ни съдове, защото в кръвния поток попадат както полезни, така и вредни вещества от нейния състав. Диетата на пациента трябва да бъде коригирана по такъв начин, че от нея да се отстранят продукти, които допринасят за повишаване на вискозитета на кръвта и могат да повлияят негативно на съдовите стени (например с високо съдържание на вреден холестерол или с химически добавки, които имат токсичен ефект върху организма).
Посттромбофлебитният синдром е заболяване, което не може да бъде напълно излекувано, но благосъстоянието на пациента зависи от изискванията на лекаря относно лечебните процедури и промените в начина на живот. И колкото по-дълго е възможно да се забави прогресията на заболяването, толкова по-дълго човек ще запази способността си да работи и да се грижи за себе си без външна помощ.
Ефективни лекарства
Лекарствената терапия не може да даде възстановяване на човек, но може да поддържа кръвоносните съдове в работно състояние за дълго време, като ги укрепва и спира разрушителните процеси, протичащи във вените и артериите. За да поддържат функционалността на венозната система, лекарите предписват лекарства от различни видове. Нека разгледаме някои от най-ефективните лекарства.
Нека започнем нашия преглед на лекарства с флеботоници, които повишават съдовия тонус и подобряват лимфния дренаж. Признатият лидер сред лекарствата в тази група е поливалентният флеботоник "Detralex", който се предлага под формата на таблетки и е предназначен за перорално приложение. Лекарството има изразен венотоничен и ангиопротективен ефект. Предотвратява венозната конгестия, повишава устойчивостта на вените към разтягане и намалява пропускливостта на малките съдове. Лекарството многократно е доказало своята ефективност при лечението на хронични венозни патологии на долните крайници.
В случай на венозна недостатъчност и лимфостаза, причинени от посттромбофлебитичен синдром, Detralex се предписва в доза от 1000 mg на ден, която трябва да се раздели на 2 приема. Първата доза се приема на обяд, втората - вечер. Приемайте таблетките по време на хранене.
Единственото противопоказание за употребата на лекарството, отбелязано в официалните инструкции, е свръхчувствителност към неговите компоненти. Лекарството може да се предписва на бременни жени само с разрешение от акушер-гинеколог. Експериментите не са разкрили отрицателен ефект на лекарството върху плода, но не са провеждани проучвания върху хора.
Честите странични ефекти по време на приема на лекарството включват реакции от стомашно-чревния тракт: гадене, повръщане, подуване на корема, диария. По-рядко се наблюдават замаяност, главоболие, влошаване на общото състояние, дерматологични прояви под формата на обриви по тялото и сърбеж.
"Рутозид" е ангиопротектор на гликозида кверцетин, който иначе се нарича рутин, така че ефектът на лекарството е подобен на ефектите от приема на витамин Р. Той намалява пропускливостта на малките съдове, укрепва венозните и артериалните стени, забавя агрегацията на червените кръвни клетки. При венозна недостатъчност и застойни процеси в лимфната система, характерни за посттромбофлебитния синдром, лекарството значително намалява болката и отока на меките тъкани, помага в борбата с трофичните нарушения и улцерозния процес.
Лекарството се предлага под формата на таблетки (форте) или капсули за вътрешна употреба и гел за локално лечение.
Таблетките и капсулите трябва да се приемат с храна. Капсулите обикновено се приемат 2-3 пъти дневно, а таблетките - 2 пъти (по една на прием) в продължение на поне 2 седмици. Но в случай на хронични венозни нарушения и лимфостаза, дозата може да се увеличи 2-3 пъти, така че няма нужда да се притеснявате от предозиране на лекарството. Най-добър ефект може да се постигне, ако едновременно приемате и аскорбинова киселина.
Гелът има охлаждащ ефект и помага в борбата с болката и отока, когато се прилага външно. Трябва да се нанася върху кожата и да се втрива с масажни движения два пъти дневно. Симптомите изчезват в рамките на 2-3 седмици. Лекарите обаче препоръчват лечението да продължи поне още 2 седмици, за да се затвърди резултатът.
Лекарството е противопоказано през първите три месеца от бременността (особено при перорални форми), както и при индивидуална чувствителност към неговите компоненти, проявяваща се под формата на алергични реакции. Страничните ефекти на лекарството се ограничават до реакции от стомашно-чревния тракт (тежест в стомаха, газове, нарушения на изпражненията), главоболие (понякога има оплаквания от усещания, подобни на горещи вълни по време на менопаузата), алергични реакции. Локалното лечение може да бъде съпроводено с кожно дразнене и обриви на мястото на приложение.
"Флебодия" е френски ангиопротектор на базата на биофлавоноиди със селективно действие. Той няма ефект върху тонуса на артериалните съдове. Действието му е насочено към повишаване на тонуса на малките венозни съдове (венули), което спомага за подобряване на венозния отток и лимфния дренаж. Лекарството има също умерен противовъзпалителен и антитромбоцитен ефект.
Лекарството се произвежда под формата на таблетки за перорално приложение с доза от 600 мг. Прониквайки от стомашно-чревния тракт в кръвта, то се концентрира главно в стените на големи и малки вени. Съдържанието на активното вещество в околните тъкани е много по-ниско.
Лекарството се предписва при симптоми, съответстващи на клиничната картина на посттромбофлебитния синдром, като тежест и болка в долните крайници, подуване на краката, трофични нарушения. Таблетките трябва да се приемат сутрин преди хранене, по 1 таблетка дневно. Курсът на лечение с лекарството е средно 2 месеца.
Лекарството не се предписва при свръхчувствителност към компонентите на лекарството. Най-често такива реакции възникват във връзка с червеното багрило (добавка E124), присъстващо в лекарството. По време на бременност приемът на лекарството не е забранен, но необходимостта и безопасността на приема му трябва да се обсъдят с лекар. Но при кърмене приемът на лекарството като цяло е нежелан.
Страничните ефекти на лекарството са подобни на тези на други венотоници: нарушения на храносмилателната система, главоболие, леки алергични реакции под формата на обриви и сърбеж по тялото.
„Индовазин“ е комбиниран продукт на базата на биофлавоноид с ангиопротективно действие троксерутин (активната съставка на популярното лекарство „Троксевазин“) и нестероиден противовъзпалителен компонент, наречен „индометацин“. Троксерутинът намалява капилярната пропускливост и повишава венозния тонус, има противовъзпалителен и антиедематозен ефект върху близките меки тъкани, подобрява клетъчното хранене. Индометацинът усилва ефекта на троксевазин, тъй като има изразен противовъзпалителен ефект, облекчава добре болката и отока на краката.
Лекарството се произвежда под формата на гел или мехлем и е предназначено за локално приложение на мястото на лезията. Лекарството лесно прониква дълбоко в тъканите и бързо облекчава болката и температурата на мястото на възпалението.
Лекарството е предназначено за лечение на пациенти над 14-годишна възраст. Трябва да се прилага върху кожата на болния крак 3-4 пъти дневно и нежно да се масажира. Ефективната доза се определя от дължината на лентата крем, изстискана от тубата. Средно тя трябва да бъде 4-5 см, но не повече от 20 см на ден.
Това комбинирано лекарство има малко повече противопоказания. В допълнение към свръхчувствителността към компонентите на лекарството и НСПВС, това включва бронхиална астма, бременност и кърмене. Външното средство не може да се прилага върху открити рани, така че употребата му е ограничена при трофични язви.
В повечето случаи Индовазин не предизвиква странични ефекти. Рядко има оплаквания за дразнещия ефект на лекарството, който се проявява под формата на усещане за парене и топлина по кожата, зачервяване на тъканите, поява на обрив и сърбеж по тях. При продължителна употреба, освен локални реакции, могат да се появят и системни: диспептични явления и леки нарушения в черния дроб, проявяващи се с повишаване на специфични ензими, астматични пристъпи, анафилактични реакции.
"Венотон" е билков препарат с венотоничен, противовъзпалителен и антиедемативен ефект. Предлага се под формата на балсам (тинктура), гел и капсули, чийто състав може леко да се различава, но всички те могат да се използват за лечение на посттромбофлебитен синдром.
Балсамът съдържа екстракти от семена на конски кестен и овес, плодове на софора и офика, листа от леска, жълтениче и сладка детелина. Благодарение на този състав, естественото лекарство намалява пропускливостта на капилярите, укрепва венозните стени и ги прави по-еластични, възстановява кръвоизливите на вените, намалява съсирването на кръвта, спомага за отстраняването на лошия холестерол от организма и ефективно се бори с възпаленията и отоците.
Гелът има подобен състав, който е допълнен с етерични масла (мента, лимон, хвойна), които помагат за ефективна борба с паяжинните вени по краката. Както и в тинктурата, основният компонент в нея е екстракт от конски кестен, който се използва като добро венотонично и антитромботично средство.
Капсулите "Венотон" имат напълно различен състав:
- екстракт от чесън, който подобрява кръвообращението, прочиства кръвоносните съдове и има антибактериален ефект върху цялото тяло,
- екстракт от елда, богат на такова здравословно съдово вещество като рутин, което укрепва артериалните и венозните съдове, предотвратява тяхната склероза, намалява капилярната пропускливост, намалява отока, причинен от лимфовенозна недостатъчност,
- Витамин С, който намалява вискозитета на кръвта и укрепва кръвоносните съдове, проявявайки изразен антиоксидантен ефект.
Балсамът е предназначен за системно лечение на разширени вени и посттравматична флутиказа (ПТФС), т.е. трябва да се приема през устата, като се разрежда 1 чаена лъжичка от препарата в 50-60 мл вода. Приемайте лекарството половин час преди хранене 3 или 4 пъти дневно, но не повече от 20 мл на ден. Курсът на лечение се състои от 20 дни, след което можете да направите десетдневна почивка и да повторите лечението.
Капсулите "Венотон" трябва да се приемат по време на хранене, по 1 брой 3 пъти дневно. Курсът на лечение е 21-28 дни, може да се повтаря 2-3 пъти годишно.
Гелът се използва за локално лечение на заболяването. Нанася се върху кожата на тънък слой 2 или 3 пъти дневно, след което се втрива с масажни движения. След нанасяне на продукта, носенето на компресионен чорапогащник или използването на еластични превръзки, които стягат повърхностните вени на болните крайници, дава добър ефект.
Противопоказания за употребата на лекарството във всякаква форма на освобождаване са свръхчувствителност към компонентите на лекарството, наличие на вътрешно кървене или предразположение към тях, тежка бъбречна дисфункция (особено при перорални форми), ангина пекторис, епилепсия. Лекарството не се използва по време на бременност и кърмене (дори при външни форми).
Капсулите "Венотон" са одобрени за употреба от 12-годишна възраст; тинктурата и гелът изобщо не се използват при лечението на деца.
Нанасянето на гела изисква известно внимание. Не може да се прилага върху повърхността на рани, но може да се прилага върху непокътната кожа около трофични язви, които могат да се появят при посттравматичен флутиказон. Също така не се препоръчва интензивно втриване на продукта в кожата. Движенията трябва да са меки и нетравматични.
Често срещан страничен ефект на различните форми на лекарството е възможността за развитие на алергични реакции с повишена чувствителност на организма към различни компоненти на комплексното билково лекарство. Когато лекарството се използва локално, всичко обикновено се ограничава до зачервяване на кожата, обриви и сърбеж, понякога пациентите отбелязват топлина и парене на мястото на приложение на гела. При перорално приложение е възможно и такова усложнение като оток на Куинке.
Приемът на тинктура и капсули може да бъде съпроводен и с болка зад гръдната кост отляво, учестен пулс (тахикардия), понижено кръвно налягане и неприятни усещания в стомашно-чревния тракт (гадене, диспепсия, киселини, диария).
Превишаването на дозите на пероралните форми на лекарството може да провокира появата на симптоми на предозиране, които се проявяват под формата на главоболие, стомашно-чревни нарушения (дори повръщане е възможно), замаяност и припадък, дихателни нарушения. Ако се появят такива симптоми, е необходимо незабавно да се промие стомахът и да се приеме достатъчен брой таблетки „Активен въглен“ (1 на всеки 10 кг тегло на жертвата) или друг сорбент.
Всички изброени лекарства, използвани в схемите за лечение на посттромбофлебитичен синдром, могат да бъдат закупени в аптека без рецепта. Но всички те изискват корекция на дозата в зависимост от съществуващата патология и нейната тежест, което е невъзможно без лекарско предписание. Самолечението в този случай може да не донесе очаквания резултат, а само да навреди, влошавайки и без това непривлекателната ситуация.
Хирургично лечение
Тъй като консервативното лечение на посттромбофлебитния синдром не позволява напълно да се отървем от заболяването, паралелно са разработени различни хирургични методи за лечение на тази сериозна патология. Хирургичното лечение на посттромботичното заболяване обаче е възможно само след възстановяване на кръвния поток в засегнатия дълбок съд, т.е. неговата реканализация. И в тази задача на преден план излизат медикаментите и физиотерапията. В крайна сметка, ако кръвният поток не се възстанови, операцията, която предполага потискане на байпасните (колатерални) пътища на кръвния поток, може да има отрицателен ефект върху благосъстоянието на пациента.
След като кръвообращението във венозната система на долните крайници се възстанови, лекарят може да предложи на пациента една от хирургичните опции, които са ефективни при ПТС. Най-популярни са хирургичните интервенции на перфориращи и повърхностни вени, за които често е достатъчна локална анестезия.
Най-честата операция за ПТФС се счита за кросектомия. Същността ѝ се състои в лигиране на големи и малки подкожни вени на мястото на свързването им с дълбоките вени (в областта на перфориращите съдове). Прави се разрез в ингвиналната или подколенната ямка, увреденият съд се лигира на две места и след това се отстранява с помощта на специална сонда.
Кросектомията като самостоятелна операция се извършва рядко. Често е част от сложна операция, която включва кросектомия (лигиране на засегнатите повърхностни вени), стрипинг (тяхното извличане с помощта на сонда), минифлебектомия (отстраняване на извлечената вена), отстраняване на перфориращата вена, която не изпълнява функцията си и позволява рефлукс на кръв от дълбоките вени към повърхностните.
По същество говорим за премахване на част от повърхностните вени при наличие на такова усложнение като рефлукс. Но има и други методи за възстановяване на нарушения венозен кръвоток. Например, методът на Псатакис включва коригиране на кръвния поток с помощта на сухожилие в подколянната област. От изолирания участък на сухожилието се прави своеобразен контур за засегнатата вена, който ще я притиска по време на ходене, действайки на принципа на помпа.
Когато проходимостта на илиачните вени е нарушена, на помощ идва методът на Палм за съдов байпас. Шунтът се поставя в засегнатата вена на ингвиналната област на мястото, където тя се свързва с нормално функционираща. Дизайнът, който често има формата на спирала, поддържа лумена на съда постоянен, предотвратявайки прекаленото разтягане на стените му под налягането на кръвта.
Това осигурява по-плътно прилягане на венозните клапи, които позволяват на кръвта да преминава само в една посока и работят на принципа на помпа. Разхлабените клапи или тяхното разрушаване са причина за застой на кръвта в долните крайници, защото самата кръв няма да тече нагоре. За съжаление, подобни операции не са много популярни поради високия риск от повторна тромбоза.
Оклузията в феморопоплитеалната област се лекува чрез флебектомия и поставяне на автотрансплантиран съд (най-често като имплант се използва участък от вена с добри клапи, взет от подмишницата). Ако рефлуксът остане, част от подкожните съдове се отстраняват. В напреднали случаи на посттромбофлебитичен синдром с увреждане на големи вени след тяхната реканализация се предписва операция, наречена сафенектомия, която включва отстраняване на такива съдове.
Тъй като повечето флеболози виждат причината за венозната недостатъчност в недостатъчността на клапната система, днес се провежда активно разработване на изкуствени съдови клапи (интра- или екстраваскуларни). Засега подобни операции са на етап тестване и се усъвършенстват, защото по-малко от петдесет процента успех не е достатъчно убедително доказателство за ефективността на въвежданите методи за коригиране на функционирането на венозните клапи.


 [
[