Медицински експерт на статията
Нови публикации
Т-клетъчни лимфоми на кожата
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
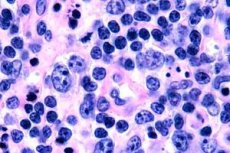
Най-често Т-клетъчните лимфоми се регистрират при възрастни хора, въпреки че се наблюдават изолирани случаи на заболяването дори при деца. Мъжете боледуват два пъти по-често от жените. Т-клетъчните лимфоми са епидермотропни по природа.
Причини Т-клетъчни лимфоми на кожата
Причините и патогенезата на кожните Т-клетъчни лимфоми не са напълно изяснени. В момента повечето изследователи считат човешкия Т-клетъчен левкемичен вирус тип 1 (HTLV-1) I за основен етиологичен фактор, иницииращ развитието на злокачествени Т-клетъчни лимфоми на кожата. Наред с това се обсъжда ролята на други вируси в развитието на Т-клетъчния лимфом: вирус на Епщайн-Бар, херпес симплекс тип 6. При пациенти с Т-клетъчен лимфом вирусите се откриват в кожата, периферната кръв и клетките на Лангерханс. Антитела срещу HTLV-I се откриват при много пациенти с микозис фунгоидес.
Важно място в патогенезата на Т-клетъчните лимфоми играят имунопатологичните процеси в кожата, основният от които е неконтролираната пролиферация на клонални лимфоцити.
Цитокините, произвеждани от лимфоцити, епителни клетки и клетки на макрофагалната система, имат провъзпалителни и пролиферативни ефекти (IL-1, отговорен за лимфоцитната диференциация; IL-2 - Т-клетъчен растежен фактор; IL-4 и IL-5, увеличаващи притока на еозинофили в лезията и тяхното активиране и др.). В резултат на притока на Т-лимфоцити в лезията се образуват микроабсцеси на Патрие. Едновременно с увеличаването на лимфоцитната пролиферация се потиска активността на противотуморните защитни клетки: естествени убийци, лимфоцитотоксични лимфоцити, дендритни клетки, по-специално клетки на Лангерханс, както и цитокини (IL-7, IL-15 и др.) - инхибитори на туморния растеж. Не може да се изключи и ролята на наследствените фактори. Наличието на фамилни случаи, честото откриване на някои антигени на хистосъвместимост (HLA B-5 и HLA B-35 - при силно злокачествени кожни лимфоми, HLA A-10 - при по-малко агресивни лимфоми, HLA B-8 - при еритродермичната форма на mycosis fungoides) потвърждават наследствения характер на дерматозата.
Клиничните наблюдения показват възможна трансформация на дългосрочни хронични дерматози (невродермит, атопичен дерматит, псориазис и др.) в микозис фунгоидес. Ключовият фактор е дългосрочното персистиране на лимфоцити във фокуса на възпалението, които нарушават имунния надзор и насърчават появата на клонинг от злокачествени лимфоцити и по този начин развитието на злокачествен пролиферативен процес.
Въздействието на физически фактори върху организма, като инсолация, йонизиращо лъчение и химични вещества, може да доведе до появата на клонинг от „генотравматични“ лимфоцити, които имат мутагенен ефект върху лимфоидните клетки и развитие на лимфоцитно злокачествено заболяване.
Следователно, Т-клетъчните лимфоми могат да се разглеждат като мултифакторно заболяване, което започва с активиране на лимфоцитите под влияние на различни канцерогенни, „генотравматизиращи“ фактори и появата на доминантен Т-клетъчен клон. Тежестта на нарушението на имунния надзор, клонът на злокачествените лимфоцити определя клиничните прояви (петнисти, плакови или туморни елементи) на Т-клетъчните лимфоми.
Патогенеза
В ранния стадий на mycosis fungoides се наблюдават акантоза с широки израстъци, хиперплазия и уплътняване на базалните кератиноцити, вакуоларна дегенерация на някои базални клетки, атипични митози в различни слоеве на епидермиса, епидермотропизъм на инфилтрата с проникване на лимфоцити в епидермиса. В дермата се наблюдават малки инфилтрати около съдовете, състоящи се от единични мононуклеарни клетки с хиперхромни ядра - "микотични" клетки. Във втория стадий се наблюдава увеличаване на тежестта на дермалния инфилтрат и епидермотропизъм на инфилтратните клетки, в резултат на което злокачествени лимфоцити проникват в епидермиса, образувайки клъстери под формата на микроабсцеси на Потрие. В третия, туморен стадий, се наблюдават масивна акантоза и незначителна атрофия на епидермиса, както и повишена инфилтрация на епидермиса от туморни лимфоцити, които образуват множество микроабсцеси на Потрие. Масивният инфилтрат е разположен по цялата дебелина на дермата и покрива част от хиподермата. Наблюдават се бластни форми на лимфоцити.
Кожен голям анапластичен Т-клетъчен лимфом
Представен е от група лимфопролиферативни процеси, характеризиращи се с наличието на пролиферати от атипични клонални големи анапластични CD30+ Т-клетки. Като правило се развива вторично в туморния стадий на mycosis fungoides или при синдром на Sezary, но може да се развие самостоятелно или с дисеминация на системни лимфоми от този тип. Клинично такива лимфоми съответстват на така наречената декапитирана форма на mycosis fungoides под формата на единични или множествени възли, обикновено групирани.
Хистологично, пролифератът заема почти цялата дерма със или без епидермотропизъм в случай на епидермална атрофия.
Цитологично, туморните клетки могат да варират по размер и форма. Въз основа на тези свойства се прави разлика между средно- и едроклетъчни плеоморфни Т-клетъчни лимфоми с ядра с различна неправилна конфигурация - извити, многоделни, с плътен хроматин, добре дефинирано ядро и сравнително обилна цитоплазма; имунобластични - с големи кръгли или овални ядра с прозрачна кариоплазма и едно централно разположено ядро; анапластични - с грозни много големи клетки с ядра с неправилна конфигурация и обилна цитоплазма. Фенотипно цялата тази група принадлежи към Т-хелперните лимфоми и може да бъде CD30+ или CD30-.
R. Willemze et al. (1994) показват, че протичането на CD30+ лимфома е по-благоприятно. Генотипно се установява клонално пренареждане на Т-лимфоцитния рецептор.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Симптоми Т-клетъчни лимфоми на кожата
Най-често срещаното заболяване в групата на Т-клетъчните лимфоми на кожата е микозис фунгоидес, който представлява около 70% от случаите. Съществуват три клинични форми на заболяването: класическа, еритродермична и обезглавена. Т-клетъчните лимфоми се характеризират с полиморфизъм на обривите под формата на петна, плаки, тумори.
Еритродермичната форма на микозис фунгоидес обикновено започва с неконтролируем сърбеж, подуване, универсална хиперемия, поява на еритематозно-сквамозни лезии по кожата на торса и крайниците, които са склонни да се сливат и да развият еритродермия в рамките на 1-2 месеца. Почти всички пациенти имат палмарно-плантарна хиперкератоза и дифузно изтъняване на космите по цялата кожа. Всички групи лимфни възли са силно увеличени. Уголемените ингвинални, бедрени, аксиларни, кубитални лимфни възли се палпират като "пакети" с плътна еластична консистенция, несраснали с околните тъкани, безболезнени. Общото състояние се влошава рязко: появява се треска с телесна температура до 38-39°C, нощно изпотяване, слабост и загуба на тегло. В момента синдромът на Сезари се счита от много дерматолози за най-редкия левкемичен вариант на еритродермичната форма на микозис фунгоидес,
В лимфоцитограмите се наблюдава изразена левкоцитоза - клетки на Сезари. Клетките на Сезари са злокачествени Т-хелпери, чиито ядра имат сгъната церебриформена повърхност с дълбоки инвагинации на ядрената мембрана. След 2-5 години се наблюдава фатален изход, като честата причина за това е сърдечно-съдова патология и интоксикация.
Декапитираната форма на микозис фунгоидес се характеризира с бързо развитие на тумороподобни лезии върху привидно здрава кожа без предишно дългосрочно образуване на плака. Тази форма се характеризира с висока степен на злокачественост, което се счита за проява на лимфосаркома. Фатален изход се наблюдава в рамките на една година.
Етапи
Класическата форма на микоза фунгоидес се характеризира с три етапа на развитие: еритематозно-плоскоклетъчен, плаков и туморен.
Първият стадий наподобява клиничната картина на някои доброкачествени възпалителни дерматози - екзема, себореен дерматит, плакатна парапсориаза. В този стадий на заболяването се наблюдават петна с различни размери, интензивно розови, розово-червени с лилав оттенък, кръгли или овални очертания, с относително ясни граници, повърхностно трицеподобно или финозърнесто лющене. Елементите често са разположени на различни участъци от кожата, най-често по торса и лицето. Постепенно броят им се увеличава. С течение на времето процесът може да приеме характера на еритродермия (еритродермален стадий). Обривът може да съществува с години или спонтанно да изчезне. За разлика от доброкачествените възпалителни дерматози, елементите на обрива и сърбежа в този стадий са резистентни на терапията.
Инфилтративно-плаковият стадий се развива в продължение на няколко години. На мястото на съществуващи преди това петнисти обриви се появяват плаки с кръгли или неправилни очертания, интензивно лилави на цвят, ясно разграничени от здравата кожа, плътни, с лющеща се повърхност. Консистенцията им наподобява „дебел картон“. Някои от тях спонтанно отшумяват, оставяйки области с тъмнокафява хиперпигментация и/или атрофия (пойкилодермия). Сърбежът на този етап е още по-интензивен и болезнен, наблюдават се треска и загуба на тегло. На този етап може да се наблюдава лимфаденопатия.
В третия, туморен стадий, се появяват безболезнени тумори с плътна, еластична консистенция, жълто-червен цвят, развиващи се от плаки или възникващи върху видимо здрава кожа. Формата на туморите е сферична или сплескана, често наподобяваща шапка на гъба. Туморите могат да се появят навсякъде. Броят им варира в широки граници от единични до десетки, размери - от 1 до 20 см в диаметър. При разпадане на дълго съществуващи тумори се образуват язви с неравни ръбове и дълбоко дъно, достигащи до фасцията или костта. Най-често се засягат лимфните възли, далакът, черният дроб и белите дробове. Общото състояние се влошава, появяват се и се засилват симптоми на интоксикация, развива се слабост. Средната продължителност на живота на пациентите с класическата форма на микозис фунгоидес от момента на поставяне на диагнозата е от 5 до 10 години. Смъртността обикновено се наблюдава от интеркурентни заболявания: пневмония, сърдечно-съдова недостатъчност, амилоидоза. Субективно се усеща сърбеж, а при разпадане на туморите - болка в засегнатите области.
Какво трябва да проучим?
Какви тестове са необходими?
Лечение Т-клетъчни лимфоми на кожата
В еритематозно-сквамозен стадий пациентите не се нуждаят от противотуморна терапия; предписват им се локални кортикостероиди (преднизолон, бетаметазон, дексаметазонови производни), интерферон алфа (3 милиона IU дневно, след това 3 пъти седмично в продължение на 3-6 месеца в зависимост от клиничните прояви или ефективността на лечението), интерферон гама (100 000 IU дневно в продължение на 10 дни, цикълът се повтаря 12-3 пъти с 10-дневна почивка), PUVA терапия или Re-PUVA терапия. Ефективността на PUVA терапията се основава на селективното образуване на ковалентни кръстосани връзки на псоралени с ДНК в пролифериращи Т-хелперни клетки, което инхибира тяхното делене. Във втория етап, в допълнение към гореспоменатите средства, се използват системни кортикостероиди (30-40 mg преднизолон дневно в продължение на 1,5-2 месеца) и цитостатици (проспедин 100 mg дневно дневно, общо 4-5 инжекции). Комбинирането на интерферони с други методи на терапия има по-изразен терапевтичен ефект (интерферони + PUVA, интерферони + цитостатици, интерферони + ароматни ретиноиди).
В туморния стадий основният метод е полихимиотерапията. Използва се комбинация от винкристин (0,5-1 mg интравенозно веднъж дневно, общо 4-5 инжекции) с преднизолон (40-60 mg дневно перорално по време на химиотерапия), проспидин (100 mg дневно, общо 3 g) и интерферони. Препоръчват се фотодинамична, електроннолъчева терапия и фотофереза (екстракорпорална фотохимиотерапия).

