Медицински експерт на статията
Нови публикации
Синдром на Полша
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
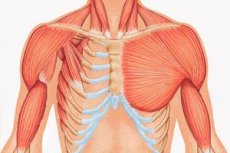
Рядка аномалия на вътрематочно формиране на телесната структура, която се състои главно в хипоплазия на стерналната и ребрената част на големия гръден мускул или пълната му липса. Носи името на английски хирург, описал екземпляр с ребрено-мускулен дефект, на който попаднал, докато работил на непълен работен ден в морга, докато бил още студент. А. Поланд не е първият; преди него отделни случаи вече са привличали вниманието във Франция и Германия в началото на 19 век, но именно неговата публикация бележи началото на сериозно изследване на тази вродена патология. На прага на 20 век Дж. Томпсън публикува пълно описание на това заболяване. Оттогава в световната медицинска литература са описани около 500 такива случая.
Епидемиология
Статистиката на заболеваемостта показва, че вродените ребрено-мускулни аномалии, изразени в различна степен, се срещат средно при едно новородено от 30 хиляди или малко повече деца, родени живо. Момчетата се раждат с такива дефекти в развитието по-често.
До 80% от деформациите при синдрома на Поланд са десностранни. Нарушенията са изразени в различна степен и няма съответствие между тежестта на аномалиите във формирането на гръдния кош и ръката.
Причини Синдром на Полша
Причините за раждането на деца с тази аномалия остават хипотетични до момента. Видът наследяване и генът, предаващ тази патология, не са определени, но има описания на редки фамилни истории със синдром на Поланд. Предполага се рецесивно наследяване. Смята се, че вероятността за предаване на заболяването от болен родител на децата му е приблизително 50%. Повечето случаи са единични. Рискови фактори за раждането на деца с тази аномалия са външните и вътрешните тератогенни ефекти върху ембриона по време на периода на снасяне и развитие на органи и системи. Съществуват няколко хипотези, обясняващи етиологията и патогенезата на този ребрено-мускулен дефект, но нито една от тях не е напълно потвърдена. Най-вероятното предположение е, че някакъв неблагоприятен фактор провокира недостатъчност на ембрионалното кръвоснабдяване през шестата седмица от бременността, когато се формира подключичната артерия. Това причинява нейното недоразвитие (стесняване на лумена) и недостатъчно кръвоснабдяване, което води до локална хипоплазия на меките тъкани и костите. Обхватът на лезията се определя от степента на увреждане на артерията и/или нейните клонове.
Причините включват също нарушаване на миграцията на клетките на гръдните реберно-мускулни тъкани на ембриона или тяхната вътрематочна травма. Въпреки това, нито една от тези хипотези няма достатъчно надеждни доказателства до момента.
Симптоми Синдром на Полша
Първите признаци на тази вродена аномалия са визуално забележими още в ранна детска възраст по характерния вид на гръдния мускул и подмишницата. А при наличие на хипоплазия на ръката - от раждането.
Симптоматичният комплекс на синдрома е следният:
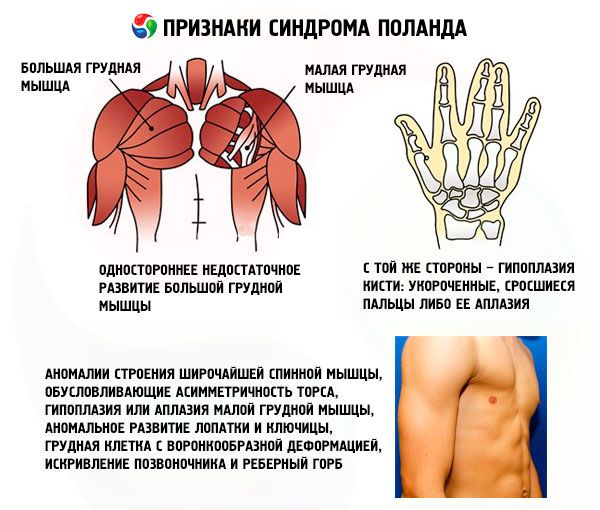
- едностранно недостатъчно развитие на големия гръден мускул или неговите фрагменти, най-често стерналния и ребрения;
- от същата страна – хипоплазия на ръката: скъсени, сраснали пръсти или нейната аплазия; недостатъчно развитие на млечната жлеза или нейното отсъствие, ателия; изтъняване на подкожния мастен слой; липса на аксиларно окосмяване; аномалии в структурата на хрущялната/костната ребрена тъкан или пълното им отсъствие (обикновено III и IV).
Наличието на всички описани във втората част признаци не е задължително; те могат да се комбинират с първата по различни начини.
В допълнение към изброените, могат да възникнат изключително редки аномалии в структурата на мускула latissimus dorsi, причиняващи асиметрия на торса, хипоплазия или аплазия на малкия гръден мускул, анормално развитие на лопатката и ключицата, фуниевиден гръден кош, изкривяване на гръбначния стълб и ребрена гърбица.
При лявата дефектна страна често се наблюдава транспозиция на вътрешни органи, по-специално сърцето е изместено надясно. При нормално разположение на сърцето в комбинация с липсата на ребра, то е практически незащитено и биенето му е забележимо под кожата.
Синдромът на Поланд при децата обикновено се забелязва от раждането, но в някои случаи малки дефекти не се откриват до около тригодишна възраст.
Според локализацията, дефектите в структурните елементи на гръдния кош се разделят на деформации на предната, задната и страничните стени.
Синдромът на Поланд при момичетата по време на пубертета, дори в най-леката му форма, се проявява с факта, че гърдата от дефектната страна не се формира или изостава в развитието си и е разположена забележимо по-високо, отколкото от нормалната страна. При леки случаи на заболяването при момчетата синдромът понякога се открива доста късно, в юношеска възраст, когато не е възможно да се „напомпа“ мускулът от дефектната страна.
Синдромът на Поланд при жените не влияе върху хормоналните нива или способността за зачеване на дете.
В повечето случаи синдромът на Поланд е козметичен дефект: най-често гръдният мускул е деформиран или липсва, няма дефект в гръдния кош и е налице напълно функционална ръка. Двигателните функции на горния крайник са запазени и нищо не пречи на такива пациенти да се занимават интензивно със спорт.
Съществуват обаче и други, по-травматични видове тази патология. Последиците и усложненията от такива случаи са малко по-сериозни. В зависимост от тежестта на деформациите, пациентът може да развие респираторни и хемодинамични нарушения. В случаи на пълна липса на костохондралната рамка обикновено се открива белодробна херния, а респираторните нарушения се проявяват от раждането.
В по-редки случаи на патологии на лявата страна в комбинация с липсата на ребра с нормално разположение на органите, сърцето се намира директно под кожата. Животът на такъв пациент е постоянно застрашен от опасност, свързана с евентуална травма и спиране на сърдечната дейност.
Дете с изразен дефект на гръдния кош обикновено има проблеми с хемодинамиката поради намалено систолично и повишено диастолично артериално налягане в комбинация с повишено венозно налягане. Такива деца се характеризират с повишена умора, астеничен синдром, могат да изостават от връстниците си във физическото развитие.
Проявите на синдрома на Поланд засягат и структурата на подключичната артерия и/или нейните клонове, което създава условия за нарушаване на артериалния кръвен поток от страната на дефекта.
Наблюдават се някои анатомични аномалии в структурата и разположението на жизненоважни вътрешни органи. Степента на тяхната изява може значително да усложни състоянието на пациента. Това е отклонение на сърцето от нормалното положение в едната или другата посока до транспозиция, разширяване на границите му или въртене по часовниковата стрелка, хипоплазия на белия дроб и бъбрека от дефектната страна.
Етапи
При това заболяване могат да се разграничат четири етапа на формиране на гръдния кош.
Първият е типичен за повечето известни случаи, когато само меките тъкани са анормално развити, а формата на гръдния кош и структурата на хрущялните и костните части на ребрата са нормални.
Вторият е, когато деформациите засягат гръдния кош: дефектната страна, със запазени костни и хрущялни части на ребрата, е леко вдлъбната в областта на ребрените хрущяли, гръдната кост е обърната полунастрани, а от противоположната страна често се наблюдава изпъкнала (килевидна) част на гръдния кош.
На третия етап структурата на костната част на ребрата е запазена, но хрущялната част е недоразвита, гръдният кош е асиметричен, гръдната кост е скосена към деформацията, но не се откриват груби аномалии.
Четвъртият етап се характеризира с отсъствие на хрущялната и костната част на ребрата от едно до четири (от III до VI). От дефектната страна, на мястото на липсващите ребра, има вдлъбнатина, гръдната кост е забележимо извита.
Въпреки това, на всеки етап от формирането на елементите на гръдната структура, състоянието на детския организъм може да бъде нормално (компенсирано), с периодични подобрения (субкомпенсирано) и с нарастващо влошаване на функционирането на вътрешните органи и скелетната система (декомпенсирано). Това зависи от индивидуалните характеристики на организма, скоростта на развитие, съпътстващите заболявания и начина на живот.
Диагностика Синдром на Полша
Вродената костно-мускулна патология се определя визуално, лекарят палпира пациента и предписва рентгенова снимка. Това обикновено е достатъчно, за да се установи степента и вида на увреждането на гръдния кош. По-точна картина на заболяването може да се получи чрез компютърна томография и магнитен резонанс.
Предписва се също ултразвуково изследване на подключичната артерия за определяне на нейния диаметър, ултразвуково изследване на мозъка и друга инструментална диагностика при показания.
За оценка на съпътстващи анатомични дефекти са необходими консултация с кардиолог и електрокардиография, ултразвуково изследване на сърцето, велоергометрия, ехокардиография и доплерография на главните съдове.
В случай на респираторни нарушения е необходима консултация с пулмолог, който може да предпише изследване на функционалното състояние на белите дробове, например спирография.
Резултатите от изследванията за това заболяване обикновено са в нормални граници, при условие че няма съпътстващи патологии.
Внимателните диагностични мерки позволяват точна оценка на обхвата на реконструктивните интервенции.
Какви тестове са необходими?
Лечение Синдром на Полша
Тази патология подлежи на хирургично лечение. Често, според показанията, започва в ранна детска възраст. Понякога може да се наложат няколко хирургични интервенции, например, в случай на изразен дефект на гръдния кош или костална аплазия, за да се осигури безопасността на сърцето или да се нормализира дихателната система. Такива операции се извършват в отделенията по гръдна хирургия. Тяхната цел е да се формира най-добрата защита на вътрешните органи, да се осигури нормалното им функциониране, да се елиминират изкривяванията на гръдния кош, да се възстанови и да се пресъздаде естественото анатомично съотношение на меките тъкани.
Основният и най-труден етап от хирургичното лечение на този синдром е елиминирането на кривината на скелетните елементи на гръдния кош и заместването на липсващите ребра. Използват се различни методи за торакопластика. В случай на дясностранно разположение на дефекта и липса на например III и IV ребра, се извършва разделяне на II и V. Дефицитът на четири ребра се коригира чрез трансплантация на част от ребрата, взети от здравата страна на гръдния кош на пациента. В съвременната медицинска практика се предпочитат титаниеви импланти за трансплантация на тъкани на пациента.
При деца в предучилищна възраст в областта на дефекта на ребрата се поставя плътна мрежа, която защитава вътрешните органи и не нарушава по-нататъшното развитие на ребрата, тъй като пластиката на ребрата при деца може да доведе до вторично изкривяване на елементите на скелета на гръдния кош, причинено от неравномерното формиране на здрави и оперирани ребра на детето.
Хирургичната корекция на тежкото изкривяване на гръдната кост се извършва с помощта на клиновидна стернотомия.
Ако има недоразвитие на ръката, хирургическата помощ се предоставя от ортопедични травматологи.
В първия етап на синдрома на Поланд, единствената цел на хирургическата интервенция е премахването на козметичния дефект. Ако има дефект в гръдните мускули, нормалните анатомични взаимоотношения се възстановяват или чрез използване на мускулната тъкан на пациента (за тази цел може да се използва част от предния зъбчат мускул или мускулът rectus abdominis), или чрез използване на силиконова протеза. При мъжете индивидуалните силиконови протези са по-желателни, тъй като мускулната трансплантация не осигурява пълен козметичен ефект и вместо един мускулен дефект се появяват два. Изборът на хирургичен метод обаче винаги се определя в зависимост от конкретния случай.
При жените мускулът latissimus dorsi се премества отзад напред, като едновременно с това се създава мускулна рамка и слой. След заздравяване се извършва реконструктивна мамопластика.
Тези операции се считат за чисти, лекарствената профилактика се предписва индивидуално, като се вземат предвид обхватът на операцията, наличието на импланти, лекарствената поносимост, възрастта и съпътстващите заболявания на пациента. Минималният обем лекарствена профилактика включва предоперативна антибиотична терапия (предписва се час преди началото на операцията и приключва не по-късно от ден-два), облекчаване на болката и седация, възстановяване на чревната функция и дрениране на плевралната кухина (ако се извършва торакопластика). Най-често използваните за предотвратяване на бактериални усложнения са цефалоспориновите антибиотици от второ и трето поколение.
Цефуроксим е широкоспектърен β-лактамен бактерицид, чийто механизъм на действие е да прекъсва синтеза на бактериалната клетъчна мембрана. Той е антагонист на грам-положителни и грам-отрицателни бактериални щамове, включително тези, резистентни на синтетични пеницилини - ампицилин и амоксицилин. След интрамускулно приложение на 0,75 g от лекарството, максималното серумно ниво се наблюдава след не повече от час, интравенозно - след 15 минути. Необходимите концентрации се поддържат съответно повече от пет и осем часа и се регистрират в костните и меките тъкани, както и в кожата. Елиминира се напълно в рамките на 24 часа. Противопоказан е при сенсибилизация към други цефалоспорини и с повишено внимание при алергия към средства от пеницилинов тип.
В случай на алергия към цефалоспорини може да се предпише ванкомицин. Това лекарство се прилага само интравенозно чрез капково приложение в продължение на един час (0,5 g след шест часа или 1 g след дванадесет). При пациенти с бъбречна дисфункция дозата се коригира.
Преди предписване на антибиотик обикновено се прави тест за чувствителност, за да се избегне усложняване на операцията. Страничните ефекти, с изключение на алергичните реакции, могат да бъдат пренебрегнати с краткосрочна профилактика.
В първия ден след хирургическата интервенция, облекчаване на болката се осигурява от наркотични аналгетици. Например, Промедол, опиоиден болкоуспокояващ, който значително повишава прага на болката, потиска реакциите към дразнители, успокоява и ускорява процеса на заспиване. Използва се под формата на инжекции, подкожни и мускулни. Най-високата доза е 160 мг на ден. Тялото понякога реагира на прилагането на това лекарство с гадене, замаяност и развитие на еуфория.
На втория ден след операцията наркотичното лекарство се редува с ненаркотично лекарство, след което Промедол се предписва само преди лягане.
В следоперативния период, преди началото на спонтанната дефекация, на пациентите се правят хипертонични клизми, изключва се консумацията на сладкиши и газирана вода, предписва се Прозерин, който стимулира секреторната функция на жлезите на стомашно-чревния тракт, както и на потните и бронхиалните жлези, тонизира гладката мускулатура на червата и пикочния мехур, както и на скелетните мускули. Противопоказан при сенсибилизация, тиреотоксикоза, тежки патологии на сърдечно-съдовата система. Приема се перорално половин час преди хранене, дневната доза (не повече от 50 mg) се разделя на два или три приема.
Предписват се и лекарства, които подобряват кръвообращението в тъканите и снабдяването им с кислород: Рибоксин, Солкосерил, Актовегин - подобряващи метаболитните процеси, микроциркулацията на кръвта и заздравяването на следоперативни рани.
За наблюдение на плевралните кухини в ранния следоперативен период се използва ултразвуково изследване за извършване на плеврален дренаж, ако там се открият кръв и трансудат.
След операцията по трансплантация на ребра пациентът се наблюдава в болницата около 14 дни, периодът на възстановяване продължава няколко месеца. След операцията се препоръчва ограничаване на физическата активност и избягване на сътресения и удари в областта на хирургическата интервенция в продължение на една година.
Мускулната пластика е по-малко травматична операция; пациентът обикновено се изписва след два или три дни; физическата активност трябва да бъде ограничена за един месец.
Рехабилитационните мерки трябва да насърчат бързата детоксикация на организма и нормализиране на метаболитните процеси, подобряване на микроциркулацията на кръвта и възстановяване на тъканите в зоната на операцията. На пациентите се предписват витамини (C, A, E, група B, D3, калций, цинк), които насърчават заздравяването на кожата, меките тъкани и костите, укрепват имунната система и подобряват общото състояние на организма. В болницата витамините се прилагат интрамускулно и перорално; при изписване лекарят може да препоръча прием на витаминни и минерални комплекси.
След хирургично лечение, кръвоносната и дихателната система се адаптират добре към медикаментозно предизвикания сън. От първия до десетия ден от лечението на пациентите се препоръчват дихателни упражнения, масаж и лечебна физкултура.
По време на рехабилитационния период се предписва физиотерапевтично лечение, насочено към повишаване на тонуса на скелетните и дихателните мускули, развиване на правилна стойка и ходене: електрофореза, електро- и магнитна терапия, термични процедури (терапевтична кал, парафин, озокерит), хидротерапия (плуване, хидромасаж, перлени вани).
Алтернативно лечение
Традиционната медицина може да помогне при подготовката за операция и да стимулира възстановителните процеси в организма, насищайки го с естествени, а не синтетични витамини.
Полезно е да се консумират витаминни и минерални смеси, които укрепват имунната система, подобряват кръвообращението и ускоряват заздравяването на следоперативни рани.
- Смелете по всякакъв начин 500 г червени боровинки, чаша обелени орехи, четири големи ябълки със зелена кора, като отстраните сърцевината. Добавете половин чаша вода и 500 г захар, сложете на слаб огън. Варете, като бъркате редовно. Съхранявайте в буркан с капак. Приемайте няколко пъти на ден, по една супена лъжица.
- Смелете по всякакъв начин равни части по тегло сушени кайсии, стафиди, орехи, лимони, като отстраните семките, но с кората. Залейте с мед в същото количество, разбъркайте добре. Съхранявайте в хладилник в стъклен буркан с капак. Сутрин, 30 минути преди хранене, изяжте по една супена лъжица от тази смес.
Добре е да се пият прясно приготвени сокове от налични зеленчуци и плодове (през зимата - моркови, ябълки, цитрусови плодове), те могат да се смесват, например класическата комбинация е морков и ябълка. Курсът на соковата терапия продължава три седмици, 1 седмица - веднъж дневно сутрин преди хранене по половин чаша, 2 седмици - същото количество, но сутрин и преди обяд, 3 седмици - отново веднъж дневно по половин чаша. Курсът може да се повтори, но не по-рано от десет дни.
Можете да приготвите чай, както черен, така и зелен, със сушени парченца цитрусова кора.
Можете да засилите имунитета си и да подобрите кръвообращението си, особено през зимата и пролетта, когато тялото ви е в недостиг на витамини, като използвате арсенал от билкови лечения. Следните билкови смеси се пият вместо чай на закуска след хранене.
- Смесете счукани листа от коприва и лимонена трева (по 150 г) с 50 г градински чай. Запарете една чаена лъжичка от билковата смес в термос с 200 мл вряща вода. Прецедете след два часа, добавете една чаена лъжичка мед.
- Пригответе билкова смес от нарязани билки жълтениче, листа от ягода и цветове от лайка. Запарете една супена лъжица от сместа с вряща вода (250 мл), прецедете след 20 минути.
Запарка от сушена червена офика се пие по половин чаша четири пъти на ден: запарете две супени лъжици плодове в ½ литър вряща вода, оставете за поне четвърт час, прецедете, можете да добавите мед.
Хомеопатията е консервативен метод на лечение и е малко вероятно да помогне за коригиране на вродени деформации, но хомеопатичните препарати са напълно способни да подготвят за операция или да активират процеса на възстановяване. Arsenicum album, Arnica, Mancinella подпомагат заздравяването на рани, Calcarea fluorica и Calcarea phosphorica подпомагат срастването на костите. Трябва да се отбележи, че хомеопатичните препарати трябва да се предписват от лекар-хомеопат.
Хомеопатичното лекарство Traumeel S може да се използва в следоперативния период, възползвайки се от високите му възстановителни качества. Ефективността на лекарството се дължи на способността му да активира веригата от реакции на имунната система, стимулирайки клонирането на Th3 лимфоцити. В резултат на това се нормализира балансът на про- и противовъзпалителните цитокини на мястото на операцията, което спомага за премахване на отока, болката, хиперемията. Възстановява нарушената микроциркулация на кръвта и тъканните функции.
Инжекциите се прилагат мускулно и интрадермално, подкожно, чрез метода на биопунктура и хомеозиниатрия. Дневната доза за пациенти на възраст шест и повече години е 2,2 ml, за тези под шест години - не повече от 0,55 ml. В тежки случаи на възрастни могат да се дадат две ампули през деня.
Когато състоянието се подобри, преминете към таблетната форма на лекарството (сублингвално): на пациенти от тригодишна възраст може да се предписва по една таблетка три пъти, 0-2 години - по половин таблетка три пъти. За облекчаване на остри състояния таблетките се разтварят на интервали от четвърт час. Тази процедура може да се провежда в продължение на два часа (не повече от осем пъти).
Прогноза
Повечето случаи на този вроден дефект в структурата на тялото се свеждат до мускулно недоразвитие, което не засяга функционирането на крайника и вътрешните органи, фертилитета при жените и е отстраним козметичен дефект. Дори при по-сложни комбинирани лезии, навременното лечение гарантира на пациента възможността да води пълноценен живот.


 [
[