Медицински експерт на статията
Нови публикации
Аортна регургитация
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Аортната регургитация е неспособност на аортната клапа да се затвори, което води до поток от аортата в лявата камера по време на диастола. Причините включват идиопатична клапна дегенерация, остра ревматична треска, ендокардит, миксоматозна дегенерация, вродена бикуспидална аортна клапа, сифилитичен аортит и заболяване на съединителната тъкан или ревматологично заболяване.
Симптомите включват диспнея при физическо усилие, ортопнея, пароксизмална нощна диспнея, палпитации и болка в гърдите. Физикалният преглед може да разкрие дифузна пулсова вълна и холодиастоличен шум. Диагнозата се поставя чрез физикален преглед и ехокардиография. Лечението включва смяна на аортна клапа и (в някои случаи) вазодилататорни лекарства.
Причини аортна регургитация
Аортната регургитация (АР) може да бъде остра или хронична. Основните причини за остра аортна регургитация са инфекциозен ендокардит и дисекация на възходящата аорта.
Умерената хронична аортна регургитация при възрастни най-често се причинява от бикуспидална или фенестрирана аортна клапа (2% от мъжете и 1% от жените), особено ако е налице тежка диастолична хипертония (кръвно налягане > 110 mmHg).
Умерената до тежка хронична аортна регургитация при възрастни най-често се причинява от идиопатична дегенерация на аортните клапи или аортния корен, ревматична треска, инфекциозен ендокардит, миксоматозна дегенерация или травма.
При децата най-честата причина е дефект на междукамерната преграда с пролапс на аортната клапа. Понякога аортната регургитация се причинява от серонегативна спондилоартропатия (анкилозиращ спондилит, реактивен артрит, псориатичен артрит), ревматоиден артрит, системен лупус еритематозус (СЛЕ), артрит, свързан с улцерозен колит, сифилитичен аортит, остеогенеза имперфекта, торакална аортна аневризма, аортна дисекация, суправентрикуларна аортна стеноза, артериит на Такаясу, руптура на синуса на Валсалва, акромегалия и темпорален (гигантоклетъчен) артериит. Аортна регургитация, дължаща се на миксоматозна дегенерация, може да се развие при пациенти със синдром на Марфан или синдром на Елерс-Данлос.

При хронична аортна регургитация, обемът на лявата камера и ударният обем на лявата камера постепенно се увеличават, тъй като лявата камера получава кръв от аортната регургитация по време на диастола, в допълнение към кръвта от белодробните вени и лявото предсърдие. Хипертрофията на лявата камера компенсира увеличението на обема в продължение на няколко години, но в крайна сметка настъпва декомпенсация. Тези промени могат да доведат до аритмии, сърдечна недостатъчност (СН) или кардиогенен шок.
Симптоми аортна регургитация
Острата аортна регургитация причинява симптоми на сърдечна недостатъчност и кардиогенен шок. Хроничната аортна регургитация обикновено е асимптоматична в продължение на много години; прогресивна диспнея при усилие, ортопнея, пароксизмална нощна диспнея и палпитации се развиват коварно. Симптомите на сърдечна недостатъчност корелират слабо с обективните показатели за функцията на лявата камера. Болка в гърдите (ангина) се среща при приблизително 5% от пациентите без подлежаща коронарна болест на сърцето, най-често през нощта. Признаци на ендокардит (напр. треска, анемия, загуба на тегло, емболия на различни места) могат да се развият, тъй като анормалната аортна клапа е предразположена към бактериална инфекция.
Симптомите варират в зависимост от тежестта на аортната регургитация. С прогресирането на хроничното заболяване систоличното кръвно налягане се повишава с намаляване на диастоличното кръвно налягане, което води до повишено пулсово налягане. С течение на времето импулсът на лявата камера може да се усили, разшири, да увеличи амплитудата си, да се измести надолу и настрани, със систолично понижение на предната лява парастернална област, създавайки „люлеещо“ движение на лявата половина на гръдния кош.
В по-късните стадии на аортна регургитация може да се палпира систолично трептене над апекса и каротидните артерии; това се дължи на голям ударен обем и ниско диастолично налягане в аортата.
Аускултаторните находки включват нормален сърдечен тон и неразделен, силен, заострен или пукащ втори сърдечен тон, дължащ се на повишено съпротивление на еластичната аорта. Шумът от аортна регургитация е ярък, висок, диастоличен, затихващ и започва малко след аортния компонент на S1. Той е най-силен в третото или четвъртото междуребрено пространство вляво от гръдната кост. Шумът се чува най-добре със стетоскоп с диафрагмата, когато пациентът се наведе напред и задържи дъха си при издишване. Той се усилва при маневри, които увеличават следнатоварването (напр. клякане, изометричен хват). Ако аортната регургитация е лека, шумът може да се появи само в ранна диастола. Ако диастоличното налягане в лявата камера е много високо, шумът става по-кратък, защото аортното налягане и диастоличното налягане в лявата камера се изравняват в ранна диастола.
Други анормални аускултаторни находки включват шум на изтласкване и шум на регургитационен поток, щракване на изтласкване малко след S и шум на изтласкване на аортата. Диастоличен шум, чуван в аксилата или средния ляв хемиторакс (шум на Коул-Сесил), се причинява от сливане на аортния шум с третия сърдечен тон (S3 ), което възниква поради едновременното пълнене на лявата камера от лявото предсърдие и аортата. Среден до късен диастоличен шум, чуван на върха (шум на Остин-Флинт), може да е резултат от бърз регургитационен поток в лявата камера, причиняващ вибрация на листното платно на митралната клапа в пика на предсърдния поток; този шум е подобен на диастоличния шум при митрална стеноза.

Други симптоми са редки и имат ниска (или неизвестна) чувствителност и специфичност. Видимите признаци включват треперене на главата (симптом на Мюсе) и пулсация на нокътните капиляри (симптом на Квинке, по-добре се усеща при лек натиск) или на езика (симптом на Мюлер). Палпацията може да разкрие напрегнат пулс с бързо покачване и спадане (пулсиране, воден чук или колапс) и пулсация на каротидните артерии (симптом на Кориген), ретиналните артерии (симптом на Бекер), черния дроб (симптом на Розенбах) или далака (симптом на Герхард). Промените в кръвното налягане включват повишено систолично налягане в краката (под коляното) с > 60 mmHg в сравнение с налягането в ръката (симптом на Хил) и спад на диастоличното налягане с > 15 mmHg при повдигане на ръката (симптом на Мейн). Аускултаторните симптоми включват груб шум, чут в областта на бедрения пулс (огнестрелен звук или симптом на Траубе), и бедрен систоличен тон и диастоличен шум проксимално на компресионната артерия (шум на Дюрозие).
Диагностика аортна регургитация
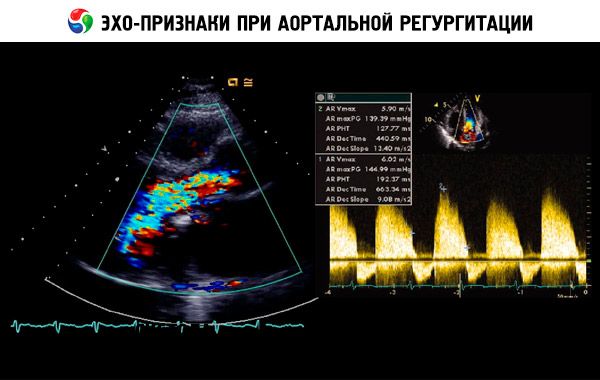
Предполагаема диагноза се поставя въз основа на анамнезата, физикалния преглед и се потвърждава чрез ехокардиография. Доплеровата ехокардиография е предпочитаният образен метод за откриване и количествено определяне на величината на регургитационния поток. Двуизмерната ехокардиография може да помогне за определяне на размера на аортния корен и анатомията и функцията на лявата камера. Крайният систоличен обем на лявата камера > 60 mL/m2 , крайният систоличен диаметър на лявата камера > 50 mm и ЛВЕФ < 50% показват декомпенсация. Ехокардиографията може също да оцени тежестта на белодробната хипертония, вторична на левокамерна недостатъчност, да открие вегетации или перикарден излив (напр. при аортна дисекация) и да оцени прогнозата.
Радионуклидно сканиране може да се използва за определяне на ЛВЕФ, ако ехокардиографските находки са гранично анормални или ехокардиографията е технически трудна за извършване.
Извършват се ЕКГ и рентгенография на гръдния кош. ЕКГ може да покаже нарушения в реполяризацията със или без промени в QRS комплекса, характерни за хипертрофия на лявата камера, уголемяване на лявото предсърдие и инверсия на Т-вълната с депресия на ST-сегмента в прекордиалните отвеждания. Рентгенографията на гръдния кош може да разкрие кардиомегалия и уголемен аортен корен при пациенти с хронична прогресираща аортна регургитация. При тежка аортна регургитация могат да се появят симптоми на белодробен оток и сърдечна недостатъчност. Тестът с физическо натоварване помага за оценка на функционалния резерв и клиничните прояви на патологията при пациенти с установена аортна регургитация и съмнителни прояви.
Коронарната ангиография обикновено не е необходима за поставяне на диагноза, но се извършва преди операция, дори при липса на ангина, тъй като приблизително 20% от пациентите с тежък АР имат тежка коронарна болест на сърцето, което може да е индикация за едновременно хирургично лечение (АКБ).
Какво трябва да проучим?
Как да проучим?
Към кого да се свържете?
Лечение аортна регургитация
Лечението на остра аортна регургитация е подмяна на аортна клапа. Лечението на хронична аортна регургитация зависи от клиничните прояви и степента на дисфункция на лявата камера. Пациенти със симптоми, които се появяват по време на нормални ежедневни дейности или по време на тест с физическо натоварване, се нуждаят от подмяна на аортна клапа. На пациенти, които не желаят да се подложат на операция, могат да се предпишат вазодилататори (напр. дългодействащ нифедипин 30 до 90 mg веднъж дневно или АСЕ инхибитори). Диуретици или нитрати също могат да се предписват за намаляване на предварителното натоварване при тежка аортна регургитация. Асимптоматични пациенти с ЛВЕФ < 55%, краен систоличен диаметър > 55 mm (правило на 55) или краен диастоличен диаметър > 75 mm също се нуждаят от операция; лекарствата са вторият избор за тази група пациенти. Допълнителни хирургични критерии включват ФЕ <25-29%, съотношение на крайния диастоличен радиус към дебелината на миокардната стена > 4,0 и сърдечен индекс <2,2-2,5 L/min на m2.
Пациентите, които не отговарят на тези критерии, трябва да преминат през обстоен физикален преглед, ехокардиография и евентуално радионуклидна ангиография при физическо натоварване и покой, за да се определи контрактилитетът на лявата камера на всеки 6 до 12 месеца.
Профилактиката на ендокардит с антибиотици е показана преди процедури, които могат да доведат до бактериемия.
Прогноза
С лечение, 10-годишната преживяемост при пациенти с лека до умерена аортна регургитация е 80-95%. При навременна смяна на клапата (преди да се развие сърдечна недостатъчност и като се вземат предвид критериите, описани по-долу), дългосрочната прогноза при пациенти с умерена до тежка аортна регургитация е добра. При тежка аортна регургитация и сърдечна недостатъчност обаче прогнозата е значително по-лоша.
 [ 16 ]
[ 16 ]

