Медицински експерт на статията
Нови публикации
Каротидна стеноза
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
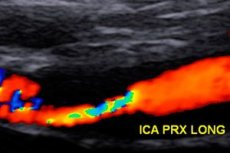
Артериите доставят наситена с кислород кръв до вътрешните органи. Каротидните артерии, които са разположени от двете страни на врата, доставят артериална кръв до мозъка. Стенозата на каротидната артерия е идиопатично или атеросклеротично стесняване на една или две артерии.
Причини каротидна стеноза
Сред основните причини и рискови фактори за развитие на стеноза на каротидната артерия, ангиолозите посочват:
- Наследствен фактор (ако атеросклерозата е открита при членове на семейството, тогава техните непосредствени роднини могат да развият стеноза на каротидната артерия).
- Старост – като правило, това заболяване е по-често срещано при хора над 70-годишна възраст.
- Пол - обикновено стенозата на каротидната артерия се развива по-често при жените.
- Хипертония.
- Никотинова зависимост.
- Захарен диабет тип 1 или 2.
- Хиподинамия.
- Неправилно хранене
- Наднорменото тегло е метаболитно разстройство.
Симптоми каротидна стеноза
Няма специфични признаци за това заболяване, но има редица признаци, които могат да показват мини-инсулти или ТИА:
- Бързо и внезапно влошаване на зрителната острота. Това може да засегне едното или и двете очи едновременно.
- Изтръпване от едната страна на лицето. Може да се появи слабост в ръцете и краката от едната страна.
- Човек може да не разбира какво му казват другите. Речта му става несвързана и трудна за разбиране.
- Нарушена координация на движенията.
- Объркване, световъртеж.
- Затруднено преглъщане.
Стенозата на вътрешната, общата, дясната или лявата вътрешна каротидна артерия се развива в повечето случаи поради атеросклеротична плака, хиперхолестеролемия.
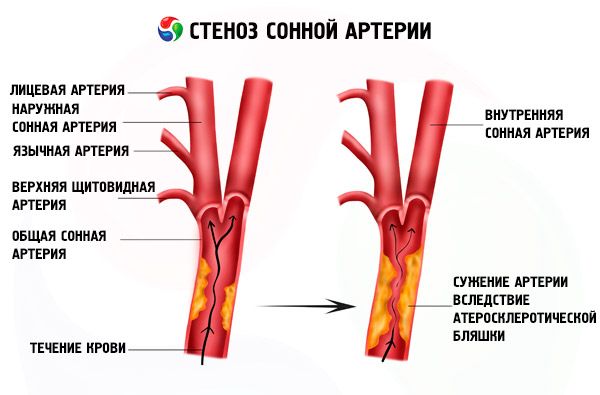
Често атеросклеротичните плаки на това място могат да доведат до развитие на исхемичен инсулт и съответните симптоми: изтръпване на крайниците, лицето, замаяност, главоболие.
Диагностика каротидна стеноза
Следните диагностични методи се използват за диагностициране на стеноза на каротидната артерия:
- Ултразвукът е изследване, което помага за изследване на каротидните артерии за стесняване.
- Антиграфският метод е инвазивно изследване, което се извършва чрез поставяне на специален катетър в артерия на ръката или крака. След това през него се инжектира специално контрастно вещество и се прави серия от рентгенови снимки. Този метод помага не само да се види къде е стеснена артерията, но и внимателно да се изследват всички детайли на лезията.
- ЯМР – извършва се сканиране на каротидните артерии с помощта на контрастно вещество. Магнитно-резонансната ангиография позволява на рентгенолога да получи повече информация за стеснението.
- КТ – този метод се използва само ако съществува риск от развитие на исхемичен инсулт или преходни исхемични атаки.
Какво трябва да проучим?
Към кого да се свържете?
Лечение каротидна стеноза
Преди всичко, пациентът трябва напълно да промени обичайния си начин на живот. Необходимо е да се откаже от тютюнопушенето, злоупотребата с алкохол, да контролира нивото на холестерола в кръвта с помощта на хипохолестеролемична диета.
Предписват се и лекарства. Най-популярни сред тях са антитромбоцитните средства. Тези средства помагат за намаляване на риска от усложнения като миокарден инфаркт и инсулт. Най-често на пациентите се предписват ацетилсалицилова киселина, клопидогрел и дипиридамол. Предписват се и антикоагуланти, като варфарин.
Операция за стеноза на каротидната артерия
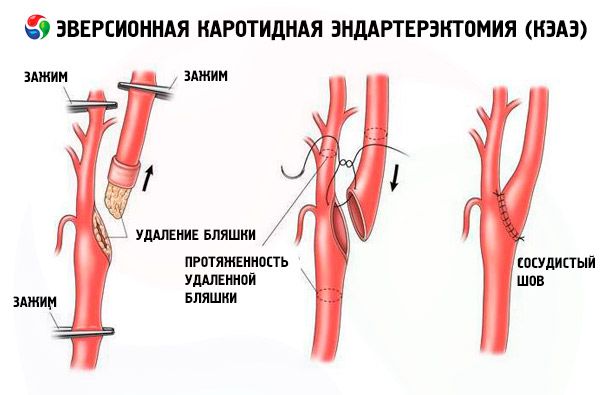
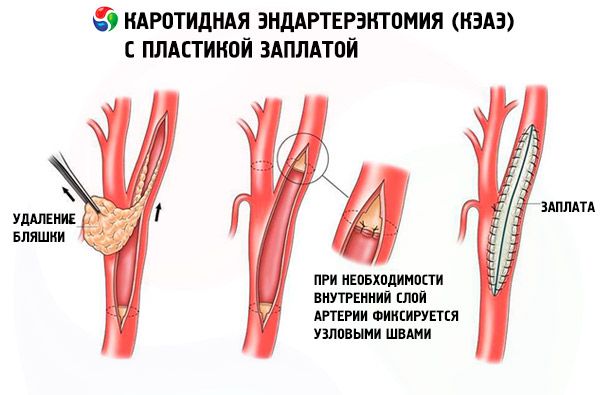
Каротидната ендартеректомия обикновено е методът на избор при атеросклеротична каротидна стеноза. Тя се извършва само при пациенти със нива на каротидна стеноза над 50%.
По време на операцията съдовият хирург прави малък разрез на шията и отстранява тромботични натрупвания и атеросклеротични плаки. След това артерията се зашива и зашива.
Стентирането е процедура за поставяне на стент (метална тръба със структура тип „пчелна пита“) в част от каротидната артерия, която е стеснена поради атеросклероза.
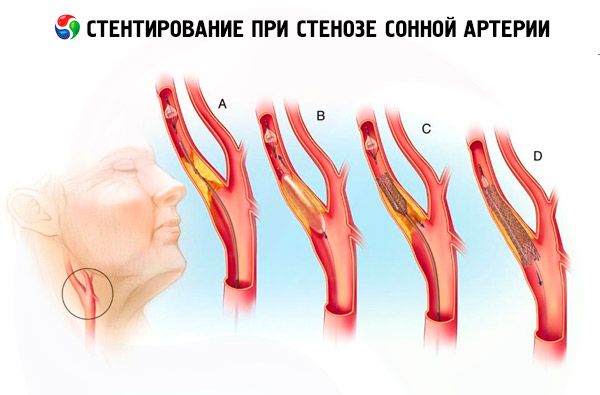
Вътре в артерията стентът постепенно се отваря, разтваряйки стеснената област и възстановявайки лумена, подобрявайки кръвоснабдяването и оксигенацията на мозъка. Пациентът обикновено се изписва у дома 1-3 дни след процедурата по стентиране.
Предотвратяване
Превенцията на това заболяване включва:
- Здравословен начин на живот и специална хипохолестеролемична диета.
- Не пушете и не злоупотребявайте с алкохол.
- Опитайте се да спортувате и да ходите по-често.
- Редовно се подлагайте на профилактични прегледи при специалисти.
- Контрол на кръвната захар.


 [
[