Медицински експерт на статията
Нови публикации
Остеоартрит
Последно прегледани: 29.06.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
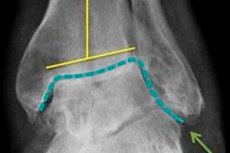
Комбинираният термин „артрозоартрит“ буквално означава, че човек на фона на ставна артроза развива допълнителна патология - възпалителен процес под формата на артрит на същата става. Заболяването е сложно, тъй като включва едновременно деструктивен и възпалителен патогенетичен механизъм. Лечението на такава патология трябва да бъде възможно най-цялостно, като се използва, наред с други неща, физиотерапия.
Често диагнозата остеоартрит се поставя при пациенти с остър стадий (обостряне) на остеоартрит.
Епидемиология
Остеоартритът е доста често срещано заболяване, което се диагностицира при около 5-10 души от сто, а това не е незначителна цифра. Освен това, през последното десетилетие се наблюдава ежегодно увеличение на честотата на заболяването. Въпреки че много експерти смятат, че тези данни не отразяват реалната статистическа картина, тъй като не всички пациенти с артрит търсят медицинска помощ.
На възраст от 20 до 40 години патологията се открива по-често при мъжете, а на възраст 40-60 години - при жените. След 60-годишна възраст честотата на заболеваемост е приблизително еднаква, независимо от пола.
Най-често се засягат големите стави: колянни, тазобедрени, раменни стави. Малките стави се засягат предимно при хора, които поради професията си са принудени да извършват монотонни движения на горния крайник, ръката и пръстите. В тази ситуация се засягат предимно метакарпофалангеалните стави.
Причини артрит
В основата на развитието на остеоартрит е въздействието на патологичното натоварване върху ставата и нейната неспособност (по една или друга причина) да му устои. С други думи, ставата може да страда под влиянието на възрастовите промени, интензивното натоварване, липсата на хранене, което води до увреждане, изтъняване на хрущяла, изместване и разрушаване на костните елементи. Към вече образувания остеоартрит се присъединява възпалителна реакция - артрит.
За появата на възпаление често е достатъчна тривиална хипотермия, рязка промяна в метеорологичните условия, травматично увреждане, инфекциозни лезии, стрес и др.
Инфекциозно причиненото заболяване по-често възниква поради остри респираторни инфекции или остри респираторни вирусни инфекции, възпаление на белите дробове, инфекция на пикочната система. Ако човек има слаб имунитет, патогенът лесно се установява в дегенеративно променени тъкани.
Понякога това е специфичен вид патоген - например туберкулозен бацил, бледа трепонема, бруцела и т.н.
Травматичният артрит-артрит се провокира от остра травма (фрактура, отворена ставна травма и др.) или хронична травма (спортно претоварване, професионално „обичайно“ излагане), както и от реконструктивни интервенции (по-специално хирургични, стоматологични).
Рискови фактори
Основните фактори за развитието на комбиниран остеоартрит-артрит могат да бъдат следните:
- По-напреднала възраст. Смята се, че с възрастта рисковете от проблеми със ставите се увеличават значително. При жените заболяването е по-вероятно да се развие след 50-55-годишна възраст.
- Вредни навици. Пушенето, злоупотребата с алкохол, употребата на наркотици допринасят за проблема.
- Токсични ефекти (професионална, алкохолна интоксикация).
- Грешки в храненето (непълноценно, монотонно хранене, консумация на нездравословна храна).
- Затлъстяване.
- Хиподинамия, липса на физическа активност.
- Наличието на патологии, причинени от алергии и автоимунни процеси (склеродермия, бронхиална астма, системен лупус еритематозус, полиноза, гломерулонефрит и др.).
- Травматични наранявания на ставите.
- Прекомерно натоварване на ставата, спортно и професионално претоварване.
- Хронични инфекции.
- Невропатология, метаболитни нарушения, ендокринни нарушения (захарен диабет, заболяване на щитовидната жлеза).
- Вродени аномалии на ставите.
- Заболявания на опорно-двигателния апарат и сърдечно-съдовата система (включително разширени вени, тромбофлебит).
- Претърпял хирургични интервенции на ставите.
Патогенеза
Под влияние на горепосочените етиологични фактори се наблюдава относително ранно или ускорено износване на ставни елементи като хрущял, костно-сухожилни комплементарни сегменти, капсула, сухожилия и връзки.
Метаболитните процеси се нарушават, свойствата и количеството на колагеновите и еластичните влакна, хондроцитите и синовиалната течност се влошават. Хрущялът губи своята еластичност: първоначално се появяват грапавини в центъра, зони на разпадане, микроувреждания, след което се оголва подлежащата костна тъкан. Хрущялният слой постепенно изчезва напълно.
Значителното влошаване на амортисьорните способности на ставата е тясно свързано с образуването на субхондрална остеосклероза. Образуват се зони на исхемия и склеротични промени. Едновременно с това се наблюдава компенсаторно свръхрастеж на хрущяла по границите на ставните повърхности на епифизите, образуват се остеофити - осифицирани области по краищата. Ставната капсула претърпява фиброзни промени.
Ако в тялото на пациента възникнат автоимунни процеси, те активират катаболни нарушения, в резултат на което хрущялната тъкан на ставата се уврежда.
Тези патологични промени водят до повишена уязвимост на засегнатите стави. Всеки инфекциозен или травматичен процес може да причини развитието на артрит, възпалително усложнение на вече развита остеоартрит.
Симптоми артрит
Първите признаци на артрозоартрит обикновено са следните: периодично засилваща се, след това отшумяваща болка, усещане за краткотрайна скованост сутрин, нарушена функционалност на засегнатата става. Болката се засилва постепенно, появяват се крепитации и скованост. С влошаване на патологичния процес се наблюдава атрофия на околните мускули, а самата става леко се уголемява и променя формата си, което е особено забележимо върху опорните стави.
Болката е механична по природа - тоест, има тенденция да се усилва при физическа активност и да отшумява в спокойно състояние. Развитието на възпалителна реакция се показва от неочаквано усилване на болковия синдром, поява на „нощна“ болка, подуване, оток, зачервяване, локално и общо повишаване на температурата.
Увеличаването на обема на ставата се дължи както на пролиферативни промени, така и на развитието на възпаление и оток на периартикуларните структури.
Пациентите често се оплакват от вътреставна крепитация (хрускане, пукане, скърцане) по време на движения.
Протичането на артрозоартрит е по-често бавно прогресиращо, с периодични рецидиви и засилваща се клинична и рентгенологична картина, влошаване на функционалните нарушения.
- Остеоартритът на колянната става често се проявява с така наречената „стартова“ болка, която започва да ви притеснява по време на ходене (и е особено очевидна при слизане по стълби). Болката е в антеро-вътрешната част на коляното, понякога се разпространява към бедрото или глезенната става и се влошава при опит за сгъване на коляното. Много пациенти показват отслабване и атрофия на квадрицепсния мускул, болка при сондиране в областта на ставната празнина или периартикуларните области. На практика всеки втори пациент има изкривяване на колянната става с „завъртането“ ѝ навън на фона на нестабилност на ставата.
- Артрозата-артритът на глезенната става има признаци, подобни на патологията на коляното. Глезенът се увеличава по обем, подвижността е частично ограничена, пациентът започва да куца при ходене. Продължителното стоене също е неудобно.
- Артрозата-артрит на раменната става се характеризира с начално възпалително увреждане на меките тъкани: връзки, сухожилия, мускули, съдово легло. Поради нарастващите трофични нарушения износването на хрущялния слой се ускорява, патологичният процес се разпространява в костната тъкан, настъпва деформация на ставите.
- Остеоартритът на тазобедрената става в началния етап на развитие може да се прояви с болка не в засегнатата става, а в коляното, външната част на бедрото, седалището, лумбалната област. Това значително усложнява диагнозата. Едновременно с това се открива двигателно ограничение, болка при опит за завъртане навътре, при сондиране на областта на слабините странично от мястото на пулсация на бедрената артерия. При дългогодишен артрозоартрит може да се наблюдава атрофия на бедрените и седалищните мускули, принудително положение на засегнатия крайник. Едновременно с това може да има компенсаторно изкривяване на лумбалния отдел на гръбначния стълб, страничен наклон на таза и сколиоза, които заедно провокират появата на болка в гръбначния стълб. Походката на пациента се променя и се формира куцота.
- Остеоартритът на пръстите на краката по-често засяга жените, особено тези, които са достигнали менопаузата. В много случаи това заболяване не се дължи на някаква очевидна причина - тоест се счита за идиопатично. Основните симптоми са болка и парене при ходене, „неудобни“ обувки, които преди са били удобни.
- Артритът на метатарзофалангеалните стави на стъпалото обикновено засяга няколко стави едновременно, най-често в областта на първия и третия пръст. Образуват се нодуларни уплътнения, болезнени при палпация. Докато стоят или ходят, пациентите отбелязват неприятно изтръпване, изтръпване, парене. В периоди на ремисия дискомфортът почти напълно изчезва, но в крайна сметка се възобновява.
- Артрозоартритът на темпоромандибуларната става (ТМС) е лезия на долната челюст, която се характеризира със силна болка при опит за нейното движение. Патологията по-често се развива в резултат на инфекция или травма на дентоалвеоларния механизъм. В допълнение към болката, пациентите посочват затруднения с дъвченето и отварянето на устата, повишена телесна температура по време на периоди на обостряне на заболяването, ирадиация на болката в областта на ухото.
- Остеоартритът на киткова става обикновено се причинява от изтъняване на хрущялния слой в областта на ставата. Основните оплаквания на пациентите са редовно влошаваща се болка и ограничаване на подвижността, свързани с болковия синдром. Възможно е подуване на тъканите.
- Остеоартритът на лакътната става в стадий на обостряне е съпроводен с болка, двигателна скованост и треска. Сред другите симптоми: подуване на засегнатата става, общо влошаване на здравето, слабост, локализирано зачервяване на кожата.
- Артритът на ставите на ръцете по време на рецидив се проявява с остра болка, подуване и зачервяване, треска. В периода на отшумяване на симптомите се наблюдават остатъчни явления под формата на болка на фона на хипотермия на ръцете, сутрешна скованост на пръстите, хрускане на малки стави. Възможно е образуване на нодуларни елементи в областта на лезията. С напредването на заболяването ставният хрущял се разрушава, костите се срастват и деформират.
- Артритът на акромиално-ключичната става първоначално се проявява с лек дискомфорт и периодична болка в засегнатото рамо. В по-нататъшни стадии на заболяването човек почти напълно губи мобилност в тази област. Освен това, по време на рецидиви се откриват всички признаци на възпалителния процес - артрит.
Остеоартритът на гръбначния стълб се проявява с чувство на тежест в засегнатата област на гърба по време на активно натоварване или на фона на продължителна неподвижност. С течение на времето започва да се появява болезнен синдром, склонен към усилване при движения. Появява се хрущене, двигателна скованост.
Етапи
В радиологичния аспект е обичайно да се разграничават следните етапи на развитие на патологията:
- Има съмнителни радиологични прояви - по-специално, ставната празнина не е стеснена или стеснението е незначително, но се откриват малки, малки остеофитни елементи по краищата на ставните повърхности.
- Проявите са налице, но в минимална степен: ставната празнина е леко стеснена, откриват се единични остеофитни елементи по краищата на ставните повърхности.
- Признаците са умерено изразени: празнината е стеснена, остеофитите са по-изразени, налице са прояви на субхондрална остеосклероза, а ставните повърхности са леко извити.
- Проявите са ясно изразени, празнината е стеснена, остеофитите са множествени и големи, костните епифизи са деформирани.
Степени
- Остеоартритът от 1-ва степен се характеризира с нарастваща болка по време на физическа активност и изчезването ѝ по време на покой. При засягане на ставите на долните крайници болката се появява дори при продължително стоене или ходене. При засягане на раменната става може да се появи хрускане, а болката се появява на фона на отдръпване на ръката в крайно положение. Не се наблюдава двигателно ограничение.
- Остеоартритът от 2-ра степен се характеризира с умерена болка, възможна куцота (ако са засегнати ставите на долните крайници), мускулна хипотрофия. При засягане на рамото болката се появява, ако повдигнете ръката над раменния пояс или след продължителна двигателна активност. Двигателната способност е умерено ограничена.
- Остеоартритът от 3-та степен е съпроводен с повишен риск от фрактури, дължащи се на структурни нарушения на костта. Болката е остра, по-често постоянна (дори в покой), наблюдава се куцота и ставна нестабилност, мускулна атрофия, ограничени пасивни движения.
Форми
Артрозоартритът се класифицира според редица признаци. Отделно се разграничават степените на патология. Освен това, заболяването е свързано с възрастта (причинено от възрастови промени), както и травматично и патологично (поради наранявания или ставни заболявания).
Остеоартритът може да има хронично бавно протичане или прогресиращо, при което засегнатата става се разрушава само за 2-3 години.
Също така патологията се подразделя в зависимост от локализацията:
- Гонартрозният артрит е лезия на колянната става;
- Коксартрозният артрит е лезия на тазобедрената става;
- Унковертебралният артрозоартрит е лезия на шийния отдел на гръбначния стълб;
- Вертебралният артрозоартрит е лезия на гръбначния стълб;
- Пателофеморален артрит - засяга пателата и част от бедрената кост.
Усложнения и последствия
Остеоартритът се характеризира с бавна прогресия. Лечението позволява да се забави процесът и трайно да се запазят двигателните способности на пациента. Ако предписанията на лекаря се пренебрегнат, могат да се развият усложнения и неблагоприятни последици:
- Силно изкривяване на засегнатата става;
- Влошаване на двигателната функция до пълна загуба на движение;
- Скъсяване на засегнатия крайник (по-специално, това често се случва при артрит на тазобедрената или колянната става);
- Костни изкривявания, деформации на гръбначния стълб, пръстите и крайниците.
В крайна сметка пациентът губи способността си да работи, а в сложни случаи - става неспособен да се движи самостоятелно и дори да се самообслужва. Тежките пренебрегвани форми на патология могат да станат индикация за назначаване на първа или втора група инвалидност.
Диагностика артрит
Диагнозата остеоартрит се поставя от ортопед въз основа на клиничната картина и наличните рентгенологични находки. На рентгенограмата се виждат дистрофични промени в хрущяла и съседните костни структури.
Наблюдава се стесняване на ставната празнина, изкривяване на костната подложка (често сплескване), наличие на кистозни елементи, признаци на субхондрална остеосклероза и костни израстъци (остеофити). Възможна е нестабилност на ставите. Ако рентгеновото изследване не разкрие патологични промени или не позволява тяхното идентифициране, се предписва допълнителна инструментална диагностика под формата на компютърна томография и магнитен резонанс. За да се установят първопричините за развитието на артрит-артрит, е показана консултация със специализирани специалисти, като ендокринолог, хирург, ревматолог, специалист по инфекциозни болести.
Тестовете се състоят от изследване на венозна кръв:
- Общ кръвен анализ с оценка на левкоцитната формула и COE;
- Определяне на фибриноген, антистрептолизин О, пикочна киселина в серум;
- Определяне на С-реактивен протеин;
- Ревматоиден фактор, антинуклеарен фактор върху HEp-2 клетки;
- Антитела към екстрахируем ядрен антиген (ENA-скрининг).
Използваните методи на изследване са флоуцитофлуориметрия, капилярна фотометрия, метод на съсирване, имунотурбидиметрия, ензимен колориметричен метод, реакция на индиректна имунофлуоресценция и ензимен имуноанализ.
Диференциална диагноза
В повечето случаи диагнозата на остеоартрит не създава трудности. Трудности възникват, ако обострянето на патологията е нетипично или няма характерни радиологични прояви (в ранните стадии на заболяването).
Диференциалната диагноза се извършва предимно с такива заболявания и лезии:
- Подагра;
- Ревматоиден, реактивен артрит;
- Стрептококов (ревматичен) полиартрит;
- Остеоартрит;
- Метаболитна артропатия;
- Хондрокалциноза, остър калциращ периартрит;
- Псориатична артропатия.
Първоначалната поява на артрозоартрит трябва да се диференцира с подагра и псевдоподагра, артропатия, септичен артрит и оток.
Острият ревматизъм на ставите се открива по-често в детска и юношеска възраст. Патологията започва около 14 дни след прекарано болно гърло, а проявите на артрит са съпроводени със сърдечни нарушения. Кръвните изследвания показват повишен титър на антистрептококови антитела. Терапията със салицилати има положителен терапевтичен ефект.
Пациентите с подагра нямат кардит, но кристали на пикочна киселина се откриват навсякъде.
При ревматоиден артрит се наблюдава бавно прогресиране на заболяването, засягат се проксималните интерфалангеални и метакарпофалангеални стави на ръцете. Наблюдава се симетрия на засягане на ставите, нарастваща мускулна атрофия. Открива се ревматоиден фактор.
При псориатичен артрит се отбелязва и симетрия на лезиите, характерни са и псориатични кожни обриви.
Реактивният артрит се развива на фона на инфекциозно заболяване или веднага след него. Кръвните изследвания разкриват повишен титър на антитела към инфекциозния агент.
Освен всичко друго, се прави диференциация с гонореен и посттравматичен артрит, интермитентна хидроартроза.
Към кого да се свържете?
Лечение артрит
Изборът на терапевтична схема винаги се оставя на лекуващия лекар и се определя от причините, стадия и клиничната картина на заболяването. Прилагат се медикаменти (външни, перорални, инжекционни), физиотерапия и, ако е необходимо, хирургическа намеса. Освен това, на пациента се препоръчва коригиране на храненето и физическата активност, за да се сведат до минимум патологичните промени в ставните структури.
Лекарствената терапия се предписва за облекчаване на болковия синдром, както и за възстановяване на засегнатите тъкани и инхибиране на по-нататъшни патологични вътреставни процеси.
Възможно е да се използват лекарства като:
- Нестероидни противовъзпалителни средства (Диклофенак, Индометацин, Кеторол, както вътрешно, така и инжекционно и външно);
- Хормонални средства (кортикостероиди) - по-често под формата на вътреставни инжекции;
- Спазмолитици и аналгетици (особено Мидокалм).
Специални лекарства с хондропротективна активност имат възстановителен ефект върху ставата. Те насищат хрущялната тъкан с хранителни вещества, инхибират процеса на разрушаване, активират регенерацията на клетъчно ниво. Най-често срещаните представители на хондропротекторите са хондроитин и глюкозамин: лечението с такива лекарства е продължително, а ефектът зависи както от продължителността на приема, така и от навременността на тяхното назначаване.
Изборът на това или онова лекарство, дозата и продължителността на курса на лечение се извършва от лекуващия лекар.
Сред другите консервативни методи на лечение:
- Вътреартикуларни инжекции на кортикостероидни средства (главно по време на периоди на обостряне на артрозоартрит);
- Вътреставни инжекции с хиалуронова киселина (за подобряване на плъзгането и свободата на движение в засегнатата става);
- PRP и цитокинова терапия (използване на кръвни продукти на пациента, с обогатяване с тромбоцити, за стимулиране на вътреставното кръвообращение и производството на синовиална течност, за подобряване на трофичните процеси).
В случай на тежко увреждане на ставите, когато лекарственото лечение вече не може да бъде ефективно, се предписва хирургическа интервенция.
Лечение с наркотици
Диклофенак |
При остеоартрит обикновено се прилага 75 mg (1 ампула) от лекарството интрамускулно на ден. При тежки симптоми дозата може да се увеличи до 2 ампули на ден (с интервал от няколко часа) или да се комбинира с други лекарствени форми на Диклофенак (мехлеми, таблетки). Не се препоръчва продължително лечение с лекарството. |
Индометацин |
Приемайте по 25-50 mg до четири пъти дневно (в усложнени случаи - до шест таблетки дневно). В случай на продължителен курс на лечение, дневната доза не трябва да надвишава 75 mg. |
Кеторол (кеторолак) |
При болка приемайте до 90 мг на ден, не повече от 3-5 последователни дни (за предпочитане по време на или веднага след хранене). |
Мидокалм |
Лекарството толперизон хидрохлорид и лидокаин има миорелаксираща и аналгетична активност, която е от значение за елиминирането на мускулните спазми при артрозоартрит. В острия период на заболяването се инжектира интрамускулно по 100 mg два пъти дневно. |
Хондроитин с глюкозамин |
Препоръчителната доза е 1 таблетка до 3 пъти дневно (около 1000 mg хондроитин сулфат и 1500 mg глюкозамин дневно). Средната продължителност на прием е 6 месеца. |
Нестероидните противовъзпалителни лекарства могат да причинят нежелани бъбречни странични ефекти - по-специално, говорим за развитие на остра бъбречна недостатъчност, нефротичен синдром, хипонатриемия. Най-често обаче нежеланите симптоми са свързани с ерозивни и улцерозни лезии на храносмилателния тракт, които се намират главно в препилоричната част на стомаха и антрума. Много пациенти имат функционални храносмилателни нарушения, езофагит, езофагеални стриктури, гастрит, язви и перфорации, стомашно-чревно кървене, както и ентеропатии, предизвикани от НСПВС.
Физиотерапевтично лечение
Физиотерапията е част от допълнително немедикаментозно лечение и може да включва следните техники:
- Ударно-вълнова терапия - помага за премахване на костни свръхрастежите и стимулиране на кръвообращението, чрез въздействието на ултразвукови вълни.
- Електромиостимулация - включва електронно-импулсно действие, което стимулира мускулните контракции.
- Ултрафонофореза - състои се в действието на ултразвук в комбинация с прилагането на медикаменти.
- Озонотерапия - включва използването на озонов газ, който има противовъзпалителни, антисептични, аналгетични, имуномодулиращи ефекти.
При наличие на индикации, лекарят може да предпише процедури като лазерна терапия, фонофореза, електрофореза, ултразвукова терапия (UHT), магнитотерапия. Разработва се комплекс от упражнения, насочени към подобряване на локалния метаболизъм и стимулиране на кръвообращението, укрепване на периартикуларния мускулен корсет.
В допълнение, терапевтични упражнения, механотерапия (физическа терапия с използване на тренажори), както и масаж и, ако е показано, ставно сцепление за минимизиране на натоварването.
Билколечение
Използването на лечебни растения се е доказало и в терапията на артрит-артрит. Благодарение на билките често е възможно да се облекчи болката, да се премахне сковаността и да се предотврати изкривяване на болната става. Особено популярни са растения като невен и цвят от лайка, жълт кантарион, коренище от репей и черен оман, коприва и шишарки от хмел. Те се използват под формата на отвари за външна и вътрешна употреба.
Силен противовъзпалителен ефект се характеризира с билката тинтява, както и с билкова смес на основата на хвощ, ела, бял равнец, глухарче, майка и мащеха, живовляк и ерготамин. Тези растения се използват под формата на отвари и спиртна тинктура.
Някои билкови лекарства могат да се използват без предварителна подготовка. Например, пресен лист от репей или хрян може да се приложи върху възпалена става. Други лекарства обаче изискват специална подготовка:
- Добър терапевтичен ефект при артрозоартрит има лечебна настойка от листа от коприва и бреза, както и от трицветна теменужка. За приготвяне на настойката 8 с.л. растителна маса се заливат с 500 мл вряща вода, настояват се под капак за половин час. Полученото лекарство се пие през деня вместо чай.
- Приготвя се тинктура от коренище от репей, листа от жълт кантарион и шишарки от хмел: растенията се смилат, заливат се с алкохол (100 мл на 10 г смес), престояват в затворен съд на тъмно място в продължение на 14 дни. След това лекарството се филтрира (прекарва се през няколко слоя марля) и се използва за втриване на болни места, както и вътре (три пъти дневно по 1 с.л.).
- Пригответе еквивалентна смес от растения като коприва, брезови листа, върбова кора, невен. Една супена лъжица растителна маса се залива с 500 мл вряла вода, настоява се 12 часа, прецежда се. Пие се по 100 мл до три пъти на ден, а също така се използва за приготвяне на вани.
Трябва да се има предвид, че народните средства, за разлика от лекарствата, не са в състояние да произведат бърз терапевтичен ефект. Следователно е необходимо да се настрои на дългосрочна терапия, с медикаментозна подкрепа, предписана от лекар.
Хирургично лечение
Може да се наложи помощта на хирург, ако консервативните методи за лечение на артрит са неефективни. Показанията включват:
- Силна, неутихаща болка, която не се повлиява от аналгетици;
- Образуването на пустули;
- Увеличаване на сковаността на ставите до степен на неподвижност;
- Тежка деформация на хрущяла;
- Тежко вътреставно увреждане.
- Следните видове операции се използват стандартно:
- Ендопротезиране с подмяна на нарушената става с изкуствен аналог;
- Артродеза с пълно обездвижване на ставата;
- Остеотомия с частично отстраняване на костна тъкан под определен ъгъл за намаляване на натоварването на ставата;
- Дебридмент - отстраняване на засегнатия хрущял.
При артроза-артрит на тазобедрената става и хрущялни лезии на главата на бедрената кост, наред с аналгезия и физиотерапия, могат да се използват различни видове хирургична интервенция, включително хирургично заместване на увредената става с изкуствен аналог.
Остеоартритът на колянната става в случаи на нарастващо износване е индикация за поставяне на изкуствена протеза.
Щифтовете често се препоръчват при остеоартрит на глезенната става.
Артроскопията, вътреставна операция, включваща няколко малки пробода в засегнатата област, е една от най-популярните минимално травматични интервенции. Интервенцията позволява отстраняване на хрущялни елементи и остеофити, които възпрепятстват мобилността.
За да се преразпредели натоварването върху деформираната става, се извършва хирургично подравняване на оста на ставата. Тази техника може временно да подобри състоянието на пациента, но не елиминира напълно проблема. Ендопротезирането остава най-ефективният вариант за лечение в много случаи.
Предотвратяване
Превантивните препоръки са следните:
- Придържайте се към активен начин на живот, избягвайте както прекомерно претоварване на ставите, така и хиподинамия;
- Правете упражнения всяка сутрин и ако е възможно, систематично ходете на плуване;
- Хранете се добре и правилно, контролирайте телесното си тегло, консумирайте достатъчно храни, съдържащи калций и колаген;
- Носете удобни дрехи и обувки;
- Избягвайте монотонните движения, правете по-чести физически почивки в работата, предпочитайте активната почивка пред празния ден.
Ако е възможно, не трябва да стоите прави дълги периоди от време, да повдигате твърде тежки предмети, да претоварвате опорно-двигателния апарат по всякакъв възможен начин.
В диетата е желателно да се откажат сладкиши и захари, алкохолни напитки, твърде мазни, пикантни и пържени ястия, както и големи количества сол.
Идеално е да се приготви диета, базирана на риба и морски дарове, млечни продукти и зърнени храни, растителни масла и ядки, зеленчуци, горски плодове, плодове и изобилие от зеленина. Не бива да забравяме и за водата: дневната консумация на 1,5-2 литра вода значително подобрява състоянието и адаптивните способности на опорно-двигателния апарат.
Прогноза
Прогнозата за пациенти с артрит се счита за условно неблагоприятна. Случаите на пълна инвалидност при тази патология са редки, тъй като при повечето пациенти заболяването се влошава само периодично. Въпреки че промените, които вече са настъпили вътре в ставите, не подлежат на обратно развитие. Трябва да се разбере, че навременното насочване към лекари, спазването на препоръчителния двигателен режим и нормите за рехабилитация могат да предотвратят по-нататъшното прогресиране на патологията. Освен това не бива да забравяме, че при артроза-артрит периодите на рецидиви, дължащи се на реактивно вътреставно възпаление, се редуват с периоди на покой, през които проблемът практически престава да притеснява или притеснява минимално.
Диагнозата артритен артрит е свързана с необходимостта от преразглеждане на начина на живот, диетата и физическата активност. Важно е да се откажете от резки движения, носене на тежки товари, както и от други дейности, съпроводени с прекомерно натоварване на ставите. Хиподинамията също е противопоказана: двигателната активност е задължителна, с минимално натоварване на ставния хрущял, с преобладаваща работа на периартикуларния мускулен апарат. Специални упражнения трябва първо да се изпълняват под наблюдението на специалист по рехабилитация, а след това у дома. В зависимост от локализацията на лезията се препоръчват следните упражнения:
- Умерено ходене по равен терен (подходи, половинчасови разходки);
- Плуване, аквагимнастика;
- Велотренажор;
- Каране на колело по равен терен (15 до 30 минути дневно);
- През зимата, каране на ски.
Други препоръчителни методи за рехабилитация включват масаж, физиотерапия и спа лечение. Освен това, ако е необходимо, се използват ортопедични корекционни средства: супинатори, еластични бинтове и корсети.
Като цяло, артрозоартритът не представлява заплаха за живота на пациента. Но при липса на лечение, патологията може сериозно да ограничи свободата на движение, да влоши качеството на живот. Ранната и пълна терапия ви позволява да спрете развитието на заболяването.

