Медицински експерт на статията
Нови публикации
Вентрикулит
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
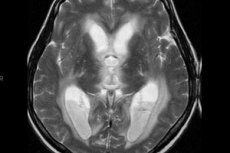
Ако лекарят диагностицира вентрикулит, това означава, че се е развило усложнение, което заплашва не само здравето, но и живота на пациента. Патологията представлява възпалителна реакция, която засяга стените на мозъчните вентрикули: това е сериозно вътречерепно инфекциозно заболяване, което се развива при пациенти, страдащи от различни нарушения на централната нервна система - по-специално, основният проблем може да бъде травматично мозъчно увреждане, вътречерепна хирургия, инфекциозни и възпалителни заболявания. Смъртността от усложнения е много висока. [ 1 ]
Епидемиология
Ако разгледаме статистическата информация за вентрикулита, можем да видим, че повечето автори споменават честотата на случаите на заболяването, или в зависимост от причината им, или като усложнения на други патологии на нервната система. Не се води отделна статистика за вентрикулита.
Според Американския център за контрол и превенция на заболяванията, като цяло инфекциозните лезии на централната нервна система са на единадесето място сред всички болнични инфекции, с честота от 0,8% (повече от 5,5 хиляди пациенти годишно).
Към днешна дата най-изученият патогенетичен тип на заболяването е вентрикулитът, който се развива в резултат на процедурата за вентрикулен дренаж. В такива случаи вентрикулитът се развива при 0-45% от пациентите. Ако вземем предвид честотата на развитие на усложнения спрямо продължителността на дренажа, цифрата е 11-12 пациенти на хиляда дренажни дни. В същото време, през годините броят на случаите постепенно намалява, което може да се дължи на подобряването на медицинските манипулации и диагностичните техники, както и на оптимизирането на качеството на обработка на хирургическите инструменти.
Някои експерти правят паралел в появата на вентрикулит и менингоенцефалит след неврохирургични операции. Разпространението на тези патологии, според различни източници, е 1-23%: такъв широк процентен диапазон е свързан с различните диагностични критерии, използвани в изследванията. Много проучвания са взели предвид само случаите, в които културите от цереброспинална течност са разкрили растежа на определени патогенни микроорганизми. [ 2 ]
Честотата на вентрикулит, свързан с вентрикулита (или вентрикулит, свързан със здравните грижи), варира от 0 до 45% в зависимост от техниката на поставяне и лечението (обикновено по-малко от 10%).[ 3 ],[ 4 ]
Причини вентрикулит
Вентрикулитът е инфекциозно заболяване. При новородени инфекцията се случва вътреутробно. При по-възрастни пациенти причините най-често са следните:
- Отворени черепно-мозъчни травматични увреждания, фрактури на основата или черепния свод, други наранявания, които причиняват увреждане на мозъчните тъкани, разположени в перивентрикуларната зона, както и образуване на цереброспинални фистули, през които прониква инфекцията. Възпалителна реакция се развива при навлизане на патогенна флора в камерното пространство.
- Проникващи черепни наранявания – по-специално огнестрелни рани, проникване на различни чужди предмети, което води до проникване на инфекция в мозъчната тъкан.
- Мозъчен абсцес, локализиран близо до камерната система. Когато лезията се отвори спонтанно, вътрешното ѝ гнойно съдържимо изтича в камерата или в перивентрикуларното пространство. В резултат на това се развива вентрикулит.
- Възпалението на мозъка, енцефалит, може да се разпространи в камерите - по-специално, инфекциозните агенти навлизат в камерната кухина.
- Гнойно възпаление на мозъчните обвивки. Гръбначномозъчните обвивки са в непосредствена близост до субарахноидалното пространство, което е изпълнено с цереброспинална течност и е част от общата ликворна система. Патогенната флора навлиза в гръбначномозъчните пътища, разпространява се през вентрикулите, причинявайки възпалителен процес като вентрикуломенингит.
- Неврохирургични операции. При нарушения на асептиката по време на операцията в областта на мозъчните вентрикули е възможно проникване на инфекциозен агент в камерното пространство. Това е възможно при недостатъчна стерилизация на хирургически инструменти, като например пункционна игла, дренажи и др.
Повишените рискови фактори за развитие на вентрикулит включват случаи на травма и други черепни увреждания, хирургични манипулации на мозъка и вътрематочна инфекция на плода (септични процеси). [ 5 ]
Рискови фактори
Рисковата група за развитие на вентрикулит включва пациенти със следните характеристики:
- онкологични патологии, хронични хематологични нарушения;
- наркомания, хронична алкохолна зависимост;
- чести травматични мозъчни травми;
- ендокринни нарушения;
- имунодефицитни състояния с различен произход (генетични заболявания, HIV инфекция, аспления и др.);
- напреднала възраст (над 70 години). [ 6 ]
Допълнителни рискови фактори за развитие на вентрикулит включват:
- късно посещение при лекар (по-късно от третия ден от момента на развитието на патологичния процес);
- неправилно оказана първа помощ на предболничния етап или липса на необходимата помощ;
- атеросклероза на мозъчните артерии с признаци на мозъчно-съдова недостатъчност на фона на хипертония.
Ако пациентът принадлежи към една от рисковите групи или има някой от рисковите фактори, това ясно показва висока вероятност за тежък или усложнен ход на патологията, което може да изисква спешно и компетентно прилагане на терапевтични и рехабилитационни мерки. [ 7 ]
Значителни фактори за развитието на вентрикулит са:
- наличие на кръв в вентрикулите или субарахноидалното пространство;
- наличие на други системни инфекции;
- изтичане на цереброспинална течност, особено при пациенти с проникващи наранявания на главата;
- продължително оттичане на мозъчните вентрикули и въвеждането на промивни течности в тях.
Много експерти посочват ролята на честото събиране на цереброспинална течност чрез катетеризация за изследване в развитието на вентрикулит. Според някои данни, ако катетеризацията продължи повече от една седмица, това значително увеличава вероятността от развитие на инфекциозен процес. Въпросът за продължителността на дренажа и необходимостта от профилактична подмяна на катетъра обаче все още е спорен. Някои автори предлагат тунелиране на катетъра, за да се намали рискът от вентрикулит от отвора на борера до зоната на излизане от кожата. Препоръчително е да се направи вдлъбнатина по-малка от 50 мм от отвора на борера или катетърът да се изведе в областта на гръдния кош или горния сегмент на предната коремна стена. [ 8 ]
Патогенеза
Съществуват различни начини за навлизане на инфекциозен агент в мозъчните вентрикули. По този начин, развитието на вентрикулит може да започне в резултат на директно доставяне на патогенни микроорганизми от външната среда. Това се случва при открити черепно-мозъчни травми, по време на неврохирургични операции - например, рисковата зона включва интервенции като инсталиране на вентрикуларен дренаж при пациенти с кръвоизливи в черепа, остра хидроцефалия, клапно спинално шунтиране и други операции с отворен достъп. Възможни са също контактно разпространение на инфекцията по време на отваряне на мозъчен абсцес в вентрикуларната система, хематогенно разпространение по време на циркулацията на бактерии в кръвния поток, цереброспинално проникване по време на обратния поток на цереброспиналната течност при пациенти с първичен и вторичен менингит или менингоенцефалит.
Предполага се, че обратният поток на цереброспиналната течност възниква по време на трансформацията на пулсиращото движение на цереброспиналната течност чрез влошаване на еластичността на вътречерепните субарахноидални пространства, което е причинено от възпалителни промени или кръвоизлив. [ 9 ]
Посоченият механизъм на развитие на вентрикулит определя честата асоциация на заболяването с възпалителен процес в мозъчните обвивки. [ 10 ]
В резултат на отварянето на мозъчен абсцес в камерната система се появява и вентрикулит. Но често се среща и друг, „огледален“ вариант: при усложнен ход на вентрикулита се развива енцефалитен фокус в съседните тъкани с образуването на мозъчен абсцес.
Симптоми вентрикулит
Ако вентрикулитът се развие на фона на проникващи травматични или раневи наранявания, пациентът изпитва силно и внезапно общо влошаване на здравето. Телесната температура се повишава, а показателите надвишават 38°C. Подобна картина се наблюдава и при спонтанно отваряне на мозъчен абсцес. Ако пациентите са в съзнание, най-често се оплакват от силно главоболие и нарастваща възбуда. Наблюдава се значително повишаване на сърдечната честота (повече от 120-130 удара в минута), бледост или зачервяване на кожата (което е особено забележимо по лицето), задух, повръщане, след което не става по-леко. Менингеалният синдром е ясно дефиниран.
Повишената двигателна активност (психомоторна възбуда) се заменя с тонично-клонични или клонични припадъци. По време на пристъпите се наблюдава прогресивно нарушаване на съзнанието. Пациентът става летаргичен, инхибиран, сънлив: стадият на ступор започва с постепенно преминаване в коматозно състояние. Тялото на пациента е изтощено, което може да бъде съпроводено с леко понижаване на температурата до нивото на субфибрилация, както и намаляване на интензивността на менингеалните прояви.
Ако вентрикулитът се развие при новородено бебе в резултат на вътрематочна инфекция, тогава е налице серозен възпалителен процес, който не е съпроводен с никакви клинични признаци. Патологията се определя по време на ултразвукова диагностика. Когато патологията се развие като септично усложнение, патогномоничните симптоми отсъстват, но състоянието на бебето се влошава значително. [ 11 ]
Първоначалната клинична картина на развитието на вентрикулит бързо се проявява, тъй като се развива буквално „пред очите ни“. Характерни са силно дифузно главоболие, пристъпи на повръщане на фона на липса на гадене и облекчение. Общото здравословно състояние бързо се влошава. Тежките състояния са съпроводени с честа смяна на периоди на възбуда и апатия, конвулсивни пристъпи, поява на халюцинации и нарушено съзнание, развитие на ступор и коматозно състояние.
Следните признаци се считат за патогномонични за вентрикулит:
- хиперестезия (повишена чувствителност);
- мускулно-тонични симптоми;
- синдром на болката.
Повишената чувствителност по време на развитието на вентрикулит е повишаване на звуковата, светлинната и тактилната чувствителност. Изразен мускулно-тоничен признак е ригидността на тилните мускули (повишен тонус), която може да се определи чрез пасивно накланяне на главата с опит да се доближи брадичката на пациента до гърдите. Състоянието на мускулна хипертоничност може да се определи и от особената поза на пациента, който лежи настрани, извивайки гърба си и отхвърляйки главата си назад, огъвайки се и прибирайки краката си към корема.
Синдромът на болката засяга главата, очите и се наблюдава в изходните точки на троичния нерв, в тилната област и скулите. [ 12 ]
Вентрикулит при новородени
Диагностиката и лечението на вродени аномалии на централната нервна система с развитие на вентрикулит е много важен въпрос в медицината, тъй като през последните години тази патология става все по-често срещана. Гнойният вентрикулит е особено тежко вътречерепно усложнение, причинено от навлизането на микрофлора в мозъчните вентрикули. Няма характерна компютърна томография за тази патология. Тя може да бъде открита при пробив на абсцес в вентрикулите, при образуване на цереброспинална фистула, която комуникира с вентрикулите, или въз основа на клинични и ликворни прояви. [ 13 ]
Развитието на гноен менингоенцефалит и вентрикулит е възможно при прогресираща вътрешна оклузивна хидроцефалия. Усложнението може да се прояви в резултат на възходяща инфекция при комбинация от вроден дефект на централната нервна система с инфектирана спинална херния или при изолирана хидроцефалия с генерализация на менингоенцефалита.
Характерни клинични признаци на хидроцефалия и вентрикулит са бързо нарастване на обиколката на главата, спастична тетрапареза, ярки менингеални прояви, продължителна стабилна хипертермия. При съпътстване на цереброспинални хернии симптомите се допълват от долна парапареза, дисфункция на тазовите органи с наличие на напрегнат херниален сак.
Протичането на възпалителния процес обикновено е тежко, на фона на груба неврологична недостатъчност. Предвид сложността на лечението, степента на смъртност, тежестта на инвалидизацията, важен момент трябва да бъде подобряването на превантивните мерки по време на планирането на бременността. Важно е да се извърши квалифицирана пренатална диагностика и, ако е необходимо, поетапно лечение през първите месеци от живота на бебето, преди да се появят усложнения и декомпенсирани състояния. Препоръчително е това да се прави само в специализирана неврохирургична клиника или отделение.
Невросонографията се счита за най-информативния скринингов метод за морфологично определяне на мозъчни лезии при деца в неонаталния период. Невросонографията има най-голяма диагностична стойност по отношение на идентифицирането на вродени аномалии на централната нервна система, вътрешна хидроцефалия, перивентрикуларни кръвоизливи и левкомалация на етапа на образуване на кисти. [ 14 ]
Форми
Първата информация за съществуването на вентрикулит е получена преди почти сто години. Тя е публикувана от американец, специалист по патохистология С. Нелсън. Малко по-рано са направени предположения за принадлежността на гранулирания епендиматит към хроничните лезии на мозъчната епендима: патологията, според лекарите, може да се развие като усложнение на туберкулоза, сифилис, хронична алкохолна интоксикация, ехинококоза, сенилна деменция и други хронични патологии на централната нервна система. Важно значение имат трудовете на д-р Кауфман, който смята, че първостепенните фактори за развитието на заболяването са травматични и алкохолни лезии, остри инфекциозни процеси.
Описанията на заболяването от Нелсън включват анализ на хроничната форма на хидроцефалия. По-специално, лекарят посочва трудностите при определяне на етиологията на гранулирания епендиматит, тъй като патологията може да има както възпалителен, така и невъзпалителен характер. [ 15 ]
Впоследствие в медицината са използвани и други термини за характеризиране на заболяването - по-специално се споменават епендиматит, епендимит, интравентрикуларен абсцес, вентрикуларен емпием и дори така нареченият "пиоцефалус". След предположението за развитието на възпалителен процес вътре в съдовете, терминът хориопендиматит е въведен в медицинската употреба от д-р А. Зинченко (преди около петдесет години). Освен това са дефинирани следните видове заболяване:
- неспецифичен вентрикулит (алергична, инфекциозна, вирусна, синусогенна, тонзилогенна, ревматична, отогенна, посттравматична и интоксикационна патология);
- специфичен вентрикулит (туберкулозен, сифилитичен, паразитна патология).
Ходът на заболяването е разделен на остър, подостър и хроничен стадий.
Според качеството на цереброспиналната динамика започнаха да се разграничават следните видове патология:
- оклузивен вентрикулит на фона на облитерация на цереброспиналната течност;
- неоклузивен вентрикулит във фазата на хиперсекреция или хипосекреция (фибросклеротичен вариант с хипотония).
По-късно името епендиматит почти не се споменава в медицинските среди. Терминът „вентрикулит“ става много по-разпространен и може да се развие в следните форми:
- първична форма, причинена от директно проникване на инфекция в камерните структури - например, по време на проникващи наранявания и рани, хирургични операции;
- вторична форма, която възниква, когато патогенни микроорганизми навлязат от съществуващ фокус в тялото - например, с менингоенцефалит, мозъчен абсцес.
Усложнения и последствия
С развитието на възпалителния процес в камерната система – вентрикулит – гной навлиза в цереброспиналната течност. В резултат на това цереброспиналната течност става по-вискозна и нейната циркулация се нарушава. Състоянието се влошава, ако каналите на цереброспиналната течност са запушени с натрупвания на гнойни маси. Вътречерепното налягане се повишава, мозъчните структури се компресират и се развива мозъчен оток.
Когато възпалителният процес се разпространи към четвъртата камера, кухината на последната се разширява и развиващата се хидроцефалия води до компресия на съседния мозъчен ствол. Засягат се жизненоважни центрове, локализирани в продълговатия мозък и моста. Повишеното налягане води до дихателна и сърдечно-съдова дисфункция, което значително увеличава риска от смърт на пациента. [ 16 ]
Най-тежката последица от вентрикулита е смърт. В други случаи са възможни инвалидизация и деменция.
Възстановените пациенти могат да изпитат остатъчни ефекти под формата на астения, емоционална нестабилност, хронично главоболие и вътречерепна хипертония.
Необходими условия за успешно лечение на пациенти с вентрикулит:
- навременни и цялостни диагностични мерки с адекватна и компетентна терапия;
- индивидуален и цялостен подход;
- пълна санация на първичния инфекциозен фокус. [ 17 ]
Диагностика вентрикулит
Основният диагностичен критерий за вентрикулит е положителен индикатор за инфекция в цереброспиналната течност или наличието на поне два характерни симптома на заболяването:
- фебрилно състояние с температура над 38°C, главоболие, менингеални признаци или симптоми на засегнати черепномозъчни нерви;
- промени в състава на цереброспиналната течност (плеоцитоза, повишено съдържание на протеин или намалено съдържание на глюкоза);
- наличие на микроорганизми по време на микроскопско изследване на цереброспинално-мозъчна течност, оцветена по Грам;
- изолиране на микроорганизми от кръвта;
- положителен диагностичен лабораторен тест на цереброспинална течност, кръв или урина без откриване на култура (латексна аглутинация);
- диагностичен титър на антитела (IgM или четирикратно увеличение на титъра на IgG в сдвоени серуми).
От решаващо диагностично значение са клиничните и неврологичните характеристики на вентрикулита, както и резултатите от лабораторните изследвания. По време на компютърна томография може да се определи леко повишаване на плътността на цереброспиналната течност, което се дължи на наличието на гной и детрит, както и перивентрикуларно намаляване на плътността в резултат на оток на възпалително променения епендим от субепендималния слой. [ 18 ]
В много случаи диагнозата вентрикулит се потвърждава чрез откриване на паравентрикуларна локализация на области на мозъчно разрушаване, които комуникират с камерната кухина, в комбинация с други симптоми. [ 19 ]
Оптималният метод за невровизуализация на вентрикулит е магнитно-резонансната томография на мозъка, използваща DWI, FLAIR и T1-WI с контраст. Най-често по време на ЯМР диагностика на пациент в хоризонтално положение е възможно да се открие интравентрикуларен детрит и гной, с преобладаваща локализация в областта на тилните рога или триъгълниците на страничните вентрикули, понякога в четвъртата камера. Допълнителен ЯМР признак за вентрикулит е наличието на засилен контур на вентрикуларната обвивка (характерно за 60% от случаите). Наблюдават се и признаци на хороидален плексит, включително неясен сигнал за размазване от границите на уголемения хороидален плексус.
В ранното детство невросонографията се използва като основен диагностичен метод: картината на вентрикулита е подобна по признаци на тази, наблюдавана при компютърна томография или магнитно-резонансна томография:
- повишена ехогенност на цереброспиналната течност и откриване на други ехогенни включвания поради наличието на гной и детрит;
- повишена ехогенност и удебеляване на вентрикуларните стени (по-специално поради фибринови отлагания);
- повишена ехогенност на хороидния плексус, с размазване и деформация на контурите. [ 20 ]
Изследванията включват кръвни изследвания и изследвания на цереброспинална течност:
- съдържанието на глюкоза в цереброспиналната течност е по-малко от 40% от съдържанието на глюкоза в плазмата (по-малко от 2,2 mmol на литър);
- съдържанието на протеин в цереброспиналната течност се увеличава;
- микробиологичната култура на цереброспиналната течност е положителна или патогенът е открит в натривка на цереброспинална течност (с оцветяване по Грам);
- цитоза на цереброспиналната течност се наблюдава при ниво на неутрофили от 50% или по-високо от общото съдържание;
- в кръвта се наблюдава левкоцитоза с изместване на лентата;
- Плазмените нива на С-реактивния протеин се повишават. [ 21 ]
Етиологията на заболяването се установява чрез културално изолиране на патогена по време на бактериологично посяване на цереброспинална течност и кръв. Наложително е да се вземе предвид продължителността и атипичността на растежа на културата. Серологичните тестове (RSK, RNGA, RA) включват изследване на сдвоени серуми на интервали от две седмици. [ 22 ]
Инструменталната диагностика включва компютърна или магнитно-резонансна томография, невросонография и лумбална пункция. Енцефалографията се използва за оценка на функционалното състояние на мозъка и степента на увреждане на нервната тъкан. Електроневромиографията демонстрира тежестта на увреждането на проводящите нервни пътища, ако пациентът има пареза или парализа.
Диференциална диагноза
Когато на ЯМР се открие интравентрикуларен хиперинтензивен сигнал, се извършва диференциална диагностика на вентрикулит с интравентрикуларен кръвоизлив. Клиничната практика показва, че в относително редки случаи се открива патологичен хиперинтензивен сигнал:
- в 85% от случаите с режим FLAIR;
- в 60% в T1-VI режим с контраст;
- в 55% от случаите – в DVI режим. [ 23 ]
Важно е да се вземе предвид, че области на перивентрикуларна хиперинтензивност от граничен тип се наблюдават и при пациенти с хидроцефалия, без инфекциозни усложнения, което е свързано с трансепендимална миграция на цереброспиналната течност и образуване на перивентрикуларен оток. [ 24 ]
Към кого да се свържете?
Лечение вентрикулит
Най-важната мярка при лечението на вентрикулит е антибиотичната терапия. За да бъде това лечение възможно най-ефективно, за началния терапевтичен етап се избира набор от лекарства, като се вземат предвид предполагаемата причина за заболяването и микробиологичните показатели. Лекарят определя най-подходящата дозировка и честота на приложение на антибиотици. [ 25 ]
Рационалното предписване на лекарства включва определяне на етиологичния фактор на заболяването и определяне на чувствителността на изолираната култура на микроорганизма към антибиотици. Бактериологичните методи помагат да се определи патогенът след 2-3 дни от момента на събиране на материала. Резултатът от чувствителността на микроорганизмите към антибактериални лекарства може да се оцени след още 24-36 часа. [ 26 ]
Антибактериалното лечение на пациенти с вентрикулит трябва да започне възможно най-рано, без да се губи време в чакане на резултатите от инструменталната диагностика и изследването на цереброспиналната течност, веднага след вземане на кръв за стерилност. Дозите антибиотици се установяват като максимално допустими. [ 27 ]
Емпиричното лечение на вентрикулит задължително включва употребата на ванкомицин в комбинация с цефепим или цефтриаксон. Ако пациентът е над 50 години или ако заболяването е предшествано от имунодефицитно състояние, амикацин се предписва като адювантно лекарство. [ 28 ]
Алтернативен режим, подходящ за пациенти с тежки алергични реакции към β-лактамни антибиотици, включва употребата на моксифлоксацин или ципрофлоксацин в комбинация с ванкомицин. Пациенти над 50-годишна възраст или страдащи от имунодефицитни състояния допълнително получават триметоприм/сулфометоксазол. [ 29 ]
Приблизително 15 минути преди първото приложение на антибактериалното лекарство, трябва да се инжектира дексаметазон в доза от 0,15 mg на килограм телесно тегло. Ако по време на микроскопия на утайката от цереброспиналната течност се открият грам-положителни диплококи или в кръвта или цереброспиналната течност се установи положителна латекс-аглутинационна реакция към пневмококи, приложението на дексаметазон продължава на всеки 6 часа в продължение на 2-4 дни, в същата доза. В други ситуации дексаметазон не трябва да се използва. [ 30 ]
Вентрикулитът може да изисква допълнително интравентрикуларно приложение на антибактериални средства. Поради това, ванкомицин, колистин и аминогликозиди се считат за безопасни и ефективни лекарства за тази цел. Полимиксин B се счита за оптимален вариант. Дозировката се определя емпирично, като се отчита постигането на необходимото терапевтично съдържание на лекарството в цереброспиналната течност. [ 31 ]
Възможно е епидурално приложение на следните лекарства:
- Ванкомицин 5-20 мг на ден;
- Гентамицин 1-8 мг на ден;
- Тобрамицин 5-20 мг на ден;
- Амикацин 5-50 мг на ден;
- Полимиксин B 5 mg на ден;
- Колистин 10 мг на ден;
- Хинупристин или Далфопристин 2-5 мг на ден;
- Тейкопланин 5-40 мг на ден.
Всички β-лактамни антибиотици, особено пеницилините, цефалоспорините и карбапенемите, не са подходящи за субарахноидално приложение, тъй като увеличават гърчовата активност.
Комбинацията от интравенозно и интравентрикуларно приложение на антибиотици е винаги по-предпочитана и ефективна. [ 32 ]
След като резултатите от изследването на цереброспиналната течност и резистентността на микробната флора към антибиотична терапия са готови, лекарят коригира антибактериалното лечение, като избира лекарство, към което микроорганизмите са особено чувствителни. [ 33 ]
Ефектът от антибиотичната терапия се оценява според клинични и лабораторни показатели:
- отслабване и изчезване на клиничните симптоми;
- елиминиране на интоксикация;
- стабилизиране на лабораторните диагностични показатели;
- „чистота“ на многократни култури от цереброспинална течност.
В допълнение към антибиотичната терапия, пациентите с вентрикулит често се подлагат на дренаж на мозъчните вентрикули, за да се елиминира остра хидроцефалия, която възниква в резултат на запушване на гръбначномозъчния канал с гной и детрит. Важно е стриктно да се спазват правилата на асептиката и антисептиката по време на процедурата, редовно да се сменят превръзките, да се третират дренажните зони и да се осигури чистотата на конекторите и контейнерите за цереброспинална течност. [ 34 ]
Продължителността на лечението на пациентите се определя в зависимост от вида на патогена:
- поне две седмици за пневмококи;
- една седмица за стрептококи от група В;
- три седмици за ентеробактерии.
По време на лечението се извършва оценка на клиничната и лабораторната ефективност.
Ако антибиотичната терапия е неефективна, се препоръчва ендоскопска хирургия две седмици след началото на лечението за ревизия на вентрикулите, като се използва еластичен ендоскоп и системата се промива с разтвор на Рингер или други подобни лекарства. Ендоскопията може да се повтори: процедурата се повтаря, ако няма положителна динамика в рамките на три седмици след предишната интервенция. [ 35 ]
През целия период на престоя на човек в болницата лекарите следят жизнените показатели, поддържат ги на оптимално ниво с помощта на постоянно и внимателно вливане на солеви разтвори. Те също така следят качеството на диурезата. За да предотвратят изтощение, те осигуряват парентерално хранене и извършват хигиенни грижи.
Допълнителната симптоматична терапия за вентрикулит включва:
- коригиране на хипоксични състояния (изкуствена вентилация);
- противошокови мерки (кортикостероиди, хепарин, фраксепарин, гордокс, контрикал);
- внимателно детоксикиращо лечение (Infucol, Heisteril, прясно замразена плазма, албумин);
- лечение на дехидратация и против отоци (манитол, 40% разтвор на сорбитол, Lasix);
- подобряване на метаболитната и невровегетативната защита на мозъчните структури (Ноотропил, Кавинтон, Трентал, Актовегин);
- компенсация на енергийните разходи (Мориамин, Полиамин, Липофундин и др.).
За облекчаване на болката се използват аналгетици (включително наркотични) и нестероидни противовъзпалителни средства.
Предотвратяване
Съвременната неврохирургия включва използването на вентрикуларни катетри, импрегнирани с антибактериални средства (метод на импрегниране), което спомага за намаляване на риска от инфекция по време на дренаж. Както показва практиката, използването на такива катетри едновременно с внимателното спазване на други превантивни мерки помага за намаляване на риска от инфекция до почти 0%. [ 36 ], [ 37 ], [ 38 ]
Възможно е да се предотврати развитието на вентрикулит. За целта е необходимо своевременно лечение на отоларингологични и зъбни патологии, избягване на наранявания и контакт със заразени хора, укрепване на имунната система и избягване на интоксикация и стрес. [ 39 ], [ 40 ]
Прогноза
Според информация, публикувана от специалисти, смъртността при пациенти с пост-дренажен вентрикулит варира от 30 до 40%. При пациенти от различни възрасти, претърпели неврохирургични операции с усложнения под формата на менингит или вентрикулит, неблагоприятна клинична прогноза е наблюдавана в почти 80% от случаите, включително:
- в повече от 9% от случаите е наблюдавана смърт на пациента;
- в повече от 14% от случаите се е развило персистиращо вегетативно състояние;
- Почти 36% от пациентите са развили тежки патологични промени;
- В почти 20% от случаите са наблюдавани умерени патологични промени.
Повече от 20% от пациентите са се възстановили добре, 60% от децата са показали положителна динамика. Най-неблагоприятната прогноза е била свързана най-вече с хора над 46 години, показващи фокална неврологична картина или демонстриращи ниво на съзнание под 14 точки по скалата за кома на Глазгоу. Лошата прогноза е била свързана със случаи, в които е имало нужда от процедура за изкуствена вентилация на белите дробове.
Като цяло, при пациенти с вентрикулит с различен произход (включително постдренажен и други варианти на развитие), смъртността е около 5%. Изключително неблагоприятна прогноза се наблюдава, ако вентрикулитът възникне в резултат на проникване на мултирезистентна микрофлора. Например, когато е засегнат от Acinetobacter baumannii, смъртността, дори при системно приложение на Колистин, е повече от 70%. Броят на фаталните случаи в такава ситуация може да бъде значително намален чрез допълване на системното лечение с интравентрикуларно приложение на Колистин.
Горните показатели отразяват прогностични данни, озвучени от чуждестранни автори. В постсъветските страни подобна информация е недостатъчна поради липсата на сериозни изследвания по този въпрос. Съществува само общ статистически показател за фатални резултати при пациенти с вентрикулит, който е от 35 до 50% и по-висок.
Може да се заключи, че вентрикулитът е проблем, който изисква всеобхватно проучване. Това е необходимо както за предотвратяване на развитието на патологията, така и за нейното успешно лечение.

