Медицински експерт на статията
Нови публикации
Варикоцеле - преглед на информацията
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Варикоцеле е описано за първи път от Целзий през I век сл. Хр. като „подути и извити вени над тестиса, които стават по-малки от противоположния“. През 1889 г. У. Х. Бенет установява връзката между промените в скротума и функционалната недостатъчност на тестиса. Той определя варикоцелето като „патологично състояние на вената на семенната връв, възникващо в повечето случаи в резултат на или в комбинация с функционална недостатъчност на тестиса“. Именно критерият за функционална компетентност на тестисите определя интереса на клиницистите към това урологично заболяване. Това се дължи на демографската ситуация, наблюдавана в повечето развити страни. Най-малко 40% от безплодните бракове се дължат на мъжко безплодие. В тази връзка проблемът с варикоцелето, който засяга до 30% от мъжете, се счита за причина за намалена плодовитост в 40-80% от случаите, става все по-актуален.
Неяснотата и противоречивият характер на съществуващите подходи и интерпретации се отбелязват още на етапа на терминологично определяне на заболяването. Варикоцеле е варикозно (гроздообразно) разширение на вените на пампиниформния (plexus pampiniformis) плексус на семенната връв, придружено от интермитентен или постоянен венозен рефлукс.
Епидемиология
Варикоцеле е едно от най-често срещаните заболявания сред мъжете, чиято честота варира, според различни автори, от 2,3 до 30%. При наличие на вродени предразположения към развитие, честотата в различните възрастови групи е хетерогенна.
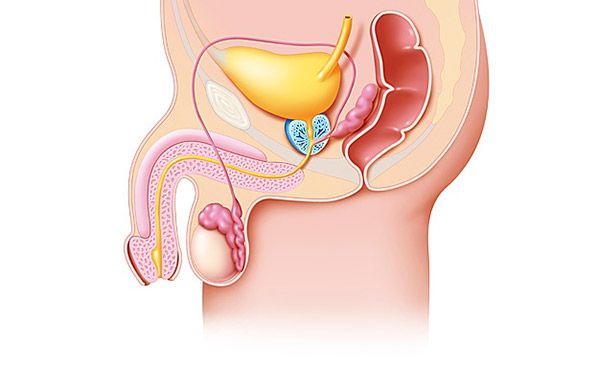
В предучилищна възраст не надвишава 0,12% и се увеличава с растежа и съзряването. Варикоцеле се наблюдава най-често на възраст 15-30 години, както и сред спортисти и физически работници.
Причини варикоцеле
През 1918 г. О. Иванисевич определя варикоцеле като „анатомичен и клиничен синдром, анатомично проявяващ се чрез разширени вени вътре в скротума, а клинично – чрез венозен рефлукс, например, причинен от клапна недостатъчност“. Той вижда връзката между варикоцеле и недостатъчност на клапите на тестикуларната вена, водеща до ретрограден кръвен поток през нея. Впоследствие това е потвърдено във връзка с въвеждането в клиничната практика на съдови изследвания, позволяващи визуална оценка на състоянието на вътрешната семенна вена по цялата ѝ дължина. Определящата концепция днес е, че варикоцеле се разглежда не като самостоятелно заболяване, а като симптом на аномалия в развитието или заболяване на долната празна вена или бъбречните вени.
Изключителната вариабилност на структурата на венозната система като цяло, както и на лявата и дясната бъбречна вена, е следствие от нарушена редукция на кардиналните и субкардиналните вени. Ретрограден кръвен поток се наблюдава при вродена (първична) липса на клапи в тестикуларната вена, както и при генетично обусловена слабост на венозната стена поради недоразвитие на мускулния слой, дисплазия на съединителната тъкан, водеща до първична клапна недостатъчност. Вторичната клапна недостатъчност се развива в резултат на венозна хипертония в системата на долната празна вена и бъбречните вени. В такива случаи варикоцеле се разглежда като байпасна рено-кавална анастомоза (през вътрешната и външната семенни вени в общата илиачна), компенсираща бъбречната венозна хипертония. Като се вземат предвид анатомичните особености, които се състоят във факта, че лявата тестикуларна вена се влива в бъбречната вена, а дясната в повечето случаи директно в долната куха вена и само в 10% в дясната бъбречна вена, структурата на заболеваемостта е доминирана от лявостранна варикоцеле - 80-86%, дясностранна - 7-15%, двустранна - 1-6% от случаите.
Всякакви патологични състояния на нивото на скротума, ингвиналния канал, коремната кухина (херния), бъбречната и долната куха вена, водещи до компресия на семенните върви, повишено вътрекоремно налягане, натиск в долната куха вена и бъбречните вени, което възпрепятства оттичането на кръв от вените на семенните върви, се считат за причина за рефлуксен кръвен поток и развитие на варикоцеле.
Основните причини за трайно повишаване на хидродинамичното налягане в системата на бъбречните вени и рено-тестикуларен рефлукс са: стеноза на бъбречната вена, ретроаортно разположение на лявата бъбречна вена, пръстеновидна бъбречна вена, артериовенозна фистула. Варикоцеле в такива случаи се определя както при орто-, така и при клиностаза, съществува от детството и прогресира. Особено внимание се обръща на интермитентния характер на рефлукса, често наблюдаван при аорто-мезентериални форцепси, който се счита за една от причините за ортостатична варикоцеле. Понякога това урологично заболяване се развива с тумори на левия бъбрек, коремната кухина, компресиращи главните венозни колектори, с тенденция към бърза прогресия с растежа на тумора.
Патогенеза
Ролята на патогенетичните фактори, водещи до нарушения на сперматогенезата при варикоцеле, не е окончателно установена. Те включват:
- локална хипертермия;
- хипоксия;
- нарушаване на хематотестикуларната бариера, включително от контралатералната страна поради колатерален кръвен поток, водещо до производството на антиспермални антитела;
- прекомерно производство на хидрокортизон при надбъбречна венозна хипертония;
- нарушения на рецепторния апарат и стероидогенезата;
- нарушения на обратната връзка тестис-хипофиза-хипоталамус.
В момента се изучава ролята на локалния и общия, относителния и абсолютния андрогенен дефицит и други хормонални нарушения. Напоследък се проучва влиянието на генетични фактори, водещи до нарушения на сперматогенезата при варикоцеле. Няма пряка корелация между тежестта на варикоцеле и степента на нарушения на сперматогенезата; изучава се въпросът за влиянието на екстрафуникуларната варикоцеле върху сперматогенезата. Като се вземат предвид анатомичните и физиологичните особености на структурата на кремастерната вена и повърхностната венозна система на тестиса, няма консенсус относно патогенетичното значение за гаметогенезата на рефлуксиращия тип кръвен поток, понякога наблюдаван нормално в тази съдова система.
Симптоми варикоцеле
Симптомите на варикоцеле са незабележими. Понякога пациентите отбелязват тежест и болка в лявата половина на скротума, което трябва да се диференцира от възпалителни заболявания на органите на скротума.
Форми
В зависимост от естеството на флебо-тестикуларната връзка, Coolsaet разграничава три хемодинамични типа рефлукс:
- рено-тестикуларен:
- илео-тестикуларен;
- смесени.
Съществува голям брой класификации на варикоцеле, базирани на степента на тежест.
Степени на варикоцеле според СЗО (1997)
- Варикоцеле I стадий - разширени вени стърчат през кожата на скротума, ясно се виждат. Тестисът е намален по размер, има тестообразна консистенция.
- Варикоцеле от втори стадий - разширените вени не са видими, но лесно се палпират.
- Варикоцеле в трети стадий - разширените вени се определят само чрез маневра на Валсалва.
Асимптоматичната варикоцеле се определя с помощта на кашличен тест или доплеров ултразвук на скротума, използвайки маневрата на Валсалва.
В местната практика се използва класификацията на Ю.Ф. Исаков (1977), основана на обратната градация на проявите на заболяването, за разлика от класификацията на СЗО.
- Варикоцеле от I степен се определя само чрез палпация с теста на Валсалва (напрежение) при ортостаза.
- II степен - варикоцеле, ясно определено чрез палпация и визуално. Тестисът е непроменен.
- III степен изразена дилатация на вените на пампиниформния плексус. Тестисът е намален по размер, има тестообразна консистенция.
Диагностика варикоцеле
Диагностиката на варикоцеле се основава на палпация, ултразвук и доплерови изследвания. От неинвазивните методи, ултразвукът, комбиниран с доплерово картиране на бъбречните съдове и тестикуларната вена, има най-висока чувствителност. Изследването се провежда в орто- и клиностаза със задължителна оценка на характера на промените (градиент) в кръвния поток (скорост на бъбречната венозна кръв, скорост и продължителност на тестикуларния рефлукс) по време на маневрата на Валсалва и прехвърляне на пациента в ортостатично положение. Обикновено диаметърът на тестикуларната вена на нивото на скротума е не повече от 2 mm, скоростта на кръвния поток не надвишава 10 cm/s, рефлукс не се открива. При субклинично варикоцеле диаметърът на тестикуларната вена се увеличава до 3-4 mm, краткотраен (до 3 s) рефлукс се открива по време на маневрата на Валсалва.
По-нататъшното повишаване на параметрите на рефлукса съответства на по-изразени стадии на патологичния процес. Извършването на изследване с помощта на тази техника позволява в повечето случаи да се предположи хемодинамичният тип варикоцеле, да се идентифицират признаци на бъбречна венозна хипертония и да се определят субклинични форми на заболяването, които са трудни за диагностициране чрез палпация, което се счита за субективен метод за оценка на състоянието на семенната връв и нейните елементи. Урината се изследва преди и след физическа активност. Положителният марш тест (поява на микрохематурия, протеинурия) показва бъбречна венозна хипертония, отрицателният не изключва наличието на последната, тъй като рено-кавалният шунтов кръвоток през системата на тестикуларните вени е достатъчен, за да го компенсира. В такива случаи марш тестът може да стане положителен след лигиране, клипиране или емболизация на тестикуларната вена поради влошаване на бъбречната венозна хипертония.
Ултразвуковият метод има висока чувствителност и се счита за основен метод в диагностиката на варикоцеле, инвазивните радиологични методи също са релевантни и имат най-голяма яснота и информативност. Антеградна флеботестикулография и ретроградна бъбречна флебография с ретроградна флеботестикулография и многопозиционна флеботонометрия се използват при неясни случаи и при диагностика на рецидивиращи форми на заболяването. Понякога се извършва динамична нефросцинтиграфия за определяне на функционалното състояние на бъбреците. В зависимост от резултатите от изследването се избира видът хирургична интервенция.
Диагностиката на варикоцеле има следните цели:
- определяне на хемодинамичния тип варикоцеле;
- оценка на тежестта на бъбречната венозна хипертония, естеството и тежестта на венозния рефлукс;
- изследване на началния хормонален статус и сперматогенезата.
Задължително се извършва семиологично проучване, MAR тест, изследване на хормоналния профил (концентрация на тестостерон, естрадиол, пролактин, фоликулостимулиращ хормон (FSH), лутеинизиращ хормон (LH). Повечето пациенти се диагностицират с патоспермия с различна тежест по време на семиологично проучване, състоящо се в намаляване на концентрацията на активно подвижни форми на сперматозоиди и увеличаване на броя на патологичните форми. Олигоспермия се наблюдава при 60% от пациентите.
Формулировки за диагноза на варикоцеле
Ортостатична лявостранна варикоцеле, стадий II, хемодинамичен тип I, олигоастенозооспермия, безплоден брак.
Аортомезентериални форцепс, интермитентна бъбречна венозна хипертония, ортостатична лявостранна варикоцеле, стадий III, хемодинамичен тип I, астенотератозооспермия, безплоден брак.
Какво трябва да проучим?
Към кого да се свържете?
Лечение варикоцеле
Нелекарствено лечение на варикоцеле
Няма консервативно лечение за варикоцеле.
Медикаментозно лечение на варикоцеле
Медикаментозното лечение на варикоцеле се използва в следоперативния период за стимулиране на сперматогенезата. То включва витамини, биологично активни хранителни добавки (съдържащи селен и цинк) и хормонални препарати (андрогени, човешки хорионгонадотропин), предписвани по строги показания на курсове под строг лабораторен контрол.
Операция на варикоцеле
Днес се използват приблизително 120 вида операции за варикоцеле. Някои от тях имат само историческо значение. Използваните в момента процедури са разделени на две групи.
Група I - запазващ ренокавален шънт. Те включват шунтиращи операции: проксимални тестикуларно-илиачни и проксимални тестикуларно-сафенозен съдови анастомози. Извършването на двупосочни анастомози се счита за неподходящо.
Група II - незапазване на ренокавалния шънт.
- Супраингвинален неселективен.
- Операция А. Паломо (1949) - вътрешната семенна вена се лигира заедно с всички съпътстващи съдови структури.
- Операция на А. П. Ерохин (1979) - лигиране на вътрешната семенна вена и артерия със запазване на лимфните съдове, за по-добра визуализация на които под протеиновата обвивка на тестиса се въвежда разтвор на индиго кармин.
- Операция Бернарди, Кондаков и други ръководства.
- Супраингинален селективен.
- Операция „О. Иванисевич“ (1918 г.).
- Висока лигация на тестикуларната вена.
- Операция Сперионгано (1999) - лигиране на вени на вътрешния пръстен на ингвиналния канал под контрола на интраоперативна цветна доплерова сонография.
- Субингинален селективен.
- Субингинално лигиране на тестикуларната вена (микрохирургичен метод).
Давайки предимство на реконструктивните съдови и селективните супра- и субингвинални интервенции, е препоръчително да се използва оптично увеличение и прецизна технология. Извършването на хирургична интервенция с помощта на микрохирургична технология позволява, от една страна, да се намали броят на рецидивите поради повишената ефективност на интервенцията, а от друга страна, да се намали броят на усложненията, свързани с трудната диференциация на елементите на семенната връв и съдовите структури, съпътстващи вътрешната семенна вена.
Най-често срещаната операция е операцията на Иванисевич. Лигирането и пресичането на лявата тестикуларна вена прекъсва обратния кръвен поток от бъбречната вена към пампиниформния плексус, като по този начин се елиминират разширените вени.
Въпреки това, по време на тази операция, която елиминира варикоцеле, байпасната венозна ренокавална анастомоза претърпява промени, които се развиват компенсаторно поради затрудненото венозно оттичане от бъбрека. Като се има предвид, че причината за варикоцеле е не само рефлуксът по тестикуларната вена, но и увеличеният артериален кръвен поток към тестиса през тестикуларната артерия, А. Паломо (1949) предлага лигиране на артерията заедно с вената. По време на тази операция тестикуларната вена се лигира заедно с придружаващата я тестикуларна артерия под формата на тънък, извиващ се ствол. Доказано е, че лигирането на тестикуларната артерия не причинява нарушаване на кръвоснабдяването на тестиса и неговата атрофия, при условие че артериалният поток към него през външната семенна артерия и артерията на семепровода е запазен. Установено е, че при лигиране на тестикуларната артерия сперматогенезата се възстановява по-бавно.
Въвеждането на 0,5 ml 0,4% разтвор на индиго кармин под протеиновата обвивка на тестиса преди операция позволява добър изглед на проксималните лимфни пътища на съдовия сноп на левия тестис по време на операция при деца и избягва случайното им лигиране заедно с артерията и вената.
Рецидив на варикоцеле възниква, когато тънък венозен ствол, съпътстващ основния, остане неразвързан по време на операцията. Постоянният обратен кръвен поток през тази вена бързо я трансформира в широк ствол. Хидроцеле на тестикуларните мембрани, което се появява след операцията (в 7% от случаите), се развива в резултат на блокиране на лимфния отток от тестиса.
Лапароскопско клипиране на тестикуларни вени
Лапароскопската варикоектомия се счита за минимално инвазивен ендоскопски аналог на отворените супраингвинални интервенции. Противопоказанията включват няколко предишни операции на коремните органи. Едно от важните предимства е възможността за извършване на лапароскопско клипиране на вени при двустранни лезии. Продължителността на болничния престой е от 1 до 3 дни.
За да се идентифицират лимфните съдове, метилтиониниев хлорид трябва да се инжектира под туниката албугинеа на тестиса, а артерията и лимфните съдове трябва да бъдат внимателно разделени, което се счита за превантивна мярка за рецидив.
Според IV Podtsubny et al., предимството на лапароскопската оклузия на тестикуларните вени в сравнение с ангиоемболизацията е по-перспективно и икономически изгодно.
Техника на лапароскопска оклузия на тестикуларната вена. Операцията се извършва под ендотрахеална анестезия. След прилагане на карбоксиперитонеум в точка №1 близо до пъпа се поставя 5-милиметров троакар и коремната кухина се инспектира с помощта на 5-милиметров лапароскоп. По време на операцията често се откриват сраствания със сигмоидното дебело черво и се разделят. Откриват се тестикуларните съдове. В случай на сраствания, тестикуларните съдове се визуализират отляво по-слабо, отколкото отдясно. Извършва се маневра на Валсалва (компресия на тестиса с ръка - тестисът се издърпва надолу от лекар, който не участва в операцията), след което съдовете се откриват по-ясно. В ретроперитонеалното пространство се инжектират 5-8 мл 0,5% разтвор на прокаин. Прави се напречен разрез над съдовете с дължина 1,5-3,0 см. Артерията се отделя от вените, след което те се клипират и пресичат. Увеличението на лапароскопа позволява лимфните съдове да се видят и да се оставят непокътнати. Внимателно проверете дали всички вени са пресечени, тъй като понякога се открива вена, която е много близо до артерията и е трудно да се различи.
Ето защо артерията на нивото на пресечените вени се изследва внимателно и предпазливо. Маневрата на Валсалва се повтаря, за да се потвърди липсата на кървене. След ревизия на коремната кухина се извършва десуфлация и се отстраняват 5-милиметрови троакари. Зашива се само кожата. Извършването на лапароскопска операция с клипиране на тестикуларните вени има предимства пред отворената хирургия.
Като се има предвид гореизложеното, следва да се заключи, че наред с широкия спектър от хирургични интервенции, предложени за лечение на варикоцеле, лапароскопската хирургия, извършвана по строги показания, се счита за достойна алтернатива.
Еудоваскуларна флебосклероза
Извършва се едновременно с флебография и флеботонометрия, показана е при откриване на хемодинамична варикоцеле тип 1, при липса на органично заболяване (стеноза, ретроаортно разположение на бъбречната вена) и бъбречна венозна хипертония.
Ендоваскуларната облитерация на тестикуларната вена е алтернатива на хирургията при деца и възрастни. За ендоваскуларна оклузия се използват различни материали: спирални емболи, тъканно лепило, устройства тип „чадър“ от тел, разглобяеми балони, склеротерапевтични препарати и др. Катетеризацията на феморалната вена се извършва по Seldinger. След суперселективно сондиране на тестикуларната вена, в нея се инжектира един от тромбозиращите агенти (8-15 ml), на 5-8 cm от устието на тестикуларната вена. Липсата на контраст в тестикуларната вена на нивото на илиачния гребен 30 минути след въвеждането на склерозиращия агент показва тромбоза на съда.
Основното значение е директният контакт на тромбозиращия агент с кръвта на пациента. Тромбозата възниква на границата между тромбозиращия агент и кръвта. Някои автори препоръчват осигуряване на относително неподвижна граница между тромбозиращия агент и кръвта за 2-3 минути и да не се пълни цялата тестикуларна вена с разтвора на тромбозиращия агент. Тромбозата приключва средно за 20-25 минути.
Този метод е противопоказан при разхлабени вени. Недостатъци на метода: възможност за реканализация и проникване на склерозиращи вещества в общия кръвен поток, флебит на пампиниформния плексус. За да се изключи последното усложнение, се препоръчва внимателно да се стисне с ръка семенната връв на входа на скротума по време на въвеждането на тромбозиращия агент.
Абсолютни противопоказания за ендоваскуларна оклузия при деца:
- диагноза на тестикуларни и тестикуларни бъбречни колатерали с голям диаметър, през които склерозиращият агент може да се размести в централните вени, което води до навлизането му в системния кръвен поток;
- липса на запушване на ствола на тестикуларната вена дистално от тези колатерали;
- липса на флебографски признаци на ренално-тестикуларен рефлукс, което може да се дължи или на липсата на варикоцеле, или на анормално навлизане на лявата тестикуларна вена в долната куха вена, лумбалните вени и др.;
- диагноза на единичен ствол на тестикуларната вена, придружен от изразени признаци на бъбречна венозна хипертония, хематурия и протеинурия в комбинация с единичен ствол и агенезия на десния бъбрек.
Предимства на метода на ендоваскуларна перкутанна трансфеморална склеротерапия на лявата тестикуларна вена:
- манипулацията се извършва под местна анестезия;
- престоят в болницата се намалява до 2-3 дни;
- методът позволява да се избегне хирургическа интервенция;
- склерозиращото лекарство причинява тромбоза не само на първия ствол на тестикуларната вена, но и на малки анастомози;
- емболизацията позволява да се избегнат лимфостаза и хидроцеле;
- Повторна емболизация е възможна, ако заболяването рецидивира.
Всеки от изброените методи от втората група има своите предимства и недостатъци, а използването им до голяма степен е мотивирано от индивидуалните предпочитания на уролога. Изборът между интервенциите от първата и втората група се счита за фундаментален.
Варикоцеле от 1-ви хемодинамичен тип с органично стесняване на бъбречната вена, перманентна или интермитентна бъбречна венозна хипертония с висок ортостатичен или функционален (тест на Валсалва) градиент на налягането и други параметри на ренотестикуларния рефлукс е индикация за извършване на шънтови операции от група 1.
По този начин, преобладаващият хемодинамичен тип варикоцеле се счита за ренотестикуларен рефлукс, хирургичното лечение е единственият метод за лечение на това заболяване. Видът хирургична интервенция се определя от хемодинамичния тип варикоцеле, наличието на бъбречна венозна хипертония и естеството на флеботесткуларния рефлукс. Хирургичното лечение трябва да се предприеме, когато заболяването е установено.
Прогноза
Според различни автори, рецидив на заболяването се наблюдава в 2-30% от случаите. Средно рецидивите се срещат при 10% от оперираните пациенти и са свързани не само с дефекти в хирургическата техника, но и с погрешно определяне на хемодинамичния тип варикоцеле. При 90% от пациентите се наблюдава подобрение в показателите за сперматогенеза, но само в 45% от случаите показателите се приближават до нормата. Колкото по-продължително е заболяването и колкото по-възрастна е възрастовата група на оперираните пациенти, толкова по-нисък е този показател и толкова по-дълъг е периодът на възстановяване (до 5-10 цикъла).


 [
[