Медицински експерт на статията
Нови публикации
Наранявания на предната кръстна връзка
Последно прегледани: 07.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
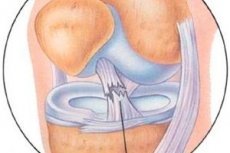
В продължение на няколко десетилетия се провежда работа за изучаване на резултатите от артроскопското лечение на увреждания на капсулно-лигаментния апарат на колянната става.
Въпреки разнообразието от артроскопски методи за лечение на предна посттравматична нестабилност на колянната става, все още има значителен процент незадоволителни резултати, като най-важните причини за това са усложнения, произтичащи от грешки на етапите на диагностика, хирургично лечение и рехабилитация на пациенти с предна посттравматична нестабилност.
В литературата са разгледани доста обширно възможните усложнения след артроскопско лечение на предна посттравматична нестабилност. Малко внимание обаче е обърнато на анализа на причините за тях и методите за тяхното коригиране.
Епидемиология
Проблемът с лечението на пациенти с патология на колянната става остава важен и един от най-трудните в травматологията и до днес. Колянната става е най-често травмираната става, като представлява до 50% от всички ставни травми и до 24% от травмите на долните крайници.
Според различни автори, разкъсванията на кръстните връзки на колянната става се срещат с честота от 7,3 до 62% сред всички увреждания на капсулно-лигаментния апарат на колянната става.
Диагностика наранявания на предната кръстна връзка
Всички пациенти се подлагат на клиничен и рентгенологичен преглед преди първичната операция. Извършват се анамнеза, преглед, палпация, клинично изследване на увреждането на структурите на колянната става, рентгенография, общ анализ на кръв и урина, биохимични изследвания на кръв и урина. По показания се извършват следните инструментални изследвания: изследване на апарат CT-1000, компютърна томография, ядрено-магнитен резонанс, ултразвук. Диагностичната артроскопия непосредствено предхожда хирургичното лечение.
Прегледът на пациента започва с установяване на оплакванията и събиране на анамнеза. Важно е да се определи механизмът на увреждане на лигаментния апарат на колянната става и да се събере информация за предишни операции на колянната става. След това се извършва преглед, палпация, измерване на обиколката на ставата, определяне на амплитудата на пасивните и активните движения, а също така широко се използват таблиците за тестване на Lysholm за спортисти и 100-точковата скала, разработена в Централния институт по травматология и ортопедия, за пациенти с по-малки физически натоварвания.
Функциите на долните крайници се оценяват въз основа на следните параметри: оплаквания за нестабилност в ставата, способност за активно елиминиране на пасивно наложеното патологично изместване на пищяла, опорна способност, куцота, изпълнение на специални двигателни задачи, максимална сила на периартикуларните мускули при продължителна работа, хипотрофия на бедрените мускули, мускулен тонус, оплаквания за болка в ставата, наличие на синовит, съответствие на двигателните възможности с нивото на функционалните стремежи.
Всеки признак се оценява по 5-степенна скала: 5 точки - липса на патологични промени, компенсация на функциите; 4-3 точки - умерени промени, субкомпенсация; 2-0 точки - изразени промени, декомпенсация.
Оценката на резултатите от лечението включва три степени: добра (повече от 77 точки), задоволителна (67-76 точки) и незадоволителна (по-малко от 66 точки).
Един от критериите за субективна оценка на резултатите от лечението е собствената оценка на пациента за неговото/нейното функционално състояние. Условието за добър резултат е възстановяването на функционалните показатели. Без това резултатите от лечението се считат за задоволителни или незадоволителни.
По време на клиничния преглед се оценява обхватът на движение и се извършват тестове за стабилност. Винаги е важно да се изключи симптомът на предно чекмедже.
Пациентите се оплакват от болка и/или чувство на нестабилност в ставата. Болката може да бъде причинена от самата нестабилност или от свързано с нея увреждане на хрущяла или менискуса. Някои пациенти не могат да си спомнят предишното нараняване и внезапно осъзнават колянната става месеци или години по-късно. Пациентите рядко описват колянната става като нестабилна. Те обикновено описват несигурност, хлабавост и невъзможност за контрол на движението в увредената става.
Крепитацията под пателата е характерна поради нарушение на биомеханиката в пателофеморалната става.
Често вторичните симптоми стават доминиращи: хроничен ставен излив, дегенеративни промени в ставата или киста на Бейкър.
Състоянието на активно-динамичните стабилизиращи структури както преди, така и след операцията също се счита за важно. Това се дължи на постигането на достатъчно надежден стабилизиращ ефект, дължащ се на периартикуларните мускули.
Голямо значение се отдава на показателя за мускулна сила.
За диагностициране на предна нестабилност и оценка на дългосрочните резултати от нейното лечение се използват най-информативните тестове: симптом на предно „чекмедже“ в неутрално положение на пищяла, тест за абдукция, тест за аддукция и тест на Лахман.
Важен показател за функционалното състояние е способността за активно елиминиране на пасивно наложеното патологично изместване на пищяла спрямо бедрото.
От специални двигателни задачи използваме ходене, бягане, скачане, изкачване на стълби, клякания и др.
Наложително е да се вземе предвид издръжливостта на периартикуларните мускули по време на продължителна работа.
Комплексът от пасивно тестване включва преден симптом на „чекмедже“ в три позиции на пищяла, тестове за абдукция и аддукция при 0 и 20° флексия в ставата, тест за рекурвация и тест за странична промяна на точката на опора, тест на Lachman-Trillat и измерване на патологична ротация на пищяла.
Комплексът от активно тестване включва активен преден тест с „чекмедже“ в три позиции на подбедрицата, тестове за активна абдукция и аддукция при 0 и 20° флексия в ставата и активен тест на Лахман.
За определяне на увреждане или недостатъчност на предната кръстна връзка се използва предният симптом на "чекмедже" - пасивно изместване на пищяла (предна транслация), също и при различни флексионни позиции на пищяла. Препоръчително е да се съсредоточим върху една от най-приетите, според литературата, градации на този симптом: I степен (+) - 6-10 мм, II степен (++) -11-15 мм, III степен (+++) - повече от 15 мм.
Освен това, симптомът на предното чекмедже трябва да се оцени с различни ротационни позиции на пищяла - 30°, външна или вътрешна ротация.
Симптомът на Лахман е признат за най-патогномоничния тест за откриване на увреждане на предната кръстна връзка или нейната присадка. Смята се, че той предоставя най-много информация за състоянието на предната кръстна връзка при остро увреждане на предната кръстна връзка, тъй като при провеждането му почти няма мускулно съпротивление на антеропостериорното преместване (изместване) на тибията, както и при хронична нестабилност на предната кръстна връзка.
Тестът на Лахман се провежда в легнало положение. Тестът на Лахман се оценява въз основа на величината на предното изместване на пищяла спрямо бедрената кост. Някои автори използват следните градации: Степен I (+) - 5 мм (3-6 мм), Степен II (++) - 8 мм (5-9 мм), Степен III (+++) - 13 мм (9-16 мм), Степен IV (++++) - 18 мм (до 20 мм). В опит да унифицираме системата за оценка, ние използваме тристепенна градация, подобна на описаната по-рано за симптома на предно "чекмедже".
Симптомът на промяна в точката на въртене или симптомът на предна динамична сублуксация на пищяла (тест за изместване на въртенето) също се счита за симптом, патогномоничен за увреждане на предната кръстна връзка; в по-малка степен е характерен за комбинация с разкъсване на вътрешните странични лигаментни структури.
Тестът се провежда в легнало положение, мускулите на крака трябва да са отпуснати. Едната ръка хваща стъпалото и завърта пищяла навътре, другата е разположена в областта на страничния феморален кондил. При бавно сгъване на колянната става до 140-150°, ръката усеща появата на предна сублуксация на пищяла, която се елиминира при по-нататъшно сгъване.
Тестът за пивот-шифт на Macintosh се провежда в подобно положение на пациента. С едната ръка се извършва вътрешна ротация на пищяла, а с другата - валгусно отклонение. При положителен тест, страничната част на ставната повърхност на пищяла (външното плато) се измества напред, а при бавно сгъване на коляното до 30-40° - назад. Въпреки че тестът за пивот-шифт се счита за патогномоничен за дефицит на предна кръстна връзка, той може да бъде отрицателен при увреждане на илиотибиалния тракт (ITT), пълно надлъжно разкъсване на медиалния или латералния менискус с дислокация на тялото му (разкъсване тип "дръжка на лейка"), изразен дегенеративен процес в страничната част на ставата, хипертрофия на туберкулите на интеркондиларния възвишение на пищяла и др.
Активният тест на Лахман може да се използва както по време на клиничен преглед, така и по време на рентгенографско изследване. При увреждане на предната кръстна връзка, предното изместване на пищяла достига 3-6 мм. Тестването се извършва в легнало положение с напълно изпънати крака. Едната ръка се поставя под бедрото на изследвания крайник, като се сгъва в колянната става под ъгъл 20°, а кинезиологичният мускул на другия крак се хваща с ръка, така че бедрото на изследвания крайник да лежи върху предмишницата на изследващия. Другата ръка се поставя върху предната повърхност на глезенната става на пациента, петата му е притисната към масата. След това пациентът се моли да стегне квадрицепсния мускул на бедрото и внимателно да наблюдава движението на тибиалната издатина напред. Ако тя е изместена с повече от 3 мм, симптомът се счита за положителен, което показва увреждане на предната кръстна връзка. За да се определи състоянието на медиалните и страничните стабилизатори на ставата, може да се проведе подобен тест с вътрешна и външна ротация на пищяла.
Рентгенова снимка
Рентгенографията се извършва по общоприетия метод в две стандартни проекции; извършват се и функционални рентгенографии.
При оценката на изображенията се вземат предвид позицията на пателата, тибиофеморалният ъгъл, изпъкналостта на латералното тибиално плато, вдлъбнатостта на медиалното плато и дорзалната позиция на фибулата спрямо тибията.
Рентгеновите снимки ни позволяват да оценим общото състояние на колянната става, да идентифицираме дегенеративни промени, да определим състоянието на костите, вида и позицията на металните конструкции, местоположението на тунелите и тяхното разширяване след хирургично лечение.
Опитът на лекаря е от голямо значение, тъй като оценката на получените изображения е доста субективна.
Латералните рентгенографии трябва да се правят при 45° флексия в ставата, за да се оцени правилно съотношението на пищяла към пателата. За обективна оценка на ротацията на пищяла е необходимо латералните и медиалните кондили на пищяла да се наслагват един върху друг. Оценява се и височината на пателата.
Недостатъчното разгъване се диагностицира по-лесно в странична проекция, когато пациентът лежи с прониран крак.
За определяне на оста на крайника са необходими допълнителни рентгенови снимки в директна проекция върху дълги касети при изправен пациент, тъй като при деформираща артроза има отклонения от нормата. Анатомичната ос на крайника, определена от надлъжната ориентация на бедрото спрямо тази на пищяла, е средно 50-80°. Това е най-важният момент в хода на по-нататъшното хирургично лечение (коригираща остеотомия, артропластика, ендопротезиране).
Степента на изместване на пищяла спрямо бедрената кост в антеропостериорна и медиално-латерална посока се определя с помощта на функционални рентгенографии с натоварване.
При хронична предна нестабилност на колянната става се наблюдават характерни рентгенографски признаци: стесняване на интеркондиларната ямка, стесняване на ставното пространство, наличие на периферни остеофити по пищяла, горния и долния полюс на пателата, задълбочаване на предния менискален жлеб на страничния кондил на бедрената кост, хипертрофия и заостреност на туберкула на интеркондиларния бугор.
Латералната рентгенография много често показва причината за ограничението на движението. Латералната рентгенография при максимално разгъване може да показва недостатъчно разгъване, като същевременно се оценява позицията на тибиалния тунел спрямо интеркондиларната дъга, което се проявява като линейно удебеляване (линия на Блуменсаат).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Компютърна томография
Компютърната томография (КТ) не се счита за рутинно изследване. КТ се извършва при пациенти, когато други видове изследвания са недостатъчно информативни, особено в случай на компресионни фрактури на тибиалните кондили.
Компютърната томография (КТ) е подходяща за визуализиране на костни и остеохондрални увреждания. КТ позволява провеждането на различни динамични тестове със сгъване на коляното под различни ъгли.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
КТ-1000
За измерване на антеропостериорното изместване на пищяла се използва апаратът KT-1000.
Устройството KT-1000 е артрометър, състоящ се от самото устройство за измерване на антеропостериорното изместване на пищяла спрямо бедрената кост и опори за долните трети на бедрата и стъпалата. Устройството се закрепва към пищяла с помощта на велкро ленти, а съществуващата сензорна платформа притиска пателата към предната повърхност на бедрената кост. В този случай ставната празнина трябва да съвпада с линията на устройството. Долният крайник, разположен върху опорите, се сгъва в колянната става в рамките на 15-30° за измерване на предното изместване на пищяла и 70° за измерване на задното изместване на пищяла спрямо бедрената кост.
Първо се тества увредената колянна става. За да измери предното изместване на пищяла, лекарят дърпа дръжката, разположена в предно-горната част на устройството, към себе си и се опитва да направи предно изместване на пищяла, като държи сензорната подложка върху пателата. В този случай се прилага сила от 6, 8 и 12 кг, която се контролира със звукови сигнали. С всеки звуков сигнал лекарят отбелязва отклонението на стрелката на скалата и записва показанията на устройството. Изместването на пищяла спрямо бедрената кост се изразява в милиметри. След това лекарят тества задното изместване на пищяла, като го огъва в колянната става под ъгъл от 70° и се опитва да измести пищяла назад, използвайки дръжката на устройството. Звуковият сигнал, който се получава при отклонение на стрелката, показва величината на задното изместване на пищяла спрямо бедрената кост.
Подобно изследване се извършва върху здрава колянна става. Съответните данни, получени от здравата и увредената колянна става, след това се сравняват и изваждат. Тази разлика показва количеството на предно изместване на тибията спрямо бедрената кост под натоварване от 6, 8 и 12 кг.
Предното изместване се определя при ъгъл на флексия на тибията от 30°.
Ако се установи разлика във величината на предното изместване при 67H и 89H на засегнатата и здравата става повече от 2 mm, се подозира разкъсване на предната кръстна връзка.
Съществуват определени принципи на инструменталното изследване за нестабилност на колянната става. Трябва да се вземат предвид следните параметри: степента на твърдост на фиксиране на крайника с колани, разположението на сензорните сензори върху ставата, пълна релаксация на мускулите на крака, разположението на артрометъра спрямо ставното пространство, степента на въртене на подбедрицата, тежестта на крака, ъгълът на флексия в колянната става.
В острия период след травма използването на артрометър е неподходящо, тъй като е невъзможно напълно да се отпуснат периартикуларните мускули. Необходимо е правилно да се избере неутралното положение на пищяла, като се има предвид, че при предно изместване на пищяла се получава вътрешна ротация, а при задно - външна. В противен случай стойността на предно-задната транслация ще бъде по-малка от истинската стойност. За да се получи максималната стойност на патологичното изместване на пищяла, е необходимо също така да се позволи свободното му въртене.
Степента на транслация зависи от големината на приложената сила, нейната точка на привличане и посока.
Използването на поставки за крака не трябва да ограничава въртенето на подбедрицата. Необходимо е сензорите да бъдат позиционирани стриктно към ставното пространство, тъй като ако са изместени дистално, показанията ще бъдат по-малки от истинската стойност, ако са проксимално - по-големи.
Задължително условие за обективна оценка е фиксирането на пателата в интеркондиларния жлеб. За целта е необходимо на тибията да се придаде ъгъл на флексия в ставата от около 25-30°. При вродени и посттравматични сублуксации на пателата ъгълът на флексия се увеличава до 40°. При предна нестабилност ъгълът на флексия в ставата е 30°, при задна нестабилност - 90°.
Тестът се съпътства от два аудио сигнала: първият при натоварване от 67 N, вторият при 89 N. Понякога е необходима по-голяма сила, за да се определи разкъсване на предната кръстна връзка.
Обикновено разликата между двата крайника при тестване на предно-задното изместване не надвишава 2 мм; понякога стойност по-малка от 3 мм се посочва като нормална граница.
Взема се предвид индексът на предна податливост, т.е. разликата между изместването при 67N и 89N. Тази стойност също не трябва да надвишава 2 mm.
Ако изместването е повече от 2 мм, можем да говорим за разкъсване на предната кръстна връзка (присадка на предна кръстна връзка).
Трябва също да се отбележи, че в случай на нестабилност на двете коленни стави или хипермобилност, използването на артрометър KT-1000 не е препоръчително.
В заключение, трябва да се каже, че при използването на този артрометър със сигурност има елемент на субективност, зависещ от редица параметри, включително изследователя. Следователно, прегледът на пациентите трябва да се извършва (ако е възможно) от един лекар.
С помощта на CT-1000 е възможно да се установи само антеропостериорното изместване на тибията спрямо бедрената кост, докато страничната нестабилност не се регистрира.
Магнитно-резонансна томография
Ядрено-магнитният резонанс (ЯМР) е най-информативният от неинвазивните методи на изследване, позволяващ визуализация както на костните, така и на мекотъканните структури на колянната става.
Здравата предна кръстна връзка трябва да изглежда с нисък интензитет на всички изображения. В сравнение с по-плътната задна кръстна връзка, предната кръстна връзка може да е леко нееднородна. Поради наклонената си ориентация, мнозина предпочитат да използват наклонени коронални изображения. Ако предната кръстна връзка е разкъсана, ЯМР може да визуализира мястото на нараняване.
Предната кръстна връзка се визуализира добре на странични срезове по време на екстензия и външна ротация на пищяла. Предната кръстна връзка е по-ярка от задната кръстна връзка, влакната на предната кръстна връзка са усукани. Липсата на непрекъснатост на влакната или хаотичната им ориентация показва разкъсване на връзката.
Пълното разкъсване на предната кръстна връзка се диагностицира по-скоро чрез косвени признаци: предно изместване на пищяла, прекомерен заден наклон на задната кръстна връзка, вълнообразен контур на предната кръстна връзка.
Ултразвуково изследване
Предимствата на ултразвука са ниска цена, безопасност, бързина и високоинформативни изображения на меките тъкани.
Ултразвукът позволява да се изследва състоянието на меките тъкани на колянната става, повърхността на костта и хрущяла чрез ехогенността на структурата, а също и да се определи тъканен оток, натрупване на течност в ставната кухина или периартикуларни образувания чрез намаляване на ехогенността. Ултразвукът се използва за откриване на увреждане на менискуса на колянната става, колатерални връзки, мекотъканни структури, обграждащи колянната става.
Артроскопия
При диагностичната артроскопия авторите използват стандартни подходи: антеролатерален, антеромедиален и горен пателарен латерален.
Артроскопското изследване на предната кръстна връзка включва оценка на външния вид на предната кръстна връзка, целостта на собствената синовиална мембрана на връзката, ориентацията на колагеновите влакна не само в мястото на прикрепване на връзката към тибията, но и по нейната дължина, особено на мястото на прикрепване към бедрената кост. Ако в случаите на увреждане на предната кръстна връзка по нейната дължина и в мястото на прикрепване към тибията с разкъсан костен фрагмент, артроскопската диагностика не представлява особена трудност, то диагностиката на интрасиновиални (интраструнални) пресни и стари травми на предната кръстна връзка представлява големи трудности. Това се дължи на факта, че външно, на пръв поглед, предната кръстна връзка изглежда непокътната: синовиалната мембрана е непокътната, палпацията на предната кръстна връзка с артроскопска кука показва наличието на пълноценна структура и дебелина на връзката, артроскопският симптом на предното "чекмедже" показва достатъчно напрежение на влакната на връзката. Въпреки това, по-внимателното изследване на капилярната мрежа в средната и бедрената част на лигамента, както и отварянето на синовиалната мембрана на лигамента, позволява да се определи увреждане на лигаментните влакна и наличие на кръвоизливи или белегова тъкан. Вторичен признак на старо интрасиновиално увреждане на предната кръстна връзка е хипертрофията на синовиалната и мастната тъкан върху бедрената част на задната кръстна връзка и свода на интеркондиларния прорез на бедрената кост (симптомът на "тъканен растеж").
Понякога само артроскопски е възможно да се регистрират следните видове увреждания на предната кръстна връзка:
- травма на предната кръстна връзка в мястото на прикрепване на бедрената кост със или без образуване на пънче;
- интрасиновиално увреждане на предната кръстна връзка;
- травма на предната кръстна връзка;
- в редки случаи - увреждане на предната кръстна връзка в областта на интеркондиларната еминентност със счупване на костен фрагмент.
Лечение наранявания на предната кръстна връзка
При компенсираната форма на предна нестабилност на колянната става, лечението се състои в обездвижване, последвано от възстановяване на подвижността на ставата и функциите на активните стабилизатори (мускули).
При субкомпенсирани и декомпенсирани форми на предна нестабилност е необходима хирургична интервенция, насочена към възстановяване целостта предимно на статичните стабилизатори. Комплексът от лечение задължително включва функционално лечение за укрепване на активните стабилизатори.
Трябва също да се отбележи, че в резултат на лечебните мерки, главно в случай на антеромедиална нестабилност, са възможни преходи от субкомпенсирана към компенсирана форма, тъй като тази анатомична област има най-голям брой вторични стабилизатори, което има благоприятен ефект върху резултата от лечението.
Лечението на пациенти с предна нестабилност на колянната става зависи от много фактори: възраст, вид професионална дейност, ниво на спортна подготовка, съпътстващи вътреставни травми, степен на нестабилност, риск от повторно нараняване, време от травмата. На първо място, пластичната реконструкция на предната кръстна връзка в случай на разкъсване е показана за професионални спортисти, особено при съпътстващи травми на други структури на колянната става. Реконструкцията на предната кръстна връзка се препоръчва и при хронична нестабилност на колянната става.
Показания за предна артроскопска статична стабилизация са първични и рецидивиращи субкомпенсирани и декомпенсирани форми и видове антеромедиална (A2M1, A2M2, AZM1, AZM2, AZM3) и антеролатерална (A2L1, A2L2, A2L3, AZL1, AZL2, AZL3) нестабилност, както и невъзможността за компенсиране на патологията с консервативни методи на лечение.
Решението за пластична реконструкция на предната кръстна връзка при пациенти над 50 години се взема в зависимост от възрастта и нивото на физическа активност на пациента, степента на деформираща артроза. Пластичната хирургия на предната кръстна връзка се препоръчва в случай на силно ограничение на физическата активност поради нестабилност на колянната става.
Във всеки отделен случай решението за хирургично лечение се взема, като се вземат предвид индивидуалните характеристики на пациента.
Следните състояния и заболявания се считат за противопоказания за статична стабилизация:
- наличие на гонартроза III-IV степен;
- тежка хипотрофия на мускулите на бедрата;
- ставна контрактура;
- периодът след нараняване е повече от 3 дни и по-малко от 3 седмици;
- инфекциозни заболявания;
- остеопороза;
- тромбоза на съдовете на долните крайници.
На етапа на определяне на показанията и противопоказанията за хирургично лечение на предна посттравматична нестабилност понякога възниква дилема. От една страна, последствията от хроничната нестабилност (хипотрофия на мускулите на бедрата, деформираща артроза) се превръщат в противопоказания за извършване на статична стабилизация, а артроскопската стабилизация с помощта на трансплантати с костни блокове води до увеличаване на натоварването върху ставния хрущял (като следствие - до прогресия на деформиращата артроза). От друга страна, консервативните методи не осигуряват достатъчен стабилизиращ ефект, което също допринася за развитието на деформираща артроза.
Понякога се препоръчва операцията да се отложи, докато се увеличи обхватът на движение в колянната става, което може да отнеме 2-3 седмици. Отлагането на операцията в острата фаза води до намаляване на усложненията по време на рехабилитационните мерки, свързани с възстановяването на обхвата на движение в колянната става след хирургично лечение.
Избор на автотрансплантат и метод на фиксация
Най-често използваните автотрансплантати за реконструкция на предната кръстна връзка са пателарното сухожилие, полумембранозусът и грациозното сухожилие, а в редки случаи - ахилесовото сухожилие и сухожилието на квадрицепса. Централната трета на пателарното сухожилие с два костни блока остава най-често използваният автотрансплантат за реконструкция на предната кръстна връзка при спортисти. Сухожилието на квадрицепса с един костен блок или без костен блок се използва все по-често като автотрансплантат за заместване на предната кръстна връзка. Най-често използваният автоматериал за трансплантация на предна кръстна връзка в CITO е централната трета на пателарното сухожилие. Този трансплантат има два костни блока (от пателата и тибиалната туберкулоза), за да осигури първична надеждна ригидна фиксация, което улеснява ранното натоварване.
Предимствата на автотрансплантацията на пателарното сухожилие са следните.
- Обикновено ширината на пателарния лигамент позволява вземането на автотрансплантат с всякаква необходима ширина и дебелина. Обикновено присадката е с ширина 8-10 мм, но понякога, в случаи на повторна реконструкция, необходимата ширина може да достигне 12 мм.
- Пателарният лигамент е винаги наличен като автоматериал и има малки анатомични вариации. Това позволява технически лесно вземане на автоматериал по всяко време.
- Костните блокове позволяват здравото фиксиране на присадката, например посредством интерферентни винтове, завинтени между костния блок и стената на костния тунел. Този метод осигурява много висока първична фиксация.
Използването на автотрансплантат от сухожилията на полусухожилния и грациозен мускул, според някои автори, увеличава патологичната външна ротация на тибията до 12%. Успехът на реконструкцията на предната кръстна връзка зависи значително от биологичното ремоделиране на трансплантата.
Поради отстраняването на лента от лигамент с костни блокове от пателата и тибиалната туберкулоза, тази област става болезнена. Въпреки че костният дефект може да бъде затворен с гъбеста кост, не винаги е възможно адекватно затваряне на дефекта с меки тъкани, особено ако първичното нараняване е причинило образуване на белег около сухожилието.
Тъй като костният блок се взема от тибиалната издатина, която е важна за опората на коляното, някои пациенти (борци, артисти, духовници и др.) могат да се оплакват от болка при директно натоварване на колянната става или от невъзможност за опора на коляното. Има наблюдения, когато пациентът не се оплаква от нестабилност на колянната става и недостатъчна функция на крайниците след операцията, но поради това усложнение е принуден да се откаже или ограничи обичайната си професионална дейност. Следователно, добрият резултат се основава не само на стабилността.
В клиниката по спортна и балетна травматология на Централния институт по травматология и ортопедия се дава предимство на използването на автотрансплантати от пателарния лигамент с два костни блока и фиксирането им с интерферентни винтове.
След диагностична артроскопия се извършва предна статична стабилизация на колянната става със свободен автотрансплантат от пателарния лигамент, за да се определи обхватът и видовете интервенция.
Автотрансплантата обикновено се взема от ипсилатералния крайник, за да се запази контралатералният крайник като опора. Първо се взема костен блок от тибиалната издатина, след това от пателата. Един от костните блокове трябва да е достатъчно голям, за да бъде фиксиран в бедрения тунел.
За да се намали вероятността от разцепване на костния блок и количеството на увреждането на донорското място, се вземат трапецовидни костни фрагменти от автотрансплантат; такъв костен блок е по-лесен за обработка с клещи за кримпване, което придава на присадката заоблена форма, като същевременно намалява риска от фрактура на пателата.
Такъв автотрансплантат е по-лесен за инсталиране във вътрекостни тунели. Автотрансплантатът първо се отрязва от тибиалната издатина, след това от пателата.
Чрез артроскопска компресия, костните блокове получават заоблена форма.
Едновременно с подготовката на автотрансплантата се определя оптималното (изометрично) положение на тибиалния тунел. За тази цел се използва специална стереоскопска система (ъгълът на стереоскопската система е 5,5°). Тунелът се центрира, като се фокусира върху останалата тибиална част на предната кръстна връзка, а ако тя липсва, върху областта между туберкулите на интеркондиларната еминенция или 1-2 мм зад тях.
Диаметърът му варира в зависимост от размера на автотрансплантата (трябва да е с 1 мм по-голям от диаметъра на трансплантата). С бормашина с даден диаметър се оформя вътрекостен тунел (строго по дължина на спицата, в противен случай каналът ще се разшири). Ставата се измива старателно, за да се отстранят костните стърготини. За изглаждане на ръба на изхода на тибиалния канал се използва артроскопска рашпила.
На следващия етап се използва бормашина за определяне на точката на вмъкване на бедрената кост на страничния бедрен кондил (5-7 мм от задния ръб) за дясната колянна става на 11 часа. При ревизионни реконструкции обикновено се използва „старият“ канал с малки вариации в позицията му. С помощта на канюлирана бормашина се пробива бедреният канал; дълбочината му не трябва да надвишава 3 см. След завършване на пробиването на канала, краищата на бедрения канал се обработват с помощта на артроскопска рашпила.
В някои случаи се извършва пластична хирургия на интеркондиларния прорез (готическа дъга, рампа на интеркондиларния прорез).
Преди поставянето на автотрансплантата в костните тунели, всички костно-хрущялни фрагменти се отстраняват от ставната кухина с помощта на артроскопска скоба и щателно промиване на ставата.
Зашитата присадка се вкарва в вътрекостните тунели и се фиксира в бедрения тунел с интерферентен винт.
След фиксиране на бедрения край на трансплантата, ставата се измива с антисептици, за да се предотвратят гнойни усложнения.
След това оперираният долен крайник се изпъва напълно и се фиксира в тибиалния канал, задължително с пълно изпъване на колянната става. Нишките се издърпват по оста на канала, артроскопът се вкарва в долния тибиален портал, точката и посоката на фиксиране с винт се определят с помощта на игла за плетене (ако костната тъкан в тази област е твърда, се вкарва шпага). При завинтване на винта се следи изместването на костния блок според позицията и опъването на нишките, за да не се избута от канала в ставната кухина. На следващия етап, с помощта на артроскоп, се визуализира дали костният блок стърчи в ставата поради изместването си по оста на канала при затягане на винта (следователно е по-добре да се използва самозатягащ се винт), след което с помощта на артроскоп се оценява степента на сцепление на костния блок със стената на костния тунел, след което винтът се затяга напълно.
Ако началната дължина на автотрансплантата с костни блокове надвишава 10 см, има голяма вероятност костният блок да изпъкне извън тибиалния канал.
За да се избегне болка в пателофеморалната става в следоперативния период, изпъкналата част на костния блок се отхапва след фиксиране.
Преди затваряне с меки тъкани, острите изпъкнали костни ръбове и ъгли се изглаждат с рашпил, след което меките тъкани се зашиват.
След това внимателно проверете областта на тибиалния винт за кървене; ако е необходимо, извършете щателна хемостаза чрез коагулация.
Контролни рентгенови снимки в две проекции се правят директно в операционната зала.
Раните се зашиват плътно на слоеве; не се препоръчва поставянето на дренаж, тъй като той се превръща във входна точка за инфекция; ако е необходимо (поява на излив в ставата), на следващия ден се извършва пункция на ставата.
На оперирания крайник се поставя следоперативна шина с 0-180° заключване.
След операцията върху ставата се прилага студена система, което значително намалява броя на усложненията като параартикуларен оток и ставен излив.
За първи път в Русия Централният институт по травматология и ортопедия започна да използва по-универсален метод за фиксиране на автотрансплантати с полилактични щифтове Rigidfix и интерферентен винт Mi-La-Gro от последно поколение за присадки с костни блокове. Универсалността на метода се състои в прилагането му както за мекотъканни присадки, така и за присадки с костни блокове. Предимствата на метода са липсата на риск от увреждане на мекотъканната част на автотрансплантата с костни блокове по време на фиксирането, твърдата фиксация и липсата на проблеми с отстраняването на фиксиращите щифтове поради тяхната резорбция. Твърдостта на първичната фиксация и плътното прилягане на костните блокове на присадката се осигуряват от подуването на щифтовете и получената компресия.

