Медицински експерт на статията
Нови публикации
Субаортна стеноза
Последно прегледани: 29.06.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
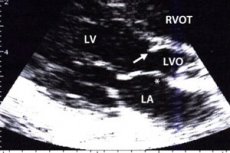
При хипертрофия и други миокардни дефекти в областта на междукамерната преграда е нарушено кръвообращението към аортата. Тази област предшества областта на аортната клапа, така че това стесняване се характеризира като стеноза на субаортния изходен тракт. При пациентите в момента на свиване на лявата камера има обструкция, която пречи на кръвния поток, което се проявява със замаяност, нарушено съзнание и дишане. Лечението може да бъде консервативно или хирургично, в зависимост от формата и клиничната картина на заболяването.
Идиопатична хипертрофична субаортна стеноза
Ако причините за субаортна стеноза не могат да бъдат идентифицирани и също така е невъзможно да се намери връзка между развитието на патологията и каквито и да е увреждащи и наследствени фактори, тогава такова заболяване се нарича идиопатично.
Терминът се прилага за стеноза, провокирана от неуточнени причини или спонтанна стеноза.
Говорейки за хипертрофична субаортна стеноза, те имат предвид анормален свръхрастеж на миофибрили, който може да се прояви в следните форми:
- Ануларна хипертрофична стеноза (има вид на яка, покриваща канала);
- Семилунна хипертрофична стеноза (има форма на гребен върху преградата или платното на митралната клапа);
- Тунелна стеноза (засегнат е целият изходен тракт на лявата камера).
Анатомични варианти
Съществува спектър от варианти на субвалвуларна аортна стеноза, срещащи се изолирано или в комбинация с други. Те са следните:
- Тънка дискретна мембрана: най-често срещаната лезия
- Мускулен фиброзен гребен.
- Дифузно фиброзно мускулно тунелоподобно стесняване на изходния тракт на лявата камера (LVOT). [ 1 ], [ 2 ]
- Допълнителна или анормална тъкан на митралната клапа
При повечето пациенти обструкцията се причинява от мембрана, прикрепена към междукамерната преграда или обхващаща изходния тракт на лявата камера. [ 3 ], [ 4 ], [ 5 ] Позицията ѝ може да бъде всякаква - от директно под аортната клапа до лявата камера. Отбелязва се, че основата на клапите на аортната клапа е включена в тази субаортна тъкан, което ограничава мобилността и разширява изходния тракт на лявата камера.
Епидемиология
Субвалвуларната аортна стеноза е рядко състояние, наблюдавано при кърмачета и новородени, но е вторият най-често срещан вид аортна стеноза. Тя е отговорна за приблизително 1% от всички вродени сърдечни дефекти (8 на 10 000 новородени) и 15% до 20% от всички фиксирани обструктивни лезии на изходния тракт на лявата камера.
Децата с вродена аортна стеноза имат 10 до 14% от случаите на субвалвуларна аортна стеноза. Тя е по-често срещана при мъжете и варира от 65% до 75% от случаите, [ 6 ], [ 7 ] със съотношение мъже към жени 2:1. Разпространението на субвалвуларната аортна стеноза е 6,5% от всички вродени сърдечни заболявания при възрастни. [ 8 ]
Едноклапанната аортна стеноза е свързана с други сърдечни малформации в 50-65% от случаите. [ 9 ] В доклад на 35 пациенти са открити съпътстващи лезии.
- Дефект на камерната преграда (ДМП) (20%)
- Отворен дуктус артериозус (34%)
- Белодробна стеноза (9%)
- Коарктация на аортата (23%)
- Различни други лезии (14%)
Сред всички обструкции на изходния тракт на лявата камера, субаортната стеноза се среща в приблизително 10-30% от случаите.
Отбелязва се, че проблемът се среща по-често при мъжете (един и половина до два пъти по-често, отколкото при жените).
Съпътстващите патологии в повечето случаи са:
- Бикуспидална аортна клапа;
- Стеноза на аортната клапа;
- Коарктация на аортата;
- Отворен дуктус артериозус;
- Дефект на междукамерната преграда;
- Тетрадата на Фалот;
- Пълна атриовентрикуларна комуникация.
Приблизително 20-80% от пациентите с вродена субаортна стеноза имат съпътстващо вродено сърдечно заболяване, а при 50% се диагностицира нарастваща недостатъчност на аортната клапа, която е свързана с хемодинамични нарушения. Освен това, субаортната стеноза може да бъде една от проявите на комплекса на Шон.
Вродената изолирана стеноза е рядка диагноза сред новородени и деца през първата година от живота. В по-напреднала възраст патологията може да съществува латентно в продължение на много години. След 30-годишна възраст обаче вродената субаортна стеноза е почти необичайна. [ 10 ]
Причини субаортна стеноза
Много механизми допринасят за развитието на фиксирана субвалвуларна аортна стеноза, като например генетични фактори, хемодинамични аномалии, наблюдавани при други сърдечни лезии, или подлежаща морфология на изходния тракт на лявата камера, която увеличава турбуленцията в него. [ 11 ] Различни дефекти (предимно вродени) могат да причинят развитието на субаортна стеноза. По-специално, такива дефекти могат да включват:
- Неправилно прикрепване на предния лист на митралната клапа към интервентрикуларната мембрана, митралната клапа или хордовите аномалии;
- Удебеляване, удебеляване на митралната клапа с образуване на механична обструкция;
- Изолирано отклонение на предния платно на митралната клапа с хорди;
- Изкривяване на митралната клапа с форма на парашут;
- Хипертрофия на мускулатурата на изходния тракт на лявата камера;
- Фиброзно удебеляване под аортната клапа с циркулаторно покритие на изходния тракт на лявата камера и др.
Патологичните промени могат да засегнат както субвалвуларните структури на аортната клапа, така и близките анатомични елементи (напр. митрална клапа). [ 12 ]
Рискови фактори
Основният фактор за развитието на субаортна стеноза е генетично заболяване. Наследствените форми на заболяването са съпроводени с дефицит в образуването на протеини на миокардното съкращение. Идиопатичната спонтанна субаортна стеноза не е рядкост.
В повечето случаи специалистите посочват следните провокиращи фактори:
- Хипертрофия на междукамерната септална преграда;
- Метаболитни нарушения, включително захарен диабет, тиреотоксикоза, затлъстяване и амилоидоза;
- Химиотерапевтично лечение;
- Употреба на анаболи, наркотици;
- Заболявания на съединителната тъкан;
- Бактериални и вирусни инфекциозни патологии;
- Хронична алкохолна зависимост;
- Радиационно облъчване, включително лъчетерапия;
- Синдром на спортното сърце.
Субаортната стеноза, дължаща се на хипертрофия на интервентрикуларната преграда, води до персистираща кръвоносна недостатъчност. В момента на контрактилна активност кръвта се транспортира между клапата и преградата. Поради недостатъчно налягане се наблюдава по-голямо припокриване на митралната клапа с изходния тракт на лявата камера. В резултат на това в аортата не постъпва достатъчно кръв, белодробният отток е затруднен, развива се сърдечен и мозъчен дефицит и се развива аритмия.
Патогенеза
Вродената субаортна стеноза е съпроводена със структурни промени в субвалвуларното пространство на аортната клапа или от дефекти в развитието на близки структури, като например митралната клапа.
Мембранозната диафрагмална стеноза може да се дължи на наличието на кръгова фиброзна мембрана с отвори в изходния тракт на лявата камера или на фиброзна гънка на сулкуса, която редуцира повече от половината от изходния тракт на лявата камера. Мембранозният отвор може да бъде голям до 5-15 мм. В повечето случаи мембраната е локализирана непосредствено под фиброзния пръстен на аортната клапа или малко по-долу и е прикрепена по основата на предния платно на митралната клапа към междукамерната преграда под десния коронарен или некоронарен платно.
Клапната субаортна стеноза се проявява с фиброзно удебеляване от клапен тип, с локализация 5-20 мм под аортната клапа.
Фибромускулната субаортна стеноза е своеобразно удебеляване, подобно на "яка", локализирано 10-30 мм под аортната клапа, в контакт с предния платно на митралната клапа, "прегръщащо" изходния тракт на лявата камера подобно на полулунен ролок. Стеснението може да бъде доста дълго, до 20-30 мм. Патологията често се открива на фона на хипоплазия на фиброзния пръстен на клапата и промени в страната на клапните клапи.
Тунелообразната субаортна стеноза е най-изразеният вид на тази патология, която се характеризира с интензивни хипертрофични промени в мускулатурата на изходния тракт на лявата камера. В резултат на това се образува фиброзно-мускулен тунел с дължина 10-30 мм. Луменът му е стеснен, което е свързано с плътно фиброзно наслояване. Мускулатурата на лявата камера е хипертрофирана, наблюдава се субендокардна исхемия, фиброза, понякога тежка хипертрофия на междукамерната преграда (в сравнение със задната стена на лявата камера) и хистологично дезориентирани мускулни влакна. [ 13 ]
Симптоми субаортна стеноза
Тежестта и интензивността на клиничната картина зависят от степента на стесняване на храносмилателния канал. Най-често се регистрират следните първи признаци:
- Периодични епизоди на замъглено съзнание, полуприпадъци и припадъци;
- Задух;
- Болка в гърдите (епизодична или постоянна);
- Нарушения на сърдечния ритъм;
- Тахикардия, палпитации;
- Замаяност.
Симптоматологията се засилва на фона на физическо натоварване, преяждане, консумация на алкохол, вълнение, страх, внезапна промяна на положението на тялото. Сърдечната болка е подобна на ангина пекторис, но при субаортна стеноза приемът на нитрати (нитроглицерин) не облекчава, а увеличава болката.
С течение на времето патологията се влошава. В хода на медицинския преглед се установява лявостранно изместване на апикалния тремор, неговото раздвояване или усилване. В областта на каротидните артерии пулсът е двувълнов (дикротичен), склонен към бързо повишаване. Поради повишено венозно налягане, шийните съдове са разширени, долните крайници подуват, наблюдава се натрупване на течност в коремната кухина (асцит) и в плевралната кухина (хидроторакс).
Сърдечният шум се аускултира в момента на систола над върха на сърцето, като силата му се увеличава в изправено положение, при вдишване и по време на задържане на дишането. [ 14 ]
Усложнения и последствия
Специалистите говорят за няколко характерни варианта на протичане на субаортна стеноза:
- При доброкачествено протичане пациентите се чувстват задоволително, а диагностичните мерки не разкриват очевидни хемодинамични нарушения.
- При сложен прогресиращ курс, пациентите отбелязват нарастваща слабост, засилваща се сърдечна болка, поява на диспнея в покой, периодични припадъци.
- Терминалният стадий е съпроводен с развитие на тежка кръвоносна недостатъчност.
Най-честите усложнения са:
- Пристъп на сърцебиене (тахикардия);
- Екстрасистолия;
- Предсърдно мъждене и заплашваща мозъчна емболия;
- Внезапен сърдечен арест.
Диагностика субаортна стеноза
В началния диагностичен етап се оценява симптоматиката, извършва се палпация и перкусия на сърдечната зона и съдовете на врата. При субаортна стеноза е възможно да се открие перкусорно разширяване на сърдечните граници наляво поради хипертрофия на лявата камера, както и палпаторно - замъгляване на апикалния тремор. Палпацията може да разкрие систоличен тремор в сърдечната основа с продължение по каротидните артерии.
Аускултацията разкрива:
- Груб систоличен шум, доминиращ във второто междуребрено пространство от дясната страна, разпространяващ се към каротидните артерии;
- Диастоличен регургитационен шум на аортната клапа.
Препоръчват се следните изследвания: коагулограма, брой на тромбоцитите, за да се предвиди рискът от периоперативно кървене и количеството кръвозагуба. Освен това се извършва хематологично изследване за откриване на анемия. [ 15 ]
Инструменталната диагностика включва използването на такива техники:
- Рентгенова снимка на гръдния кош с определяне на размера на сърцето (при субаортна стеноза сърцето е уголемено, придобива сферична конфигурация);
- Електрокардиография (субаортната стеноза е съпроводена с признаци на хипертрофия на левокамерния мускул, поява на дълбоки Q зъби, намаление на ST сегмента, Т аномалия в първото стандартно отвеждане, V5, V6; открива се дилатация на P във второто и третото отвеждане в резултат на уголемено ляво предсърдие);
- Холтер електрокардиография (за откриване на тахикардни пристъпи, предсърдно мъждене, екстрасистоли);
- Ултразвук (при субаортна стеноза, септумът е 1,25 пъти по-дебел от стената на лявата камера; има недостатъчен капацитет на лявата камера, намален кръвоток през аортната клапа, затваряне на последната в средата на систолата и разширяване на кухината на лявото предсърдие);
- Сърдечно сондиране (промени в инспираторното налягане при задържане на дишането, повишаване на крайното диастолично налягане);
- Вентрикулография, ангиография (разкрива проблем с изтичането на кръв в аортата по време на свиване на лявата камера).
Диференциална диагноза
Диференциална диагноза в някои случаи се провежда между вродена субаортна стеноза и хипертрофична кардиомиопатия с нарушен отток от лявата камера. Получените диагностични резултати играят важна роля при избора на последваща терапевтична тактика.
Към кого да се свържете?
Лечение субаортна стеноза
Трудността се състои във факта, че хирургичната интервенция при субаортна стеноза винаги е силно травматична и свързана с повишени рискове за живота, а консервативната терапия не винаги води до желания ефект.
За да се намали сърдечното натоварване и да се подобри функцията на лявата камера, е възможно да се предписват такива лекарства:
- β-блокери (Анаприлин, с постепенно увеличаване на дневната доза от 40 до 160 mg);
- Инхибитори на калциевите канали (Изоптин);
- Антиаритмични лекарства (Кордарон).
Ако съществува заплаха от възпалителни усложнения (напр. ендокардит), може да се предпише антибиотична терапия с цефалоспоринови антибиотици (цефазолин) или аминогликозиди (амикацин). [ 16 ]
Тези често срещани лекарства не се препоръчват при субаортна стеноза:
- Диуретици;
- Нитроглицерин;
- Сърдечни гликозиди;
- Допамин, Адреналин;
- Вазодилататори.
При тежко протичаща патология и липса на ефект от консервативната терапия, с разлики в налягането в вентрикула и аортата над 50 mm Hg, лекарите могат да повдигнат въпроса за хирургическа интервенция, по-специално:
- Протеза на митралната клапа за оптимизиране на камерната функция;
- Миоектомия - отстраняване на миокарда за подобряване на функцията на септума.
Сред алтернативните методи, поставянето на пейсмейкър или кардиовертер е водещо.
Лечението задължително се допълва от промени в диетата на пациента. Препоръчва се:
- Хранете се често и на малки порции, без да преяждате;
- Изключете солта, животинските мазнини, пикантните подправки и подправки (за подобряване на съдовата система);
- Ограничете приема на течности до 800-1000 мл на ден;
- Елиминирайте алкохолните напитки, газираните напитки, кафето и силния чай;
- В диетата се дава предимство на вегетариански супи, каши и задушени зеленчуци, варена морска риба, млечни продукти, плодове, ядки, билки и горски плодове.
Критериите и времето за хирургична интервенция при субвалвуларна аортна стеноза са спорни. Ранната интервенция при тези пациенти се компенсира от висока честота на следоперативни рецидиви, късни повторни операции и развитие на аортна регургитация след отстраняване на обструкцията. [ 17 ], [ 18 ]
- При деца и юноши със среден Доплеров градиент по-малък от 30 mm Hg и без левокамерна хипертрофия, лечението на субвалвуларната аортна стеноза се състои от неинтервенция и медицинско наблюдение.
- При деца и юноши със среден доплерометричен градиент от 50 mmHg или повече е необходимо хирургично лечение.
- Деца и юноши със среден доплеров градиент от 30 до 50 mm Hg могат да бъдат разглеждани за хирургична интервенция, ако имат симптоматична ангина, синкоп или диспнея при усилие, ако са асимптоматични, но развиват промени в ЕКГ в покой или при физическо натоварване, или в по-напреднала възраст. При поставяне на диагнозата. [ 19 ]
- Самото предотвратяване на аортна регургитация обикновено не е критерий за хирургична интервенция. Прогресията и влошаването на регургитацията в значителна степен обаче са индикация за хирургична интервенция.
Предотвратяване
Наследствените форми на субаортна стеноза не могат да бъдат предотвратени, но са необходими превантивни мерки, за да се предотврати развитието на усложнения на заболяването. На първо място е необходимо да се следи физическата активност, да се избягва претоварване, да се избягват силови тренировки и други упражнения, които увеличават риска от хипертрофични промени в миокарда.
Всяко упражнение се отменя, ако бъдат открити следните промени:
- Явно несъответствие на налягането в лявото сърце;
- Изразена миокардна хипертрофия;
- Камерна или надкамерна аритмия;
- Случаи на внезапна смърт сред преки роднини (причината за смъртта може да е неопределена или да е резултат от кардиомиопатия с хипертрофия).
При системна слабост, замаяност, болка при физическо натоварване, задух е необходимо да се консултирате с лекар. При наследствена предразположеност се препоръчва ежегодна профилактична диагностика, включваща ултразвук, електрокардиография и вентрикулография. Желателно е през целия живот да се спазва диета с ограничаване на солта и животинските мазнини, както и с дробно хранене. Важно е постоянно да се следи физическата активност, да не се претоварва тялото със силови тренировки, да се спортува само под наблюдението на лекар и треньор.
Профилактичните мерки за предотвратяване на развитието на субаортна стеноза са тясно свързани с превенцията на атеросклероза, ревматизъм и инфекциозни възпалителни лезии на сърцето. Пациентите със сърдечно-съдови заболявания подлежат на медицински преглед, тъй като се нуждаят от редовно наблюдение от кардиолог и ревматолог.
Прогноза
Субаортната стеноза понякога протича латентно, без изразени симптоми, в продължение на много години. При поява на очевидни клинични прояви се наблюдава значително увеличение на вероятността от усложнения, включително летален изход. Сред основните неблагоприятни признаци са:
- Ангина;
- Пресинкоп, припадък;
- Левокамерна недостатъчност (обикновено в такива ситуации петгодишната преживяемост е от две до пет години).
Кърмачетата и децата трябва да бъдат наблюдавани често (на всеки 4-6 месеца), за да се разбере скоростта на прогресия, тъй като субвалвуларната аортна стеноза е прогресиращо заболяване.
Преживяемостта при пациенти, претърпели операция за отстраняване на субаортна мембрана, е отлична, но тези пациенти трябва да бъдат наблюдавани, тъй като градиентът на изходния тракт на лявата камера бавно се увеличава с течение на времето. Дългосрочното проследяване на постоперативните пациенти е важно. Повечето пациенти ще се нуждаят от повторна операция в даден момент от живота си поради рецидив. [ 20 ]
Независимите предиктори за повишени нива на повторни операции са следните:
- Женски пол
- Пикова моментна прогресия на градиента на LVOT с течение на времето
- Разлика между предоперативните и следоперативните пикови моментни градиенти на ЛВЕФ
- Предоперативен пиков моментен градиент на левокамерното налягане по-голям или равен на 80 mm Hg.
- Възраст над 30 години към момента на поставяне на диагнозата
С развитието на левокамерна недостатъчност и при навременна хирургична интервенция, петгодишна преживяемост се отчита в повече от 80% от случаите, а десетгодишна преживяемост в 70% от случаите. Усложнената субаортна стеноза има неблагоприятна прогноза.

