Медицински експерт на статията
Нови публикации
Периатерит нодоза
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
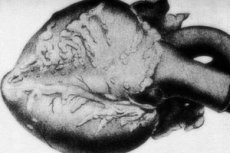
Рядка патология – периартериит нодоза – е съпроводена с увреждане на артериални съдове със среден и малък калибър. В съдовите стени протичат процеси на дезорганизация на съединителната тъкан, възпалителна инфилтрация и склеротични промени, водещи до появата на ясно очертани аневризми. [ 1 ]
Други имена на заболяването: полиартериит, некротичен артериит, панартериит.
Епидемиология
Нодуларният периартериит е системна патология, некротизиращ васкулит, увреждащ средни и малки артериални съдове от мускулен тип. Най-често заболяването се разпространява в кожата, бъбреците, мускулите, ставите, периферната нервна система, храносмилателния тракт и други органи, по-рядко - белите дробове. Патологията обикновено се проявява първоначално с общи симптоми (треска, общо влошаване на здравето), след което се присъединяват по-специфични признаци.
Най-често срещаните методи за диагностициране на заболяването са биопсия и артериография.
Най-приемливите лекарства за лечение са глюкокортикоидите и имуносупресорите.
Честотата на периартериит нодоза е от два до тридесет случая на 1 милион пациенти.
Средната възраст на засегнатите е 45-60 години. Мъжете са засегнати по-често (6:1). При жените заболяването често протича по астматичен тип, с развитие на бронхиална астма и хипереозинофилия.
В приблизително 20% от случаите на диагностициран периартериит нодоза, пациентите се сблъскват с хепатит (B или C). [ 2 ], [ 3 ]
Причини периатерит нодоза
Учените все още не са открили ясна причина за развитието на нодуларен периартериит. Въпреки това, са идентифицирани следните основни фактори, които предизвикват заболяването:
- реакция към приема на лекарства;
- персистиране на вирусна инфекция (хепатит B).
Експертите са съставили доста впечатляващ списък с лекарства, участващи в развитието на нодуларен периартериит. Сред тези лекарства са:
- бета-лактамни антибиотици;
- макролидни лекарства;
- сулфонамидни лекарства;
- хинолони;
- антивирусни средства;
- серуми и ваксини;
- селективни инхибитори на обратното захващане на серотонина (флуоксетин);
- антиконвулсанти (фенитоин);
- Леводопа и карбидопа;
- тиазиди и бримкови диуретици;
- Хидралазин, пропилтиоурацил, миноциклин и др.
Всеки трети или четвърти пациент с периартериит нодоза е имал повърхностен антиген на хепатит B (HBsAg) или имунни комплекси с него. Открити са и други антигени на хепатит B (HBeAg) и антитела срещу антигена HBcAg, образувани по време на вирусната репликация. Прави впечатление, че честотата на периартериит нодоза във Франция е намаляла значително през последните десетилетия поради широко разпространената ваксинация срещу хепатит B.
Също така, приблизително един на всеки десет пациенти е диагностициран с вируса на хепатит C, но подробностите за връзката все още не са доказани от учените. Други вирусни инфекции също са „под съмнение“: вирус на човешката имунна недостатъчност, цитомегаловирус, вируси на рубеола и Епщайн-Бар, Т-лимфотропен вирус тип I, парвовирус B-19 и др.
Има всички основания да се смята, че ваксинацията срещу хепатит B и грип е свързана с развитието на периартериит нодоза.
Допълнителен предполагаем фактор е генетичната предразположеност, която също изисква доказателства и допълнителни проучвания. [ 4 ]
Рискови фактори
Нодуларният периартериит е слабо проучено заболяване, но специалистите вече го считат за полиетиологично, тъй като в развитието му могат да участват много причини и фактори. Често се установява връзка с фокални инфекции: стрептококови, стафилококови, микобактериални, гъбични, вирусни и др. Значителна роля играе свръхчувствителността на човека към определени лекарства - например към антибиотици и сулфонамиди. В много случаи обаче, дори при внимателна диагностика, етиологичният фактор не може да бъде идентифициран.
Ето рисковите фактори, за които лекарите знаят днес:
- възрастова категория над 45 години, както и деца от 0 до 7 години (генетичен фактор);
- резки промени в температурата, хипотермия;
- прекомерно излагане на ултравиолетова радиация, прекомерно тен;
- прекомерен физически и психически стрес;
- всякакви вредни последици, включително наранявания или хирургически интервенции;
- хепатит и други чернодробни заболявания;
- метаболитни нарушения, захарен диабет;
- хипертония;
- въвеждане на ваксини и персистиране на HbsAg в кръвния серум.
Патогенеза
Патогенезата на появата на нодуларен периартериит се състои във формирането на хипералергичен отговор на организма към влиянието на етиологични фактори, в развитието на автоимунна реакция от типа антиген-антитело (по-специално към стените на кръвоносните съдове), в образуването на имунни комплекси.
Тъй като ендотелните клетки са снабдени с рецептори за Fc фрагмента на IgG с първата фракция на комплемента Clq, механизмите на взаимодействие между имунните комплекси и съдовите стени са улеснени. Наблюдава се отлагане на имунни комплекси в съдовите стени, което води до развитие на имунен възпалителен процес.
Образуваните имунни комплекси стимулират комплемента, което води до увреждане на стените и образуване на хемотактични компоненти, които привличат неутрофилите към увредената област. [ 5 ]
Неутрофилите изпълняват фагоцитна функция по отношение на имунните комплекси, но едновременно с това се освобождават лизозомни протеолитични ензими, които увреждат стените на кръвоносните съдове. Освен това, неутрофилите „залепват“ за ендотела и при наличие на комплемент освобождават активни кислородни радикали, които провокират съдово увреждане. Едновременно с това се потенцира ендотелното освобождаване на фактори, благоприятстващи повишеното кръвосъсирване и образуването на тромби в засегнатите съдове.
Симптоми периатерит нодоза
Нодуларният периартериит се проявява чрез общи неспецифични симптоми: човек има постоянно повишена температура, прогресивно отслабва и е обезпокоен от болки в мускулите и ставите.
Повишаването на температурата под формата на персистираща треска е типично за 98-100% от случаите: температурната крива е от неправилен тип, няма отговор на антибиотична терапия, но кортикостероидната терапия е ефективна. Впоследствие температурата може да се нормализира на фона на развитието на полиорганна патология.
Измършавяването на пациентите е патогномично. Теглото на някои пациенти намалява с 35-40 кг в рамките на няколко месеца. Степента на измършавяване надвишава тази при онкопатологиите.
Мускулната и ставна болка е особено характерна за началния стадий на периартериит нодоза. Болката най-често засяга големите стави и мускулите на прасеца. [ 6 ]
Полиорганните патологии се разделят на няколко вида, което определя симптомите на заболяването:
- Когато бъбречните съдове са засегнати (а това се случва при повечето пациенти), се наблюдава повишаване на кръвното налягане. Хипертонията е персистираща, стабилна, причинявайки тежка степен на ретинопатия. Възможна е загуба на зрителна функция. Анализът на урината разкрива протеинурия (до 3 г/ден), микро- или макрохематурия. В някои случаи разширеният от аневризмата съд се разкъсва, образувайки периренален кръвоизлив. Бъбречна недостатъчност се развива през първите три години от заболяването.
- Когато съдовете, разположени в коремната кухина, са увредени, симптомите се появяват още в ранен стадий на нодуларен периартериит. Основните симптоми са дифузна коремна болка, персистираща и прогресираща. Отбелязват се диспептични разстройства: диария с кръв до десет пъти на ден, загуба на тегло, пристъпи на гадене и повръщане. При поява на улцерозна перфорация се развиват признаци на остър перитонит. Съществува риск от развитие на стомашно-чревно кървене.
- Сърдечната болка не е типична, когато са засегнати коронарните съдове. Случват се инфаркти, предимно с малък огнищен характер. Явленията на кардиосклероза бързо се увеличават, което води до появата на аритмии и признаци на сърдечна недостатъчност.
- При засягане на дихателната система се откриват бронхоспазми, хипереозинофилия и еозинофилни инфилтрати в белите дробове. Характерно е образуването на съдово възпаление на белите дробове: заболяването е съпроводено с кашлица, оскъдни храчки, по-рядко - хемоптиза, засилващи се симптоми на недостатъчна дихателна функция. Рентгенограмата визуализира рязко засилен съдов модел от застойния белодробен тип, инфилтрация на белодробната тъкан (главно в кореновата област).
- При засягане на периферната нервна система се наблюдават асиметричен поли- и мононеврит. Пациентът страда от силна болка, изтръпване, а понякога и мускулна слабост. Най-често се засягат краката, а по-рядко ръцете. Някои пациенти развиват полимиелорадикулоневрит, пареза на стъпалата и ръцете. Често се откриват своеобразни възли по протежение на съдовите стволове, язви и некротични огнища по кожата. Възможни са некроза на меките тъкани и развитие на гангренозни усложнения.
Първи признаци
Първоначалната клинична картина на периартериит нодоза се проявява като треска, чувство на силна умора, повишено нощно изпотяване, загуба на апетит и измършавяване, мускулна слабост (особено усещана в крайниците). Много пациенти развиват мускулни болки, придружени от фокален исхемичен миозит и болки в ставите. Засегнатите мускули губят сила и могат да се развият възпалителни процеси в ставите. [ 7 ]
Тежестта на първите признаци варира, в зависимост до голяма степен от това кой орган или органна система е засегнат:
- увреждането на периферната нервна система се проявява с двигателни и сензорни нарушения на улнарния, медианния и перонеалния нерв; възможно е и развитието на дистална симетрична полиневропатия;
- централната нервна система реагира на патологията с главоболие; инсулти (исхемични и хеморагични) са по-рядко срещани на фона на високо кръвно налягане;
- Увреждането на бъбреците се проявява с артериална хипертония, намаляване на дневното количество урина, уремия, общи промени в утайката на урината, поява на кръв и протеин в урината при липса на клетъчни цилиндри, болка в кръста, а в тежки случаи - признаци на бъбречна недостатъчност;
- храносмилателният тракт се проявява с болка в черния дроб и корема, гадене, повръщане, диария, симптоми на малабсорбция, чревна перфорация и перитонит;
- може да няма патологични признаци от страна на сърцето или да се появят симптоми на сърдечна недостатъчност;
- по кожата се наблюдава ретикуларен ливедо, зачервени болезнени възли, обрив под формата на мехурчета или везикули, области на некроза и улцерозни лезии;
- Гениталиите са засегнати от орхит, тестисите стават болезнени.
Бъбречно увреждане при нодозен периартериит
Бъбреците са засегнати при повече от 60% от пациентите с периартериит нодоза. В повече от 40% от случаите увреждането е бъбречна недостатъчност.
Вероятността от развитие на бъбречни нарушения зависи от пола и възрастовата категория на пациентите, наличието на патологии на скелетните мускули, клапната система на сърцето и периферната нервна система, вида на прогресията и фазата на заболяването, наличието на антиген на вирусен хепатит и сърдечно-съдовите стойности.
Скоростта на развитие на нефропатия се определя пряко от нивото на С-реактивния протеин и ревматоидния фактор в кръвта.
Бъбречните нарушения при периартериит нодоза се причиняват от стеноза и поява на микроаневризми на бъбречните съдове. Степента на патологичните промени е свързана с тежестта на нарушенията на нервната система. Необходимо е да се разбере, че увреждането на бъбреците драстично намалява шансовете за оцеляване на пациента. Въпреки това, въпросът за влиянието на определени бъбречни дисфункции върху протичането на периартериит нодоза не е достатъчно проучен.
Възпалителният процес обикновено се разпространява в интерлобарните артериални съдове и по-рядко в артериолите. Предполага се, че гломерулонефритът не е типичен за нодуларен периартериит и се наблюдава главно на фона на микроскопски ангиит.
Бързото влошаване на бъбречната недостатъчност се причинява от множество инфаркти в бъбреците. [ 8 ]
Сърдечна недостатъчност
Картината на сърдечно-съдово увреждане се наблюдава във всеки втори случай от десет. Патологията се проявява с хипертрофични промени в лявата камера, учестен сърдечен ритъм и сърдечна аритмия. Възпалението на коронарните съдове при нодуларен периартериит може да провокира появата на ангина пекторис и развитието на миокарден инфаркт.
В макроскопски препарати, нодуларни удебелявания от типа на розарий се откриват в повече от 10% от случаите, с диаметър от няколко милиметра до няколко сантиметра (до 5,5 см при увреждане на големи съдови стволове). Разрезът показва аневризма, често с тромботичен пълнеж. Хистологията играе крайната диагностична роля. Типична характеристика на нодуларния периартериит е полиморфното съдово увреждане. Наблюдава се комбинация от различни видове дезорганизация на съединителната тъкан: [ 9 ]
- мукоиден оток, фибриноидни промени с последваща склероза;
- стесняване на съдовия лумен (до облитерация), образуване на кръвни съсиреци, аневризми, а в тежки случаи – разкъсване на кръвоносни съдове.
Съдовите промени се превръщат в спусъчен механизъм за развитието на некроза, атрофични и склеротични процеси, кръвоизливи. Някои пациенти изпитват флебит.
В сърцето се откриват атрофия на епикардиалния мастен слой, кафява миокардна дистрофия и при хипертония - хипертрофия на лявата камера. При коронарни лезии се развиват фокална миокардна некроза, дистрофия и атрофия на мускулните влакна. Миокардните инфаркти са сравнително редки, главно поради образуването на колатерален кръвен поток. Тромбоваскулит се открива в коронарните артериални стволове. [ 10 ]
Кожни прояви на нодозен периартериит
Кожни признаци на заболяването се наблюдават при всеки втори пациент с нодуларен периартериит. Често появата на обриви е първият или един от първите признаци на заболяването. Следните симптоми са типични:
- везикулозен и булозен обрив;
- съдова папулопехиална пурпура;
- понякога – поява на подкожни нодуларни елементи.
Като цяло, кожните прояви на периартериит нодоза са разнородни и разнообразни. Честите признаци могат да включват:
- естеството на обрива е възпалително;
- обривът е симетричен;
- има склонност към подуване, некротични промени и кръвоизливи;
- в началния етап обривът се локализира в областта на долните крайници;
- отбелязва се еволюционен полиморфизъм;
- може да се проследи връзка с предишно съществуващи инфекции, прием на лекарства, температурни промени, алергични процеси, автоимунни патологии и нарушено венозно кръвообращение.
Кожните лезии варират значително, от петна, нодули и пурпура до некроза, язви и ерозии.
Нодозен периартериит при деца
Ювенилният полиартериит е форма на нодуларен полиартериит, която се среща предимно при педиатрични пациенти. Този вариант на заболяването се характеризира с хиперергичен компонент, увреждат се предимно периферните съдове, съществува значителен риск от развитие на тромбоангиотични усложнения под формата на суха тъканна некроза, гангренозни процеси. Висцералните нарушения са относително слабо изразени и не повлияват изхода на патологията, но има тенденция към продължителен ход с периодични рецидиви.
Класическата форма на ювенилен полиартериит има тежко протичане: наблюдават се бъбречно увреждане, високо кръвно налягане, коремна исхемия, мозъчносъдови кризи, възпаление на коронарните съдове, белодробен васкулит и множествен мононеврит.
Сред причините за заболяването се разглеждат главно алергични и инфекциозни фактори. Класическата форма на нодуларен периартериит се свързва с вирусната инфекция хепатит В. Често началото на заболяването се отбелязва заедно с остри респираторни вирусни инфекции, отит и тонзилит, малко по-рядко - с въвеждането на ваксини или лекарствена терапия. Не се изключва и генетична предразположеност: често ревматологични, алергични или съдови патологии се откриват при преки роднини на болно дете.
Честотата на периартериит нодоза в детска възраст е неизвестна: заболяването се диагностицира много рядко.
Патогенезата често се причинява от имунокомплексни процеси с повишена активност на комплемента и натрупване на левкоцити в зоната на фиксация на имунните комплекси. В стените на артериалните стволове с малък и среден калибър протича възпалителна реакция. В резултат на това се развива пролиферативно-деструктивен васкулит, съдовото легло се деформира, кръвообращението се инхибира, нарушават се реологичните и коагулационните свойства на кръвта, наблюдават се тромбоза и тъканна исхемия. Постепенно се развива мурална фиброза, образуват се аневризми с диаметър до 10 mm.
Етапи
Нодуларният периартериит може да се появи в остър, подостър и хроничен рецидивиращ стадий.
- Острият стадий се характеризира с кратък начален период, с интензивна генерализация на съдовите увреждания. Протичането на заболяването е тежко от момента на неговото начало. Пациентът е с висока температура от типа на ремитентна треска, обилно изпотяване, силни болки в ставите, миалгия, коремна болка. При засягане на периферното кръвообращение се наблюдава бързо образуване на широки огнища на кожна некроза и се развива дистален гангренозен процес. При засягане на вътрешни органи се наблюдават интензивни съдово-мозъчни кризи, миокарден инфаркт, полиневрит, чревна некроза. Острият период може да се наблюдава в продължение на 2-3 месеца или повече, до една година.
- Субакутният стадий започва постепенно, главно при пациенти с преобладаваща локализация на патологичния процес в областта на вътрешните органи. В продължение на няколко месеца пациентите имат субфебрилна температура или температурата периодично се повишава до високи стойности. Наблюдават се прогресивно измършавяване, болки в ставите и главоболие. Впоследствие се отбелязва остро развитие на мозъчно-съдова криза, или абдоминален синдром, или полиневрит. Патологията остава активна до три години.
- Хроничният стадий може да се наблюдава както при остри, така и при подостри заболявания. Пациентите започват да изпитват редуващи се периоди на обостряне и изчезване на симптомите. През първите няколко години се наблюдават рецидиви на всеки шест месеца, след което ремисиите могат да станат по-дълги.
Остро протичане на нодозен периартериит
Острата фаза на периартериит нодоза обикновено е тежка, тъй като са засегнати определени жизненоважни органи. В допълнение към клиничните прояви, лабораторните промени също влияят върху оценката на активността на заболяването, въпреки че не са достатъчно специфични. Могат да се наблюдават повишена СУЕ, еозинофилия, левкоцитоза, повишени гама глобулини и брой на ЦИК, както и намалени нива на комплемента.
Периартериит нодоза се характеризира или с фулминантен ход, или с периодични остри фази на фона на постоянно прогресиране на патологията. Фатален изход може да настъпи почти по всяко време с развитието на бъбречна или сърдечно-съдова недостатъчност, увреждане на храносмилателния тракт (перфорацията на червата е особено животозастрашаваща). Нарушенията на бъбреците, сърцето и централната нервна система често се утежняват от персистираща артериална хипертония, което води до сериозни късни усложнения, които могат да причинят и смъртта на пациента. При липса на лечение петгодишната преживяемост се оценява на приблизително 13%. [ 11 ]
Усложнения и последствия
Тежестта на състоянието на пациентите и вероятността от усложнения се дължат на персистиращо повишаване на кръвното налягане, до 220/110-240/170 mm Hg.
Активният стадий на заболяването често завършва с нарушения на мозъчното кръвообращение. Прогресията на патологията води до злокачествено преобразуване на хипертонията, възниква мозъчен оток, а някои пациенти развиват хронична бъбречна недостатъчност, мозъчен кръвоизлив и руптура на бъбреците.
Често се развива бъбречен синдром, развива се исхемия на юкстагломеруларния бъбречен апарат и се нарушава механизмът на ренин-ангиотензин-алдостероновата система.
От страна на храносмилателния тракт се наблюдават локални и дифузни язви, огнища на чревна некроза и гангрена, както и апендицит. Пациентите изпитват интензивен коремен болков синдром, може да се развие чревно кървене и да се появят признаци на перитонеално дразнене. Вътречревните възпалителни заболявания нямат хистологични признаци на улцерозен колит. Възможно е да се появят вътрешно кървене, панкреатит с панкреатична некроза и инфаркт на далака и черния дроб.
Увреждането на нервната система може да се усложни от развитието на мозъчно-съдова криза, която се проявява рязко, с главоболие и повръщане. След това пациентът губи съзнание, отбелязват се клонични и тонични конвулсии, внезапна хипертония. След пристъпа често се появяват лезии в мозъка, което е съпроводено с парализа на погледа, диплопия, нистагъм, лицева асиметрия и зрителни нарушения.
Като цяло, периартериит нодоза е животозастрашаваща патология и изисква възможно най-ранна диагноза и агресивно продължаващо лечение. Само при такива условия може да се постигне стабилна ремисия и да се избегне развитието на тежки опасни последици.
Резултат от нодозен периартериит
Повече от 70% от пациентите с нодуларен периартериит изпитват повишено кръвно налягане и признаци на засилваща се бъбречна недостатъчност през първите 60 дни от началото на заболяването. Възможно е увреждане на нервната система, като чувствителността е запазена, но двигателната активност е ограничена.
Коремните съдове могат да се възпалят, причинявайки силна коремна болка. Опасните усложнения често включват стомашни и чревни язви, некроза на жлъчния мехур, перфорация и перитонит.
Коронарните съдове се засягат по-рядко, но е възможен и такъв изход: пациентите развиват миокарден инфаркт. При увреждане на мозъчните съдове се появяват инсулти.
Без лечение почти всички пациенти умират през първите няколко години от началото на патологията. Най-честите проблеми, водещи до смърт, са: обширен артериит, инфекциозни процеси, инфаркт, инсулт.
Диагностика периатерит нодоза
Диагностичните мерки започват със събиране на оплаквания от пациента. Особено внимание се обръща на наличието на обриви, образуването на некротични огнища и улцерозни кожни лезии, болката в областта на обрива, в ставите, тялото, крайниците, мускулите, както и общата слабост.
Задължителен е външен преглед на кожата и ставите, оценява се локализацията на обрива и болезнените зони. Лезиите се палпират внимателно.
За да се оцени нивото на активност на заболяването, се извършват лабораторни изследвания:
- общ клиничен кръвен тест;
- общ терапевтичен биохимичен кръвен тест;
- оценка на нивото на серумните имуноглобулини в кръвта;
- изследване на нивото на комплемента с неговите фракции в кръвта;
- оценка на концентрацията на С-реактивен протеин в кръвната плазма;
- определяне на ревматоиден фактор;
- Общ преглед на урината.
При нодуларен периартериит в урината се откриват хематурия, цилиндрурия и протеинурия. Кръвният анализ разкрива неутрофилна левкоцитоза, анемия, тромбоцитоза. Биохимичната картина се представя с повишаване на фракциите на γ и α2-глобулини, фибрин, сиалови киселини, серомукоид, С-реактивен протеин.
За изясняване на диагнозата се извършва инструментална диагностика. По-специално се извършва кожно-мускулна биопсия: в биоматериала, взет от пищяла или предната коремна стена, се откриват възпалителни инфилтрати и некротични зони в стените на съдовете.
Нодуларният периартериит често е съпроводен от аневризматични съдови промени, видими по време на изследване на фундуса.
Ултразвуковата доплерография на бъбречните съдове помага за определяне на тяхната стеноза. Обзорната рентгенография на гръдния кош визуализира увеличаването на белодробния модел и нарушаването на неговата конфигурация. Електрокардиограмата и ултразвуковото изследване на сърцето помагат за идентифициране на кардиопатии.
Микроскопският образец, който може да се използва за изследването, е мезентериалната артерия в ексудативен или пролиферативен стадий на артериит, подкожна тъкан, сурален нерв и мускули. Проби, взети от черния дроб и бъбреците, могат да дадат фалшиво отрицателен резултат, причинен от грешка при подбора. Освен това, такава биопсия може да причини кървене от недиагностицирани микроаневризми.
Макроскопска проба под формата на изрязана патологично променена тъкан се фиксира в разтвор на етанол, хлорхексидин и формалин за по-нататъшно хистологично изследване.
Биопсията на тъкан, незасегната от патология, е неподходяща, тъй като нодуларният периартериит има фокален характер. Следователно, за биопсия се взема тъкан, чието увреждане се потвърждава чрез клиничен преглед.
Ако клиничната картина е минимална или липсва, тогава електромиографията и изследването на нервната проводимост могат да идентифицират областта на предложената биопсия. В случай на кожни лезии е за предпочитане да се вземе биоматериал от дълбоките слоеве или подкожната мазнина, като се изключат повърхностните слоеве (те показват погрешни показатели). Биопсията на тестисите също често е неподходяща.
Диагностични критерии
Диагнозата нодуларен периартериит се поставя въз основа на анамнезни данни, характерни симптоми и резултати от лабораторна диагностика. Струва си да се отбележи, че промените в лабораторните показатели са неспецифични, тъй като отразяват главно стадия на активност на патологията. Вземайки предвид това, специалистите разграничават следните диагностични критерии за заболяването:
- Мускулни болки (особено в долните крайници), обща слабост. Дифузна миалгия, която не засяга лумбалната област и раменете.
- Болков синдром в тестисите, който не е свързан с инфекциозни процеси или травматични увреждания.
- Неравномерна цианоза по кожата на крайниците и тялото, подобна на ливедо ретикуларис.
- Загуба на тегло с повече от 4 кг, която не е свързана с диети и други промени в храненето.
- Полиневропатия или мононеврит с всички неврологични признаци.
- Повишаване на диастоличното кръвно налягане над 90 mm Hg.
- Повишена урея в кръвта (повече от 14,4 mmol/литър – 40 mg%) и креатинин (повече от 133 μmol/литър – 1,5 mg%), което не е свързано с дехидратация или обструкция на пикочните пътища.
- Наличието на HBsAg или съответстващи антитела в кръвта (вирусен хепатит B).
- Съдови промени на артериограмата под формата на аневризми и оклузии на висцерални артериални съдове, без връзка с атеросклеротични промени, фибромускулни диспластични процеси и други невъзпалителни патологии.
- Откриване на гранулоцитна и мононуклеарна клетъчна инфилтрация на съдовите стени по време на морфологична диагностика на биоматериал, взет от малки и средни артериални съдове.
Потвърждението на поне три критерия прави възможно поставянето на диагноза периартериит нодоза.
Класификация
Няма общоприета класификация на периартериит нодоза. Специалистите обикновено систематизират заболяването по етиологични и патогенетични признаци, хистологични характеристики, тежест на протичането, клинична картина. По-голямата част от практикуващите лекари използват морфологична класификация, основана на клиничните промени в тъканите, дълбочината на локализация и калибъра на увредените съдове.
Разграничават се следните клинични форми на заболяването:
- Класическият вариант (ренално-висцерален, ренално-полиневритен) се характеризира с увреждане на бъбреците, централната нервна система, периферната нервна система, сърцето и храносмилателния тракт.
- Моноорганно-нодуларният вариант е лек вид патология, проявяваща се чрез висцеропатии.
- Дермато-тромбангичният вариант е бавно прогресираща форма, която е съпроводена с повишаване на кръвното налягане, развитие на неврит и нарушаване на периферния кръвен поток, причинено от появата на нодуларни образувания по протежение на съдовия лумен.
- Белодробен (астматичен) вариант – проявява се като промени в белите дробове, бронхиална астма.
Според международната класификация ICD-10, нодуларното съдово възпаление заема клас M30 със следното разпределение:
- M30.1 – алергичен тип с белодробно увреждане.
- M30.2 – ювенилен тип.
- M30.3 – промени в лигавиците и бъбреците (синдром на Кавазаки).
- M30.8 – други състояния.
Според естеството на протичане на нодуларния периартериит се разграничават следните форми на патология:
- Фулминантната форма е злокачествен процес, при който се засягат бъбреците, настъпва тромбоза на чревните съдове и некроза на чревните бримки. Прогнозата е особено негативна, пациентът умира в рамките на една година от началото на заболяването.
- Бързата форма не прогресира много бързо, но иначе има много общо с фулминантната форма. Преживяемостта е ниска и пациентите често умират от внезапна руптура на бъбречния артериален съд.
- Рецидивиращата форма се характеризира със спиране на болестния процес в резултат на лечението. Развитието на патологията обаче се възобновява при намаляване на дозата на лекарствата или под влияние на други провокиращи фактори - например на фона на развитието на инфекциозен и възпалителен процес.
- Бавната форма е най-често тромбоангиитна. Тя се разпространява в периферните нерви и съдовата мрежа. Заболяването може постепенно да увеличава интензивността си за период от десет или дори повече години, при условие че няма сериозни усложнения. Пациентът става инвалидизиран и се нуждае от постоянно, непрекъснато лечение.
- Доброкачествената форма се счита за най-лекия вариант на нодуларен периартериит. Заболяването протича изолирано, основните прояви се откриват само върху кожата, отбелязват се дълги периоди на ремисия. Процентът на преживяемост на пациентите е сравнително висок - при условие на компетентна и редовна терапия.
Клинични насоки
Диагнозата на периартериит нодоза трябва да се основава на съответните клинични прояви и лабораторни диагностични данни. Положителните резултати от биопсията са от голямо значение за потвърждаване на заболяването. Необходима е възможно най-ранна диагноза: трябва да се започне спешна и агресивна терапия, преди патологията да се разпространи в жизненоважни органи.
Клиничните симптоми на нодуларния периартериит се характеризират с изразен полиморфизъм. Признаците на заболяването със и без наличие на HBV са сходни. Най-острото развитие е типично за патология с лекарствен генезис.
На пациенти със съмнение за периартериит нодоза се препоръчва хистологично изследване, което разкрива типична картина на фокален некротизиращ артериит със смесен тип клетъчна инфилтрация в съдовата стена. Най-информативна се счита биопсията на скелетните мускули. По време на биопсията на вътрешните органи рискът от вътрешно кървене се увеличава значително.
За да се определи тактиката на лечение, пациентите с нодуларен периартериит трябва да бъдат разделени според тежестта на патологията, а също и да се идентифицира рефрактерният тип на заболяването, който не се характеризира с обратно симптоматично развитие или дори с повишаване на клиничната активност в отговор на класическа патогенетична терапия в продължение на един и половина месеца.
Диференциална диагноза
Нодуларният периартериит се диференцира предимно от други известни системни патологии, засягащи съединителната тъкан.
- Микроскопският полиартериит е форма на некротизиращ васкулит, който засяга капилярните съдове, както и венулите и артериолите, с образуване на антинеутрофилни антитела. Заболяването се характеризира с поява на гломерулонефрит, по-късно постепенно повишаване на кръвното налягане, бързо нарастваща бъбречна недостатъчност, развитие на некротизиращ алвеолит и белодробен кръвоизлив.
- Грануломатозата на Вегенер е съпроводена с развитие на тъканно-деструктивни промени. По лигавицата на носната кухина се появяват язви, носната преграда е перфорирана, а белодробната тъкан се разпада. Често се откриват антинеутрофилни антитела.
- Ревматоидният васкулит се характеризира с появата на трофични улцерозни лезии по краката, развитието на полиневропатия. По време на диагнозата задължително се оценява степента на ставния синдром (наличието на ерозивен полиартрит с нарушена конфигурация на ставите) и се открива ревматоиден фактор.
Освен това, кожни прояви, подобни на нодуларен периартериит, се появяват на фона на септична емболия, миксом на лявото предсърдие. Важно е да се изключат септични състояния още преди да се използват имуносупресори за лечение на нодуларен периартериит.
При пациенти с Лаймска болест (друго наименование е борелиоза) се открива комбинация от симптоми като полиневропатия, треска, полиартрит. За да се изключи заболяването, е необходимо да се проследи епидемиологичната анамнеза. Моментите, които позволяват да се подозира борелиоза, са следните:
- ухапвания от кърлежи;
- посещение на естествени огнища на кърлежи по време на периоди на особена активност (късна пролет – ранна есен).
За поставяне на диагноза се прави кръвен тест за откриване на наличието на антитела срещу Borrelia.
Към кого да се свържете?
Лечение периатерит нодоза
Лечението трябва да бъде възможно най-рано и дългосрочно, с назначаване на индивидуален терапевтичен режим в зависимост от тежестта на клиничните симптоми и стадия на периартериит нодоза.
В острия период почивката на легло е задължителна, което е особено важно, ако патологичните огнища на периартериит нодоза са разположени по долните крайници.
Подходът към лечението винаги е комплексен, като се препоръчва добавяне на Циклофосфамид (перорално 2 mg/kg дневно), което спомага за ускоряване на настъпването на ремисия и намаляване на честотата на обострянията. За да се избегнат инфекциозни усложнения, Циклофосфамид се използва само ако Преднизолон е неефективен.
Като цяло лечението често е неефективно. Интензивността на клиничната картина може да се намали чрез ранно приложение на Преднизолон в количество поне 60 mg/ден перорално. При педиатрични пациенти е подходящо да се предпише нормален имуноглобулин за интравенозно приложение.
Качеството на лечението се оценява при наличие на положителна динамика в клиничния ход, стабилизиране на лабораторните и имунологичните стойности и намаляване на активността на възпалителната реакция.
Препоръчва се коригиране или радикално елиминиране на съпътстващи патологии, които могат да повлияят негативно на хода на нодуларния периартериит. Такива патологии включват огнища на хронично възпаление, захарен диабет, маточни фиброми, хронична венозна недостатъчност и др.
Външното лечение на ерозии и язви включва използването на 1-2% разтвори на анилинови багрила, епителизиращи мехлеми (Солкосерил), хормонални мехлеми, ензимни средства (Ирускол, Химопсин) и апликаторно приложение на Димексид. За възли се използва суха топлина.
Лекарства
Лекарства, които са ефективни при лечението на периартериит нодоза:
- Глюкокортикоиди: Преднизолон 1 mg/kg два пъти дневно перорално в продължение на 2 месеца, с по-нататъшно намаляване на дозата до 5-10 mg/ден сутрин (през ден) до изчезване на клиничните симптоми. Възможни странични ефекти: обостряне или развитие на стомашна и дуоденална язва, отслабен имунитет, отоци, остеопороза, нарушена секреция на полови хормони, катаракта, глаукома.
- Имуносупресори (ако глюкокортикоидите са неефективни), цитостатици (азатиоприн в активния стадий на патологията по 2-4 mg/kg на ден в продължение на един месец, с по-нататъшен преход към поддържаща доза от 50-100 mg/ден в продължение на година и половина до две години), циклофосфамид перорално по 1-2 mg/kg на ден в продължение на 2 седмици с по-нататъшно постепенно намаляване на дозата. При интензивно увеличение на патологичния процес се предписва 4 mg/kg на ден в продължение на три дни, след това 2 mg/kg на ден в продължение на седмица, с постепенно намаляване на дозата в продължение на три месеца. Общата продължителност на терапията е най-малко една година. Възможни странични ефекти: потискане на хематопоетичната система, намалена устойчивост на инфекции.
- Пулсова терапия под формата на метилпреднизолон 1000 mg или дексаметазон 2 mg/kg дневно интравенозно в продължение на три дни. Едновременно с това, през първия ден, се прилага циклофосфамид в доза 10-15 mg/kg дневно.
Комбиниран режим на лечение с глюкокортикоиди и цитостатици е оправдан:
- еферентно лечение под формата на плазмафереза, лимфоцитафереза, имуносорбция;
- антикоагулантна терапия (хепарин 5 хиляди единици 4 пъти дневно, еноксапарин 20 mg дневно подкожно, надропарин 0,3 mg дневно подкожно;
- антитромбоцитна терапия (пентоксифилин 200-600 mg дневно перорално или 200-300 mg дневно интравенозно; дипиридамол 150-200 mg дневно; реополиглюцин 400 mg интравенозно чрез капково вливане, през ден, в количество от 10 инфузии; клопидогрел 75 mg дневно);
- нестероидни противовъзпалителни средства - неселективни COX инхибитори (Диклофенак 50-150 mg на ден, Ибупрофен 800-1200 mg на ден);
- селективни COX-2 инхибитори (Meloxicam или Movalis 7,5-15 mg дневно с храна, Nimesulide или Nimesil 100 mg два пъти дневно, Celecoxib или Celebrex 200 mg дневно);
- аминохолинови средства (хидроксихлорохин 0,2 g на ден);
- ангиопротектори (Памидин 0,25-0,75 mg три пъти дневно, Ксантинол никотинат 0,15 g три пъти дневно, в продължение на един месец);
- ензимни препарати (Wobenzym, 5 таблетки три пъти дневно в продължение на 21 дни, след това 3 таблетки три пъти дневно за дълго време);
- антивирусни и антибактериални лекарства;
- симптоматични лекарства (лекарства за нормализиране на кръвното налягане, за нормализиране на сърдечната дейност и др.);
- вазодилататори и блокери на калциевите канали (напр. Коринфар).
Терапията с циклофосфамид се провежда само при наличие на убедителни показания и ако глюкокортикостероидите са неефективни. Възможни странични ефекти от приема на лекарството: миелотоксични и хепатотоксични ефекти, анемия, стерилен хеморагичен цистит, силно гадене и повръщане, вторична инфекция.
Имуносупресивната терапия трябва да бъде съпроводена с месечно проследяване на кръвните параметри (пълна кръвна картина, брой на тромбоцитите, серумни чернодробни трансаминази, алкална фосфатаза и активност на билирубина).
Системните глюкокортикостероиди се приемат (прилагат) предимно сутрин, със задължително постепенно намаляване на дозата и увеличаване на интервала на приложение (прилагане).
Физиотерапевтично лечение
Физиотерапията е противопоказана при нодозен периартериит.
Билколечение
Въпреки факта, че нодуларният периартериит е сравнително рядка патология, все още съществуват народни методи за лечение на това заболяване. Възможността за лечение с билки обаче трябва да се обсъди предварително с лекуващия лекар, тъй като е необходимо да се вземе предвид тежестта на заболяването и вероятността от развитие на нежелани странични ефекти.
В ранните стадии на периартериит нодоза, употребата на билкови препарати може да бъде оправдана.
- Три средно големи лимона, 5 с.л. карамфил се смилат през месомелачка, смесват се с 500 мл мед и се заливат с 0,5 л водка. Разбъркват се добре, изсипват се в буркан, затварят се с капак и се прибират в хладилник за 14 дни. След това се прецежда тинктурата и се започва приема по 1 с.л. три пъти на ден, половин час преди хранене.
- Пригответе билкова еквивалентна смес от вратига, безсмъртниче и коренище от оман. Вземете 1 супена лъжица от сместа, залейте с чаша вряла вода и оставете за половин час. Приемайте по 50 мл от запарката три пъти дневно преди хранене.
- Пригответе смес от равни количества сушени цветове от виолетки, листа от жълтениче и сушени червени боровинки. Залейте 2 супени лъжици от сместа с 0,5 л вряща вода и оставете да се охлади. Приемайте по 50 мл 4 пъти на ден, между храненията.
- Смесете 1 супена лъжица безсмъртниче, пелин и оман, залейте с 1 литър вряща вода, оставете да престои два часа. След това прецедете запарката и приемайте по 100 мл три пъти на ден.
Един прост и ефективен начин за укрепване на съдовите стени при нодуларен периартериит е редовната консумация на зелен чай. Трябва да пиете по 3 чаши от напитката всеки ден. Освен това можете да приемате алкохолни тинктури от заманиха или женшен, които ще помогнат за по-бързото премахване на нежеланите прояви на заболяването. Такива тинктури могат да бъдат закупени във всяка аптека.
Хирургично лечение
Хирургичното лечение не е основното лечение на периартериит нодоза. Хирургичното лечение може да бъде показано само в случай на критично стенотично състояние, клинично причинено от регионална исхемия, или в случай на запушване на главните артериални стволове (артериит на Такаясу). Други показания за хирургично лечение са:
- облитериращ тромбангиит;
- периферна гангрена и други необратими промени в тъканите;
- субфарингеална стеноза при грануломатоза на Вегенер (механично разширяване на трахеята в комбинация с локално приложение на глюкокортикостероиди).
Спешна хирургия се предписва при коремни усложнения: чревни перфорации, перитонит, чревен инфаркт и др.
Предотвратяване
Няма ясна концепция за превенция на нодуларен периартериит, тъй като истинските причини за заболяването не са напълно известни. Определено е необходимо да се избягва излагане на фактори, които могат да провокират развитието на патология: избягвайте хипотермия, физическо и психоемоционално пренапрежение, водете здравословен начин на живот, хранете се правилно, предпазвайте се от бактериални и вирусни инфекции.
Когато се появят първите подозрителни признаци на заболяването, е необходимо да посетите лекар възможно най-скоро: в този случай шансовете за диагностициране и лечение на нодуларен периартериит в началния етап на неговото развитие се увеличават.
Превенцията на обострянията на заболяването при пациенти с ремисия на нодуларен периартериит се свежда до редовно диспансерно наблюдение, систематично поддържащо и засилващо лечение, елиминиране на алергени, предотвратяване на самолечение и неконтролиран прием на лекарства. Пациентите с васкулит или нодуларен периартериит не трябва да получават никакви серуми или да бъдат ваксинирани.
Прогноза
Без лечение на нодуларен периартериит, смъртта настъпва в рамките на пет години при 95 от сто пациенти. Освен това, по-голямата част от смъртните случаи настъпват през първите 90 дни от заболяването. Това може да се случи, ако патологията е диагностицирана неправилно или ненавременно.
Основните причини за смърт при периартериит нодоза са обширно съдово възпаление, добавяне на инфекциозни патологии, инфаркт и инсулт. [ 12 ]
Навременното приложение на глюкокортикоидни лекарства увеличава процента на петгодишна преживяемост с повече от половината. Още по-оптимален ефект може да се постигне чрез комбиниране на глюкокортикостероиди с цитостатици. Ако е възможно да се постигне пълно изчезване на симптомите на заболяването, тогава вероятността от неговото обостряне се оценява на приблизително 56-58%. Неблагоприятен фактор за прогнозата се счита за увреждане на структурите на гръбначния мозък и главния мозък. [ 13 ]
Генетично обусловеният нодуларен периартериит в детска възраст е напълно излекуван в приблизително всеки втори случай. При 30% от децата заболяването показва трайно изчезване на симптомите на фона на постоянна лекарствена подкрепа. Смъртността в ранна детска възраст е 4%: смъртта е причинена от увреждане на мозъчните структури и черепномозъчните нерви. [ 14 ]
Дори при благоприятен изход, периартериит нодоза изисква редовно ревматологично наблюдение. [ 15 ] За да се избегнат рецидиви, пациентът трябва да избягва инфекциозни заболявания, резки температурни промени и всякакво самолечение. В някои случаи рецидивите могат да бъдат провокирани от бременност или аборт.

