Медицински експерт на статията
Нови публикации
Криптогенна епилепсия с пристъпи при възрастни
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Според действащата до миналата година международна класификация се разграничаваха симптоматична или вторична епилепсия, причинена от увреждане на мозъчните структури, идиопатична, първична (независимо, вероятно наследствено заболяване) и криптогенна епилепсия. Последният вариант означава, че съвременната диагностика не е установила никакви причини за периодични епилептични припадъци, а наследствената предразположеност също не е проследена. Самото понятие „криптогенен“ се превежда от гръцки като „неизвестен произход“ (kryptos - таен, секретен, genos - генериран).
Науката не стои неподвижно и може би скоро ще бъде установен произходът на периодичните епилептични припадъци с неизвестна етиология. Експертите предполагат, че криптогенната епилепсия е вторично симптоматично заболяване, чийто генезис не може да бъде установен с настоящото ниво на диагностика.
Епидемиология
Епилепсията и епилептичните синдроми са много често срещани неврологични патологии, които често водят до сериозни последици. Проявата на епилептични припадъци може да се наблюдава при хора от всякакъв пол и на всяка възраст. Смята се, че приблизително 5% от населението на света е преживяло поне един припадък през живота си.
Всяка година епилепсия или епилептичен синдром се диагностицира средно при всеки 30-50 души от 100 хиляди души, живеещи на Земята. Най-често епилептичните припадъци се срещат при кърмачета (от 100 до 233 случая на 100 хиляди души). Пикът на проявление пада върху перинаталния период, след което честотата намалява почти наполовина. Най-ниските нива са при хора от 25 до 55 години - около 20-30 случая на 100 хиляди души. След това вероятността от епилептични припадъци се увеличава и от 70-годишна възраст честотата е 150 или повече случая на 100 хиляди души.
Причините за епилепсията се установяват в приблизително 40% от случаите, така че заболяване с неизвестна етиология не е необичайно. Инфантилните спазми (синдром на Уест), които са криптогенна епилепсия, се диагностицират при деца на възраст от четири до шест месеца, като средно на 3200 кърмачета се среща едно дете с такава диагноза.
Причини криптогенна епилепсия
Основа за диагностициране на епилепсия са периодичните припадъци, причината за които е необичайно силен електрически разряд, който е резултат от синхронизиране на активността на мозъчните клетки във всички честотни диапазони, което външно се изразява в появата на сензорно-моторни, неврологични и психични симптоми.
За да възникне епилептичен припадък, е необходимо наличието на така наречените епилептични неврони, които се характеризират с нестабилност на потенциала на покой (разликата в потенциалите на невъзбудена клетка от вътрешната и външната страна на нейната мембрана). В резултат на това, потенциалът на действие на възбуден епилептичен неврон има амплитуда, продължителност и честота, които са значително по-високи от нормалните, което води до развитие на епилептичен припадък. Смята се, че припадъците се появяват при хора с наследствена предразположеност към подобни промени, т.е. групи от епилептични неврони, способни да синхронизират своята активност. Епилептични огнища се образуват и в области на мозъка с променена структура поради наранявания, инфекции, интоксикации и развитие на тумори.
Така че, при пациенти с диагноза криптогенна епилепсия, съвременните невроизобразяващи методи не откриват никакви аномалии в структурата на мозъчното вещество и няма епилептичен случай в семейната анамнеза. Въпреки това, пациентите изпитват сравнително чести епилептични припадъци от различен тип, които са трудни за лечение (вероятно именно защото причината им е неясна).
Съответно, известните рискови фактори за поява на епилептични припадъци – генетика, нарушаване на структурата на мозъка, метаболитни процеси в тъканите му, последици от травми на главата или инфекциозни процеси – не се откриват по време на прегледи и обследвания.
Според новата класификация на епилепсиите от 2017 г. се разграничават шест етиологични категории на заболяването. Вместо симптоматична, сега се препоръчва определянето на вида на епилепсията по установената причина: структурна, инфекциозна, метаболитна, имунна или комбинация от тях. Идиопатичната епилепсия предполага наличието на наследствена предразположеност и сега се нарича генетична. Терминът „криптогенна“ е заменен с „неизвестен етиологичен фактор“, което прави значението на формулировката по-ясно, но не се променя.
Патогенезата на епилепсията е вероятно следната: образуване на епилептичен фокус, т.е. общност от неврони с нарушена електрогенеза → създаване на епилептични системи в мозъка (при прекомерно освобождаване на възбуждащи медиатори се стартира „глутаматна каскада“, засягаща всички нови неврони и допринасяща за образуването на нови огнища на епилептогенеза) → образуване на патологични междуневронни връзки → настъпва генерализация на епилепсията.
Основната хипотеза за механизма на развитие на епилепсията е предположението, че патологичният процес се задейства от нарушаване на равновесното състояние между възбуждащите невротрансмитери (глутамат, аспартат) и тези, отговорни за инхибиращите процеси (γ-аминомаслена киселина, таурин, глицин, норепинефрин, допамин, серотонин). Какво точно нарушава това равновесие в нашия случай, остава неизвестно. В резултат на това обаче страдат клетъчните мембрани на невроните, нарушава се кинетиката на йонните потоци - йонните помпи се инактивират и, обратно, йонните канали се активират, нарушава се вътреклетъчната концентрация на положително заредени йони на калий, натрий и хлор. Патологичният йонен обмен през деструктурирани мембрани определя промени в нивото на мозъчния кръвоток. Дисфункцията на глутаматните рецептори и производството на автоантитела към тях причиняват епилептични припадъци. Периодично повтарящите се, прекомерно интензивни невронни разряди, реализирани под формата на епилептични припадъци, водят до дълбоки нарушения в метаболитните процеси в клетките на мозъчното вещество и провокират развитието на следващия припадък.
Спецификата на този процес е агресивността на невроните на епилептичния фокус спрямо все още непроменените области на мозъка, което им позволява да подчиняват нови области. Създаването на епилептични системи се случва в процеса на формиране на патологични взаимоотношения между епилептичния фокус и структурните компоненти на мозъка, които са способни да активират механизма на развитие на епилепсия. Такива структури включват: таламус, лимбична система, ретикуларната формация на средната част на мозъчния ствол. Връзките, които възникват с малкия мозък, каудалното ядро на подкорката, предната орбитална кора, напротив, забавят развитието на епилепсия.
В процеса на развитие на заболяването се формира затворена патологична система – епилептичният мозък. Формирането му завършва с нарушение на клетъчния метаболизъм и взаимодействието на невротрансмитерите, мозъчното кръвообращение, нарастваща атрофия на мозъчните тъкани и съдове, активиране на специфични мозъчни автоимунни процеси.
Симптоми криптогенна епилепсия
Основната клинична проява на това заболяване е епилептичен припадък. Епилепсията се подозира, когато пациентът е имал поне два рефлекторни (непровокирани) епилептични припадъка, чиито прояви са много разнообразни. Например, епилепсоподобни припадъци, причинени от висока температура и не се срещащи в нормално състояние, не са епилепсия.
Пациентите с криптогенна епилепсия могат да получат припадъци от различен тип и доста често.
Първите признаци на развитие на заболяването (преди появата на пълноценни епилептични припадъци) могат да останат незабелязани. Рисковата група включва хора, прекарали фебрилни припадъци в ранна детска възраст, със заключение за повишена готовност за припадъци. В продромалния период могат да се наблюдават нарушения на съня, повишена раздразнителност и емоционална лабилност.
Освен това, атаките не винаги протичат в класическата генерализирана форма с падания, конвулсии и загуба на съзнание.
Понякога единствените ранни признаци са нарушения на говора, пациентът е в съзнание, но не говори или не отговаря на въпроси, или периодични кратки припадъци. Това не трае дълго - няколко минути, така че остава незабелязано.
По-лесно протичат прости фокални или парциални (локални, ограничени) припадъци, чиито прояви зависят от местоположението на епилептичния фокус. Пациентът не губи съзнание по време на пароксизма.
По време на обикновен двигателен припадък могат да се наблюдават тикове, потрепване на крайниците, мускулни крампи, ротационни движения на торса и главата. Пациентът може да издава нечленоразделни звуци или да мълчи, да не отговаря на въпроси, да мляска с устни, да си облизва устните и да прави дъвкателни движения.
Простите сензорни гърчове се характеризират с парестезия – изтръпване на различни части на тялото, необичайни вкусови или обонятелни усещания, обикновено неприятни; зрителни нарушения – светлинни проблясъци, мрежа, петна пред очите, тунелно зрение.
Вегетативните пароксизми се проявяват с внезапна бледност или хиперемия на кожата, учестен пулс, скокове в кръвното налягане, свиване или разширяване на зениците, дискомфорт в областта на стомаха до болка и повръщане.
Психичните припадъци се проявяват с дереализация/деперсонализация, панически атаки. Като правило те са предшественици на сложни фокални припадъци, които вече са съпроводени с нарушено съзнание. Пациентът разбира, че получава припадък, но не може да потърси помощ. Събитията, които са му се случили по време на припадъка, се изтриват от паметта на пациента. Когнитивните функции на човека са нарушени - появява се усещане за нереалност на случващото се, появяват се нови промени в самия него.
Фокалните припадъци с последваща генерализация започват като прости (сложни), преминавайки в генерализирани тонично-клонични пароксизми. Те продължават около три минути и преминават в дълбок сън.
Генерализираните припадъци се срещат в по-тежка форма и се разделят на:
- тонично-клоничен, протичащ в следната последователност: пациентът губи съзнание, пада, тялото му се огъва и разтяга в дъга, започват конвулсивни потрепвания на мускулите по цялото тяло; очите на пациента се въртят назад, зениците му се разширяват в този момент; пациентът крещи, посинява в резултат на спиране на дишането за няколко секунди, наблюдава се пенлива хиперсаливация (пяната може да придобие розов оттенък поради наличието на кръв в нея, което показва ухапване на езика или бузата); понякога се случва неволно изпразване на пикочния мехур;
- миоклоничните припадъци изглеждат като интермитентни (ритмични и аритмични) потрепвания на мускулите за няколко секунди по цялото тяло или в определени области на тялото, които изглеждат като пляскане с крайници, клякане, стискане на ръце в юмруци и други монотонни движения; съзнанието, особено при фокални припадъци, е запазено (този тип се наблюдава по-често в детска възраст);
- абсанси - неконвулсивни припадъци с краткотрайна (5-20 секунди) загуба на съзнание, изразяваща се във факта, че човек замръзва с отворени, безизразни очи и не реагира на стимули, обикновено не пада, след като се събуди, продължава прекъснатата дейност и не помни припадъка;
- атипичните абсанси са съпроводени с падания, неволно изпразване на пикочния мехур, по-продължителни са и се срещат при тежки форми на заболяването, съчетани с умствена изостаналост и други симптоми на психични разстройства;
- атонични припадъци (акинетични) - пациентът пада рязко в резултат на загуба на мускулен тонус (при фокални епилепсии - може да има атония на отделни мускулни групи: лицеви - увисване на долната челюст, шийни - пациентът седи или стои с наведена глава), продължителността на припадъка е не повече от една минута; атонията при абсанси настъпва постепенно - пациентът бавно потъва, при изолирани атонични припадъци - пада рязко.
В периода след припадъка пациентът е летаргичен и инхибиран; ако не бъде обезпокоен, заспива (особено след генерализирани припадъци).
Видовете епилепсия съответстват на видовете припадъци. Фокалните (парциални) припадъци се развиват в локален епилептичен фокус, когато необичайно интензивен разряд среща съпротивление в съседни области и се угасва, без да се разпространява в други части на мозъка. В такива случаи се диагностицира криптогенна фокална епилепсия.
Клиничният ход на заболяването с ограничен епилептичен фокус (фокална форма) се определя от неговото локализиране.
Най-често се наблюдава увреждане на темпоралната област. Протичането на тази форма е прогресиращо, припадъците често са от смесен тип, продължават няколко минути. Криптогенната темпорална епилепсия извън припадъците се проявява с главоболие, постоянно замаяност, гадене. Пациентите с тази форма на локализация се оплакват от често уриниране. Преди припадъка пациентите усещат аура-предвестник.
Лезията може да е локализирана във фронталния лоб на мозъка. Припадъците се характеризират с внезапност без продромална аура. Пациентът има потрепване на главата, очите се въртят под челото и настрани, характерна е автоматична, сравнително сложна жестикулация. Пациентът може да загуби съзнание, да падне и да получи тонично-клонични мускулни спазми в цялото тяло. При тази локализация се наблюдава серия от краткотрайни припадъци, понякога с преход към генерализиран и/или статус епилептикус. Те могат да започнат не само по време на дневното бодърстване, но и по време на нощен сън. Криптогенната фронтална епилепсия, развивайки се, причинява психични разстройства (насилствено мислене, дереализация) и нарушения на вегетативната нервна система.
Сензорни гърчове (усещане за топъл въздух, движещ се по кожата, леки докосвания), съчетани с конвулсивни потрепвания на части от тялото, нарушения на говора и двигателните функции, атония, придружени от уринарна инконтиненция.
Локализацията на епилептичния фокус в орбитално-фронталната област се проявява с обонятелни халюцинации, хиперсаливация, епигастрален дискомфорт, както и нарушения на говора, кашлица и оток на ларинкса.
Ако електрическата хиперактивност се разпространи каскадно във всички части на мозъка, се развива генерализиран припадък. В този случай пациентът се диагностицира с криптогенна генерализирана епилепсия. В този случай припадъците се характеризират с интензивност, загуба на съзнание и завършват с продължително заспиване на пациента. След събуждане пациентите се оплакват от главоболие, зрителни феномени, умора и празнота.
Съществува и комбиниран (когато се появяват както фокални, така и генерализирани припадъци) и неизвестен тип епилепсия.
Криптогенната епилепсия при възрастни се счита, и не без основание, за вторична с неуточнена етиологична причина. Характеризира се с внезапни припадъци. Извън клиничните симптоми, епилептиците имат нестабилна психика, експлозивен темперамент и склонност към агресия. Заболяването обикновено започва с прояви на някаква фокална форма. С напредването на заболяването лезиите се разпространяват в други части на мозъка; напредналият стадий се характеризира с личностна деградация и изразени психически отклонения, а пациентът става социално дезадаптиран.
Заболяването има прогресиращ ход и клиничните симптоми на епилепсия се променят в зависимост от стадия на развитие на епилепсията (степента на разпространение на епилептичния фокус).
Усложнения и последствия
Дори при леки случаи на фокална епилепсия с изолирани, редки припадъци, нервните влакна са увреждани. Заболяването има прогресиращ ход, като един припадък увеличава вероятността от следващ, а зоната на мозъчно увреждане се разширява.
Генерализираните чести пароксизми имат разрушителен ефект върху мозъчната тъкан и могат да се развият в статус епилептикус с висока вероятност за фатален изход. Съществува и риск от мозъчен оток.
Усложненията и последствията зависят от степента на увреждане на мозъчните структури, тежестта и честотата на гърчовете, съпътстващите заболявания, наличието на лоши навици, възрастта, адекватността на избраните тактики на лечение и рехабилитационни мерки, както и отговорното отношение към лечението на самия пациент.
На всяка възраст могат да възникнат наранявания с различна тежест по време на падания. Хиперсаливацията и склонността към повръщане по време на припадък увеличават риска от попадане на течни вещества в дихателната система и развитие на аспирационна пневмония.
В детството се наблюдава нестабилност на психическото и физическото развитие. Когнитивните способности често страдат.
Психоемоционалното състояние е нестабилно – децата са раздразнителни, капризни, често агресивни или апатични, липсва им самоконтрол и се адаптират слабо към групата.
При възрастните тези рискове се утежняват от наранявания при извършване на работа, изискваща повишено внимание. По време на гърчове се ухапва езикът или бузата.
Епилептиците имат повишен риск от развитие на депресия, психични разстройства и социална дезадаптация. Хората, страдащи от епилепсия, са ограничени във физическата активност и избора на професия.
Диагностика криптогенна епилепсия
При диагностицирането на епилепсия се използват много различни методи, които помагат за диференцирането на това заболяване от други неврологични патологии.
Преди всичко, лекарят трябва да изслуша оплакванията на пациента или неговите родители, ако е дете. Съставя се анамнеза на заболяването - подробности за проявата, спецификата на протичането (честота на гърчовете, припадъците, характерът на конвулсиите и други нюанси), продължителността на заболяването, наличието на подобни заболявания при роднините на пациента. Това проучване ни позволява да предположим вида на епилепсията и локализацията на епилептичния фокус.
Изследванията на кръв и урина се предписват за оценка на общото състояние на организма, наличието на фактори като инфекции, интоксикации, биохимични нарушения, както и за установяване на наличието на генетични мутации при пациента.
Невропсихологичното тестване се извършва за оценка на когнитивните способности и емоционалното състояние. Периодичното наблюдение позволява да се оцени въздействието на заболяването върху нервната система и психиката, а също така помага за определяне на вида на епилепсията.
Въпреки това, на първо място, това е инструментална диагностика, благодарение на която е възможно да се оцени интензивността на електрическата активност на мозъчните региони (електроенцефалография), наличието на съдови малформации, неоплазми, метаболитни нарушения и др. в неговите региони.
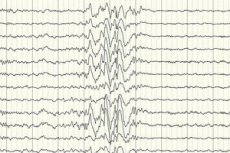
Електроенцефалографията (ЕЕГ) е основният диагностичен метод, тъй като показва отклонения от нормата в интензитета на мозъчните вълни дори извън пристъп – повишена готовност за припадъци на определени области или на целия мозък. ЕЕГ моделът на криптогенната парциална епилепсия е шип-вълнова или продължителна бавновълнова активност в определени части на мозъка. С помощта на това изследване може да се определи видът на епилепсията въз основа на специфичността на електроенцефалограмата. Например, синдромът на Уест се характеризира с неправилни, практически несинхронизирани аритмични бавни вълни с необичайно висока амплитуда и шипкови разряди. В повечето случаи на синдром на Ленъкс-Гасто, електроенцефалограмата по време на будност разкрива неправилна генерализирана бавна шип-вълнова активност с честота 1,5-2,5 Hz, често с амплитудна асиметрия. По време на нощен сън този синдром се характеризира с регистриране на бързи ритмични разряди с честота приблизително 10 Hz.
В случай на криптогенна епилепсия, това е единственият начин да се потвърди наличието ѝ. Въпреки че има случаи, когато дори веднага след припадък, ЕЕГ не регистрира промени във формата на мозъчните вълни. Това може да е признак, че настъпват промени в електрическата активност в дълбоките структури на мозъка. Промени в ЕЕГ могат да се наблюдават и при пациенти без епилепсия.
Задължително се използват съвременни методи за невровизуализация - компютърна, резонансна, позитронно-емисионна томография. Тази инструментална диагностика позволява да се оценят промените в структурата на мозъчното вещество, дължащи се на травми, вродени аномалии, заболявания, интоксикации, да се открият неоплазми и др. Позитронно-емисионната томография, която се нарича още функционална ЯМР, помага за идентифициране не само на структурни, но и на функционални нарушения.
По-дълбоки огнища на анормална електрическа активност могат да бъдат открити чрез еднофотонна емисионна компютърна томография, а резонансната спектроскопия може да открие нарушения в биохимичните процеси в мозъчната тъкан.
Експериментален и не толкова широко разпространен диагностичен метод е магнитоенцефалографията, която записва магнитни вълни, излъчвани от невроните в мозъка. Тя ни позволява да изследваме най-дълбоките структури на мозъка, недостъпни за електроенцефалография.
Диференциална диагноза
Диференциалната диагностика се извършва след провеждане на най-цялостни изследвания. Диагнозата криптогенна епилепсия се поставя чрез изключване на други видове и причини за епилептични припадъци, установени по време на диагностичния процес, както и наследствена предразположеност.
Не всички лечебни заведения имат еднакъв диагностичен потенциал, така че подобна диагноза изисква допълнителни диагностични изследвания на по-високо ниво.
Лечение криптогенна епилепсия
Няма единен метод за лечение на епилепсия, но са разработени ясни стандарти, които се спазват, за да се подобри качеството на лечението и животът на пациентите.
Предотвратяване
Тъй като причините за този конкретен вид епилепсия не са установени, превантивните мерки имат обща насоченост. Здравословният начин на живот - липса на лоши навици, добро хранене, физическа активност осигуряват добър имунитет и предотвратяват развитието на инфекции.
Обръщането на голямо внимание на здравето, навременното изследване и лечение на заболявания и наранявания също увеличава вероятността за избягване на това заболяване.
Прогноза
Криптогенната епилепсия се проявява във всяка възраст и няма специфичен симптомен комплекс, но се проявява по много разнообразен начин - възможни са различни видове припадъци и видове синдроми. Към днешна дата няма единен метод за пълно излекуване на епилепсията, но антиепилептичното лечение помага в 60-80% от случаите на всички видове заболявания.
Средно заболяването продължава 10 години, след което припадъците могат да спрат. Въпреки това, 20 до 40% от пациентите страдат от епилепсия през целия си живот. Около една трета от всички пациенти с какъвто и да е вид епилепсия умират от причини, свързани с нея.
Например, криптогенните форми на синдрома на Уест имат неблагоприятна прогноза. В повечето случаи те се развиват в синдром на Ленъкс-Гасто, леките форми на който се поддават на лекарствен контрол, докато генерализираните форми с чести и тежки припадъци могат да останат доживотни и да бъдат придружени от тежка интелектуална деградация.
Като цяло прогнозата зависи много от времето на започване на лечението; когато то започне в ранните етапи, прогнозата е по-благоприятна.
Епилепсията може да доведе до доживотна инвалидност. Ако човек развие трайно здравословно разстройство в резултат на заболяването, водещо до ограничаване на жизнените дейности, това се установява чрез медико-социален преглед. Той също така взема решение за определяне на конкретна група инвалидност. Първо трябва да се свържете с лекуващия си лекар по този въпрос, който ще запознае пациента с комисията.


 [
[