Медицински експерт на статията
Нови публикации
Фиброеластоза
Последно прегледани: 05.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
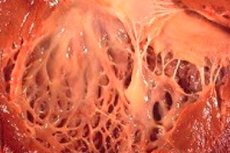
В медицината терминът "фиброеластоза" се отнася до промени в съединителната тъкан на тялото, покриваща повърхността на вътрешните органи и кръвоносните съдове, причинени от нарушаване на растежа на еластичните влакна. В същото време се отбелязва удебеляване на стените на органите и техните структури, което непременно се отразява на функционирането на жизненоважни системи на организма, по-специално на сърдечно-съдовата и дихателната система. Това от своя страна води до влошаване на благосъстоянието на пациента, особено по време на физическо натоварване, което влияе върху качеството и продължителността на живот.
Епидемиология
Като цяло, заболяванията, съпроводени с промени в съединителната тъкан, водещи до удебеляване на мембраните и преградите на вътрешните органи, могат да бъдат разделени на 2 групи: сърдечна фиброеластоза и белодробна фиброеластоза. Сърдечната патология може да бъде както вродена, така и придобита; при белодробната форма на заболяването говорим за придобито заболяване.
Белодробната фиброеластоза започва да се развива в средна възраст (по-близо до 55-57 години), въпреки че в половината от случаите произходът на заболяването трябва да се търси в детството. Характерен е „лек“ период, когато симптомите на заболяването отсъстват. В същото време заболяването няма полови предпочитания и може да засегне еднакво както жените, така и мъжете. Тази сравнително рядка патология се характеризира с промени в тъканите на плеврата и паренхима (функционални клетки) на белия дроб, главно в горния лоб на белия дроб. Тъй като етиологията и патогенезата на заболяването остават неясни, заболяването се класифицира като идиопатична патология. Според медицинската терминология то се нарича „плевропаренхиматозна фиброеластоза“. [ 1 ]
Сърдечната фиброеластоза е обобщено наименование за патология на сърдечните мембрани, характеризираща се с тяхното удебеляване и намалена функционалност. Вродените форми на патологията се характеризират с дифузно (широко разпространено) удебеляване на вътрешната мембрана на сърцето. Това е тънка съединителна тъкан, която покрива кухината на сърцето (неговите отдели) и образува неговите клапи.
При възрастни пациенти обикновено се диагностицира фокална форма на заболяването, когато вътрешната повърхност на сърцето изглежда покрита с петна от по-здрава и по-дебела тъкан (тя може да включва не само обрасли влакна, но и тромботични маси).
В половината от случаите на сърдечна фиброеластоза не само стената на органа се удебелява, но и клапите (бикуспидална митрална между едноименния атриум и камера, трикуспидална аортна между лявата камера и аортата, белодробна между дясната камера и белодробната артерия). Това от своя страна може да наруши функционирането на клапите и да причини стесняване на артериалния отвор, който вече е малък в сравнение с другите кухини на сърцето.
В медицинската терминология ендокардната фиброеластоза се нарича ендокардна фиброеластоза (пренатална фиброеластоза, ендокардна склероза, фетален ендокардит и др.). Но доста често средният мускулен слой на сърдечната мембрана също може да бъде засегнат в процеса. [ 2 ]
Аномалии в структурата на миокарда (мускулният слой на сърцето, състоящ се от кардиомиоцити), генни мутации и тежки инфекциозни процеси могат да причинят често срещана форма на фиброеластоза, когато в процеса участват не само ендокардът, но и миокардът. Обикновено диспластичните процеси в ендокарда, причинени от различни причини, протичат на границата на контакта му с мускулната мембрана, нарушавайки контрактилитета на този слой. В някои случаи се наблюдава дори врастване на вътрешния слой в миокарда, заместване на кардиомиоцитите с фибробласти и влакна, което влияе върху проводимостта на нервните импулси и ритмичната работа на сърцето.
Компресията на кръвоносните съдове в дебелината на сърдечната мембрана от удебеления миокард нарушава храненето на миокарда (миокардна исхемия), което от своя страна може да доведе до некроза на тъканите на сърдечния мускул.
Ендокардиалната фиброеластоза с увреждане на миокарда на сърцето се нарича субендокардна или ендомиокардна фиброеластоза.
Според статистиката, в повечето случаи на това рядко заболяване (само 0,007% от общия брой новородени) се диагностицира фиброеластоза на лявата камера на сърцето, въпреки че в някои случаи процесът се разпространява и в дясната камера и предсърдията, включително клапите, които ги разделят.
Сърдечната фиброеластоза често е съпроводена с увреждане на големи коронарни съдове, също покрити със съединителна тъкан. В зряла възраст тя често се проявява на фона на прогресираща съдова атеросклероза.
Заболяването се регистрира по-често в тропическите африкански страни сред население с нисък жизнен стандарт, което се улеснява от лошо хранене, чести инфекции и определени храни и растения, консумирани като храна.
Ендокардно задебеляване се наблюдава и в последния стадий на фибропластичния ендокардит на Льофлер, който засяга предимно мъже на средна възраст. Патогенезата на това заболяване е свързана и с инфекциозни агенти, които причиняват развитието на тежка еозинофилия, по-характерна за вътрешните паразитни инфекции. В този случай тъканите на тялото (предимно сърдечният мускул и мозъкът) започват да изпитват липса на кислород (хипоксия). Въпреки сходството на симптомите на сърдечната фиброеластоза и фиброзния ендокардит на Льофлер, лекарите ги считат за напълно различни заболявания.
Причини фиброеластоза
Фиброеластозата се отнася до промени в съединителната тъкан в жизненоважни органи: сърцето и белите дробове, което е съпроводено с нарушаване на функцията на органите и се отразява на външния вид и състоянието на пациента. Лекарите знаят за заболяването от десетилетия. Фиброеластозата на вътрешната обвивка на сърцето (ендокард) е описана още в началото на 18 век, а подобни промени в белите дробове започват да се обсъждат 2 века и половина по-късно. Лекарите обаче все още не са постигнали окончателно съгласие относно причините за патологичната пролиферация на съединителната тъкан.
Остава неясно какво точно причинява нарушаването на растежа и развитието на съединителните влакна. Но учените идентифицират определени рискови фактори за подобни промени, считайки ги за възможни (но не окончателни) причини за заболяването.
По този начин, в патогенезата на белодробната фиброеластоза, която се счита за заболяване на зрели хора, специална роля се отдава на повтарящите се инфекциозни лезии на органа, които се откриват при половината от пациентите. Инфекциите провокират възпаление на белодробната тъкан и плеврата, а продължителното възпаление предразполага към тяхната фиброзна трансформация.
Някои пациенти имат фамилна анамнеза за фиброеластоза, което предполага наследствена предразположеност. В телата им са открити неспецифични автоантитела, които провокират дългосрочни възпалителни процеси с неясна етиология.
Съществува мнение, че фиброзните промени в белодробната тъкан могат да бъдат причинени от гастроезофагеална рефлуксна болест. Въпреки че тази връзка най-вероятно е косвена. Смята се също, че рискът от фиброеластоза е по-висок при тези, които страдат от сърдечно-съдови заболявания или белодробна тромбоза.
Белодробната фиброеластоза в млада и юношеска възраст може да напомни за себе си по време на бременност. Обикновено заболяването е скрито около 10 години или повече, но може да се прояви и по-рано, вероятно поради повишеното натоварване на тялото на бъдещата майка и хормоналните промени, но все още няма точно обяснение. Въпреки това, подобна картина на развитие на заболяването е наблюдавана при 30% от изследваните пациенти в репродуктивна възраст.
Самата бременност не може да причини заболяването, но може да ускори развитието на събитията, което е много тъжно, защото смъртността от заболяването е много висока, а продължителността на живота с фиброеластоза е кратка.
В повечето случаи сърдечната фиброеластоза може да се отдаде на детски заболявания. Вродената патология се открива в пренаталния период при 4-7-месечен плод, но диагнозата може да бъде потвърдена едва след раждането на детето. В патогенезата на тази форма на заболяването се разглеждат няколко възможни негативни фактора: инфекциозни и възпалителни заболявания на майката, предадени на плода, аномалии в развитието на сърдечните мембрани, нарушено кръвоснабдяване на сърдечната тъкан, генетични мутации, кислороден дефицит.
Смята се, че сред инфекциите, вирусите имат най-голям патогенетичен принос за развитието на сърдечна фиброеластоза, тъй като те се вграждат в клетките на тялото, разрушават ги и променят свойствата на тъканите. Неоформената имунна система на плода не може да му осигури защита от тези патогени, за разлика от имунитета на бъдещата майка. Последната може да не изпита последствията от вирусна инфекция, докато при плода вътрематочната инфекция може да провокира появата на различни аномалии.
Някои учени смятат, че решаващата роля в патогенезата на инфекциозната форма на фиброеластоза играе инфекция, засягаща плода до 7-месечна възраст. По-късно тя може да причини само възпалителни заболявания на сърцето (миокардит, ендокардит).
Аномалиите в развитието на мембраните и клапите на сърцето могат да бъдат провокирани както от възпалителния процес, така и от неадекватни автоимунни реакции, в резултат на които клетките на имунната система започват да атакуват собствените клетки на тялото.
Генните мутации причиняват анормално развитие на съединителната тъкан, тъй като гените съдържат информация за структурата и поведението на протеиновите структури (по-специално колагеновите и еластиновите протеини).
Хипоксията и исхемията на сърдечната тъкан могат да бъдат следствие от аномалии в развитието на сърцето. В този случай говорим за вторична фиброеластоза, провокирана от вродени сърдечни дефекти (ВСД). Те включват аномалии, които причиняват обструкция (нарушена проходимост на сърцето и неговите съдове):
- стеноза или стесняване на аортата близо до клапата,
- коарктация или сегментно стесняване на аортата на кръстовището на нейната дъга и низходяща част,
- атрезия или липса на естествен отвор в аортата,
- недоразвитие на сърдечната тъкан (най-често лявата камера, по-рядко дясната камера и предсърдията), което влияе върху помпената функция на сърцето.
Съществува мнение, че токсикозата по време на бременност може да действа и като предразполагащ фактор за фиброеластоза при плода.
В постнаталния период развитието на сърдечна фиброеластоза може да бъде улеснено от инфекциозни и възпалителни заболявания на мембраните на органите, хемодинамични нарушения в резултат на наранявания, съдова тромбоемболия, миокарден кръвоизлив, метаболитни нарушения (повишено образуване на фибрин, нарушения на метаболизма на протеини и желязо: амилоидоза, хемохроматоза). Същите причини причиняват развитието на заболяването при възрастни.
Патогенеза
Съединителната тъкан е специална тъкан на човешкото тяло, която е част от почти всички органи, но не участва активно в техните функции. На съединителната тъкан се приписват поддържащи и защитни функции. Образувайки своеобразен скелет (рамка, строма) и ограничавайки функционалните клетки на органа, тя осигурява неговата окончателна форма и размер. Притежавайки достатъчна здравина, съединителната тъкан също така предпазва клетките на органа от разрушаване и увреждане, предотвратява проникването на патогени и с помощта на специални макрофагни клетки абсорбира остарели структури: мъртви тъканни клетки, чужди протеини, отпадъчни кръвни компоненти и др.
Тази тъкан може да се нарече спомагателна, тъй като не съдържа клетъчни елементи, които осигуряват функционалността на един или друг орган. Въпреки това, нейната роля в живота на тялото е доста голяма. Като част от мембраните на кръвоносните съдове, съединителната тъкан осигурява безопасността и функционалността на тези структури, благодарение на които се осъществяват храненето и дишането (трофиката) на околните тъкани от вътрешната среда на тялото.
Съществуват няколко вида съединителна тъкан. Мембраната, покриваща вътрешните органи, се нарича рохкава съединителна тъкан. Тя представлява полутечно, безцветно вещество, съдържащо вълнообразни колагенови влакна и прави еластинови влакна, между които са разпръснати произволно различни видове клетки. Някои от тези клетки (фибробласти) са отговорни за образуването на влакнести структури, други (ендотелиоцити и мастоцити) образуват полупрозрачна матрица от съединителна тъкан и произвеждат специални вещества (хепарин, хистамин), трети (макрофаги) осигуряват фагоцитоза и др.
Вторият вид фиброзна тъкан е плътната съединителна тъкан, която не съдържа голям брой отделни клетки, която от своя страна се разделя на бяла и жълта. Бялата тъкан се състои от плътно опаковани колагенови влакна (лигаменти, сухожилия, периост), а жълтата тъкан се състои от хаотично преплетени еластинови влакна с включвания на фибробласти (част от лигаменти, мембрани на кръвоносни съдове, бели дробове).
Съединителните тъкани включват още: кръв, мастна, костна и хрущялна тъкан, но те все още не ни интересуват, тъй като, говорейки за фиброеластоза, имаме предвид промени във влакнестите структури. А еластичните и еластични влакна се съдържат само в рехавите и плътни съединителни тъкани.
Синтезът на фибробластите и образуването на съединителнотъканни влакна от тях се регулира на мозъчно ниво. Това осигурява постоянството на неговите характеристики (здравина, еластичност, дебелина). Ако поради някакви патологични причини синтезът и развитието на спомагателна тъкан се наруши (броят на фибробластите се увеличава, тяхното „поведение“ се променя), се наблюдава пролиферация на силни колагенови влакна или промяна в растежа на еластични (те остават къси, усукват се), което води до промяна в свойствата на органната мембрана и някои вътрешни структури, покрити със съединителна тъкан. Те придобиват по-голяма от необходимата дебелина, стават по-плътни, по-здрави и нееластични, наподобявайки фиброзна тъкан в връзките и сухожилията, чието разтягане изисква големи усилия.
Такава тъкан не се разтяга добре, ограничавайки движенията на органа (автоматични ритмични движения на сърцето и кръвоносните съдове, промени в размера на белите дробове по време на вдишване и издишване), откъдето идва и нарушаването на кръвоснабдяването и дихателните органи, което води до кислороден дефицит.
Факт е, че кръвоснабдяването на тялото се осъществява благодарение на сърцето, което работи като помпа, и два кръга на кръвообращение. Белодробната циркулация е отговорна за кръвоснабдяването и газообмена в белите дробове, откъдето кислородът се доставя до сърцето с кръвния поток, а оттам до системната циркулация и се разпределя в цялото тяло, осигурявайки дишане на органите и тъканите.
Еластичната мембрана, ограничавайки свиването на сърдечния мускул, намалява функционалността на сърцето, което не изпомпва кръвта толкова активно, а с нея и кислород. При фиброеластоза на белите дробове, тяхната вентилация (оксигенация) е нарушена, ясно е, че в кръвта започва да постъпва по-малко кислород, което дори при нормална сърдечна функция ще допринесе за кислородно гладуване (хипоксия) на тъканите и органите. [ 3 ]
Симптоми фиброеластоза
Сърдечната и белодробната фиброеластоза са два вида заболявания, характеризиращи се с нарушение на синтеза на влакна в съединителната тъкан. Те имат различна локализация, но и двете са потенциално животозастрашаващи, тъй като са свързани с прогресивна или тежка сърдечна и дихателна недостатъчност.
Белодробната фиброеластоза е рядък вид интерстициално заболяване на този важен орган на дихателната система. Те включват хронични патологии на белодробния паренхим с увреждане на алвеоларните стени (възпаление, нарушаване на тяхната структура и структура), вътрешната обвивка на белодробните капиляри и др. Фиброеластозата често се счита за специална рядка форма на прогресираща пневмония с тенденция към фиброзни промени в тъканите на белия дроб и плеврата.
Почти невъзможно е да се открие заболяването в самото начало, защото то може да не напомня за себе си около 10 години. Този период се нарича ясният интервал. Началото на патологични промени, които все още не засягат обема на белите дробове и газообмена, може да се открие случайно, при детайлно изследване на белите дробове във връзка с друго заболяване на дихателната система или травма.
Заболяването се характеризира с бавно прогресиране на симптомите, така че първите прояви на заболяването могат да бъдат значително забавени във времето от началото му. Симптомите се засилват постепенно.
Първите признаци на заболяването, на които си струва да се обърне внимание, са кашлица и засилващ се задух. Такива симптоми често стават следствие от предишно респираторно заболяване, така че могат да бъдат свързани с настинка и нейните последици за дълго време. Задухът често се възприема като сърдечно разстройство или свързани с възрастта промени. В крайна сметка заболяването се диагностицира при хора, наближаващи напреднала възраст.
Грешки могат да бъдат допуснати както от пациентите, така и от лекарите, които ги преглеждат, което води до късно откриване на опасно заболяване. Струва си да се обърне внимание на кашлицата, която е непродуктивна при фиброеластоза, но не се стимулира от муколитици и отхрачващи средства, а се спира от антитусивни средства. Продължителната кашлица от този характер е характерен симптом на белодробната фиброеластоза.
Диспнеята се причинява от прогресивна дихателна недостатъчност, дължаща се на удебеляване на алвеоларните стени и плеврата, намаляване на обема и броя на алвеоларните кухини в белия дроб (паренхимът на органа се вижда на рентгенова снимка като пчелна пита). Симптомът се засилва под влияние на физическо натоварване, първоначално значително, а след това дори малко. С напредването на заболяването то се влошава, което причинява инвалидизация и смърт на пациента.
Прогресията на фиброеластозата е съпроводена с влошаване на общото състояние: хипоксията води до слабост и замаяност, телесното тегло намалява (развива се анорексия), нокътните фаланги се променят до вида на барабанни пръчки, кожата става бледа и има болнав вид.
Половината от пациентите развиват неспецифични симптоми като затруднено дишане и болка в гърдите, характерни за пневмоторакс (натрупване на газове в плевралната кухина). Тази аномалия може да възникне и в резултат на травми, първични и вторични белодробни заболявания, неправилно лечение, така че не може да бъде диагностицирана.
Сърдечната фиброеластоза, както и патологията на разрастването на съединителната тъкан в белите дробове, се характеризира с: бледа кожа, загуба на тегло, слабост, която често е пароксизмална, задух. Може да се наблюдава и персистираща субфебрилна температура без признаци на настинка или инфекция.
Много пациенти изпитват промени в размера на черния дроб. Той се увеличава по размер без симптоми на дисфункция. Възможно е също подуване на краката, лицето, ръцете и сакралната област.
Характерна проява на заболяването се счита за нарастваща циркулаторна недостатъчност, свързана с нарушаване на сърдечната дейност. В този случай се диагностицира тахикардия (учестен сърдечен ритъм, често комбиниран с аритмия), задух (включително при липса на физическа активност), тъканна цианоза (синкаво оцветяване, причинено от натрупването на карбоксихемоглобин в кръвта, т.е. съединение на хемоглобина с въглероден диоксид поради нарушен кръвоток и съответно газообмен).
В този случай симптомите могат да се появят или веднага след раждането на дете с тази патология, или след определен период от време. Когато са засегнати по-големи деца и възрастни, признаци на тежка сърдечна недостатъчност обикновено се появяват на фона на респираторна инфекция, която действа като спусък. [ 4 ]
Фиброеластоза при деца
Ако белодробната фиброеластоза е заболяване на възрастните, често възникващо в детството, но не се проявява дълго време, тогава подобна патология на ендокарда на сърцето често се появява още преди раждането на бебето и засяга живота му от първите моменти на раждане. Тази рядка, но тежка патология е причина за развитието на труднокоригируема сърдечна недостатъчност при кърмачета, много от които умират в рамките на 2 години. [ 5 ]
Ендокардиалната фиброеластоза при новородени в повечето случаи е резултат от патологични процеси, протичащи в тялото на бебето по време на пренаталната възраст. Инфекции, получени от майката, генетични мутации, аномалии в развитието на сърдечно-съдовата система, наследствени метаболитни заболявания - всичко това, според учените, може да доведе до промени в съединителната тъкан в мембраните на сърцето. Особено ако 4-7-месечен плод е изложен на два или повече фактора едновременно.
Например, комбинация от аномалии в развитието на сърцето и коронарните съдове (стеноза, атрезия, коарктация на аортата, анормално развитие на миокардни клетки, ендокардна слабост и др.), които допринасят за тъканна исхемия, съчетани с възпалителен процес, дължащ се на инфекция, оставя детето практически без шанс за повече или по-малко оцеляване. Докато дефектите в развитието на органите все още могат да бъдат своевременно коригирани, прогресивната фиброеластоза може само да бъде забавена, но не и излекувана.
Обикновено сърдечната фиброеластоза при плода се открива още по време на бременността по време на ултразвукова диагностика през втория или третия триместър. Ултразвукът и ехокардиографията на 20 до 38 седмици показват хиперехогенност, което показва удебеляване и уплътняване на ендокарда (обикновено дифузно, по-рядко фокално), промяна в размера и формата на сърцето (органът е уголемен и приема формата на топка или куршум, вътрешните структури постепенно се изглаждат). [ 6 ]
В 30-35% от случаите фиброеластозата е открита преди 26-та седмица от бременността, в 65-70% - в последващия период. При повече от 80% от новородените фиброеластозата е комбинирана с обструктивни сърдечни дефекти, т.е. е вторична, въпреки ранните етапи на откриването ѝ. Хиперплазия на лявата камера е открита при половината от засегнатите деца, което обяснява високата разпространеност на фиброеластозата на тази специфична сърдечна структура. Патологиите на аортата и нейната клапа, установени при една трета от децата с ендокардна пролиферация, също водят до увеличаване (дилатация) на лявата камерна камера и нарушаване на нейната функционалност.
В случай на инструментално потвърдена сърдечна фиброеластоза, лекарите препоръчват прекъсване на бременността. При почти всички деца, родени от майки, отказали медицински аборт, признаците на заболяването са били потвърдени. Симптомите на сърдечна недостатъчност, характерни за фиброеластозата, се появяват в рамките на една година (рядко през 2-3-тата година от живота). При деца с комбинирана форма на заболяването признаци на сърдечна недостатъчност се откриват от първите дни от живота.
Вродените форми на първична и комбинирана фиброеластоза при деца най-често протичат бързо с развитие на тежка сърдечна недостатъчност. Ниската активност, летаргията на детето, отказът от кърмене поради бърза умора, лошият апетит, повишеното изпотяване показват влошено здравословно състояние. Всичко това води до факта, че детето не наддава добре на тегло. Кожата на бебето е болезнено бледа, при някои със синкав оттенък, най-често в областта на назолабиалния триъгълник.
Има признаци на слаб имунитет, така че такива деца често и бързо се разболяват от респираторни инфекции, което усложнява ситуацията. Понякога в първите дни и месеци от живота детето не показва никакви нарушения на кръвообращението, но честите инфекции и белодробни заболявания се превръщат в спусък за развитието на застойна сърдечна недостатъчност.
Допълнителни здравни прегледи на новородени и малки деца със съмнение за фиброеластоза или предварително диагностицирана показват ниско кръвно налягане (хипотония), увеличен размер на сърцето (кардиомегалия), приглушени тонове при прослушване на сърцето, понякога систоличен шум, характерен за недостатъчност на митралната клапа, тахикардия, диспнея. Прослушването на белите дробове показва наличие на хрипове, показващи запушване.
Ендокардното увреждане на лявата камера често води до отслабване на мускулния слой на сърцето (миокарда). Нормалният сърдечен ритъм се състои от два ритмично редуващи се тона. При фиброеластоза може да се появи трети (а понякога и четвърти) тон. Такъв патологичен ритъм е ясно чут и наподобява по звука си тритактова походка на кон (галоп), поради което се нарича галопен ритъм.
Друг симптом на фиброеластоза при малки деца е появата на сърдечна гърбица. Факт е, че ребрата на детето в ранния постнатален период остават неосифицирани и са представени от хрущялна тъкан. Увеличаването на размера на сърцето води до факта, че то започва да притиска „меките“ ребра, в резултат на което те се огъват и приемат постоянна извита напред форма (сърдечна гърбица). При фиброеластоза при възрастни сърдечна гърбица не се образува поради здравината и твърдостта на костната тъкан на ребрата, дори в случай на увеличение на всички структури на сърцето.
Самото образуване на сърдечна гърбица показва само вроден сърдечен дефект, без да се уточнява неговият характер. Но във всеки случай, той е свързан с увеличаване на размера на сърцето и неговите камери.
Синдромът на оток при фиброеластоза при деца рядко се диагностицира, но много деца изпитват уголемен черен дроб, който започва да стърчи средно с 3 см от под ръба на ребрената дъга.
Ако фиброеластозата е придобита (например, тя е следствие от възпалителни заболявания на сърдечните мембрани), клиничната картина най-често е бавно прогресираща. За известно време симптомите могат да отсъстват напълно, след което се появяват слаби признаци на сърдечна дисфункция под формата на задух при физическо натоварване, учестен пулс, бърза умора и ниска физическа издръжливост. Малко по-късно черният дроб започва да се увеличава, появяват се отоци и замаяност.
Всички симптоми на придобита фиброеластоза са неспецифични, което усложнява диагностицирането на заболяването, наподобявайки кардиомиопатия, чернодробни и бъбречни заболявания. Заболяването най-често се диагностицира на стадий на тежка сърдечна недостатъчност, което се отразява негативно на резултатите от лечението.
Усложнения и последствия
Трябва да се каже, че фиброеластозата на сърцето и белите дробове е сериозна патология, чийто ход зависи от различни обстоятелства. Вродените сърдечни дефекти значително усложняват ситуацията, която може да бъде хирургично отстранена в ранна възраст, но в същото време остава доста висок риск от смърт (приблизително 10%).
Смята се, че колкото по-рано се развие заболяването, толкова по-тежки ще бъдат неговите последици. Това се потвърждава от факта, че вродената фиброеластоза в повечето случаи има фулминантен или остър ход с бързо прогресиране на сърдечната недостатъчност. Развитието на остра сърдечна недостатъчност при дете под 6 месеца се счита за лош прогностичен признак.
Лечението обаче не гарантира пълно възстановяване на сърдечната функция, а само забавя прогресията на симптомите на сърдечна недостатъчност. От друга страна, липсата на подобно поддържащо лечение води до смърт през първите две години от живота на бебето.
Ако сърдечната недостатъчност се открие в първите дни и месеци от живота на бебето, най-вероятно детето няма да оцелее дори седмица. Реакцията на лечението варира при различните деца. При липса на терапевтичен ефект, на практика няма надежда. Но с оказаната помощ, продължителността на живота на болното дете е кратка (от няколко месеца до няколко години).
Хирургичното лечение и корекцията на вродени сърдечни дефекти, причинили фиброеластоза, обикновено подобряват състоянието на пациента. При успешно хирургично лечение на левокамерна хиперплазия и спазване на лекарските предписания, заболяването може да придобие доброкачествен ход: сърдечната недостатъчност ще има хроничен ход без признаци на прогресия. Въпреки че надеждата за такъв резултат е малка.
Що се отнася до придобитата форма на сърдечна фиброеластоза, тя бързо става хронична и постепенно прогресира. Медикаментите могат да забавят процеса, но не и да го спрат.
Белодробната фиброеластоза, независимо от времето на поява на промени в паренхима и мембраните на органа след светлинния период, започва да прогресира бързо и всъщност убива човек за няколко години, причинявайки тежка дихателна недостатъчност. Тъжното е, че все още не са разработени ефективни методи за лечение на заболяването. [ 7 ]
Диагностика фиброеластоза
Ендомиокардната фиброеластоза, чиито симптоми се откриват в повечето случаи в ранна възраст, е вродено заболяване. Ако изключим онези редки случаи, когато заболяването започва да се развива в края на детството и зрялата възраст като усложнение от травми и соматични заболявания, е възможно да се идентифицира патологията в пренаталния период, т.е. преди раждането на детето.
Лекарите смятат, че патологичните промени в ендокардиалните тъкани, промените във формата на сърцето на плода и някои характеристики на неговото функциониране, характерни за фиброеластозата, могат да бъдат установени още през 14-та седмица от бременността. Но това все още е сравнително кратък период и не може да се изключи, че заболяването може да се прояви малко по-късно, по-близо до третия триместър на бременността, а понякога и няколко месеца преди раждането. Ето защо при наблюдение на бременни жени се препоръчва провеждането на клинични ултразвукови скрининги на сърцето на плода на интервали от няколко седмици.
По какви признаци лекарите могат да заподозрат заболяването по време на следващото ултразвуково изследване? Много зависи от формата на заболяването. Най-често фиброеластозата се диагностицира в областта на лявата камера, но тази структура не винаги е уголемена. Разширената форма на заболяването с уголемена лява камера на сърцето лесно се определя по време на ултразвуково изследване по сферичната форма на сърцето, чийто връх е представен от лявата камера, общото увеличение на размера на органа и изпъкналостта на междукамерната преграда към дясната камера. Но основният признак на фиброеластозата е удебеляването на ендокарда, както и на сърдечните прегради с характерно повишаване на ехогенността на тези структури, което се определя чрез специфично ултразвуково изследване.
Изследването се провежда с помощта на специално ултразвуково оборудване с кардиологични програми. Феталната ехокардиография не вреди на майката или нероденото дете, но позволява не само да се идентифицират анатомични промени в сърцето, но и да се определи състоянието на коронарните съдове, наличието на кръвни съсиреци в тях и промените в дебелината на сърдечните мембрани.
Феталната ехокардиография се предписва не само при наличие на отклонения по време на декодирането на резултатите от ултразвука, но и в случай на инфекция на майката (особено вирусна), прием на мощни лекарства, наследствена предразположеност, наличие на метаболитни нарушения, както и вродени сърдечни патологии при по-големи деца.
Феталната ехокардиография може да открие и други вродени форми на фиброеластоза. Например, фиброеластоза на дясната камера, широко разпространен процес с едновременно увреждане на лявата камера и съседните структури: дясната камера, сърдечните клапи, предсърдията, комбинирани форми на фиброеластоза, ендомиокардна фиброеластоза със задебеляване на вътрешната обвивка на камерите и засягане на част от миокарда в патологичния процес (обикновено комбинирано с тромбоза на стената).
Ендокардиалната фиброеластоза, открита в пренатална възраст, има много лоша прогноза, така че лекарите препоръчват прекъсване на бременността в този случай. Възможността за погрешна диагноза се изключва чрез повторно ултразвуково изследване на сърцето на плода, което се извършва 4 седмици след първото изследване, разкрило патологията. Ясно е, че окончателното решение за прекъсване или запазване на бременността остава на родителите, но те трябва да са наясно на какъв живот осъждат детето.
Ендокардиалната фиброеластоза не винаги се открива по време на бременност, особено като се има предвид фактът, че не всички бъдещи майки се регистрират в женска клиника и се подлагат на превантивна ултразвукова диагностика. Болестта на детето в утробата ѝ практически не влияе на състоянието на бременната жена, така че раждането на болно бебе често се превръща в неприятна изненада.
В някои случаи както родителите, така и лекарите научават за заболяването на бебето няколко месеца след раждането му. В този случай лабораторните кръвни изследвания може да не покажат нищо, освен повишаване на концентрацията на натрий (хипернатриемия). Но резултатите от тях ще бъдат полезни при провеждане на диференциална диагностика за изключване на възпалителни заболявания.
Все още има надежда за инструментална диагностика. Стандартното изследване на сърцето (ЕКГ) не е особено показателно в случай на фиброеластоза. То помага да се идентифицират нарушения в сърцето и електрическата проводимост на сърдечния мускул, но не уточнява причините за тези нарушения. По този начин, промяната в ЕКГ волтажа (в по-млада възраст той обикновено е занижен, в по-напреднала - напротив, прекомерно висок) показва кардиомиопатия, която може да бъде свързана не само със сърдечни патологии, но и с метаболитни нарушения. Тахикардията е симптом на сърдечни заболявания. А ако са засегнати и двете камери на сърцето, кардиограмата може като цяло да изглежда нормална. [ 8 ]
Компютърната томография (КТ) е отличен неинвазивен инструмент за откриване на сърдечно-съдова калцификация и изключване на перикардит.[ 9 ]
Магнитно-резонансната томография (MRI) може да бъде полезна при откриване на фиброеластоза, тъй като биопсията е инвазивна. Хипоинтензивен ръб върху последователност от миокардна перфузия и хиперинтензивен ръб върху последователност от забавено усилване предполагат фиброеластоза.[ 10 ]
Но това не означава, че изследването трябва да бъде изоставено, защото то помага да се определи естеството на работата на сърцето и степента на развитие на сърдечна недостатъчност.
Когато се появят симптоми на сърдечна недостатъчност и пациентът се консултира с лекар по този въпрос, на пациента се предписват още: рентгенография на гръдния кош, компютърна томография или магнитен резонанс на сърцето, ехокардиография (ЕхоКГ). В съмнителни случаи е необходимо да се прибегне до биопсия на сърдечна тъкан с последващо хистологично изследване. Диагнозата е много сериозна, следователно изисква същия подход към диагностицирането, въпреки че лечението не се различава много от симптоматичната терапия при коронарна болест на сърцето и сърдечна недостатъчност.
Но дори и такъв щателен преглед няма да бъде полезен, ако резултатите от него не се използват в диференциалната диагностика. Резултатите от ЕКГ могат да се използват за диференциране на острата фиброеластоза от идиопатичен миокардит, ексудативен перикардит, аортна стеноза. В същото време лабораторните изследвания няма да покажат признаци на възпаление (левкоцитоза, повишена СУЕ и др.), а измерванията на температурата няма да покажат хипертермия.
Анализът на сърдечните звуци и шумове, промените в размера на предсърдията и изследването на анамнезата помагат за разграничаване на ендокардната фиброеластоза от изолираната недостатъчност на митралната клапа и дефекта на митралната клапа.
Анализът на анамнестични данни е полезен за разграничаване между фиброеластоза и сърце и аортна стеноза. В случай на аортна стеноза е важно да се обърне внимание и на запазването на синусовия ритъм и липсата на тромбоемболизъм. Нарушения на сърдечния ритъм и отлагане на тромби не се наблюдават и при ексудативен перикардит, но заболяването се проявява с повишаване на температурата и треска.
Най-голямата трудност е при диференцирането на ендокардиална фиброеластоза и застойна кардиомиопатия. В този случай фиброеластозата, макар и в повечето случаи да не е съпроводена с изразени нарушения на сърдечната проводимост, има по-неблагоприятна прогноза за лечение.
При комбинирани патологии е необходимо да се обърне внимание на всички отклонения, открити по време на томография или ултразвук на сърцето, тъй като вродените дефекти значително усложняват протичането на фиброеластозата. Ако комбинирана ендокардна фиброеластоза се открие във вътрематочния период, е нецелесъобразно да се поддържа бременността. Много по-хуманно е тя да бъде прекъсната.
Диагностика на белодробна фиброеластоза
Диагнозата на белодробната фиброеластоза също изисква определени знания и умения от лекаря. Факт е, че симптомите на заболяването са доста разнородни. От една страна, те показват застойни белодробни заболявания (непродуктивна кашлица, задух), а от друга страна, могат да бъдат и проява на сърдечна патология. Следователно, диагнозата на заболяването не може да се свежда само до констатиране на симптоми и аускултация.
Кръвните изследвания на пациента помагат да се изключат възпалителни белодробни заболявания, но не предоставят информация за количествени и качествени промени в тъканите. Наличието на признаци на еозинофилия помага за диференциране на заболяването от белодробна фиброза, която е подобна по проявления, но не отхвърля или потвърждава факта на фиброеластоза.
Инструменталните изследвания се считат за по-показателни: рентгенография на гръдния кош и томографско изследване на дихателните органи, както и функционални анализи, които се състоят в определяне на дихателните обеми, жизнения капацитет на белите дробове и налягането в органа.
В случай на белодробна фиброеластоза, си струва да се обърне внимание на намаляването на функцията на външното дишане, измерена по време на спирометрия. Намаляването на активните алвеоларни кухини значително влияе върху жизнения капацитет на белите дробове (ЖКБ), а удебеляването на стените на вътрешните структури влияе върху дифузионния капацитет на органа (ДКБ), който осигурява вентилационни и газообменни функции (с прости думи, абсорбиране на въглероден диоксид от кръвта и отделяне на кислород).
Характерни признаци на плевропаренхимна фиброеластоза са комбинация от ограничен въздушен поток в белите дробове (обструкция) и нарушено разширяване на белите дробове по време на вдишване (ограничение), влошаване на външната дихателна функция, умерена белодробна хипертония (повишено налягане в белите дробове), диагностицирана при половината от пациентите.
Биопсията на белодробната тъкан показва характерни промени във вътрешната структура на органа. Те включват: фиброза на плеврата и паренхима в комбинация с еластоза на алвеоларните стени, натрупване на лимфоцити в областта на уплътнените алвеоларни прегради, нетипична за тях трансформация на фибробластите в мускулна тъкан и наличие на едематозна течност.
Томограмата показва увреждане на белите дробове в горните отдели под формата на огнища на плеврално уплътняване и структурни промени в паренхима. Уголемената съединителна тъкан на белите дробове наподобява мускулна тъкан по цвят и свойства, но обемът на белите дробове намалява. В паренхима се откриват доста големи кухини (кисти), съдържащи въздух. Характерни са необратимо фокално (или дифузно) разширяване на бронхите и бронхиолите (тракционна бронхиектазия) и ниско положение на купола на диафрагмата.
Рентгенологичните изследвания разкриват участъци от „матово стъкло“ и „пчелна пита в белия дроб“ при много пациенти, което показва неравномерна вентилация на белите дробове поради наличието на огнища на тъканно уплътняване. Приблизително половината от пациентите имат увеличени лимфни възли и черен дроб.
Белодробната фиброеластоза трябва да се диференцира от фиброза, причинена от паразитна инфекция и свързана с нея еозинофилия, ендокардна фиброеластоза, белодробни заболявания с нарушена вентилация и картина на „пчелна пита“ в белия дроб, автоимунното заболяване хистикотит X (една от формите на тази патология с белодробно увреждане се нарича болест на Ханд-Шюлер-Крисчън), прояви на саркоидоза и белодробна туберкулоза.
Лечение фиброеластоза
Фиброеластозата, независимо къде се намира, се счита за опасно и практически нелечимо заболяване. Патологичните промени в плеврата и белодробния паренхим не могат да бъдат възстановени с медикаменти. Дори употребата на хормонални противовъзпалителни лекарства (кортикостероиди) в комбинация с бронходилататори не дава желания резултат. Бронходилататорите помагат за облекчаване на състоянието на пациента, облекчавайки обструктивния синдром, но не влияят на процесите, протичащи в белите дробове, така че могат да се използват само като поддържаща терапия.
Хирургичното лечение на белодробна фиброеластоза също е неефективно. Единствената операция, която би могла да промени ситуацията, е трансплантация на донорски органи. Но белодробната трансплантация, уви, има същата неблагоприятна прогноза. [ 11 ]
Според чуждестранни учени, фиброеластозата може да се счита и за едно от честите усложнения на трансплантацията на белодробни или костномозъчни стволови клетки. И в двата случая настъпват промени във влакната на съединителната тъкан на белите дробове, които засягат функцията на външното дишане.
Заболяването прогресира без лечение (а ефективно лечение в момента липсва), като около 40% от пациентите умират от дихателна недостатъчност в рамките на 1,5-2 години. Продължителността на живота на тези, които остават, също е силно ограничена (до 10-20 години), както и способността им да работят. Човекът става инвалид.
Сърдечната фиброеластоза също се счита за медицински нелечимо заболяване, особено ако е вродена патология. Обикновено децата не доживяват до 2 години. Те могат да бъдат спасени само чрез трансплантация на сърце, което само по себе си е трудна операция с висока степен на риск и непредсказуеми последици, особено в толкова млада възраст.
При някои бебета е възможно вродените сърдечни дефекти да се коригират хирургически, така че те да не влошават състоянието на болното дете. При стеноза на артерията се поставя съдов дилататор - шънт (аортокоронарен байпас). При дилатация на лявата камера на сърцето, формата ѝ бързо се възстановява. Но дори такава операция не гарантира, че детето ще може да се справи без трансплантация. Около 20-25% от бебетата оцеляват и те страдат от сърдечна недостатъчност през целия си живот, т.е. не се считат за здрави.
Ако болестта е придобита, си струва да се борим за живота на детето с помощта на медикаменти. Но е важно да се разбере, че колкото по-рано се прояви болестта, толкова по-трудно ще бъде да се борим с нея.
Лечението с лекарства е насочено към борба и предотвратяване на обостряния на сърдечна недостатъчност. На пациентите се предписват следните сърдечни лекарства:
- инхибитори на ангиотензин-конвертиращия ензим (АСЕ), които повлияват кръвното налягане и го поддържат в нормални граници (каптоприл, еналаприл, беназеприл и др.),
- бета-блокери, използвани за лечение на нарушения на сърдечния ритъм, артериална хипертония и предотвратяване на миокарден инфаркт (анаприлин, бизопролол, метопролол),
- сърдечни гликозиди, които при продължителна употреба не само подпомагат функционирането на сърцето (повишават съдържанието на калий в кардиомиоцитите и подобряват миокардната проводимост), но също така са способни донякъде да намалят степента на ендокардно удебеляване (дигоксин, гитоксин, строфантин),
- калий-съхраняващи диуретици (спиронолактон, верошпирон, декриз), предотвратяващи тъканния оток,
- антитромботична терапия с антикоагуланти (кардиомагнил, магникор), предотвратяваща образуването на кръвни съсиреци и нарушения на кръвообращението в коронарните съдове.
При вродената форма на ендокардиална фиброеластоза, поддържащото лечение не насърчава възстановяването, но намалява риска от смърт от сърдечна недостатъчност или тромбоемболизъм със 70-75%. [ 12 ]
Лекарства
Както виждаме, лечението на ендокардиалната фиброеластоза практически не се различава от това на сърдечната недостатъчност. И в двата случая кардиолозите вземат предвид тежестта на кардиопатията. Предписването на лекарства е строго индивидуално, като се вземат предвид възрастта на пациента, съпътстващите заболявания, формата и степента на сърдечна недостатъчност.
При лечението на придобита ендокардна фиброеластоза се използват лекарства от 5 групи. Нека разгледаме по едно лекарство от всяка група.
"Еналаприл" е лекарство от групата на АСЕ инхибиторите, произвеждано под формата на таблетки с различни дози. Лекарството увеличава коронарния кръвоток, разширява артериите, понижава кръвното налягане, без да засяга мозъчното кръвообращение, забавя и намалява разширяването на лявата камера на сърцето. Лекарството подобрява кръвоснабдяването на миокарда, намалявайки ефектите на исхемията, леко намалява съсирването на кръвта, предотвратявайки образуването на кръвни съсиреци, има лек диуретичен ефект.
В случай на сърдечна недостатъчност лекарството се предписва за период повече от шест месеца или за постоянно. Лекарството се започва с минимална доза (2,5 mg), като постепенно се увеличава с 2,5-5 mg на всеки 3-4 дни. Постоянната доза ще бъде тази, която се понася добре от пациента и поддържа кръвното налягане в нормални граници.
Максималната дневна доза е 40 mg. Може да се приема еднократно или разделена на 2 дози.
Ако кръвното налягане е под нормалното, дозата се намалява постепенно. Лечението с Еналаприл не трябва да се спира рязко. Препоръчва се поддържаща доза от 5 mg дневно.
Лекарството е предназначено за лечение на възрастни пациенти, но може да се предписва и на дете (безопасността не е официално установена, но в случай на фиброеластоза животът на малък пациент е застрашен, така че съотношението на риска се взема предвид). АСЕ инхибиторът не се предписва на пациенти с непоносимост към компонентите на лекарството, с порфирия, бременност и по време на кърмене. Ако пациентът преди това е имал оток на Куинке, докато е приемал лекарства от тази група, Еналаприл е забранен.
Необходимо е повишено внимание при предписване на лекарството на пациенти със съпътстващи патологии: тежки бъбречни и чернодробни заболявания, хиперкалиемия, хипералдостеронизъм, стеноза на аортната или митралната клапа, системни патологии на съединителната тъкан, сърдечна исхемия, мозъчни заболявания, захарен диабет.
При лечение с лекарството не приемайте конвенционални диуретици, за да избегнете дехидратация и силен хипотензивен ефект. Едновременното приложение с калий-съхраняващи диуретици изисква корекция на дозата, тъй като съществува висок риск от хиперкалиемия, която от своя страна провокира сърдечна аритмия, гърчове, намален мускулен тонус, повишена слабост и др.
Лекарството "Еналаприл" обикновено се понася добре, но някои пациенти могат да получат странични ефекти. Най-честите са: силно понижаване на кръвното налягане до колапс, главоболие и световъртеж, нарушения на съня, повишена умора, обратима загуба на равновесие, слух и зрение, поява на шум в ушите, задух, кашлица без отделяне на храчки, промени в състава на кръвта и урината, обикновено показващи неправилно функциониране на черния дроб и бъбреците. Възможни са: косопад, намалено сексуално желание, симптоми на "горещи вълни" (чувство за топлина и палпитации, хиперемия на кожата на лицето и др.).
„Бизопролол“ е бета-блокер със селективно действие, който има хипотензивни и антиисхемични ефекти, помага в борбата с проявите на тахикардия и аритмия. Бюджетно лекарство под формата на таблетки, предотвратяващо прогресията на сърдечна недостатъчност при ендокардна фиброеластоза. [ 13 ]
Подобно на много други лекарства, предписвани за коронарна болест на сърцето и ХСН, Бизопролол се предписва за продължителен период от време. Препоръчително е да се приема сутрин преди или по време на хранене.
Що се отнася до препоръчителните дози, те се избират индивидуално в зависимост от показанията на кръвното налягане и лекарствата, които се предписват паралелно с това лекарство. Средно единична (включително дневна) доза е 5-10 mg, но при леко повишаване на налягането може да се намали до 2,5 mg. Максималната доза, която може да се предпише на пациент с нормално функциониращи бъбреци, е 20 mg, но само при постоянно високо кръвно налягане.
Увеличаването на посочените дози е възможно само с разрешение от лекар. Но при тежки чернодробни и бъбречни заболявания, 10 mg се счита за максимално допустима доза.
При комплексното лечение на сърдечна недостатъчност на фона на левокамерна дисфункция, която най-често се среща при фиброеластоза, ефективната доза се избира чрез постепенно увеличаване на дозата с 1,25 mg. В този случай се започва с минималната възможна доза (1,25 mg). Дозата се увеличава на интервали от 1 седмица.
Когато дозата достигне 5 mg, интервалът се увеличава до 28 дни. След 4 седмици дозата се увеличава с 2,5 mg. Спазвайки този интервал и норма, те достигат до 10 mg, които пациентът ще трябва да приема продължително или постоянно.
Ако такава доза се понася зле, тя постепенно се намалява до комфортно ниво. Спирането на лечението с бета-блокер също не трябва да бъде рязко.
Лекарството не трябва да се предписва при свръхчувствителност към активните и помощните вещества на лекарството, остра и декомпенсирана сърдечна недостатъчност, кардиогенен шок, атриовентрикуларен блок 2-3 степен, брадикардия, постоянно ниско кръвно налягане и някои други сърдечни патологии, тежка бронхиална астма, бронхообструкция, тежки периферни нарушения на кръвообращението, метаболитна ацидоза.
Трябва да се внимава при предписване на комплексно лечение. Поради това не се препоръчва комбинацията на бизопролол с някои антиаритмични лекарства (хинидин, лидокаин, фенитоин и др.), калциеви антагонисти и централни хипотензивни лекарства.
Неприятни симптоми и нарушения, които са възможни по време на лечение с Бизопролол: повишена умора, главоболие, горещи вълни, нарушения на съня, спадане на кръвното налягане и замаяност при ставане от леглото, загуба на слуха, стомашно-чревни симптоми, чернодробни и бъбречни нарушения, намалена потентност, мускулна слабост и крампи. Понякога пациентите се оплакват от нарушения на периферното кръвообращение, което се проявява под формата на понижаване на температурата или изтръпване на крайниците, особено на пръстите на ръцете и краката.
При наличие на съпътстващи заболявания на бронхопулмоналната система, бъбреците, черния дроб и захарния диабет, рискът от нежелани реакции е по-висок, което показва обостряне на заболяването.
"Дигоксин" е популярен бюджетен сърдечен гликозид на базата на растението напръстник, който се отпуска строго по лекарско предписание (в таблетки) и трябва да се използва под негово наблюдение. Инжекционното лечение се провежда в болнична обстановка по време на обостряне на коронарна болест на сърцето и ХСН, таблетките се предписват постоянно в минимално ефективни дози, тъй като лекарството има токсичен и наркотичен ефект.
Терапевтичният ефект се състои в промяна на силата и амплитудата на миокардните контракции (дава енергия на сърцето, поддържа го при исхемични състояния). Лекарството има също вазодилататорен (намалява застой) и известен диуретичен ефект, което спомага за облекчаване на отока и намаляване на тежестта на дихателната недостатъчност, проявяваща се като задух.
Опасността от дигоксин и други сърдечни гликозиди е, че при предозиране те могат да провокират сърдечна аритмия, причинена от повишена възбудимост на миокарда.
В случай на обостряне на ХСН, лекарството се предписва под формата на инжекции, като се избира индивидуална доза, като се отчита тежестта на състоянието и възрастта на пациента. Когато състоянието се стабилизира, се преминава към таблетки.
Обикновено стандартната единична доза от лекарството е 0,25 mg. Честотата на приложение може да варира от 1 до 5 пъти дневно през равни интервали. В острия стадий на ХСН дневната доза може да достигне 1,25 mg, а когато състоянието се стабилизира трайно, е необходимо да се приема поддържаща доза от 0,25 (по-рядко 0,5) mg на ден.
При предписване на лекарството на деца се взема предвид теглото на пациента. Ефективната и безопасна доза се изчислява като 0,05-0,08 мг на кг телесно тегло. Но лекарството не се предписва постоянно, а в продължение на 1-7 дни.
Дозировката на сърдечния гликозид трябва да се предписва от лекар, като се вземат предвид състоянието и възрастта на пациента. В същото време е много опасно дозите да се коригират самостоятелно или да се приемат едновременно 2 лекарства с такъв ефект.
"Дигоксин" не се предписва при нестабилна ангина, тежки сърдечни аритмии, AV блок от 2-3 степен, сърдечна тампонада, синдром на Adams-Stokes-Morgani, изолирана стеноза на бикуспидалната клапа и аортна стеноза, вродена сърдечна аномалия, наречена синдром на Wolff-Parkinson-White, хипертрофична обструктивна кардиомиопатия, ендо-, пери- и миокардит, торакална аортна аневризма, хиперкалцемия, хипокалиемия и някои други патологии. Списъкът с противопоказания е доста голям и включва синдроми с множество проявления, така че решението за възможността за употреба на това лекарство може да бъде взето само от специалист.
Дигоксинът също има странични ефекти. Те включват нарушения на сърдечния ритъм (в резултат на неправилно избрана доза и предозиране), загуба на апетит, гадене (често с повръщане), чревни нарушения, силна слабост и висока умора, главоболие, поява на "мушици" пред очите, намаляване на нивото на тромбоцитите и нарушения на кръвосъсирването, алергични реакции. Най-често появата на тези и други симптоми е свързана с прием на големи дози от лекарството, по-рядко с продължителна терапия.
"Спиронолактон" е минералкортикоиден антагонист. Той има диуретичен ефект, като насърчава отделянето на натрий, хлор и вода, но задържа калий, който е необходим за нормалното функциониране на сърцето, тъй като неговата проводима функция се основава главно на този елемент. Помага за облекчаване на отоците. Използва се като адювант при застойна сърдечна недостатъчност.
При ХСН лекарството се предписва в зависимост от фазата на заболяването. В случай на обостряне лекарството може да се предписва както под формата на инжекции, така и в таблетки в доза от 50-100 mg на ден. Когато състоянието се стабилизира, се предписва поддържаща доза от 25-50 mg за продължителен период от време. Ако балансът на калий и натрий е нарушен в посока намаляване на първия, дозата може да се увеличи, докато се установи нормална концентрация на микроелементи.
В педиатрията ефективната доза се изчислява въз основа на съотношение 1-3 mg спиронолактон на килограм телесно тегло на пациента.
Както виждаме, и тук изборът на препоръчителната доза е индивидуален, както е при предписването на много други лекарства, използвани в кардиологията.
Противопоказания за употребата на диуретик могат да бъдат: излишък на калий или ниски нива на натрий в организма, патология, свързана с липса на уриниране (анурия), тежко бъбречно заболяване с нарушена функция. Лекарството не се предписва на бременни жени и кърмещи майки, както и на тези, които имат непоносимост към компонентите на лекарството.
Необходимо е повишено внимание при употребата на лекарството при пациенти с AV сърдечен блок (може да се влоши), излишък на калций (хиперкалцемия), метаболитна ацидоза, захарен диабет, менструални нарушения и чернодробно заболяване.
Приемът на лекарството може да причини главоболие, сънливост, загуба на равновесие и координация на движенията (атаксия), уголемяване на млечните жлези при мъжете (гинекомастия) и импотентност, промени в характера на менструацията, загрубяване на гласа и прекомерно окосмяване при жените (хирзутизъм), болка в епигастриума и стомашно-чревни нарушения, чревни колики, бъбречна дисфункция и минерален дисбаланс. Възможни са кожни и алергични реакции.
Страничните ефекти обикновено се наблюдават при превишаване на необходимата доза. При недостатъчна доза може да се появи оток.
"Магникор" е лекарство, което предотвратява образуването на кръвни съсиреци, на базата на ацетилсалицилова киселина и магнезиев хидроксид. Едно от ефективните средства за антитромботична терапия, предписвано при сърдечна недостатъчност. Има аналгетичен, противовъзпалителен, антитромбоцитен ефект, повлиява дихателната функция. Магнезиевият хидроксид намалява отрицателния ефект на ацетилсалициловата киселина върху стомашно-чревната лигавица.
При ендомиокардна фиброеластоза лекарството се предписва с профилактична цел, следователно се спазва минималната ефективна доза - 75 mg, което съответства на 1 таблетка. При сърдечна исхемия, дължаща се на образуване на тромби и последващо стесняване на лумена на коронарните съдове, началната доза е 2 таблетки, а поддържащата доза съответства на профилактичната доза.
Превишаването на препоръчителната доза значително увеличава риска от кървене, което е трудно да се спре.
Дозите са показани за възрастни пациенти поради факта, че лекарството съдържа ацетилсалицилова киселина, чиято употреба на възраст под 15 години може да има сериозни последици.
Лекарството не се предписва на пациенти в детска и ранна юношеска възраст, при непоносимост към ацетилсалицилова киселина и други компоненти на лекарството, „аспиринова“ астма (в анамнеза), остър ерозивен гастрит, пептична язва, хеморагична диатеза, тежки чернодробни и бъбречни заболявания, при тежка декомпенсирана сърдечна недостатъчност.
По време на бременност, Magnicor се предписва само в случаи на крайна необходимост и само през 1-ви и 2-ри триместър, като се има предвид възможният отрицателен ефект върху плода и протичането на бременността. В 3-тия триместър на бременността подобно лечение е нежелателно, тъй като допринася за намаляване на контрактилитета на матката (продължително раждане) и може да причини тежко кървене. Плодът може да има белодробна хипертония и бъбречна дисфункция.
Страничните ефекти на лекарството включват симптоми от стомашно-чревния тракт (диспепсия, епигастрична и коремна болка, известен риск от стомашно кървене с развитие на желязодефицитна анемия). На фона на приема на лекарството са възможни кървене от носа, кървене на венците и органите на пикочната система,
Предозирането може да причини замаяност, припадък и шум в ушите. Алергичните реакции не са необичайни, особено в контекста на свръхчувствителност към салицилати. Анафилаксия и дихателна недостатъчност обаче са редки странични ефекти.
Изборът на лекарства в комплексната терапия и препоръчителните дози трябва да бъдат строго индивидуални. Особено внимание трябва да се обърне на лечението на бременни жени, кърмещи майки, деца и пациенти в напреднала възраст.
Традиционна медицина и хомеопатия
Сърдечната фиброеластоза е сериозно и тежко заболяване с характерен прогресиращ ход и практически никакъв шанс за възстановяване. Ясно е, че ефективното лечение на подобно заболяване с народни средства е невъзможно. Рецептите на традиционната медицина, които се свеждат главно до лечение с билки, могат да се използват само като помощно средство и само с разрешение на лекар, за да не се усложни и без това лошата прогноза.
Що се отнася до хомеопатичните лекарства, тяхната употреба не е забранена и може да бъде част от комплексно лечение на сърдечна недостатъчност. В този случай обаче говорим не толкова за лечение, колкото за предотвратяване на прогресията на ХСН.
Лекарствата трябва да се предписват от опитен хомеопат, а въпросът за възможността за включването им в комплексна терапия е от компетенциите на лекуващия лекар.
Какви хомеопатични лекарства помагат за забавяне на прогресията на сърдечната недостатъчност при фиброеластоза? При остра сърдечна недостатъчност хомеопатите се обръщат към помощта на следните лекарства: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Въпреки сходството на показанията, при избора на ефективно лекарство лекарите разчитат на външните прояви на исхемия под формата на цианоза (нейната степен и разпространение) и естеството на болковия синдром.
В случай на ХСН, в поддържащата терапия могат да бъдат включени: Lachesis и Nayu, Lycopus (в началните стадии на уголемяване на сърцето), Laurocerasus (при задух в покой), Latrodectus mactans (при клапни патологии), препарати от глог (особено полезни при ендомиокардни лезии).
При силен сърдечен ритъм, за симптоматично лечение могат да се предпишат: Спигелия, Глоноинум (при тахикардия), Аурум металикум (при хипертония).
За намаляване на тежестта на задуха помагат: Гринделия, Спонгия и Лахегис. За облекчаване на сърдечната болка могат да се предпишат: Кактус, Цереус, Ная, Купрум, за облекчаване на тревожността на този фон - Аконитум. При развитие на сърдечна астма са показани: Дигиталис, Лавроцерас, Ликопус.
Предотвратяване
Превенцията на придобитата фиброеластоза на сърцето и белите дробове се състои в превенция и навременно лечение на инфекциозни и възпалителни заболявания, особено когато става въпрос за увреждане на жизненоважни органи. Ефективното лечение на основното заболяване помага за предотвратяване на опасни последици, които включват фиброеластоза. Това е отлична причина да се грижите добре за здравето си и здравето на бъдещите поколения, т.нар. работа за здравословно бъдеще и дълголетие.
Прогноза
Промените в съединителната тъкан, свързани със сърдечната и белодробната фиброеластоза, се считат за необратими. Въпреки че някои лекарства могат да намалят донякъде дебелината на ендокарда при дългосрочна терапия, те не гарантират излекуване. Въпреки че състоянието не винаги е фатално, прогнозата все още е сравнително лоша. 4-годишната преживяемост е 77%. [ 14 ]
Най-лошата прогноза, както вече споменахме, е при вродената форма на сърдечна фиброеластоза, проявите на сърдечна недостатъчност при която са видими още през първите седмици и месеци от живота на детето. Само трансплантация на сърце може да спаси бебето, което само по себе си е рискована операция в толкова ранен период и трябва да се направи преди 2 години. Такива деца обикновено не живеят по-дълго.
Други операции позволяват само да се избегне ранната смърт на детето (и то не винаги), но не могат да го излекуват напълно от сърдечна недостатъчност. Смъртта настъпва с декомпенсация и развитие на дихателна недостатъчност.
Прогнозата за белодробна фиброеластоза зависи от характеристиките на заболяването. Ако симптомите се развият бързо, шансовете са изключително малки. Ако заболяването прогресира постепенно, пациентът може да живее около 10-20 години, докато не настъпи дихателна недостатъчност поради промени в алвеолите на белите дробове.
Много труднолечими патологии могат да бъдат избегнати, ако се вземат превантивни мерки. В случай на сърдечна фиброеластоза, това е, на първо място, предотвратяване на онези фактори, които могат да повлияят на развитието на сърцето и кръвоносната система на плода (с изключение на наследствена предразположеност и мутации, срещу които лекарите са безсилни). Ако те не могат да бъдат избегнати, ранната диагностика помага за идентифициране на патологията на етап, когато е възможно прекъсване на бременността, което в тази ситуация се счита за хуманно.

