Медицински експерт на статията
Нови публикации
Епиглотит
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
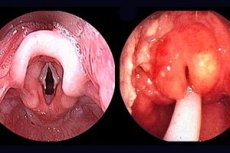
Острият епиглотит е заболяване на ларинкса, причинено от Haemophilus influenzae тип b, водещо до остра дихателна недостатъчност (остра дихателна недостатъчност от обструктивен тип); бързо прогресиращо възпаление на епиглотиса и околните тъкани на ларингофаринкса, характеризиращо се с нарастващи симптоми на затруднено дишане в резултат на подуване на епиглотиса и ариепиглотичните гънки.
Епидемиология
Източник и резервоар на инфекцията е човек. Заболяването се предава по въздушно-капков път. Патогенът се отделя от носоглътката на 80% от здравите хора. Здравословното носителство може да продължи от няколко дни до няколко месеца. Най-често боледуват деца на възраст от шест месеца до 4 години, по-рядко новородени, по-големи деца и възрастни. Честотата на носителство на Haemophilus influenza тип B сред децата в Русия в нормални условия е не повече от 5%, по време на епидемия тя се увеличава рязко.
Причини епиглотит
Основният причинител на епиглотит при деца (до 90%) е Haemophilus influenzae (тип B). В допълнение към Haemophilus influenzae са идентифицирани следните патогени (при тях заболяването протича в по-лека форма): Staphylococcus aureus, Streptococcus pyogenes, Neisseria meningitidis, Streptococcus pneumoniae, Haemophilus parainfluensae (бацил на Пфайфер). Последният принадлежи към рода Haemophilus, който обединява 16 вида бактерии, 8 от които са патогенни за хората. Най-опасни са Haemophilus influenzae, който причинява увреждане на дихателните пътища, кожата, очите, епиглотиса, ендокардит, менингит, артрит, и Haemophilus ducteyi.
Рискови фактори
Рискови фактори за развитие на остър епиглотит при деца:
- възраст от 6 месеца до 4 години,
- мъжки пол (момчетата боледуват 1,5-2 пъти по-често от момичетата),
- предишна алергизация,
- перинатална енцефалопатия,
- превантивни ваксинации, които съвпадат във времето с началото на заболяването,
- съпътстваща лимфогрануломатоза (и свързана с нея химиотерапия), сърповидно-клетъчна анемия, агамаглобулинемия,
- състояние след спленектомия.
Децата на възраст от 2 до 12 години са по-склонни да се разболяват, а възрастните са по-рядко склонни да се разболеят.
Симптоми епиглотит
Острият епиглотит често започва с респираторна инфекция, лека болка в гърлото, нарушения на фонацията, затруднено преглъщане и треска. Симптомите на остър епиглотит могат бързо да прогресират до пълна обструкция на ларинкса, която се развива в рамките на 4-6 часа от момента на появата му. В този случай детето е в седнало положение с брадичка, изпъната напред; шийният отдел на гръбначния стълб е максимално изпънат; езикът стърчи от устната кухина; обилно слюноотделяне. Кашлица се среща рядко.
Характерните белези включват внезапно повишаване на температурата, силна болка в гърлото, бързо прогресираща обструкция на дихателните пътища и повишено слюноотделяне. Изразени са акроцианоза, изпотяване и бледа кожа със сив оттенък. Детето е в принудително полуседнало положение. Главата е в характерно „душкащо“ положение, „хващайки“ въздух с уста. Стенотично дишане, участват всички спомагателни мускули, гласът е дрезгав, кашлицата е рядка, доста звучна, но суха и непродуктивна. Детето не може да преглъща. При опит да се положи детето по гръб, дихателната недостатъчност се засилва. Възможно е повръщане, включително „кафеена утайка“. Сърдечните звуци са приглушени, тахикардия, пулсът е слаб. При преглед фаринксът е хиперемиран, изпълнен с голямо количество гъста и вискозна слуз и слюнка, понякога може да се види уголемен черешовочервен епиглотис.
Тревожността се заменя с рязко увеличаване на цианозата и се развива хипоксична кома с фатален изход.
Проявата на заболяването и тежката обструкция на дихателните пътища са отличителните белези на епиглотит.
 [ 15 ]
[ 15 ]
Къде боли?
Форми
Съществуват едематозни, инфилтративни и абсцедиращи форми на остър епиглотит. Инфилтративните и абсцедиращите форми могат да доведат до развитие на сепсис. На фона на септично състояние често се развива хемофилен менингит. С отшумяване на симптомите на остър епиглотит на преден план излизат стеноза на ларинкса и субглотичното пространство, гноен ларинготрахеобронхит.
Диагностика епиглотит
Диагнозата на острия епиглотит при деца се основава на анамнезни данни, клинична картина на заболяването, визуализация на епиглотиса, етиологична диагноза на кръвни култури и натривка от орофаринкса.
При вдишване и издишване се чуват звуци с преобладаване на ниски тонове. Силен стридор, ретракция в областта над и под гръдната кост с признаци на цианоза показват заплаха от пълно запушване на дихателните пътища.
При преглед на фаринкса: тъмночерешова инфилтрация на корена на езика, подут и възпален епиглотис.
Ларингоскопия: едематозни аритеноидни хрущяли, възпалени супраглотични структури на околните тъкани. В някои случаи изследването може да причини ларингоспазъм при детето, изискващ незабавна намеса. Диагнозата се установява чрез директно изследване на фаринкса и ларинкса.
Рентгенография се извършва само в случаи на съмнителна диагноза и при условие, че детето е придружено от лекар, който познава метода на интубация. Диагностични признаци - епиглотисна сянка с увеличен обем на оточни меки тъкани, заоблен и удебелен ръб на ариепиглотичните гънки.
Какво трябва да проучим?
Как да проучим?
Диференциална диагноза
Диференциалната диагноза се провежда със следните заболявания:
- остър стенозиращ ларинготрахеит (синдром на фалшива крупа),
- ретрофарингеален абсцес,
- абсцес на корена на езика,
- бакалавър,
- термични и химични лезии на орофарингеалната лигавица,
- чуждо тяло на ларинкса,
- субглотичен хемангиом,
- ларингеална папиломатоза,
- множество тумори на меките тъкани на орофаринкса,
- бронхиолит,
- магарешка кашлица.
Към кого да се свържете?
Лечение епиглотит
Децата с епиглотит се нуждаят от спешна хоспитализация. Транспортирането се извършва само в седнало положение. При необходимост се извършва трахеална интубация. Амоксицилин/клавуланат [40 mg/(kg x ден) | или цефтриаксон |100-200 mg/(kg x ден)| се прилага парентерално. Крайната мярка е трахеостомия.
Основните насоки на лечение на остър епиглотит:
- поддържане на проходимостта на горните дихателни пътища,
- рационална антибиотична терапия,
- инфузионна терапия,
- имунокорекционна терапия.
Необходимо е да се подчертае опасността от вдишване на топли овлажнени смеси. Показания за хоспитализация на пациента в интензивно отделение са нарастваща тревожност, прогресия на диспнея, нелечима хипертермия, хиперкапния. Опит за трахеална интубация от спешни лекари може да завърши фатално, затова е необходимо пациентът да бъде доставен до най-близкото детско интензивно отделение. Въпреки това, проблеми с трахеалната интубация са възможни и в интензивното отделение. Необходимо е да сте готови за налагане на микротрахеостомия за високочестотна вентилация на белите дробове.
Опасно е поставянето на пациента в хоризонтално положение, тъй като това може да доведе до запушване на дихателните пътища от хлътнал епиглотис. Трахеалната интубация трябва да се извършва в полуседнало положение. Използването на инхалаторни анестетици, особено халотан, за анестезия представлява известна опасност. По-рационално е вдишването на севофлуран и бързият достъп до периферна вена. За седация се използват мидазолам в доза 0,3-0,5 mg/kg и натриев оксибутират в доза 100 mg/kg.
Пункцията на централната вена се извършва след възстановяване на проходимостта на дихателните пътища.
Антибактериална терапия
Използвайте цефалоспорини от второ поколение цефуроксим 150 mg/(kg x ден), цефалоспорини от трето поколение - цефотаксим 150 mg/(kg x ден), цефтриаксон 100 mg/(kg x ден), цефтазидим 100 mg/(kg x ден) в комбинация с аминогликозиди нитромицин 7,5 mg/(kg x ден). Използвайте карбапенеми - меропенем (меронем) 60 mg/(kg x ден) в три дози. Продължителността на курса на антибактериална терапия е най-малко 7-10 дни за поддържане на течности в съдовото легло и осигуряване на пациентите на достатъчно количество калории и пластични вещества.
С подобряването на белодробния газообмен и стабилизирането на общото състояние на пациента, фокусът на терапията трябва да се измести към задоволяване на енергийните и пластични нужди чрез парентерално хранене или смесено (парентерално-ентерално хранене).
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Имунокорективна терапия
- нормален човешки имуноглобулин за интравенозно приложение до 1 g/kg за 3 дни,
- пентаглобин 5 ml/kg еднократно.
При лечение на придобита в обществото пневмония трябва да се вземе предвид диференциран подход към избора на антибиотици, като се вземат предвид възрастта, тежестта на състоянието и наличието на съпътстващи заболявания. При избора на антибиотик за пациент с нозокомиална пневмония се вземат предвид естеството на микрофлората на отделението (отделение с общ профил или интензивно отделение), използването на изкуствена вентилация и времето на развитие на вентилаторна пневмония.
Пневмония, придобита в обществото
Лекарства по избор
- амоксицилин + клавуланова киселина или ампицилин + сулбактам в комбинация с макролиди (за леки случаи),
- цефалоспорини III-IV поколение + макролиди интравенозно + рифампицин (в тежки случаи)
Алтернативни лекарства
- интравенозни флуорохинолони, карбапенеми
Нозокомиална пневмония
Лекарства по избор
- Амоксицилин + клавуланова киселина, ампицилин + сулбактам,
- Цефалоспорини от II-III поколение
Алтернативни лекарства
- флуорохинолони, цефепим + аминогликозиди, ванкомицин.
Антиоксидантна терапия (аскорбинова киселина, витамин Е)
Лечение на усложнения
При некардиогенна белодробна емболия се използват изкуствена вентилация, пеногасители (етилов алкохол), интравенозно приложение на салуретици и аминофилин.
При пиопневмоторакс се инсталира плеврален дренаж. При миокардна дистрофия се предписват лекарства с кардиотропно действие - добутамин 10-20 мкг/(кг х мин), допамин 5-20 мкг/(кг х мин).
Использованная литература

