Медицински експерт на статията
Нови публикации
Фиброеластоза
Последно прегледани: 07.06.2024

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
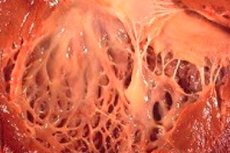
Терминът "фиброеластоза" в медицината се отнася до промени в съединителната тъкан на тялото, покриващи повърхността на вътрешните органи и кръвоносните съдове, поради нарушен растеж на еластичните влакна. В този случай има удебеляване на стените на органите и техните структури, което задължително влияе върху функционирането на жизненоважни системи на тялото, по-специално сърдечно-съдови и дихателни системи. Това от своя страна води до влошаване на благосъстоянието на пациента, особено по време на физическо натоварване, което влияе върху качеството и продължителността на живота.
Епидемиология
Като цяло, заболяванията, придружени от промени в съединителната тъкан, което води до сгъстяване на мембраните и септа на вътрешните органи, могат да бъдат разделени на 2 групи: сърдечна фиброеластоза и белодробна фиброеластоза. Сърдечната патология може да бъде както вродена, така и придобита, като белодробната форма на заболяването говорим за придобито заболяване.
Белодробната фиброеластоза започва да се развива в средна възраст (по-близо до 55-57 години), въпреки че в половината от случаите произходът на болестта трябва да се търси в детството. Характеризира се с "лек" интервал, когато симптомите на заболяването отсъстват. В този случай болестта няма сексуални предпочитания и може да засегне еднакво както жените, така и мъжете. Тази доста рядка патология се характеризира с промени в тъканта на плеврата и паренхима (функционални клетки) на белия дроб главно в горния лоб на белия дроб. Тъй като етиологията и патогенезата на заболяването остават неясни, заболяването се приписва на идиопатични патологии. Според медицинската терминология тя се нарича "плевропаренхиматозна фиброеластоза". [1]
Сърдечната фиброеластоза е генерализирано наименование за патологията на сърдечните мембрани, характеризиращи се с удебеляването им и намалената функционалност. Вродените форми на патологията се характеризират с дифузно (широко) удебеляване на вътрешната лигавица на сърцето. Това е тънка съединителна тъкан, облицоваща кухината на сърцето (неговите отдели) и образува нейните клапани.
При възрастни пациенти обикновено се диагностицира фокална форма на заболяването, когато вътрешната повърхност на сърцето е сякаш покрита с петна от по-силна и по-дебела тъкан (тя може да включва не само обрасли влакна, но и тромботични маси).
В половината от случаите на сърдечна фиброеластоза не само стената на сърцето, но и клапаните (бикуспидна митрална между атриум и камера, трикуспидната аорта между лявата камера и аортата, пулмоничната между дясната камера и белодробната артерия) става по-плътна. Това от своя страна може да наруши функцията на клапана и да причини стесняване на артериалния отвор, който вече е малък в сравнение с други сърдечни кухини.
Ендокардната фиброеластоза в медицинската терминология се нарича ендокардна фиброеластоза (пренатална фиброеластоза, ендокардна склероза, фетален ендокардит и др.). Но доста често средният мускулен слой на сърдечната мембрана също може да участва в процеса. [2]
Аномалиите на миокарда (мускулния слой на сърцето, състоящ се от кардиомиоцити), генни мутации и тежки инфекциозни процеси могат да причинят широко разпространена форма на фиброеластоза, когато не само ендокардата, но и миокарда, участва в процеса. Обикновено диспластичните процеси в ендокарда, причинени от различни причини, се появяват на границата на контакта му с мускулната обвивка, нарушавайки контрактилността на този слой. В някои случаи в миокарда има дори пораждане на вътрешния слой, заместване на кардиомиоцити с фибробласти и влакна, което засяга проводимостта на нервните импулси и ритмичната работа на сърцето.
Компресията чрез удебелен миокард на кръвоносните съдове в дебелината на сърдечната мембрана нарушава храненето на миокарда (миокардна исхемия), което от своя страна може да доведе до некроза на сърдечната мускулна тъкан.
Ендокардната фиброеластоза със сърдечно засягане на миокарда се нарича субендокардна или ендомиокардна фиброеластоза.
Според статистиката, повечето случаи на това рядко заболяване (само 0,007% от общия брой на новородените) са диагностицирани с фиброеластоза на лявата камера на сърцето, въпреки че в някои случаи процесът се простира и до дясната камера и предсърдие, включително клапаните, които ги разделят.
Сърдечната фиброеластоза често се придружава от лезии на големи коронарни съдове, също покрити с съединителна тъкан. В зряла възраст често се среща на фона на прогресиращата атеросклероза на съдовете.
Заболяването се съобщава по-често в тропически африкански страни сред населението с нисък жизнен стандарт, предпочитан от лошо хранене, чести инфекции и някои храни и растения, които се ядат.
Ендокардното удебеляване се отбелязва и в последния етап на фибропластичния ендокардит на Лефлер, засягащ главно мъже на средна възраст. Патогенезата на това заболяване е свързана и с инфекциозни средства, които причиняват развитието на тежка еозинофилия, което е по-характерно за вътрешните паразитни инфекции. В този случай тъканите на тялото (предимно сърдечния мускул и мозъка) започват да изпитват липса на кислород (хипоксия). Въпреки сходството на симптомите на сърдечна фиброеластоза и фиброзния ендокардит на Лефтер, лекарите ги смятат за напълно различни заболявания.
Причини на фиброеластозата
Фиброеластозата се отнася до промени в съединителната тъкан в жизненоважни органи: сърце и бели дробове, които са придружени от дисфункция на органите и засягат външния вид и състоянието на пациента. За десетилетия е известно болестта на лекарите. Фиброеластозата на вътрешната мембрана на сърцето (ендокард) е описана в началото на 18 век, за подобни промени в белите дробове започват да говорят 2 века и половина по-късно. Независимо от това, лекарите не са постигнали окончателно споразумение за причините за патологичен свръхрастеж на съединителната тъкан.
Остава неясно какво точно причинява разстройството на растежа и развитието на съединителните влакна. Но учените са идентифицирали определени рискови фактори за подобни промени, като ги разглеждат възможни (но не окончателни) причини за заболяването.
По този начин, при патогенезата на белодробната фиброеластоза, която се счита за заболяване на зрели хора, специална роля се приписва на повтарящи се инфекциозни лезии на органа, които се намират при половината от пациентите. Инфекциите предизвикват възпаление на тъканите на белите дробове и плеврите и продължителното възпаление предразполага към тяхната фиброзна трансформация.
Някои пациенти имат анамнеза за фиброеластоза в семейството си, което предполага наследствено предразположение. В техния организъм са открити неспецифични автоантитела, които провокират дългосрочни възпалителни процеси на неопределена етиология.
Смята се, че фиброзни промени в белодробната тъкан могат да бъдат причинени от гастроезофагеална рефлукс. Въпреки че тази връзка вероятно ще бъде косвена. Смята се също, че рискът от фиброеластоза също е по-висок при тези със сърдечно-съдови заболявания или белодробна тромбоза.
Белодробната фиброеластоза в млада и млада възраст може да напомня за себе си по време на бременност. Обикновено болестта дебне за около 10 или повече години, но може да се прояви по-рано, вероятно поради увеличеното натоварване на тялото на бъдещата майка и хормоналните промени, но все още няма точно обяснение. Независимо от това, такъв модел на развитие на заболяването се наблюдава при 30% от изследваните пациенти на репродуктивна възраст.
Самата бременност не може да причини заболяването, но може да ускори развитието на събития, което е много тъжно, тъй като леталността на болестта е много висока, а продължителността на живота при фиброеластоза е ниска.
Сърдечната фиброеластоза в повечето случаи може да се дължи на педиатрични заболявания. Вродената патология се открива още в пренаталния период в 4-7-месечен плод, но диагнозата може да бъде потвърдена само след раждането на детето. В патогенезата на тази форма на заболяването се разглеждат няколко възможни отрицателни фактора: инфекциозно-възпалителни заболявания на майката, предавани на плода, аномалии в развитието на сърдечните мембрани, нарушено кръвоснабдяване на сърдечни тъкани, генетични мутации, дефицит на кислород.
Смята се, че сред инфекциите най-големият патогенетичен принос за развитието на сърдечна фиброеластоза се прави от вируси, тъй като те са вградени в клетките на тялото, унищожават ги, променят свойствата на тъканите. Неоформената имунна система на плода не може да му осигури защита от тези патогени, за разлика от имунитета на бъдещата майка. Последният може да не изпитва последствията от вирусна инфекция, докато в плода прехвърлена вътрематочна инфекция може да предизвика появата на различни аномалии.
Някои учени смятат, че решителната роля в патогенезата на инфекциозната форма на фиброеластоза се играе чрез инфекция, засягаща плода до 7-месечна възраст. След това може да причини възпалителни сърдечни заболявания (миокардит, ендокардит).
Аномалиите в развитието на сърдечните мембрани и клапани могат да бъдат провокирани или чрез възпалителен процес, или от неадекватни автоимунни реакции, при което клетките на имунната система започват да атакуват собствените клетки на организма.
Генните мутации причиняват неправилно развитие на съединителната тъкан, тъй като гените съдържат информация за структурата и поведението на протеиновите структури (по-специално, колаген и еластинови протеини).
Хипоксията и исхемията на сърдечните тъкани могат да бъдат следствие от ненормално развитие на сърцето. В този случай говорим за вторична фиброеластоза, провокирана от вродена сърдечна болест (CHD). Те включват такива аномалии, които причиняват препятствие (нарушена проходимост на сърцето и нейните съдове):
- Стеноза или стесняване на аортата близо до клапана,
- Коарктация или сегментарно стесняване на аортата на кръстовището на неговата арка и низходящ секционно,
- Атрезия или отсъствие на естествен отвор в аортата,
- Неразвитие на сърдечната тъкан (най-често лявата камера, по-рядко дясната камера и предсърдията), която засяга помпената функция на сърцето.
Смята се, че токсикозата при бременност може също да действа като предразполагащ фактор за фетална фиброеластоза.
В следродилния период развитието на сърдечна фиброеластоза може да бъде насърчавано чрез инфекциозно възпалителни заболявания на органните мембрани, хемодинамични разстройства в резултат на травма, съдова тромбоемболизъм, миокарден кръвоизлив, метаболитни нарушения (повишена образуване на фибрин, образуване на протеини и желязо). Същите причини причиняват развитието на болестта при възрастни.
Патогенеза
Съединителната тъкан е специална тъкан на човешкото тяло, която е част от почти всички органи, но не участва активно в техните функции. Съединителната тъкан се приписва на поддържащата и защитна функция. Състои се от вид скелет (скелет, строма) и ограничава функционалните клетки на органа, той осигурява крайната си форма и размер. Имайки достатъчна сила, съединителната тъкан също предпазва клетките на органа от унищожаване и наранявания, предотвратява проникването на патогени, като помощта на специални клетки на макрофаги абсорбира остарели структури: мъртви тъканни клетки, чужди протеини, изразходвани кръвни компоненти и т.н.
Тази тъкан може да се нарече спомагателна, тъй като не съдържа клетъчни елементи, които гарантират функционалността на определен орган. Независимо от това, ролята му в жизненоважната активност на тялото е доста голяма. Като част от черупките на кръвоносните съдове, съединителната тъкан гарантира безопасността и функционалността на тези структури, благодарение на това, което храненето и дишането (трофично) на околните тъкани на вътрешната среда на тялото.
Има няколко разновидности на съединителната тъкан. Шутата, покриваща вътрешните органи, се нарича разхлабена съединителна тъкан. Това е полу-течност, безцветно вещество, съдържащо вълнообразни колагенови влакна и прави еластинови влакна, с различни видове клетки, разпръснати случайно между тях. Някои от тези клетки (фибробласти) са отговорни за образуването на влакнести структури, други (ендотелиоцити и мастоцити) образуват полупрозрачна матрица на съединителната тъкан и произвеждат специални вещества (хепарин, хистамин), други (макрофаги) осигуряват фагоцитоза и т.н.
Вторият тип фиброзна тъкан е плътна съединителна тъкан, която не съдържа голям брой отделни клетки, които от своя страна са разделени на бяла и жълта тъкан. Бялата тъкан се състои от гъсто опаковани колагенови влакна (лигаменти, сухожилия, периоста), а жълтата тъкан се състои от хаотично преплетени еластинови влакна с фибробласти (лигаменти, кръвоносни съдове, бели дробове).
Съединителните тъкани включват също: кръв, мазнини, кости и хрущялна тъкан, но ние все още не се интересуваме от тях, защото, като говорим за фиброеластоза, предполагат промени в влакнестите структури. И еластичните и еластичните влакна съдържат само разхлабени и плътни съединителни тъкани.
Синтезът на фибробластите и образуването на влакна на съединителната тъкан от тях се регулира на нивото на мозъка. Това гарантира постоянството на неговите характеристики (сила, еластичност, дебелина). If due to some pathological reasons the synthesis and development of auxiliary tissue is disturbed (the number of fibroblasts increases, their "behavior" changes), there is an overgrowth of strong collagen fibers or a change in the growth of elastic fibers (they remain short, wriggle), which leads to changes in the properties of the shell of organs and some internal structures covered with connective tissue. Те стават по-дебели от необходимото, по-плътни, по-силни и нееластични, наподобяващи влакнести тъкани в връзки и сухожилия, което изисква големи усилия за разтягане.
Такава тъкан не се разтяга добре, ограничавайки движенията на органа (автоматични ритмични движения на сърцето и кръвоносните съдове, промените в размера на белите дробове по време на вдишване и издишване), следователно нарушения на кръвоснабдяването и дихателните органи, което води до дефицит на кислород.
Факт е, че кръвоснабдяването на тялото се извършва благодарение на сърцето, което работи като помпа, и два кръга на кръвообращението. Малкият кръг кръг е отговорен за кръвоснабдяването и обмена на газ в белите дробове, откъдето кислородът с притока на кръв се доставя до сърцето и оттам до големия кръг на кръвообращението и се разпространява в цялото тяло, осигурявайки дишане на органи и тъкани.
Еластичната обвивка, ограничаваща свиването на сърдечния мускул, намалява функционалността на сърцето, която не е толкова активна при изпомпване на кръвта и при него кислород. В случай на белодробна фиброеластоза тяхната вентилация (осигенация) е нарушена, ясно е, че по-малко кислород започва да навлиза в кръвта, която дори при нормална сърдечна функция ще допринесе за гладуването на кислорода (хипоксия) на тъканите и органите. [3]
Симптоми на фиброеластозата
Сърдечната и белодробната фиброеластоза са два вида заболяване, характеризиращи се с нарушен синтез на влакна в съединителната тъкан. Те имат различни локализации, но и двете са потенциално опасни за живота, тъй като са свързани с прогресивно или тежко сърце и дихателна недостатъчност.
Белодробната фиброеластоза е рядък вид интерстициални заболявания на този важен орган на дихателната система. Те включват хронични патологии на белодробния паренхим с лезии на алвеоларни стени (възпаление, нарушаване на тяхната структура и структура), вътрешна лигавица на белодробни капиляри и др. Фиброеластозата често се счита за специална рядка форма на прогресираща пневмония с тенденция към фиброзни промени в белите дробове и плеврални тъкани.
Почти невъзможно е да се открие болестта в самото начало, защото за около 10 години може да не напомня за себе си по никакъв начин. Този период се нарича светлинният интервал. Началото на патологичните промени, които все още не засягат обема на белите дробове и обмена на газ, могат да бъдат открити случайно, провеждайки подробно изследване на белите дробове във връзка с друго заболяване на дихателната система или травма.
Заболяването се характеризира с бавно прогресиране на симптомите, така че първите прояви на заболяването могат да бъдат значително забавени във времето от нейното начало. Симптомите се влошават постепенно.
Кашлицата и увеличаването на задухът са първите признаци на болестта, които трябва да се внимава. Тези симптоми често са следствие от дихателно заболяване и следователно могат да бъдат свързани с настинка и последствията от дълго време. Диспнеята често се възприема като сърдечно разстройство или промени, свързани с възрастта. Заболяването обаче се диагностицира при хора, които се приближават в напреднала възраст.
Грешките могат да бъдат направени както от пациенти, така и от лекари, които ги изследват, което води до късно откриване на опасно заболяване. Струва си да се обърне внимание на кашлицата, която при фиброеластозата е непродуктивна, но не се стимулира от муколитиците и отхрачващите, но се контролира от супресанти на кашлица. Продължителната кашлица от този характер е характерен симптом на белодробна фиброеластоза.
Диспнеята се причинява от прогресивна дихателна недостатъчност поради сгъстяване на алвеоларните стени и плеврата, намаляването на обема и броя на алвеоларните кухини в белия дроб (органът паренхим се наблюдава на рентгенова снимка под формата на пчелна пита). Симптомът се засилва под влиянието на физическото натоварване, първо значимо, а след това дори и малък. С напредването на болестта тя се влошава, което се превръща в причина за увреждане и смърт на пациента.
Прогресията на фиброеластозата се придружава от влошаване на общото състояние: Хипоксията води до слабост и замаяност, телесното тегло намалява (анорексията се развива), фалангите на ноктите се променят като барабани, кожата става бледа, има болезнен вид.
Половината от пациентите имат неспецифични симптоми под формата на затруднено дишане и болка в гърдите, характерни за пневмоторакс (натрупване на газове в плевралната кухина). Тази аномалия може да възникне и като следствие от травми, първични и вторични белодробни заболявания, неправилно лечение, така че не е възможно да се постави диагноза въз основа на нея.
За фиброеластоза на сърцето, както и за патологията на растежа на съединителната тъкан на белите дробове, характеризираща се с: бледа кожа, загуба на тегло, слабост, която често има характер, подобен на атака, диспнея. Може да има и постоянна субфебрилна температура без признаци на настинка или инфекция.
Много пациенти имат промяна в размера на черния дроб. Той става разширен без симптоми на дисфункция. Възможно е и подуване на краката, лицето, ръцете и сакралната област.
Характерната проява на заболяването се счита за увеличаване на кръвоносната недостатъчност, свързана със сърдечната дисфункция. В този случай тахикардията (увеличаване на броя на сърдечните ритници, често комбинирани с аритмии), задух (включително при липса на физическо натоварване), цианоза на тъканите (синьо оцветяване, причинено от натрупването на газов обмен)) са диагностицирани в кръвта.
В същото време симптомите могат да се появят както веднага след раждането на дете с тази патология, така и за известно време. При по-големи деца и възрастни признаци на тежка сърдечна недостатъчност обикновено се появяват на фона на инфекцията на дихателните пътища, която действа като тригер. [4]
Фиброеластоза при деца
Ако белодробната фиброеластоза е заболяване на възрастни, често започва в детството, но дълго време не напомня за себе си, тази патология на ендокарда на сърцето често се появява преди раждането на бебето и влияе на живота му от първите моменти на раждане. Тази рядка, но тежка патология причинява развитието на трудна за коригиране на сърдечната недостатъчност при кърмачета, много от които умират в рамките на 2 години. [5]
Ендокардната фиброеластоза при новородени в повечето случаи е резултат от патологични процеси, протичащи в тялото на бебето, докато все още е в матката. Инфекции, получени от майката, генетични мутации, аномалии в развитието на сърдечно-съдовата система, наследствени метаболитни заболявания - всичко това, според учените, може да доведе до промени в съединителната тъкан в сърдечните мембрани. Особено ако 4-7-месечен плод е изложен на два или повече фактора едновременно.
Например, комбинация от аномалии на сърдечните и коронарните съдове (стеноза, атрезия, коарктация на аортата, анормално развитие на миокардните клетки, ендокардната слабост и т.н.), допринасяйки за тъканната исхемия, комбиниран с възпалителен процес поради инфекция практически не оставя детето за повече вероятност за повече или по-малко живот. Ако дефектите в развитието на органа все още могат по някакъв начин да бъдат коригирани незабавно, прогресивната фиброеластоза може да бъде забавена само надолу, но не и излекувана.
Феталната сърдечна фиброеластоза обикновено се открива вече по време на бременност през втората до третия триместър ултрасонография. Ултразвуковата и ехокардиографията на 20 до 38 седмици показват хиперехогенност, което показва сгъстяване и удебеляване на ендокарда (по-често дифузен, по-рядко фокусен), промените в размера и формата на сърцето (органът се уголемява по размер и приема формата на топка или куршум, вътрешните структури постепенно се сплавват). [6]
В 30-35% от случаите фиброеластозата е открита преди 26 седмици гестация, в 65-70%-в следващия период. При повече от 80% от новородените фиброеластозата се комбинира с обструктивни сърдечни дефекти, т.е. е вторична, въпреки ранното му откриване. Хиперплазия на лявата камера е открита при половината от болните деца, което обяснява високото разпространение на фиброеластозата на тази сърдечна структура. Патологиите на аортата и неговия клапан, открити при една трета от децата с ендокарден свръхрастеж, също водят до уголемяване (дилатация) на лявата камера и нарушаване на неговата функционалност.
Когато сърдечната фиброеластоза е инструментално потвърдена, лекарите препоръчват прекратяване на бременността. Почти всички родени деца, чиито майки отказаха медицински аборт, потвърдиха признаци на болестта. Симптомите на сърдечна недостатъчност, характерни за фиброеластозата, се появяват в рамките на една година (рядко през 2-3 години от живота). При деца с комбинираната форма на болестта се откриват признаци на сърдечна недостатъчност от първите дни от живота.
Вродените форми на първична и комбинирана фиброеластоза при деца най-често имат бърз курс с развитието на тежка сърдечна недостатъчност. Болното здраве се показва с ниска активност, летаргия на детето, отказ на гърдата поради бърза умора, лош апетит, повишено изпотяване. Всичко това води до факта, че детето не наддава добре. Кожата на бебето е болезнено бледа, някои със синкав нюанс, най-често в района на назолабиалния триъгълник.
Има признаци на лош имунитет, така че такива деца често и бързо улавят респираторни инфекции, усложнявайки ситуацията. Понякога в първите дни и месеци на живот на детето не се диагностицира с кръвообращения, но честите инфекции и белодробните заболявания стават спусък за застойна сърдечна недостатъчност.
Допълнителни здравни прегледи на новородени и бебета със съмнение или по-рано диагностицирана фиброеластоза показват ниско кръвно налягане (хипотония), повишен размер на сърцето (кардиомегалия), заглушени тонове при сърдечен преглед, понякога систолно мърморене, характерна за митралната клапана недостатъчност, тахикардия и диспнея. Прослушването на белите дробове показва наличието на хрипове, което показва задръствания.
Увреждането на ендокарда на лявата камера често води до отслабване на мускулния слой на сърцето (миокард). Нормалният сърдечен ритъм се състои от два ритмично редуващи се тона. При фиброеластоза може да се появи трети (а понякога и четвърти) тон. Този патологичен ритъм се чува добре и прилича на тритактов кон галоп, следователно се нарича галоп ритъм.
Друг симптом на фиброеластоза при малки деца може да се счита за появата на сърдечна гърбица. Факт е, че ребрата на детето в ранния следродилен период остават нео-остеални и са представени от хрущялна тъкан. Увеличаването на размера на сърцето води до факта, че то започва да натиска върху "меките" ребра, в резултат на което те се огъват и приемат постоянна наведена форма напред (сърце гърбица). При възрастни с фиброеластоза сърдечната гърбица не се образува поради силата и сковаността на ребрата, дори ако всички сърдечни структури са разширени.
Само по себе си образуването на сърдечна гърбица показва само вроден сърдечен дефект, без да се посочва неговата природа. Но във всеки случай той е свързан с увеличаване на размера на сърцето и нейните вентрикули.
Синдромът на отока при фиброеластоза при деца рядко се диагностицира, но много бебета имат увеличен черен дроб, който започва да стърчи средно 3 cm от ръба на ребрата.
Ако се придобие фиброеластоза (например, като следствие от възпалителни заболявания на сърдечната лигавица), клиничната картина най-често е бавно прогресираща. За известно време може да няма никакви симптоми, тогава има леки признаци на сърдечна дисфункция под формата на задух по време на тренировка, повишена сърдечна честота, бърза умора и ниска физическа издръжливост. Малко по-късно черният дроб започва да се разширява, появяват се замаяни отоци и замаяни.
Всички симптоми на придобита фиброеластоза са неспецифични, което затруднява диагностицирането на заболяването, напомнящо кардиомиопатиите или чернодробните и бъбречните заболявания. Болестта най-често се диагностицира в етапа на тежка сърдечна недостатъчност, което се отразява негативно на резултатите от лечението.
Усложнения и последствия
Трябва да се каже, че фиброеластозата на сърцето и белите дробове са тежки патологии, чийто курс зависи от различни обстоятелства. Вродените сърдечни дефекти, които могат да бъдат хирургично коригирани в ранна възраст, усложняват значително ситуацията, но все още има доста висок риск от смърт (около 10%).
Смята се, че колкото по-рано се развива болестта, толкова по-тежки ще бъдат последствията му. Това се потвърждава от факта, че вродената фиброеластоза в повечето случаи има мълния или остър курс с бързо прогресиране на сърдечна недостатъчност. Развитието на остър СН при дете под 6-месечна възраст се счита за лош прогностичен знак.
В този случай лечението не гарантира пълно възстановяване на сърдечната функция, а само инхибира прогресията на симптомите на сърдечна недостатъчност. От друга страна, отсъствието на такова поддържащо лечение води до смърт през първите две години от живота на бебето.
Ако сърдечната недостатъчност се открие през първите няколко дни или месеци от живота на бебето, вероятно бебето няма да живее една седмица. Реакцията на лечението варира сред децата. При липса на терапевтичен ефект на практика няма надежда. Но с предоставената помощ продължителността на живота на болно дете е кратка (от няколко месеца до няколко години).
Хирургичната интервенция и корекция на вродените сърдечни дефекти, които причиняват фиброеластоза, обикновено подобрява състоянието на пациента. С успешно хирургично лечение на хиперплазия на лявата камера на сърцето и изпълнение на изискванията на лекаря, болестта може да придобие доброкачествен курс: сърдечната недостатъчност ще има хроничен курс без признаци на прогресия. Въпреки че има малка надежда за такъв резултат.
Що се отнася до придобитата форма на сърдечна фиброеластоза, тя бързо придобива хроничен курс и постепенно прогресира. Лечението с лекарства може да забави процеса, но да не го спре.
Белодробната фиброеластоза, независимо от времето на появата на промени в паренхима и мембраните на органа, след като периодът на светлината започне да напредва бързо и всъщност убива човек след няколко години, предизвиквайки тежка дихателна недостатъчност. Тъжното е, че ефективните методи за лечение на болестта все още не са разработени. [7]
Диагностика на фиброеластозата
Ендомиокардната фиброеластоза, чиито симптоми се откриват най-вече в ранна възраст, е вродена болест. Ако изключим онези редки случаи, когато заболяването е започнало да се развива в по-възрастна детска възраст и зряла възраст като усложнение на травма и соматични заболявания, патологията може да бъде открита в пренаталния период, т.е. преди раждането.
Лекарите смятат, че патологичните промени в ендокардните тъкани, промените във формата на сърцето на плода и някои характеристики на неговата работа, характерни за фиброеластозата, могат да бъдат открити още на 14 седмици от бременността. Но това все още е доста малък период и не може да се изключи, че болестта може да се прояви малко по-късно, по-близо до третия триместър на бременността, а понякога и дори няколко месеца преди раждането. Поради тази причина се препоръчва клиничният ултразвуков скрининг на сърцето на плода да се извършва на интервали от няколко седмици при наблюдение на бременни жени.
На какви признаци могат ли лекарите да подозират болестта по време на следващия ултразвук? Много зависи от формата на болестта. Най-често фиброеластозата се диагностицира в областта на лявата камера, но не винаги тази структура се оказва разширена. Разширената форма на заболяването с увеличаване на лявата камера на сърцето лесно се определя по време на ултразвуково изследване чрез сферичната форма на сърцето, върхът на който е представен от лявата камера, общо увеличаване на размера на органа, издутина на интервентрикуларната септума към дясната вентрика. Но основният признак на фиброеластоза е сгъстяването на ендокарда, както и сърдечната септа с характерно увеличение на ехогенността на тези структури, което се определя чрез специфично ултразвуково изследване.
Изследването се извършва с помощта на специално ултразвуково оборудване с кардиологични програми. Феталната ехокардиография не е вредна за майката и нероденото дете, но позволява да се открият не само анатомични промени в сърцето, но и да се определи състоянието на коронарните съдове, наличието на кръвни съсиреци в тях, промените в дебелината на сърдечните мембрани.
Феталната ехокардиография се предписва не само при наличието на аномалии по време на интерпретацията на ултразвукови резултати, но и в случай на инфекция на майката (особено вирусна), прием на мощни лекарства, наследствени предразположения, наличие на метаболитни разстройства, както и вродени кардиологии при по-големи деца.
Феталната ехокардиография може да се използва за откриване на други вродени форми на фиброеластоза. Например, десната камерна фиброеластоза, широко разпространен процес с едновременно засягане на лявата камера и съседни структури: дясна камера, сърдечни клапани, предсърдие, комбинирани форми на фиброеластоза, ендомиокардна фиброеластоза с сгъстяване на вентричната вътрешна мембрана) и включване на част от миокардиума (обикновено комбинирана с вълната).
Ендокардната фиброеластоза, открита, пренатално има много лоша прогноза, така че лекарите препоръчват прекратяване на бременността в този случай. Възможността за погрешна диагноза се изключва чрез повторен ултразвук на сърцето на плода, който се извършва 4 седмици след първото изследване, което разкрива патологията. Ясно е, че окончателното решение за прекратяването или запазването на бременността е оставено на родителите, но те трябва да са наясно с живота, за който осъждат детето.
Ендокардната фиброеластоза не винаги се открива по време на бременност, особено ако вземем предвид факта, че не всички бъдещи майки се регистрират в консултацията на жените и се подлагат на превантивна ултразвукова диагностика. Заболяването на детето в утробата й на практика не засяга състоянието на бременната жена, така че раждането на болно бебе често се превръща в неприятна изненада.
В някои случаи и родителите, и лекарите учат за болестта на бебето няколко месеца след раждането на бебето. В този случай лабораторните кръвни тестове могат да показват нищо, с изключение на увеличаване на концентрацията на натрий (хипернатриемия). Но техните резултати ще бъдат полезни при диференциална диагноза, за да се изключат възпалителните заболявания.
Има надежда за инструментална диагностика. Стандартният сърдечен преглед (ЕКГ) не е особено разкриващ в случаите на фиброеластоза. Той помага да се идентифицират нарушения на сърцето и електрическата проводимост на сърдечния мускул, но не определя причините за такива нарушения на функционирането. Така че промяната в напреженията на ЕКГ (в по-млада възраст обикновено се подценява, при по-стари - напротив, прекалено висока) показва кардиомиопатия, която може да бъде свързана не само със сърдечни патологии, но и с метаболитни нарушения. Тахикардия е симптом на кардиологични заболявания. И когато и двете вентрикула на сърцето са засегнати, кардиограмата изобщо може да изглежда нормална. [8]
Компютърната томография (КТ) е отличен неинвазивен инструмент за откриване на сърдечно-съдова калцификация и изключване на перикардит. [9]
Магнитният резонанс (ЯМР) може да бъде полезен при откриване на фиброеластоза, тъй като биопсията е инвазивна. Хипоинтензивният ръб в миокардна перфузионна последователност и хиперинтензивен ръб в последователност от забавено усъвършенстване показват фиброеластоза. [10]
Но това не означава, че изследването трябва да бъде изоставено, тъй като помага да се определи естеството на сърдечната работа и степента на развиваща се сърдечна недостатъчност.
Когато се появят симптоми на сърдечна недостатъчност и пациентът е насочен към лекар, пациентът също се предписва: рентгенова снимка на гърдите, компютър или магнитен резонанс на сърцето, ехокардиография (ехокардиография). В съмнителни случаи е необходимо да се прибягва до биопсия на сърдечната тъкан с последващо хистологично изследване. Диагнозата е много сериозна, така че изисква същия подход за диагностициране, въпреки че лечението се различава малко от симптоматичната терапия на ИБС и сърдечната недостатъчност.
Но дори такова щателно изследване няма да бъде полезно, ако резултатите му не се използват в диференциалната диагноза. Резултатите от ЕКГ могат да се използват за диференциране на остра фиброеластоза от идиопатичен миокардит, ексудативен перикардит, аортна стеноза. В този случай лабораторните изследвания няма да показват признаци на възпаление (левкоцитоза, повишен COE и др.), А измерванията на температурата няма да показват хипертермия.
Да се разграничи ендокардната фиброеластоза от изолирана митрална клапана и недостатъчност на митралната сърдечна болест помага да се анализират сърдечните тонове и мърморенето, промените в размера на предсърдието и историята.
Анализът на анамнестичните данни е полезен при разграничаване между фиброеластоза и сърдечна и аортна стеноза. При аортна стеноза запазването на синусовия ритъм и отсъствието на тромбоемболия също си струва да се отбележи. Нарушаването на сърдечния ритъм и отлагането на тромб не се наблюдават при ексудативен перикардит, но заболяването се проявява от треска и треска.
Диференциацията на ендокардната фиброеластоза и застойна кардиомиопатия причинява най-голяма трудност. В този случай, въпреки че фиброеластозата в повечето случаи не е придружена от подчертани нарушения на сърдечната проводимост, тя има по-малко благоприятна прогноза за лечение.
При комбинирани патологии е необходимо да се обърне внимание на всички аномалии, открити по време на CT сканиране или ултразвук на сърцето, тъй като вродените малформации значително усложняват хода на фиброеластозата. Ако в вътрематочния период се открие комбинирана ендокардна фиброеластоза, тя е неподходящо за запазване на бременността. Много по-хуманно е да го прекратите.
Диагностика на белодробна фиброеластоза
Диагностицирането на белодробна фиброеластоза също изисква от лекаря определени знания и умения. Факт е, че симптомите на заболяването са доста разнородни. От една страна, те показват застойна белодробна болест (непродуктивна кашлица, задух), а от друга страна може да бъде проява на сърдечна патология. Следователно диагнозата на заболяването не може да бъде намалена само до изявлението на симптомите и аускултацията.
Кръвните тестове на пациента помагат да се изключат възпалителните белодробни заболявания, но не предоставят информация за количествените и качествени промени в тъканите. Наличието на признаци на еозинофилия спомага за диференциране на заболяването от подобни прояви на белодробна фиброза, но не отхвърля или потвърждава факта на фиброеластозата.
По-индикативни се считат за инструментални проучвания: Рентгенография на белите дробове и томографското изследване на дихателните органи, както и функционалните тестове, състоящи се в определянето на дихателните обеми, жизнената способност на белите дробове, налягането в органа.
При белодробна фиброеластоза си струва да обърнете внимание на намаляването на външната дихателна функция, измерена по време на спирометрията. Намаляването на активните алвеоларни кухини има забележим ефект върху жизнената способност на белите дробове (VC) и сгъстяването на стените на вътрешните структури - върху дифузионния капацитет на органа (DCL), който осигурява функции на вентилация и обмен на газ (с прости думи, за да абсорбира въглеродния диоксид от кръвта и да даде кислород).
Характерните характеристики на плевропаренхималната фиброеластоза са комбинация от ограничено навлизане на въздух в белите дробове (запушване) и нарушеното разширяване на белите дробове при вдъхновение (ограничение), влошаване на външната респираторна функция, умерена белодробна хипертония (повишено налягане в белите дробове), диагностицирана на половината от пациентите.
Биопсията на белодробната тъкан показва характерни промени във вътрешната структура на органа. Те включват: фиброза на плеврата и паренхима, комбинирана с еластоза на алвеоларни стени, натрупване на лимфоцити в областта на уплътнени дялове на алвеоли, трансформация на фибробласти в нехарактерна за тях мускулна тъкан, присъствието на едематозна течност.
Томограмата показва увреждане на белите дробове в горните части на белите дробове под формата на огнища на плеврално удебеляване и структурни промени в паренхима. Прерасналата съединителна тъкан на белите дробове по цвят и свойства наподобява мускулна, но обемът на белите дробове е намален. В паренхима се намират доста големи кухини, съдържащи въздух (кисти). Необратимо фокусно (или дифузно) разширяване на бронхи и бронхиоли (сцепление бронхиектаза), ниско стоене на купола на диафрагмата са характерни.
Рентгенологичните проучвания при много пациенти разкриват области на „мазирано стъкло“ и „пчелен дроб“, което показва неравномерна белодробна вентилация поради наличието на огнища на удебеляване на тъканите. Около половината от пациентите имат разширени лимфни възли и черен дроб.
Fibroelastosis of the lung should be differentiated from fibrosis caused by parasitic infection and associated eosinophilia, endocardial fibroelastosis, lung diseases with impaired ventilation and the picture of a "honeycomb lung", autoimmune disease histiocytosis X (one form of this pathology with lung damage is called Hend-Schuller-Krischen disease), manifestations of Саркоидоза и белодробна туберкулоза.
Лечение на фиброеластозата
Фиброеластозата, независимо от локализацията му, се счита за опасно и практически нелечимо заболяване. Патологичните промени в плеврата и белодробния паренхим не могат да бъдат възстановени чрез лекарства. И дори употребата на хормонални противовъзпалителни лекарства (кортикостероиди) в комбинация с бронходилататори не дава желания резултат. Бронходилататорите помагат леко да облекчат състоянието на пациента, облекчаване на обструктивния синдром, но те не засягат процесите, протичащи в белите дробове, така че те могат да се използват само като поддържаща терапия.
Хирургичното лечение на белодробна фиброеластоза също е неефективно. Единствената операция, която може да промени ситуацията, е трансплантацията на орган на донор. Но трансплантацията на белите дробове, уви, все още има същата неблагоприятна прогноза. [11]
Според чуждестранни учени фиброеластозата може да се счита за едно от честите усложнения на трансплантацията на стволови клетки на белите дробове или костния мозък. И в двата случая има промени във влакната на съединителната тъкан на белите дробове, влияещи върху функцията на външното дишане.
Болестта без лечение (и досега няма ефективно лечение) и в рамките на 1,5-2 години около 40% от пациентите умират от респираторна недостатъчност. Продължителността на живота на останали също е силно ограничена (до 10-20 години), както и способността за работа. Лицето става инвалид.
Сърдечната фиброеластоза също се счита за медицински нелечимо заболяване, особено ако е вродена патология. Обикновено децата не живеят до 2-годишна възраст. Те могат да бъдат спасени само по сърдечна трансплантация, което само по себе си е трудна операция с висока степен на риск и непредвидими последици, особено в такава млада възраст.
Хирургично при някои бебета е възможно да се коригират вродените сърдечни аномалии, така че те да не влошават състоянието на болното дете. С артериална стеноза се практикува да се инсталира дилататор на съда - шунт (аортокоронарен байпас). Когато лявата камера на сърцето се разшири, формата му се възстановява незабавно. Но дори такава операция не гарантира, че детето може да направи без трансплантация. Около 20-25% от бебетата оцеляват, но те страдат от сърдечна недостатъчност през целия си живот, т.е. не се считат за здрави.
Ако болестта е придобита, си струва да се борите за живота на детето с помощта на лекарства. Но трябва да се разбере, че колкото по-рано се появява болестта, толкова по-трудно ще бъде да се бори с нея.
Лечението на лекарствата е насочено към борба и предотвратяване на обостряне на сърдечна недостатъчност. На пациентите се предписват такива сърдечни лекарства:
- Инхибитори на ангиотензин-конвертиращ ензим (АСЕ), които влияят върху кръвното налягане и го поддържат нормално (каптоприл, еналаприл, беназеприл и др.),
- Бета-адреноблокери, използвани за лечение на нарушения на сърдечния ритъм, артериална хипертония, предотвратяване на инфаркт на миокарда (анаприлин, бизопролол, метопролол),
- Сърдечни гликозиди, които с продължителна употреба не само поддържат сърдечната функция (увеличаване на съдържанието на калий в кардиомиоцитите и подобряване на миокардната проводимост), но също така може леко да намали степента на удебеляване на ендокарда (дигоксин, питоксин, строфантин),
- Спестяващи калий диуретици (спиронолактон, вероспирон, декриз), предотвратяване на оток на тъканите,
- Антитромботична терапия с антикоагуланти (кардиомагнил, Magnicor), предотвратяване на образуването на кръвни съсиреци и нарушено кръвообращение в коронарните съдове.
При вродена ендокардна фиброеластоза продължаващото поддържащо лечение не насърчава възстановяването, но намалява риска от смърт от сърдечна недостатъчност или тромбоемболия със 70-75%. [12]
Лекарства
Както виждаме, лечението на ендокардна фиброеластоза не се различава много от това на сърдечната недостатъчност. И в двата случая кардиолозите вземат предвид тежестта на кардиопатията. Предписването на лекарства е строго индивидуализирано, като се вземат предвид възрастта на пациента, съпътстващите заболявания, формата и степента на сърдечна недостатъчност.
Има 5 групи лекарства, използвани при лечението на придобита ендокардна фиброеластоза. Нека разгледаме по едно лекарство от всяка група.
"Еналаприл" - Лекарство от групата на АСЕ инхибитори, достъпни под формата на таблетки с различна доза. Лекарството увеличава коронарния приток на кръв, разширява артериите, намалява кръвното налягане, без да засяга церебралната циркулация, забавя и намалява разширяването на лявата камера на сърцето. Лекарството подобрява кръвоснабдяването на миокарда, намалявайки ефектите на исхемията, леко намалява коагулацията на кръвта, предотвратявайки образуването на кръвни съсиреци, има лек диуретичен ефект.
При сърдечна недостатъчност лекарството се предписва за период от повече от шест месеца или постоянно. Лекарството се стартира с минималната доза (2,5 mg), като постепенно го увеличава с 2,5-5 mg на всеки 3-4 дни. Постоянната доза ще бъде тази, която се понася добре от пациента и поддържа кръвното налягане в нормални граници.
Максималната дневна доза е 40 mg. Може да се приема веднъж или да се разделя на 2 дози.
В случай, че ВР е зададен под нормалното, дозата на лекарството постепенно се намалява. Изключително прекратяването на лечението с „еналаприл“ не е разрешено. Препоръчва се да се приемат доза за поддържане от 5 mg на ден.
Лекарството е предназначено за лечение на възрастни пациенти, но може да бъде предписано на дете (безопасността не е официално установена, но в случай на фиброеластоза животът на малък пациент е поставен на риск, така че коефициентът на риск се взема предвид). АСЕ инхибиторът не се предписва на пациенти с непоносимост към лекарствените компоненти, при порфирия, бременност и по време на кърмене. Ако пациентът преди това е имал оток на Куинке на фона на приемане на лекарства от тази група, „Еналаприл“ е забранено.
Трябва да се наблюдава предпазливост при предписване на лекарството на пациенти със съпътстващи патологии: тежка бъбречна и чернодробна болест, хиперкалиемия, хипералдостеронизъм, стеноза на аортната или митралната клапа, системните патологии на съединителната тъкан, сърдечната исхемия, церебралната болест, диабетната мечка.
По време на лечението с лекарството не приемайте конвенционални диуретици, за да избегнете дехидратация и силен хипотензивен ефект. Съпътстващото приложение с спестяващи калий диуретици изисква корекция на дозата, тъй като съществува висок риск от хиперкалиемия, което от своя страна предизвиква нарушения на сърдечния ритъм, конвулсивни припадъци, намален мускулен тонус, повишена слабост и т.н.
Лекарството "еналаприл" обикновено се понася доста добре, но някои пациенти могат да развият странични ефекти. Най-често срещаните се считат за: силно намаляване на кръвното налягане до срутване, главоболие и замаяност, нарушения на съня, повишена умора, обратимо нарушение на баланса, слуха и зрението, шум в ушите, задух, кашлица без производство на храчки, промени в кръвта и урината, обикновено показващи неправилна чернодробна и бъбречна функция. Възможно: загуба на коса, намален сексуален нагон, симптоми на "горещи проблясъци" (усещане за топлина и сърцебиене, хиперемия на кожата на лицето и т.н.).
"Бизопролол"-Бета-адреноблокер със селективно действие, който има хипотензивен и антиишемичен ефект, помага за борба с проявите на тахикардия и аритмия. Бюджетът означава под формата на таблетки, предотвратявайки прогресирането на сърдечната недостатъчност при ендокардна фиброеластоза. [13]
Подобно на много други лекарства, предписани за CHD и CHF, "бизопролол" се предписва за дълго време. Желателно е да го приемате сутрин преди или по време на хранене.
Що се отнася до препоръчителните дози, те се избират индивидуално в зависимост от стойностите на БП и тези лекарства, които са предписани паралелно с това лекарство. Средно, единичната (известна още като дневна) доза е 5-10 mg, но в случай на леко увеличаване на налягането може да бъде намалено до 2,5 mg. Максималната доза, която може да се прилага на пациент с нормално функциониращи бъбреци, е 20 mg, но само в случай на стабилен висок ВР.
Увеличаването на посочените дози е възможно само с разрешението на лекар. Но при тежки чернодробни и бъбречни заболявания 10 mg се считат за максимално допустима доза.
При сложно лечение на сърдечна недостатъчност на фона на дисфункция на лявата камера, която най-често се появява при фиброеластоза, ефективната доза се избира чрез постепенно увеличаване на дозата с 1,25 mg. В същото време започнете с най-ниската възможна доза (1,25 mg). Увеличаването на дозата се извършва на интервали от 1 седмица.
Когато дозата достигне 5 mg, интервалът се увеличава до 28 дни. След 4 седмици дозата се увеличава с 2,5 mg. Прилепвайки към такъв интервал и норма, той се достига 10 mg, което пациентът ще трябва да отнеме за дълго време или постоянно.
Ако тази доза се понася слабо, тя постепенно се намалява до удобна доза. Оттеглянето от лечението с бета-блокери също не трябва да е рязко.
Лекарството не трябва да се прилага в случай на свръхчувствителност към активните и помощните вещества на лекарството, острата и декомпенсирана сърдечна недостатъчност, кардиогенен шок, 2-3 градуса антриовентрикуларен блок, брадикардия, стабилна ниско кръвно налягане и някои други сърдечни патологии, тежка бронхиална астма, бронхообструкция, развратна периперска циркулационна неспокойна, метабилна киселини.
Трябва да се наблюдава предпазливост при предписване на сложно лечение. По този начин не се препоръчва да се комбинират „бизопролол“ с някои антиаритмични средства (хинидин, лидокаин, фенитоин и др.), Калциев антагонисти и централни хипотензивни лекарства.
Неприятни симптоми и разстройства, които са възможни по време на лечението с "бизопролол": повишена умора, главоболие, горещи проблясъци, нарушения на съня, спад на налягането и замаяност при излизане от леглото, увреждане на слуха, симптоми на GI, чернодробни и бъбречни нарушения, намалена потентност, слабост на мускулите и крампи. Понякога пациентите се оплакват от разстройства на периферната циркулация, които се проявяват като намаляване на температурата или изтръпването на крайниците, особено пръстите и пръстите на краката.
В присъствието на съпътстващи заболявания на бронхопулмоналната система, бъбреците, черния дроб, захарния диабет, рискът от неблагоприятни ефекти е по-висок, което показва обостряне на заболяването.
"Дигоксин" е популярен бюджетен сърдечен гликозид, базиран на растението Foxglove, който се разпределя строго върху предписанието на лекар (в таблетки) и трябва да се използва под неговия надзор. Лечението с инжектиране се извършва при болнични условия в случай на обостряне на CHD и CHF, таблетките се предписват постоянно в минимално ефективни дози, тъй като лекарството има токсичен и лекарствен ефект.
Терапевтичният ефект е да се промени здравината и амплитудата на миокардните контракции (придава сърдечната енергия, подкрепя я в условия на исхемия). Лекарството също има вазодилататор (намалява задръстванията) и някакво диуретично действие, което спомага за облекчаване на отока и намаляване на силата на дихателната недостатъчност, проявена като диспнея.
Опасността от „дигоксин“ и други сърдечни гликозиди е, че при предозиране те могат да провокират нарушения на сърдечния ритъм, причинени от повишена възбудимост на миокарда.
При обостряне на CHD лекарството се прилага като инжекции, като се избира индивидуална доза, като се вземе предвид тежестта на състоянието и възрастта на пациента. Когато състоянието се стабилизира, лекарството се превключва на таблетки.
Обикновено стандартната единична доза на лекарството е 0,25 mg. Честотата на администриране може да варира от 1 до 5 пъти на ден с равни интервали. В острия стадий на CHF, дневната доза може да достигне 1,25 mg, когато състоянието се стабилизира постоянно, е необходимо да се вземат поддържаща доза 0,25 (по-рядко 0,5) mg на ден.
Когато предписва лекарството за деца, теглото на пациента се взема предвид. Ефективната и безопасна доза се изчислява като 0,05-0,08 mg на kg телесно тегло. Но лекарството не се прилага непрекъснато, а за 1-7 дни.
Дозировката на сърдечния гликозид трябва да бъде предписана от лекар, като се вземат предвид състоянието и възрастта на пациента. В този случай е много опасно да коригирате дозите сами или да приемате 2 лекарства с такова действие едновременно.
"Digoxin" is not prescribed in unstable angina pectoris, marked heart rhythm disturbances, AV block of the heart 2-3 degree, cardiac tamponade, Adams-Stokes-Morganian syndrome, isolated bicuspid valve stenosis and aortic stenosis, congenital heart anomaly called Wolff-Parkinson-White syndrome, hypertrophic obstructive cardiomyopathy, Ендо, пери- и миокардит, аневризма на гръдната аорта, хиперкалцемия, хипокалиемия и някои други патологии. Списъкът с противопоказания е доста голям и включва синдроми с множество прояви, така че решението за възможността за използване на това лекарство може да бъде взето само от специалист.
Дигоксинът също има странични ефекти. Те включват нарушения на сърдечния ритъм (като следствие от неправилно подбрана доза и предозиране), влошаване на апетита, гадене (често с повръщане), разстройства на изпражненията, тежка слабост и висока умора, главоболие, появата на „мухи“ пред очите, намаленото броене на тромбоцитите и кръвта, появата на разстройства на алергичните реакции. Най-често появата на тези и други симптоми е свързана с приемането на големи дози лекарството, по-рядко с продължителна терапия.
"Спиронолактон" се отнася до антагонисти на минералкортикоиди. Той има диуретичен ефект, насърчавайки екскрецията на натрий, хлор и вода, но запазвайки калий, необходим за нормалното функциониране на сърцето, тъй като неговата проводима функция се основава главно на този елемент. Помага за облекчаване на отока. Използва се като помощно средство при застойна сърдечна недостатъчност.
Лекарството се прилага в зависимост от фазата на заболяването. При остро обостряне лекарството може да се прилага като инжекции и в таблетки в доза 50-100 mg на ден. Когато състоянието се стабилизира, се предписва поддържаща доза 25-50 mg за дълго време. Ако балансът на калий и натрий е нарушен в посока на намаляване на първия, дозата може да се увеличи, докато се установи нормалната концентрация на микроелементи.
В педиатрата изчисляването на ефективната доза се основава на съотношението 1-3 mg спиронолактон за всеки килограм телесно тегло на пациента.
Както виждаме и тук, изборът на препоръчителната доза е индивидуализиран, както и в предписанието на много други лекарства, използвани в кардиологията.
Противопоказанията за използването на диуретици могат да бъдат: излишък от калий или ниско ниво на натрий в организма, патология, свързана с липсата на уриниране (анурия), тежко бъбречно заболяване с нарушена функция на бъбреците. Лекарството не се предписва на бременни жени и медицински сестри, както и на тези, които имат непоносимост към компонентите на лекарството.
Внимание при употребата на лекарството трябва да се наблюдава при пациенти с AV сърдечен блок (възможна обостряне), излишен калций (хиперкалцемия), метаболитна ацидоза, диабетна централа, менструални нарушения, чернодробно заболяване.
Приемането на лекарството може да причини главоболие, сънливост, разстройства на баланса и координация на движенията (атаксия), разширяването на млечните жлези при мъжете (гинекомастия) и нарушена потентност, промени в моделите на менструация, грубия на гласа и прекомерните загуби на косата при жените (Хирсутизъм), епигастрални болки и прекомерни разстройства на GI, тонарични колони, е епигастрални болки и прекомерни разстройства на GI, тонарични колони, е епигастрални болки и прекомерни разстройства на GI, тонарични колонии, е епигастрални болки и прекомерни разстройства на GI, тонарични колонии, е епигастрални болки и прекомерни разстройства на Gi, тонсилни колонии, е епигастрални болки. Възможни са кожни и алергични реакции.
Обикновено се наблюдават неблагоприятни симптоми, когато е надвишена необходимата доза. Подуването може да възникне в случай на недостатъчна доза.
"Magnicor" - Лекарство, което предотвратява образуването на кръвни съсиреци въз основа на ацетилсалицилова киселина и магнезиев хидроксид. Едно от ефективните средства за антитромботична терапия, предписана за сърдечна недостатъчност. Той има аналгетик, противовъзпалителен, антиаг Съобщаващ ефект, влияе на дихателната функция. Магнезиевият хидроксид намалява отрицателния ефект на ацетилсалициловата киселина върху лигавицата на GI тракта.
При ендомиокардна фиброеластоза лекарството е предписано за профилактични цели, така че минималната ефективна доза е 75 mg, което съответства на 1 таблетка. При сърдечната исхемия поради тромбозата и последващото стесняване на коронарния лумен, първоначалната доза е 2 таблетки, а поддържащата доза съответства на профилактичната доза.
Превишаването на препоръчителните дози значително увеличава риска от кървене, който е трудно да се спре.
Дозировките са показани за възрастни пациенти поради факта, че лекарството съдържа ацетилсалицилова киселина, прилагането на която под 15-годишна възраст може да има тежки последици.
Лекарството не се прилага на пациенти с педиатрична и млада юношеска възраст, в случай на непоносимост към ацетилсалицилова киселина и други компоненти на лекарството „аспирин“ астма (в анамнеза), остър курс на ерозивен гастрит, пептична язва, хеморагична диатеза, тежка чернодробна и бъбречна болест, в случай на деколтета, тежка чернодробна и бъбречна болест, в случай на болест на черния дроб и бъбреците.
При бременност „Magnicor“ се предписва само ако е абсолютно необходимо и само в триместъра 1-2, като се вземат предвид възможния отрицателен ефект върху плода и хода на бременността. В 3-ти триместър на бременността такова лечение е нежелателно, тъй като допринася за намаляване на контрактилността на матката (продължителен труд) и може да причини тежко кървене. Плодът може да страда от белодробна хипертония и дисфункция на бъбреците.
Страничните ефекти на лекарството включват симптоми от страната на GI тракта (диспепсия, епигастрална и коремна болка, известен риск от стомашно кървене с развитието на анемия с дефицит на желязо). Назално кървене, кървене на венците и органите на уринарната система са възможни на фона на прилагането на лекарства,
В случай на предозиране, замаяност, припадък, звънене в ушите са възможни. Алергичните реакции не са рядкост, особено на фона на свръхчувствителност към салицилати. Но анафилаксията и дихателната недостатъчност са редки нежелани реакции.
Изборът на лекарства като част от сложната терапия и препоръчителните дози трябва да бъде строго индивидуализиран. Особено предпазливост трябва да се упражнява при лечението на бременни жени, кърмещи майки, деца и възрастни пациенти.
Народно лечение и хомеопатия
Сърдечната фиброеластоза е сериозно и тежко заболяване с характерен прогресивен курс и практически няма шанс за възстановяване. Ясно е, че ефективното лечение на такова заболяване с народни лекарства е невъзможно. Рецептите за народна медицина, които се свеждат главно до лечението на билки, могат да се използват само като спомагателни средства и само с разрешението на лекаря, за да не усложнят вече лошата прогноза.
Що се отнася до хомеопатичните лекарства, тяхната употреба не е забранена и може да бъде част от сложното лечение на сърдечна недостатъчност. В този случай обаче не става въпрос за лечение, колкото за предотвратяването на прогресирането на CHF.
Лекарствата трябва да бъдат предписани от опитен хомеопат, а въпросите за възможността за тяхното включване в сложната терапия са в компетентността на лекуващия лекар.
Какви хомеопатични средства помагат да се забави прогресирането на сърдечната недостатъчност при фиброеластоза? При остра сърдечна недостатъчност хомеопатите се обръщат към следните лекарства: албум Arsenicum, Antimonium tartaricum, Carbo Vegetabilis, Acidum Oxalicum. Въпреки сходството на показанията при избора на ефективни лекарствени лекари разчитат на външните прояви на исхемия под формата на цианоза (нейната степен и разпространение) и естеството на синдрома на болката.
В CCN, поддържащата терапия може да включва: лахезис и Nayu, Lycopus (в началните етапи на сърдечното уголемяване), Laurocerazus (за диспнея в покой), Latrodectus mactans (за патологии на клапаните), препарати за глог (особено полезни при ендомиокардиални лезии).
В случай на сърцебиене може да се предпише симптоматично лечение: Spigelia, Glonoinum (за тахикардия), Aurum metallicum (за хипертония).
Гринделия, Спонгия и Лахеги могат да се използват за намаляване на тежестта на задух. За контрол на сърдечната болка може да се предпише: Кактус, церей, наджа, купър, за облекчаване на безпокойството на този фон - Aconitum. В развитието на сърдечната астма са показани: Digitalis, Laurocerazus, Lycopus.
Предотвратяване
Предотвратяването на придобита фиброеластоза на сърцето и белите дробове се състои в превенцията и навременното лечение на инфекциозни и възпалителни заболявания, особено що се отнася до влиянието на жизненоважните органи. Ефективното лечение на основното заболяване помага за предотвратяване на опасни последици, което е точно това, което е фиброеластозата. Това е отлична причина да се грижите добре за вашето здраве и здравето на следващите поколения, така наречената работа за здравословно бъдеще и дълголетие.
Прогноза
Промените в съединителната тъкан в сърдечната и белодробната фиброеластоза се считат за необратими. Въпреки че някои лекарства с дългосрочна терапия могат леко да намалят дебелината на ендокарда, те не гарантират лечение. Въпреки че състоянието не винаги е фатално, прогнозата все още е сравнително неблагоприятна. Четиригодишният процент на преживяемост е 77%. [14]
Най-лошата прогноза, както вече споменахме, е в вродена сърдечна фиброеластоза, където проявите на сърдечна недостатъчност вече се виждат през първите седмици и месеци от живота на детето. Само трансплантацията на сърце може да спаси бебето, което само по себе си е рискова операция в такъв ранен период и това трябва да се направи преди 2-годишна възраст. Такива деца обикновено не живеят повече.
Други операции могат да избегнат само ранна смърт на детето (и не винаги), но не могат напълно да излекуват детето от сърдечна недостатъчност. Смъртта настъпва при декомпенсация и дихателна недостатъчност.
Прогнозата на белодробната фиброеластоза зависи от хода на заболяването. При светкавичното развитие на симптомите шансовете са изключително ниски. Ако болестта прогресира постепенно, пациентът може да живее около 10-20 години, до появата на дихателна недостатъчност поради промени в алвеолите на белите дробове.
Много неразрешими патологии могат да бъдат избегнати, като се следват превантивни мерки. В случай на сърдечна фиброеластоза, предимно предотвратяването на онези фактори може да повлияе на развитието на сърцето и кръвоносната система на плода (с изключение на наследственото предразположение и мутации, пред които лекарите са безсилни). Ако те не могат да бъдат избегнати, ранната диагностика помага за откриване на патология на етап, когато е възможно да се прекрати бременността, която в тази ситуация се счита за хуманна.

