Медицински експерт на статията
Нови публикации
Сиаладенит: причини, симптоми, лечение
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
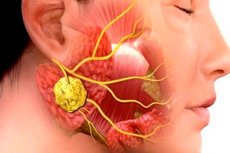
Възпалителните патологии в хирургичната стоматология са много често срещани. Дори използването на антибиотична терапия не намалява честотата на възпаленията на лицево-челюстната област и техните усложнения. Тази ситуация се дължи на късни посещения при лекар, често самолечение на пациенти и др. Едно от типичните инфекциозно-възпалителни заболявания от този вид е сиаладенитът, или сиалоаденитът - възпаление на слюнчените жлези, често провокирано от вируси или бактерии. Патологията е съпроводена с редица характерни клинични признаци, а диагнозата се установява въз основа на резултатите от бактериологични и цитологични изследвания, както и инструментална диагностика.
Епидемиология
Точното разпространение на субмандибуларния сиаладенит не е ясно. Субмандибуларният сиаладенит представлява около 10% от всички случаи на сиаладенит. Той представлява 0,001 до 0,002% от всички хоспитализации. Няма разлики по възраст или пол.[ 1 ]
Бактериалният и вирусният сиаладенит засяга главно възрастни и сенилни хора.
Епидемичният паротит засяга предимно деца, по-рядко възрастни (жените - по-често). Днес епидемичният паротит се среща като спорадично заболяване, което се дължи на ранната ваксинация на децата.
Често се регистрира гнойна форма на сиаладенит, което се дължи на късното търсене на медицинска помощ от пациентите.
Причини сиаладенит
Развитието на сиаладенит се причинява от вирусни или микробни лезии на слюнчените жлези. Микробният възпалителен процес може да бъде провокиран от бактерии, присъстващи в устната кухина, или освободени от различни инфекциозни огнища в организма. Източници на инфекция често са съседни флегмони, остри респираторни заболявания (тонзилит, пневмония, бронхит), лицево-челюстни и зъбни патологии.
Заболяването може да се появи в резултат на наранявания и операции в лицево-челюстната област, попадане на чужди тела в слюнчения канал (рибни кости, хранителни частици, косми и др.) и образуване на камъни в канала.
Вирусният сиаладенит най-често се причинява от цитомегаловируси, грипни вируси, аденовируси, парамиксовируси, вируси на Коксаки, вируси на херпес симплекс и др. Срещат се и гъбичен сиаладенит, сифилитичен и туберкулозен.
Разпространението на инфекцията може да се случи през отвора на канала, чрез кръв или лимфна течност.
Рискови фактори
Рисковите фактори за развитие на сиаладенит включват:
- отслабена имунна система, скорошни заболявания;
- запушване на слюнчените канали;
- нарушения на слюнченето, причинени от инфекциозни и възпалителни патологии;
- хирургични операции;
- туберкулоза; [ 2 ]
- сифилис;
- лицево-челюстни травми.
Рисковата група включва възрастните хора, хората, страдащи от хранителни разстройства, патологична сухота в устата, както и тези, подложени на лъчетерапия или редовно използващи антибиотична терапия без добри показания, следоперативни състояния, [ 3 ] интубация и употреба на антихолинергици. [ 4 ]
Допълнителни (косвени) предразполагащи фактори могат да включват:
- лоша устна хигиена;
- нездравословен начин на живот, наличие на редица лоши навици;
- игнориране на посещения при лекари, самолечение.
Патогенеза
Слюнчените жлези се разделят на сдвоени големи и несдвоени малки. Големите жлези включват паротидната, субмандибуларната и сублингвалната. Малките жлези включват лабиалните, букалните, лингвалните, палатинните и жлезите на дъното на устната кухина. Всяка от тези жлези има паренхим, интерстициум и канална система.
Причинителят на епидемичния паротит, един от вариантите на острия сиаладенит, е филтрируем вирус. Човек се заразява чрез директно предаване от болен, пътят на предаване е въздушно-капков (но не е изключена инфекция чрез предмети, използвани от болния).
Бактериалният сиаладенит може да се развие при всякакви тежки патологии. Инфекцията се разпространява по стоматогенен път, както и чрез кръвта и лимфната течност. Микрофлората обикновено е от смесен тип: стрептококова, пневмококова, стафилококова и др., която навлиза през отделителния жлезист канал.
При пациенти с лимфогенна дивергенция на инфекцията, лимфоидната мрежа на паротидната жлеза често е засегната: този процес е следствие от назофарингеално или мандибуларно възпаление, патологии на зъбите или езика.
Етиологията и патогенезата на хроничния сиаладенит са неясни и слабо проучени. Лекарите предполагат, че развитието на заболяването е свързано с общи патологии в организма - по-специално с хипертония, атеросклероза, деформираща спондилоза и заболявания на храносмилателния тракт.
Симптоми сиаладенит
Острият сиаладенит може да протича с различна интензивност. В леки случаи клиничната картина е слабо изразена, без повишаване на телесната температура и без болка в паротидните жлези, които само леко се подуват. В умерени случаи се наблюдават общо неразположение, болка в главата и мускулите, втрисане, сухота в лигавиците на устата, болка и подуване на паротидната жлеза. Слюноотделянето е леко намалено. Симптомите продължават около 4 дни, след което настъпва постепенно облекчение. В тежки случаи на остър сиаладенит паротидната жлеза се уголемява значително, в процеса могат да бъдат въвлечени подчелюстните и подезичните жлези. Слюноотделянето се увеличава, температурата достига високи стойности (до 40°C) и могат да се развият гнойно-некротични усложнения. При благоприятни обстоятелства температурата започва да намалява след около седмица, а признаците на възпалителна реакция постепенно отшумяват. Въпреки това, рискът от образуване на абсцес остава, както и рискът от развитие на менингит, енцефалит, парализа на черепните и гръбначномозъчните нерви и др.
Вирусният сиаладенит на паротидните жлези се проявява като болка при отваряне на устата и при опит за завъртане на главата настрани. Отбелязва се подуване на букалната, мандибуларната, субмандибуларната зона и горната част на шията. Палпацията разкрива болезнено уплътнение с гладка повърхност, което не се простира извън границите на паротидната жлеза. Разпространението на патологията в околните тъкани става с развитието на гноен процес.
Когато е засегната подчелюстната жлеза, пациентите се оплакват от болка при преглъщане. Отокът се разпространява до подчелюстната и подезичната област, брадичката и горната част на врата. При засягане на подчелюстните жлези се появява болка при движение на езика, а подчелюстните гънки се увеличават. Засягането на малките слюнчени жлези се наблюдава при множество патологии.
Първите признаци на хроничен сиаладенит могат да останат незабелязани и да се открият случайно. Пациентите забелязват дискомфорт в паротидната жлеза (или две жлези), по-рядко - болка в тила. Визуално се определя мек оток в засегнатата област, без изразена болка. Няма промени в кожата, устната кухина се отваря безболезнено, лигавиците са без патологии, слюноотделянето не е нарушено (може да намалее при рецидив). В напреднал стадий на хроничен сиаладенит пациентите изпитват обща слабост, умора, загуба на слуха и понякога сухота на лигавиците на устната кухина. Отокът в областта на засегнатите жлези е постоянен, без болка.
Интерстициалният сиаладенит се характеризира със сезонни обостряния (в студения сезон), по време на които се образуват болезнени уплътнения и се повишава телесната температура.
Сиаладенит при деца
Сиаладенитът може да се развие в детска възраст, дори при новородени бебета. Етиологията на заболяването при кърмачета обаче все още не е установена. Известно е, че възпалението на млечната жлеза при майката допринася за развитието на заболяването. Сиаладенитът при новородени се диференцира от остеомиелит на кондиларния израстък на долната челюст, което показва развитие на септикопиемия.
Като цяло, основните причини за сиаладенит при децата се считат за епидемичен паротит и цитомегаловирус. Освен това е важно да се знае за възможното развитие на фалшив паротит на Херценберг, който не се отнася до сиаладенит и представлява възпаление на лимфните възли, локализирани близо до паротидната слюнчена жлеза. Клиничната картина на заболяванията е много сходна.
Туберкулозната и сифилитичната етиология на заболяването не е типична за децата. Клиничната картина се характеризира с по-сериозна интоксикация, отколкото при възрастните, както и с по-висок процент на развитие на гнойно или гнойно-некротично тъканно разтопяване.
Етапи
Сиаладенитът се развива през три съответстващи етапа: начален, клинично изразен и късен.
Началният етап не е съпроводен с изразени клинични симптоми. Въпреки това, отокът се увеличава, наблюдава се лимфна конгестия в засегнатата област, съединителната тъкан се разхлабва и кръвоносните съдове се разширяват. Терминалните жлезисти сегменти се запазват, но в тях се натрупват муцин и мукополизахариди, маркери на възпалението. Интерлобарните канали се разширяват, колагеновите влакна се уплътняват.
Вторият етап се характеризира със следната картина:
- настъпва атрофия на крайните жлезисти сегменти;
- инфилтратите се образуват на базата на плазмени структури, лимфоцити и хистиоцити в основата на съединителната тъкан;
- устата е обградена от фиброзна тъкан;
- Вътре в каналите има натрупване на десквамиран епител и лимфоцити.
Третият етап е съпроводен с почти пълна атрофия на жлезистия паренхим, заместването му от съединителна тъкан, пролиферация на кръвоснабдителната мрежа, разширяване на интралобарните канали (или стесняване, причинено от компресия от съединителна тъкан и влакнести структури).
Форми
Класификацията на заболяването е доста обширна. Така, според протичането на възпалителната реакция, се разграничават остър и хроничен сиаладенит.
Острият сиаладенит на паротидната жлеза протича като епидемичен паротит или добре познатият „паротит“. Като цяло, най-често се засягат паротидните жлези, по-рядко - подчелюстните и подезичните слюнчени жлези. Острият процес е по-лесен за лечение от хроничния.
В зависимост от състоянието на паренхима се разграничават следните видове хронични заболявания:
- хроничен паренхиматозен сиаладенит - придружен от увреждане само на жлезистата строма (както при пациенти с паротит);
- хроничен интерстициален сиаладенит – освен стромата, е съпроводен с увреждане на жлезистия паренхим (както при пациенти с цитомегаловирусен сиаладенит).
- Хроничният склерозиращ сиаладенит (тумор на Кютнер) е IgG4-асоциирано склерозиращо заболяване и има отличителни хистопатологични характеристики като плътен лимфоплазмоцитен инфилтрат, склероза и облитериращ флебит.[ 5 ]
Интерстициалният сиаладенит се нарича още хроничен продуктивен сиаладенит, хроничен склерозиращ паротит, възпалителен тумор на Кътнер, хроничен атрофичен сиаладенит, фибропродуктивен сиаладенит, симптоматична сиалопатия, хормонална сиалоза. Етиологията на заболяването е слабо проучена.
Грипният сиаладенит се развива по време на грипни епидемии, които се наблюдават предимно през зимата. Пациентите показват признаци на остър сиаладенит на една или повече слюнчени жлези. Най-често е засегната паротидната жлеза, възпалението се увеличава бързо и се разпространява към сдвоената жлеза.
В зависимост от местоположението на лезията се прави разлика между:
- паротитен сиаладенит на паротидните жлези;
- субмаксилит - лезия на подчелюстната жлеза;
- сублингвален сиаладенит на сублингвалната жлеза.
Според възпалителните характеристики, сиаладенитът на слюнчените жлези може да бъде:
- серозен;
- хеморагичен;
- гноен;
- съединителна тъкан;
- грануломатозен;
- фибропластичен;
- разрушителен;
- недеформиран;
- циротичен.
В зависимост от етиологията се разграничават следните:
- травматичен възпалителен процес;
- токсичен;
- автоимунно;
- алергичен;
- обструктивен (с блокиране или белези).
Калкулозният сиаладенит е вид обструктивна патология, причинена от запушване на канала от камък в слюнчените жлези.
Ако възпалителното заболяване прогресира, се развива гнойно-некротичен или гангренозен сиаладенит. В този случай се наблюдава картина на тежък флегмон с изразен оток, инфилтрация, хиперемия, флуктуация и др.
Дукталният сиаладенит (или сиалодохит) е следствие от вродени дефекти на слюнчените жлези (стриктури и ектазии) в комбинация със слаб имунитет и хипосаливация, застой на слюнка вътре в каналите.
Усложнения и последствия
Острият сиаладенит може да бъде усложнен от увреждане на окомоторния, зрителния, абдуценния, лицевия, вестибулокохлеарния нерв, както и от мастит, панкреатит, нефрит. Орхитът често се развива при момчета и мъже.
Ако остър сиаладенит възникне на фона на общи патологии, той може да бъде усложнен от отклонението на патологичния процес в перифарингеалното пространство, в тъканите около каротидната артерия и вътрешната югуларна вена. При някои пациенти гнойно съдържимо прониква във външния слухов канал. Рядко се наблюдава увреждане на стените на големи съдове, което води до кървене. Възможни са също венозна тромбоза и запушване на синусите на менингите.
Късно усложнение на напреднал гноен сиаладенит е образуването на фистули и паротидна хиперхидроза.
Ако бактериалният сиаладенит не се лекува, може да се развие масивен оток на тъканите на врата, което може да доведе до респираторна обструкция, сепсис, черепен остеомиелит и тригеминален неврит.
Диагностика сиаладенит
Общите клинични диагностични методи включват разпит на пациента, преглед и палпиране. Освен това се предписват лабораторни изследвания на кръв и урина. Ако говорим за дете, тогава е необходимо да се провери с родителите дали е прекарало паротит преди това, дали е имало контакт с болни хора.
При съмнение за хроничен сиаладенит се уточнява годишната честота на рецидивите, размерът на жлезата в различни периоди на възпалителния процес. Обръща се внимание на състоянието на кожата над засегнатата област, обема и естеството на слюнчената течност, състоянието на отделителните слюнчени канали.
Следното е задължително:
- оценка на секреторната функция;
- цитология, микробиология, имунология на слюнчените секрети;
- контрастна сиалография;
- компютърна томография;
- радиосиалография;
- ултразвук;
- пункционна биопсия.
Много педиатрични пациенти са показани за електроенцефалография, която е необходима за оценка на нарушенията на мозъчната биоактивност.
Задължителната инструментална диагностика включва сиалометрия, която включва използването на полиетиленов катетър, който след предварително бужиране се вкарва в слюнчения канал. Манипулацията се извършва на гладно, а самата процедура продължава около 20 минути. Тя предоставя информация за обема на слюнчената продукция и физичните характеристики на секрета. [ 6 ]
Контрастната сиалография се извършва на етап ремисия на заболяването, тъй като може да провокира рецидив. Радиоконтрастните разтвори се въвеждат в слюнчените жлези с помощта на спринцовка и полиетиленов катетър.
Специалната инструментална диагностика е представена от следните процедури:
- цитология на натривки от слюнчен секрет;
- Електрорентгенография с контраст;
- метод за сканиране на слюнчените жлези;
- пункция с биопсия и последваща хистология.
Ултразвукът най-често се извършва под формата на сиалосонография - изследване, което позволява да се разгледа пълната картина на жлезистата структура. Лекарят има възможността да открие склеротични тъканни нарушения, запушвания, туморни процеси, камъни, да определи техния брой и размер.
При бактериален сиаладенит, по време на ултразвуково изследване се откриват неспецифични промени. В ранен стадий на развитие се наблюдава повишаване на ехогенността и разширяване на канала, а наличието на анехогенни огнища показва евентуално образуване на абсцес. [ 7 ]
Магнитно-резонансната томография и компютърната томография ни позволяват да изключим наличието на камъни в каналите и да изясним дълбочината на патологичния процес.
Лабораторните изследвания включват общ кръвен и уринен тест, както и слюнчена течност. Кръвта може да покаже високо ниво на левкоцити, което е един от признаците на възпалителен процес. При биохимичен кръвен тест са важни нивата на захарта, а при тест на урината - солевият състав. В слюнчения секрет често могат да се открият левкоцити, гной и бактериална флора. Необходимо е също така да се изследват физикохимичните характеристики на секрета.
Диференциална диагноза
Преди всичко е важно да се определи първопричината за патологичното състояние, да се установи дали заболяването е от атерогенен, инфекциозен, неопластичнен, автоимунен, метаболитен характер. Трябва да се изключи ревматологична и автоимунна патология.
Интерстициалният сиаладенит се диференцира от хроничен паренхиматозен сиаладенит, сиалодохит, туморни процеси, епидемичен паротит. За диагностика се използва оценка на типичните симптоми, цитологична и сиалографска картина в съответствие със заболяванията.
Като цяло, сиаладенитът трябва да се разграничава от слюнченокаменна болест, кисти на слюнчените жлези и туморни процеси. Диагнозата се основава на клинични симптоми, данни от сиалометрия, цитологично изследване на слюнчени секрети, рентгенография и сиалография, пункционна и ексцизионна биопсия.
Важно е пациентите да разберат, че сиаладенит или сиалоаденит са две еквивалентни понятия, които са напълно взаимозаменяеми.
В някои случаи клиничните характеристики на заболяването и лабораторните параметри може да изискват по-широко диагностично търсене: в такава ситуация се препоръчва биопсия на слюнчените жлези, за да се установи точна диагноза.
Към кого да се свържете?
Лечение сиаладенит
На пациент с остър сиаладенит се предписва лечение, насочено към потискане на възпалителната реакция и нормализиране на слюноотделянето. Предписва се почивка на легло за целия период на треска. При показания се прилагат затоплящи компреси и мехлеми върху зоните на уплътняване, както и се извършват физиотерапевтични процедури (светлотерапия, топлотерапия - лампа Sollux, UHF, UV облъчване). Осигурява се висококачествена грижа за устната кухина, като се използват изплаквания и иригации.
При вирусен сиаладенит, промиването с интерферон 5 пъти дневно (в случай на ранна практика - на 1-2-ия ден) има добър ефект. Ако слюнчената функция намалее, интрадуктално се прилагат 0,5 ml антибиотични разтвори от 50 000-100 000 ED пеницилин и стрептомицин с 1 ml 0,5% новокаин. Освен това се извършва блокада с новокаин и пеницилин или стрептомицин. Ако гнойното възпаление прогресира и се открият огнища на разтопяване на тъканите, се предписва операция.
Пилокарпин за сиаладенит се приема перорално, до четири пъти дневно, по 6 капки от 1% разтвор. Такова лечение е подходящо при серозно възпаление. Добър ефект се наблюдава при прилагане на компреси с диметилсулфоксид, димексид, което осигурява обезболяващ, противовъзпалителен, противоотечен и бактерициден ефект. Компресът се поставя върху зоната на възпаление за около половин час на ден. Курсът на лечение се състои от десет процедури или до настъпване на облекчение.
В случай на гангренозен сиаладенит и тежко протичане на заболяването се предписва хирургично лечение, което се състои в отваряне на жлезистата капсула: интервенцията върху паротидната жлеза се извършва по техниката на Ковтунович.
При хроничен сиаладенит лечението е насочено предимно към повишаване на имунитета, оптимизиране на функцията на слюнката, предотвратяване на рецидив, подобряване на тъканния трофизъм, елиминиране на застойните явления и инхибиране на склеротичните и дегенеративните процеси.
Следните лекарства са включени в комплексната терапия:
- натриев нуклеинат 0,2 g три пъти дневно в продължение на две седмици (при хроничен сиаладенит такива курсове трябва да се провеждат до три пъти годишно);
- калиев йодид 10%, 1 супена лъжица три пъти дневно в продължение на 8-12 седмици (трябва да се вземе предвид чувствителността на организма на пациента към йод).
По време на лечение с натриев нуклеинат могат да се появят незначителни странични ефекти под формата на епигастрична болка и диспепсия. Такива явления изчезват напълно след приключване на приема на лекарството.
Калиевият йодид е противопоказан при свръхчувствителност към йод, бременност, пиодермия.
Новокаинова блокада се извършва веднъж на всеки 3 дни, в курс от 10 блокади. Прилагат се интрамускулни инжекции с Пирогенал (курс от 25 инжекции, веднъж на всеки три дни), подкожни инжекции с 0,5% галантамин (курс от 30 инжекции по 1 ml).
На пациенти със стеноза на канала се предписват протеолитични ензимни препарати (химотрипсин, трипсин), както и инжектиране на рибонуклеаза в доза 10 mg интрамускулно в комбинация с електрофореза на дезоксирибонуклеаза (до 10 процедури за 20 минути).
Галванизацията при хроничен сиаладенит е показана под формата на ежедневни процедури в продължение на 4 седмици, в комбинация с лъчетерапия.
Хирургичното лечение се практикува рядко, само при липса на ефект от лекарствената терапия, както и при редовни рецидиви на възпалителното заболяване (повече от десет пъти годишно), съпроводени с гноен процес, изразени функционални нарушения, стриктури и атрезия. По показания се използва методът на flow bougienage, тотална пластична хирургия на устата, жлезиста резекция със запазване на клоните на лицевия нерв, блокиране на паротидния канал.
Антибиотици
Антибиотичната терапия е подходяща при бактериален сиаладенит и зависи от тежестта на инфекциозния процес. [ 8 ]
Лекарствата по избор често са защитени пеницилинови антибиотици и цефалоспорини, които инхибират активността на β-лактамазите:
Амоксиклав |
Лекарството амоксицилин и клавуланова киселина се предписва на възрастни перорално в дневна доза от 1500 mg (разделена на два приема). Страничните ефекти под формата на гадене или диария са леки и преминават бързо. За да се предотвратят тези реакции, се препоръчва лекарството да се приема с храна. |
Сулбактомакс |
Препарат от сулбактам и цефтриаксон за интрамускулни инжекции. Дневната доза е 1-2 g, прилагана на всеки 24 часа. Продължителността на терапията се определя от лекаря. Възможните странични ефекти са по-характерни за продължителна употреба. Това включва кандидоза, микоза, вторични гъбични инфекции, ентероколит и диспепсия. |
Пиперацилин-Тазобактам |
Комбинирано антибактериално лекарство, което се прилага на пациенти като интравенозни инфузии на всеки 8 часа по 4,5 g. Дневната доза може да бъде променена от лекаря в зависимост от тежестта на инфекцията. Възможни нежелани реакции: диария, гадене, повръщане, кожни обриви. |
Ако се открият грам-отрицателни микроорганизми, се предписват флуорохинолонови лекарства. В сложни случаи се използва комбинирана терапия - например, карбапенем, метронидазол и ванкомицин.
Физиотерапевтично лечение
В началния стадий на възпалителния процес с повишена телесна температура не се използва физиотерапия. На пациента се препоръчва да пие алкални минерални води (като Боржоми) на фона на лекарствено лечение. От около 3-4 дни е възможно да се използва UHF терапия в нетермична доза, електрофореза на противовъзпалителни лекарства.
Освен това, за лечение на остър сиаладенит, лекарят може да предпише:
- Ултравиолетовото облъчване на засегнатата област започва с две биодози, след което се увеличава с 1 биодоза, довеждайки до 6 биодози. Процедурите се извършват на всеки два дни.
- Флуктуацията на инфилтратната зона се извършва в сесии от 8-10 минути. Курсът на терапия включва 10 сесии.
- След елиминиране на признаците на остро възпаление, за да се ускори резорбцията на инфилтрата, се използва следното:
- Инфрачервено облъчване в 20-минутни сесии, в курс от 10-12 сесии.
- Ултразвукова терапия с интензитет 0,05-0,2 W/cm², продължителност до 5 минути, курс от 10 сеанса.
- Електрофореза с 3% калиев йодид, с продължителност 20 минути, в курс от 10-12 сесии.
За облекчаване на болката се препоръчва лазерна терапия с продължителност 2-3 минути, в курс от 8 до 10 сесии.
Масаж на слюнчените жлези при сиаладенит
Интраоралният (интрабукален) масаж подобрява кръвния и лимфния поток, стимулира биоактивните точки и подобрява функцията на слюнчените жлези. Процедурата се провежда на няколко етапа, включително общо загряване на меките тъкани, работа със слюнчените жлези и мускулите и въздействие върху изходните точки на черепномозъчните нерви.
Използват се масажни движения като поглаждане, точков натиск и миоекстензивно месене. Процедурата се извършва с чисти ръце; могат да се използват стерилни хирургически ръкавици.
Слюнчените жлези се масажират с нежни движения, започвайки от периферията към областта на отделителните канали.
След сеанса пациентът трябва да изплакне устата си с антисептичен разтвор.
Масажът се извършва не само за подобряване на трофиката в тъканите на жлезите, но и за оценка на количеството слюнка, нейния цвят, консистенция и вкусови характеристики.
Билколечение
Традиционните методи на лечение могат да се използват само в ранен стадий на развитие на сиаладенит или само за профилактика на това заболяване. За облекчаване на симптомите лекарите препоръчват пиене на много течности по време на лекарствената терапия, включително инфузии и отвари от билки, които имат противовъзпалителна активност.
- Чаят от мента стимулира отделянето на слюнка, облекчава болката, освежава и премахва неприятния вкус в устата.
- Запарката от лайка има противовъзпалителни и деконгестантни ефекти.
- Чаят от малинови листа ускорява заздравяването на рани и има противовъзпалителен ефект.
За ежедневни изплаквания на устата можете да използвате настойки от следните билкови смеси:
- листа от малина, цветове от безсмъртниче, полски хвощ;
- листа от мента, издънки от живовляк, цветове от бъз;
- цветове от лайка, евкалипт и листа от градински чай.
Изплакването с борова вода дава добър ефект. За да приготвите лекарството, сварете 0,5 литра вода, добавете 2 супени лъжици (с плъзгачка) борови иглички (смърч или бор), покрийте с капак, оставете да се охладят напълно, прецедете. Използвайте за изплакване 2-3 пъти на ден или след всяко хранене.
Не трябва да се самолекувате, ако заболяването се прояви със силна болка, образуване на камъни или нагнояване.
Хирургично лечение
В някои случаи само медикаментозното лечение няма да е достатъчно за елиминиране на сиаладенит. В такива ситуации може да се наложи хирургическа интервенция.
В случай на запушване на отделителния канал на слюнчените жлези е необходима хирургична интервенция. Под местна анестезия лекарят отстранява причината за запушването и извършва антисептично лечение. В следоперативния период се предписва антибактериална и симптоматична терапия, а при необходимост се извършва допълнително бужиране на отделителния канал с последващото му промиване.
Хроничният сиаладенит се характеризира с чести рецидиви, които с течение на времето могат да доведат до пълна или частична склероза на жлезистата тъкан и образуване на съединителнотъканни структури. Ако това се случи, засегнатата жлеза се отстранява.
В случай на сиаладенит е за предпочитане да се извършват ендоскопски минимално инвазивни процедури. Днес хирурзите разполагат със специални еластични ендоскопи, с които могат да проникнат в най-малките жлезисти каналчета. По време на ендоскопията лекарят може да изследва канала напълно, да вземе биоматериал за изследване, да го фрагментира и отстрани причината за запушването.
В случай на сиалолитиаза е необходимо отстраняване на камъка от слюнчените жлези чрез интервенционална сиалендоскопия или директно хирургично отстраняване. [ 9 ], [ 10 ]
За лечение на камъни в слюнчените жлези са предложени няколко вида минимално инвазивни лечения, включително интервенционална сиалендоскопия (iSGE), екстракорпорална ударно-вълнова литотрипсия (ESWL) [ 11 ] и комбинирани ендоскопски хирургични процедури. [ 12 ] Изборът на правилното лечение трябва да включва критерии като засегнатата жлеза, броя и размера на камъните, местоположението и връзката с канала. Най-малко увреждащият метод винаги е предпочитаният метод на лечение. [ 13 ]
Следоперативни усложнения като болка, белези и увреждане на нервите са често срещани. Пациентите, претърпели операция, са имали нарушения като ксеростомия (до 31%), промени във вкуса (16,3%), хематоми (до 14%), увреждане на лицевия нерв (8%) и увреждане на езиковия нерв (12%). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Предотвратяване
Превантивните мерки за предотвратяване на развитието на сиаладенит не са специфични. Същността на превенцията е пълноценно, висококачествено и балансирано хранене, здравословен и активен начин на живот и изкореняване на лошите навици. Спазването на такива прости, но важни правила намалява вероятността от много патологии.
Появата на сиаладенит може да бъде пряко свързана с други заболявания на устната кухина и УНГ органите. Нарушаването на съотношението на микрофлората в устата, навлизането на патогенни микроорганизми с кръвния или лимфния поток може да провокира развитието на възпалителен процес. Почти всяко хронично инфекциозно и възпалително огнище може да се счита за предразположение към появата на сиаладенит. Освен това, всякакви инфекциозни заболявания влияят негативно върху имунната защита на организма като цяло. Ето защо, за да се предотвратят много заболявания, е важно да се поддържа имунитетът по всякакъв възможен начин, своевременно да се лекуват всички заболявания (включително хроничните), да се изключи хипотермия и стрес, а през зимно-пролетния период да се приемат допълнителни мултивитаминни препарати, препоръчани от лекуващия лекар.
Други задължителни превантивни мерки:
- редовни хигиенни процедури, висококачествено почистване на устната кухина и зъбите;
- избягване на консумацията на груби храни, които могат да увредят устната лигавица;
- отказване от тютюнопушене;
- укрепване на имунната система;
- правилният избор на четка за зъби и продукти за грижа за устната кухина.
Ако възникнат някакви проблеми, като сухота в лигавицата на устата, подуване, болка в слюнчените жлези, трябва незабавно да посетите лекар. Навременната медицинска помощ ще помогне за предотвратяване на развитието на възпаление и предотвратяване на нежелани реакции.
Прогноза
Острият сиаладенит завършва с възстановяване при огромното мнозинство от пациентите. Описани са обаче и фатални случаи: това може да се случи, ако в жлезата се развие гнойно-некротичен процес, както и ако патологията се разпространи в нервната система.
Прогнозата за хронично заболяване е относително благоприятна. В тази ситуация се използва концепцията за „условно“ възстановяване: тя се прилага, ако периодът на ремисия на пациента продължи повече от три години.
Пациентите се наблюдават в продължение на няколко години, провежда се профилактика на обостряния, които обикновено се появяват 1-2 пъти годишно, по-често в студено време. В резултат на правилно предписана терапия може да настъпи дългосрочна ремисия. В някои случаи се наблюдава образуване на слюнен камък в жлезистия канал.
При условие, че имунната система е в нормално състояние, спазва се устна хигиена, лекуват се съпътстващи патологии и се елиминират съществуващите инфекциозни огнища, сиаладенитът напълно изчезва в рамките на 14 дни.

