Медицински експерт на статията
Нови публикации
Пункционна биопсия на черния дроб
Последно прегледани: 06.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Показания за чернодробна биопсия
Пункционната биопсия се използва главно при съмнение за хроничен хепатит или чернодробна цироза, а в някои случаи и за диференциална диагноза на заболявания, при които черният дроб е въвлечен в патологичния процес (липоидоза, мастна хепатоза, гликогеноза и др.), и в случаи на жълтеница и хепатомегалия с неясна етиология.
Показания за чернодробна биопсия са следните:
- идентифициране на патология, която е причинила промени във функционалните чернодробни тестове;
- необходимостта от изясняване на диагнозата и определяне на прогнозата за хроничен хепатит;
- потвърждаване на наличието и прогнозата на протичането на алкохолно чернодробно заболяване;
- диагностика на системни заболявания, при които черният дроб е въвлечен в патологичния процес;
- оценка на тежестта и естеството (вида) на лекарствено-индуцираното чернодробно увреждане;
- потвърждаване на мултиорганна инфилтративна туморна патология (лимфом, левкемия);
- скрининг на роднини на пациенти със системни заболявания;
- получаване на тъкан за култура;
- диагностика на болестта на Уилсън-Коновалов, хемохроматоза, автоимунен хепатит, хроничен вирусен хепатит и оценка на ефективността на терапията;
- елиминиране на реакцията на отхвърляне на трансплантат;
- изключване на реинфекция или органна исхемия след чернодробна трансплантация.
За да се избегнат тежки последици, причинени от паренхиматозно кървене, е препоръчително пункционна биопсия да се извърши в хирургично отделение. След пункционна биопсия на черния дроб е описана поява на билиарни перитонити, гнойни усложнения (абсцес, флегмон) и дори пневмоторакс. Описани са и развитие на плеврит, перихепатит, образуване на интрахепатални хематоми, хемобилия, образуване на артериовенозна фистула, случайна пункция на бъбрека или дебелото черво, както и инфекциозни усложнения, протичащи под формата на преходна бактериемия, рядко - сепсис. Като цяло усложненията по време на биопсия при деца са по-чести, отколкото при възрастни, достигайки 4,5%. Смъртността по време на пункционна биопсия варира от 0,009 до 0,17%.
Как се извършва чернодробна биопсия?
Съществуват перкутанна чернодробна пункция и целенасочени, лапароскопски или ултразвуково насочени чернодробни пункции. Лапароскопските или ултразвуково насочени чернодробни пункции са най-ефективни при фокални чернодробни лезии. В случай на дифузни промени в органната тъкан може да се използва „сляпа“ биопсия и въпреки че не може да се определи местоположението на чернодробната тъкан, се постига висок процент положителни резултати, а простотата на нейното изпълнение я прави достъпна за всяко хепатологично отделение.
В случаи на нарушения на коагулацията, масивен асцит, малък размер на черния дроб или липса на контакт с пациента, както и в случаи на фулминантна чернодробна недостатъчност, се използва трансюгуларна чернодробна биопсия с помощта на игла Trucut, поставена в катетър, вкаран през югуларната вена в чернодробната вена.
Сред системите с пункционни игли най-широко използвани са иглата Menghini и иглата Trucut (модификация на иглата Silverman). Използват се и редица други системи.
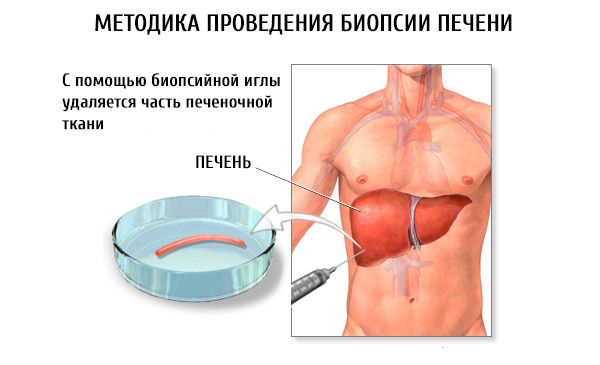
Пункционна биопсия на черния дроб се извършва, докато пациентът лежи по гръб. Кожата на мястото на пункцията (обикновено деветото и десетото междуребрено пространство отдясно между предната и средната аксиларна линия) се третира с антисептичен разтвор. След това се използва 2% разтвор на новокаин за локално обезболяване на кожата, подкожната мазнина и чернодробната капсула.
Пункцията се прави със стилет, като се вкарва на дълбочина 2-4 мм. След това през стилета се вкарва игла за пункция на Менгини (в педиатричната практика се използва скъсена игла), свързана със спринцовка от 10 грама, съдържаща 4-6 мл изотоничен разтвор на натриев хлорид. Иглата се придвижва до чернодробната капсула и се освобождават 2 мл изотоничен разтвор на натриев хлорид, за да се изтласкат парченца мастна тъкан от иглата. Иглата се вкарва в чернодробния паренхим и парченца органна тъкан се аспирират с помощта на буталото на спринцовката. След приключване на манипулацията се поставя стерилна лепенка и леден компрес върху мястото на пункцията. Пациентът остава в леглото за 24 часа.
Не е подходящо да се извършва чернодробна пункция при застойна жълтеница, пустуларни обриви по кожата (особено на мястото на предвидената пункция). Пункционна биопсия на черния дроб не трябва да се извършва на фона на остро респираторно заболяване, тонзилит или други остри инфекции.
Тъканна колона, получена по време на чернодробна биопсия, може да се използва за оценка на промените в целия орган, особено при дифузни процеси (вирусен хепатит, стеатоза, ретикулоза, цироза и др.). Биопсията обаче не винаги позволява диагностициране на фокални чернодробни лезии (гранулом, тумор, абсцес и др.). Липсата на портални трактове в биопсията и малкият размер на тъканната проба също могат да бъдат причина за неинформативността на биопсията.
Височина на тъканната колона от 1-4 см и тегло от 10-50 мг се считат за достатъчни. Тъканната проба обикновено се фиксира в 10% формалин в изотоничен разтвор на натриев хлорид. Препаратите се оцветяват с хематоксилин и еозин, провежда се PAS реакция за наличие на съединителна тъкан и др. Освен това, тъканни колони, получени от парафинови блокове, могат да бъдат подложени на ретроспективно изследване. За адекватна интерпретация на резултатите, тъканната проба трябва да е с дължина най-малко 2 см и да съдържа четири портални тракта.
Противопоказания за чернодробна биопсия
При адекватна техника на чернодробна биопсия и стриктно отчитане на всички противопоказания, броят на усложненията по време на тази манипулация е относително малък. Най-опасните от тях включват: кървене, развитие на плеврален шок, увреждане на съседни органи, инфекция на плевралната или коремната кухина. Трябва да се помни, че често след чернодробна биопсия пациентите изпитват болка на мястото на пункцията, в епигастралната област, дясното рамо и дясната надключична област. Като правило тези симптоми не са опасни и отшумяват сами след известно време.
Противопоказанията за чернодробна биопсия са следните.
Абсолютно:
- тежка коагулопатия - протромбиново време по-голямо от 3 s или протромбинов индекс 70% или по-малко;
- броят на тромбоцитите в периферната кръв е 60x10 9 /l или по-малко;
- увеличено време на кървене;
- предполагаема ехинококоза на черния дроб;
- предполагаем чернодробен хемангиом;
- отказът на пациента да се подложи на тази манипулация.
Роднина:
- изразен асцит;
- плеврит отдясно;
- холангит;
- жлъчна обструкция от всякаква етиология.


 [
[