Медицински експерт на статията
Нови публикации
Paronychia
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
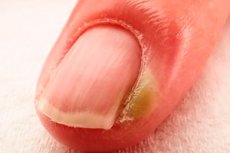
Епидемиология
Паронихията е едно от най-често срещаните заболявания на ноктите. Смята се, че засяга 2,5% до 20% от възрастните в даден момент от живота им. Тази разлика в данните се дължи на различните проучвания и групи от населението.
Разпространение
- Паронихията е по-често срещана при хора, които работят около вода, като миячи на съдове, бармани, зъболекари и медицински сестри, поради постоянното излагане на влага.
- Хроничната форма най-често е свързана с гъбична инфекция и е по-често срещана при хора с диабет или отслабена имунна система.
- Острата форма обикновено е бактериална и може да се появи при всеки, който е имал леко нараняване на кутикулата или нокътното легло.
Възраст и пол
- Съществуват известни противоречия относно това дали паронихията е по-често срещана при хора от определена възраст или пол, но състоянието може да се появи при хора от всяка възраст.
- Децата и тийнейджърите също са изложени на риск, особено ако имат навика да гризат ноктите или кожичките си.
Географски и сезонни различия
- Географските и сезонните различия могат да играят роля в епидемиологията на паронихията поради разликите в климата и социално-икономическите фактори, влияещи върху заетостта и начина на живот.
Точната статистика и епидемиологичните проучвания на паронихията варират и се променят с течение на времето, затова се препоръчва да се консултирате с най-новите клинични проучвания и прегледи за актуална информация.
Причини паронихия
Ето основните:
Бактериални инфекции:
- Стафилококите и стрептококите са най-често срещаните бактериални патогени.
- Микротравми или увреждане на кутикулата, например от гризане на нокти, маникюр или гризане, могат да доведат до бактериална инфекция.
Гъбични инфекции:
- Candida albicans е честа причина за хронична паронихия, особено при хора с чест контакт с вода.
- Продължителното излагане на ръцете на вода и влажна среда насърчава развитието на гъбични инфекции.
Вирусни инфекции:
- Вируси като херпес (особено по време на първична инфекция) също могат да причинят паронихия.
Други причини:
- Хронични медицински състояния като диабет или имунно-свързани заболявания могат да увеличат риска от развитие на паронихия.
- Алергичните реакции към храни, химикали или лекарства могат да се проявят като възпаление на кожата около нокътя.
- Прекомерната употреба на процедури за маникюр може да доведе до увреждане на защитната бариера на кожата и развитие на паронихия.
Ако се развие паронихия, е важно да се обърнете към лекар, за да се определи точната причина и да се предпише подходящо лечение.
Рискови фактори
Рисковите фактори за паронихия могат да включват следното:
- Чест контакт с вода: Работата, която включва често потапяне на ръцете във вода (напр. бармани, миячи на съдове, здравни работници), може да допринесе за мека кожа и уязвимост към инфекции.
- Травма на кожичките: Гризане на нокти, агресивен маникюр или други видове травми, които нарушават защитната бариера около нокътното легло.
- Професионални фактори: Работа с химикали, които могат да раздразнят кожата или да причинят алергични реакции.
- Гъбични инфекции: Например, инфекция с Candida, която е често срещана при хора, чиито ръце редовно са във вода.
- Бактериални инфекции: Рани или порязвания около ноктите могат да се превърнат в входни точки за бактерии.
- Имунокомпрометирани състояния: Хората с диабет, ХИВ/СПИН или други състояния, които отслабват имунната система, са изложени на по-висок риск от развитие на паронихия.
- Дългосрочна употреба на ръкавици: Особено ако ръкавиците са влажни отвътре, това може да създаде благоприятна среда за развитие на инфекция.
- Пушенето: Може да намали кръвообращението в тъканите, което прави кожата по-уязвима към инфекции.
- Лоша хигиена на ръцете: Неправилното почистване и грижа за ръцете и ноктите може да увеличи риска от инфекция.
- Екзема или други кожни заболявания: Хората с кожни заболявания като екзема може да са по-склонни да развият паронихия поради чести кожни наранявания и възпаления.
Ако са налице един или повече от тези рискови фактори, се препоръчва да се вземат предпазни мерки за предотвратяване на паронихия, включително носене на защитни ръкавици, избягване на продължителен контакт с вода и агресивни химикали и поддържане на добра хигиена на ръцете.
Патогенеза
Патогенезата на паронихията зависи от вида на патогена, причиняващ инфекцията, и може да се различава между бактериалните и гъбичните форми.
Бактериална паронихия:
- Входна точка на инфекцията: Първата стъпка е нарушаване на защитната бариерна функция на кожата около нокътя, което може да възникне поради механично увреждане (травма, гризане на нокти, агресивен маникюр) или химическо излагане (продължителен контакт с вода и детергенти).
- Колонизация и инвазия: След като кожната бариера бъде нарушена, опортюнистичните бактерии, често Staphylococcus aureus или Streptococcus pyogenes, могат да колонизират областта и да проникнат по-дълбоко в тъканта.
- Възпаление и образуване на гной: Бактериалното нахлуване води до активиране на имунната система и възпалителна реакция. Това може да бъде съпроводено с образуване на гной, подуване и зачервяване на тъканта около нокътя.
Гъбична паронихия (най-често причинена от Candida):
- Входна врата за инфекция: Подобно на бактериалната форма, гъбичната инфекция изисква нарушаване на кожната бариера.
- Растеж и размножаване на гъбички: Гъбичките Candida обикновено могат да присъстват по кожата, без да причиняват заболяване, но когато се създадат благоприятни условия (топлина, влажност, намален имунитет), те започват активно да се размножават.
- Възпалителна реакция: Тъканната реакция към гъбична инфекция също се проявява под формата на възпаление, подуване и зачервяване, но гнойното образувание може да не е толкова изразено, както при бактериална паронихия.
И в двата случая може да има и автоимунен компонент, при който хроничното възпаление води до свръхреакция на имунната система, което влошава симптомите и затруднява заздравяването.
Паронихията може да бъде и хронична, особено когато е причинена от гъбична инфекция, което води до дългосрочно възпаление, промени във външния вид на кожата и ноктите и изисква дългосрочно лечение.
Симптоми паронихия
Симптомите на паронихия могат да варират в зависимост от това дали инфекцията е остра или хронична и от вида на патогена (бактериална или гъбична инфекция). Ето основните симптоми:
Остра паронихия:
- Зачервяване и подуване на тъканта около нокътя.
- Болка в областта на ноктите, която може да бъде остра и пулсираща.
- Абсцес под кожата близо до нокътя, който може да излезе при натиск.
- Повишаване на локалната температура (топла тъкан около нокътя).
- Възможно е образуването на гноен калус (абсцес).
Хронична паронихия:
- Постоянно зачервяване и подуване около нокътя.
- Удебеляване на кожата около нокътя, омекване на кутикулата.
- Загуба на блясък, чупливи нокти.
- Промяна във формата на нокътя, поява на напречни жлебове или вдлъбнатини по нокътната плоча.
- Болка при продължителен контакт с вода или при извършване на работа, която изисква натиск върху пръстите.
- В някои случаи, отделяне на нокътната плочка от нокътното легло (онихолиза).
Гъбична паронихия:
- Постоянна влажност на кожата около ноктите.
- Отделяне на сивкав или жълтеникав ексудат.
- Появата на белезникави петна по нокътната плоча.
Важно е да се отбележи, че при появата на първите симптоми на паронихия се препоръчва консултация с лекар за навременна диагностика и започване на лечение, за да се предотврати развитието на усложнения.
Също така се отличават:
Гнойната паронихия е остро възпалително състояние, което засяга тъканите около нокътната плочка, често причинено от бактериална инфекция (като стафилококи или стрептококи). Може да започне след травма на нокътя или кутикулата, като например гризане на нокти, неправилен маникюр или друго нараняване.
Псориатичната паронихия е кожна лезия в областта на нокътните гънки, свързана с псориазис, която може да причини различни промени в областта, включително:
- Зачервяване и подуване на кожата около ноктите.
- Промени в структурата и цвета на нокътната плочка, като удебеляване, пожълтяване или поява на питириаза (малки вдлъбнатини по нокътя).
- Отделяне на нокътната плочка от нокътното легло (онихолиза).
- Появата на жълти или мазни петна под нокътя.
- Болезнени пукнатини по кожата и лющене, характерни за псориазис.
Паронихия при деца
Паронихията при децата е доста често срещано състояние, което може да възникне поради различни причини, включително бактериална инфекция, гъбична инфекция или нараняване. Децата, които често смучат пръстите си или гризат ноктите си, са изложени на повишен риск от развитие на паронихия.
Симптомите на паронихия при деца са подобни на тези, наблюдавани при възрастни, и включват зачервяване, подуване и чувствителност около нокътя, а понякога и гнойно отделяне.
Ето някои стъпки, които можете да предприемете за лечение и предотвратяване на паронихия при деца:
- Хигиена на ръцете: Уверете се, че ръцете на детето ви винаги са чисти, особено след игра навън или посещение на обществени места.
- Правилна грижа за ноктите: Избягвайте рязане на кожичките, тъй като това може да причини нараняване. Ноктите трябва да се подрязват спретнато, като се избягва прекалено късо подрязване.
- Избягвайте гризането на нокти и смученето на палеца: Ученето на детето ви да не гризе ноктите си или да не смуче палците си може да помогне за предотвратяване на възпаление.
- Антисептици: Използването на леки антисептици за лечение на порязвания и ожулвания близо до ноктите може да помогне за предотвратяване на инфекция.
- Локално приложение на лекарства: При първите признаци на възпаление могат да се използват локални антибиотици или противогъбични кремове, но само по лекарско предписание.
- Противовъзпалителни лекарства: В някои случаи Вашият лекар може да предпише локални противовъзпалителни лекарства за намаляване на болката и отока.
- Консултирайте се с лекар: Ако симптомите не се подобрят или се влошат, трябва да посетите лекар, който може да ви предпише подходяща антибиотична терапия или процедури за лечение на абсцеса.
- Хранене: Балансираната диета с достатъчно витамини и минерали помага за поддържането на здрава кожа и нокти.
Превенцията на паронихията включва поддържане на добра хигиена на ръцете и правилна грижа за ноктите. Ако симптомите на детето ви продължават или се влошават, потърсете медицинска помощ.
Паронихия при новородени
Паронихията при новородени е рядко срещана, но може да се появи, особено ако е имало травма на нокътната гънка или ако са нахлули бактерии или гъбички. Паронихията при кърмачета изисква специално внимание, тъй като имунната им система не е напълно развита и инфекциите могат да се разпространят по-бързо, отколкото при възрастните.
Лечението на паронихия при новородени може да включва следните мерки:
- Нежно измиване: Изплаквайте засегнатата област редовно с топла вода няколко пъти на ден. Това помага за намаляване на възпалението и насърчава оттичането на гной.
- Антисептични разтвори: Може да се препоръча употребата на леки антисептици, за да се предотврати по-нататъшна инфекция.
- Избягвайте херметически затворени ръкавици или чорапи: Не покривайте ръцете или краката на детето си, освен ако не е абсолютно необходимо, за да предотвратите създаването на влажна среда, благоприятстваща растежа на бактерии.
- Антибиотици: В някои случаи Вашият лекар може да предпише локални или системни антибиотици за лечение на бактериална инфекция.
- Свържете се с лекар: Свържете се незабавно с вашия педиатър или дерматолог, ако забележите признаци на паронихия при новороденото си бебе. Лекарят ще оцени състоянието и може да предпише подходящо лечение.
Важно е да се подчертае, че самолечението на новородени може да бъде опасно и всички медицински процедури трябва да се извършват под наблюдението или по предписание на квалифициран лекар.
Превенцията на паронихията при новородени включва и поддържане на ръцете и краката им чисти. Уверете се, че ноктите им са подрязани спретнато и не са твърде къси, за да се избегнат случайни одрасквания и други наранявания, които могат да се превърнат в входни точки за инфекции.
Етапи
Ако не се лекува, може да премине през няколко етапа:
- Начален стадий (акутна паронихия): В този стадий кожата около нокътя става червена, подута и болезнена на допир. Възможно е да има натрупване на гной под кожата.
- Напреднал стадий: Ако инфекцията не се лекува, тя може да доведе до натрупване на гной и образуване на абсцес. Болката се засилва и може да се повиши локалната температура.
- Хроничен стадий: Ако не се лекува дълго време, особено ако причината за паронихията е гъбична инфекция, процесът може да стане хроничен. Хроничната паронихия се характеризира с периодични обостряния, промени в цвета на кожата и дебелината на нокътните гънки, както и деформация на нокътя.
- Усложнения: Нелекуваната паронихия може да доведе до онихолиза (отделяне на нокътя от нокътното легло), трайни промени във формата на нокътя или дори загуба на нокътя. Съществува и риск от разпространение на инфекцията в по-дълбоките тъкани на ръката или крака и в кръвния поток, което може да доведе до по-сериозни състояния като целулит или сепсис.
Важно е паронихията да се лекува рано, за да се предотврати хроничното ѝ развитие и развитието на усложнения. Това обикновено включва антисептично промиване, антибиотици или противогъбични средства, а понякога и операция за дрениране на абсцеса.
Усложнения и последствия
Паронихията може да доведе до редица усложнения, особено ако не се лекува своевременно или адекватно. Ето някои от възможните усложнения:
- Абсцес: Събиране на гной под кожата, което може да изисква хирургично дрениране.
- Хронична паронихия: Ако заболяването продължи дълго време, то може да стане хронично, което води до постоянно възпаление и болка в кожата около ноктите.
- Разпространение на инфекцията: Бактериите или гъбичките могат да се разпространят отвъд първоначалното място на възпаление, причинявайки целулит, остеомиелит (костна инфекция) или дори да попаднат в кръвния поток, което води до сепсис.
- Увреждане на нокътната плочка: Ако възпалението продължи дълго време, това може да доведе до деформация или отделяне на нокътя.
- Лимфаденит: Възпаление на лимфните възли, което може да се развие при разпространение на инфекция.
- Лимфангит: Възпаление на лимфните съдове, което може да е резултат и от разпространението на инфекция.
- Синдром на венозна конгестия: При продължително възпаление кръвообращението в засегнатата област може да бъде нарушено.
- Дискомфорт и болка: Хроничните и повтарящи се случаи на паронихия могат да причинят дискомфорт, болка и проблеми при изпълнение на ежедневните задачи.
- Алергични реакции: В редки случаи, лекарственото лечение на паронихия може да причини алергични реакции.
- Разрушаване на тъканите: Инфекцията може да доведе до некроза (смърт) на околните меки тъкани.
За да се предотвратят тези усложнения, е важно да се консултирате с лекар при първите признаци на възпаление около ноктите за навременна диагноза и лечение. Лечението на паронихия обикновено включва антибактериални или противогъбични лекарства, а в някои случаи може да се наложат процедури за дрениране на гной или отстраняване на засегнатата тъкан.
Диагностика паронихия
Диагнозата на паронихията обикновено включва клиничен преглед и медицинска анамнеза. Ето основните стъпки, които лекарят може да предприеме, за да диагностицира това състояние:
- Медицинска история: Вашият лекар ще Ви попита за продължителността на симптомите Ви, дали сте имали подобни епизоди преди, за всички основни медицински състояния (като диабет), лекарствата, които приемате, и начина Ви на живот, включително работните Ви дейности и грижата за ноктите.
- Физически преглед: Лекарят ще прегледа засегнатите области на кожата около ноктите, като оцени степента на зачервяване, подуване, наличието на гной, промените във формата или цвета на нокътната плочка.
- Лабораторни изследвания: За да се определи вида на патогена (бактериален или гъбичен), може да се наложи вземане на проба от тъкан или секрет за бактериална култура или микологично изследване.
- Инструментални методи: В някои случаи, особено ако има съмнение за абсцес или други усложнения, може да се наложи ултразвуково изследване, по-рядко други методи за визуализация.
Въз основа на получените данни лекарят определя диагнозата и разработва план за лечение. Често диагнозата може да се постави само въз основа на клиничната картина, без допълнителни изследвания, ако симптомите са изразени и типични за паронихия.
В случаите, когато стандартното лечение не осигурява облекчение или ако има данни за системно разпространение на инфекцията, може да се наложи допълнителна диагностика, за да се идентифицират възможни усложнения или други състояния, имитиращи паронихия.
Диференциална диагноза
Диференциалната диагноза на паронихията включва разглеждане на други състояния, които могат да имитират нейните симптоми. Някои от тези състояния включват:
- Херпетичен вулгарис (херпетичен панкреас) – причинен от херпесен вирус, характеризиращ се с групи от везикули върху зачервена основа и често съпроводен с болка.
- Екземата е хронично възпаление на кожата, което може да причини зачервяване, лющене и сърбеж в областта на ноктите.
- Псориазис - може да засегне ноктите и околната кожа, причинявайки петнисти, лющещи се промени.
- Онихомикозата е гъбично заболяване на ноктите, което може да засегне и кутикулата и кожата около нокътя, но обикновено е съпроводено с промени в самата нокътна плочка.
- Онихолизата е отделяне на нокътя от нокътното легло, което може да бъде съпроводено с възпаление на околонокътните гънки.
- Фелиноза (подкожна панкреаса) е дълбоко гнойно възпаление, което може да доведе до възпаление и подуване около нокътя.
- Кандидозата, гъбична инфекция, причинена от дрождеподобни гъби от рода Candida, също може да причини лезии в областта на нокътните гънки.
- Рак на кожата – в редки случаи, кожните неоплазми могат да се маскират като възпалителни заболявания, включително паронихия.
- Синдромът на кръстосаните пръсти е рядко автоимунно заболяване, което може да причини възпаление и промени в кожата около ноктите.
- Заболявания на съединителната тъкан – като склеродермия или системен лупус еритематозус, които могат да причинят възпаление и промени около ноктите.
- Бактериален ендокардит – макар и изключително рядък, инфекциозният ендокардит може да се прояви със специфични промени в областта на ноктите (напр. петна на Янике).
Панарициумът и паронихията са две различни състояния, които засягат тъканта около ноктите. Ето основните разлики между тях:
Паронихия:
- Определение: Паронихията е възпаление на кожата около нокътя, най-често на кутикулата.
- Причини: Може да бъде причинено от бактериална или гъбична инфекция. Често се появява поради нараняване на кутикулата (например след рязане на ноктите) или в резултат на продължителен контакт с вода и различни химикали.
- Симптоми: Зачервяване, подуване, болезненост и понякога гнойно течение около нокътната гънка.
- Лечение: Лечението може да включва антисептици, топли вани, локални антибактериални и противогъбични средства, а в някои случаи и системни антибиотици или противогъбични средства.
Престъпник:
- Определение: Панарицият е остро гнойно възпаление на меките тъкани на пръст на ръката или крака, често засягащо дълбоки структури като сухожилия, кости и стави.
- Причини: Обикновено се причинява от бактериална инфекция, често стафилококова или стрептококова, която навлиза чрез микротравми.
- Симптоми: Силна болка, зачервяване, подуване, повишена локална температура, а при дълбоки форми - силен подуване, ограничено движение и общи симптоми на инфекция.
- Лечение: Това може да изисква хирургично разрязване и дрениране на гной, системни антибиотици и, ако е засегната кост или става, по-сериозна операция.
И така, основната разлика между панкреатит и паронихия е, че паронихията е повърхностно възпаление, докато панкреатитът е по-дълбока и често по-сериозна инфекция. И двете състояния изискват внимателно лечение и могат да причинят сериозни усложнения, ако не се лекуват правилно.
Онихията и паронихията са различни заболявания, въпреки че са свързани с нокътните фаланги на пръстите на ръцете и краката. Ето основните им разлики:
Онихия:
- Определение: Онихията е възпаление на самата нокътна плочка.
- Причини: Може да бъде причинено от инфекция (гъбична, бактериална, вирусна), травма или патология.
- Локализация: Заболяването засяга самата нокътна плочка и може да се разпространи в нокътното легло.
- Симптоми: Промени в нокътната плочка (омекотяване, обезцветяване, лющене, удебеляване), болка и понякога гнойно възпаление под нокътя.
Въпреки че онихията и паронихията могат да се появят едновременно, особено в случаи на напреднали инфекции, техните причини, локализация и симптоми са различни. И двете заболявания изискват навременно и адекватно лечение, за да се избегнат усложнения и да се поддържа здравето на ноктите и околните тъкани.
В процеса на диференциална диагноза е важно да се вземе предвид медицинската история на пациента, клиничният преглед и, ако е необходимо, резултатите от лабораторни и инструментални изследвания. Това помага да се изключи или потвърди наличието на гореспоменатите състояния и да се избере правилният курс на лечение.
Лечение паронихия
Лечението на паронихията зависи от стадия на заболяването, вида на патогена (бактериален или гъбичен) и наличието или отсъствието на усложнения. Ето общите принципи на лечение:
Консервативно лечение
- Антисептични промивки: Редовното промиване на засегнатата област с антисептични разтвори (като калиев перманганат или хлорхексидин) може да помогне за намаляване на инфекцията и да насърчи заздравяването.
- Местни антибактериални лекарства: Нанасяне на мехлеми или кремове с антибактериални компоненти върху засегнатите области.
- Локални противогъбични средства: Ако паронихията е причинена от гъбична инфекция, се използват локални противогъбични средства.
- Топли ванни вани: Понякога се препоръчват топли ванни вани за пръстите, за да се намали подуването и болката.
- Обездвижване: Ако болката е силна, може да се наложи временно обездвижване на засегнатия пръст.
- Грижа за ноктите: Правилна грижа за ноктите, избягване на рязане на кожичките и предотвратяване на наранявания.
- Промяна на навиците: Препоръки за промяна на начина на живот или работните навици, ако те допринасят за паронихия (напр. често потапяне на ръцете във вода).
Лечение с наркотици
- Системни антибиотици: Ако бактериалното възпаление е тежко или има признаци на широко разпространена инфекция, могат да се предпишат перорални антибиотици.
- Системни противогъбични средства: Ако се подозира дълбока гъбична инфекция, могат да се предпишат перорални противогъбични средства.
Димексидът е лекарство, което има противовъзпалителни, аналгетични и антисептични ефекти. В някои случаи може да се използва като локално средство за лечение на паронихия, тъй като е способен да проникне през кожата и да доставя лекарствени вещества директно до мястото на възпалението.
При паронихия димексидът може да се използва под формата на лосиони или компреси, често в разредена форма, за да се намали рискът от кожно дразнене. Важно е стриктно да се спазват инструкциите за разреждане и употреба на димексид, тъй като в чиста форма той може да причини изгаряния на кожата.
Употребата на димексид при паронихия може да има следните цели:
- Намалява възпалението и болката в областта около нокътя.
- Имайки способността да прониква в биологични мембрани, димексидът може да се използва за транспортиране на други лекарствени вещества (например антибиотици) директно в тъканите.
- Антисептичният ефект може да помогне за намаляване на броя на патогенните микроорганизми в областта на възпалението.
Преди употреба на димексид е важно да се консултирате с лекар, особено ако има съмнения относно диагнозата или метода на лечение. Лекарят ще може да прецени целесъобразността на употребата на димексид във всеки конкретен случай и да даде препоръки за безопасна употреба, като вземе предвид възможните противопоказания и странични ефекти.
"Банеоцин" е комбинирано лекарство, което съдържа два антибиотика: неомицин и бацитрацин. Тези компоненти имат широк спектър на действие срещу много грам-положителни и грам-отрицателни бактерии, което прави "Банеоцин" ефективен в борбата с бактериалните кожни инфекции, включително паронихия.
При паронихия, Банеоцин може да се използва под формата на мехлем или прах, като лекарството се прилага директно върху засегнатата област. Лекарството помага:
- Унищожете бактериите, които причиняват инфекция.
- Предотвратете развитието и разпространението на инфекцията.
- Намалете възпалението.
Трябва обаче да се помни, че употребата на който и да е антибиотик трябва да бъде оправдана, тъй като неправилната или прекомерна употреба на антибиотици може да доведе до развитие на резистентност у бактериите. "Банеоцин" не трябва да се използва при алергия към неомицин, бацитрацин или други компоненти на лекарството, както и при наличие на сериозни бъбречни заболявания поради риска от системна абсорбция на неомицин.
Преди да използвате Банеоцин за паронихия, трябва да се консултирате с лекар, който ще може да оцени клиничната ситуация и да определи дали това лекарство е подходящо за лечение в конкретен случай, както и да предпише правилната доза и продължителност на лечението.
Стеланин (или Стеланин-ИЕФ) е антимикробен агент, който понякога се използва за лечение на бактериални кожни инфекции, включително паронихия. Съдържа активната съставка диетилбензимидазолиев трийодид, която има широк спектър на антимикробна активност и насърчава заздравяването.
Употребата на Стеланин за паронихия може да помогне при следното:
- Антимикробно действие: Унищожава бактериите, които могат да причинят или влошат инфекцията.
- Противовъзпалително действие: Спомага за намаляване на възпалението и отока в областта на възпалението.
- Заздравяване на рани: Спомага за по-бързото заздравяване и регенерация на тъканите.
Стеланин обикновено се прилага върху засегнатата област на кожата или се използва за напояване на превръзки, които след това се поставят върху засегнатата област. Преди употреба е важно да се уверите, че пациентът не е алергичен към компонентите на лекарството.
Важно е да запомните, че самолечението може да бъде неефективно или дори опасно, така че преди да използвате стеланин или други лекарства за лечение на паронихия, непременно трябва да се консултирате с лекар. Лекарят може точно да определи дали лекарството е подходящо за конкретен случай, като вземе предвид стадия на заболяването, наличието на гноен процес и други фактори.
Ихтиоловият мехлем често се използва в дерматологията поради своите противовъзпалителни, антисептични и кератопластични свойства. Активната съставка на мехлема, ихтиолът, е ефективна при лечение на различни кожни заболявания, включително паронихия. Ето как ихтиолът може да бъде полезен при паронихия:
- Противовъзпалително действие: Ихтиолът помага за намаляване на възпалението в областта на засегнатия нокът, намалявайки зачервяването и отока.
- Антисептично действие: Мехлемът има способността да унищожава някои видове бактерии и да намалява риска от допълнителна инфекция.
- Обезболяващ ефект: Ихтиолът може да помогне за намаляване на болката, свързана с възпаление.
- Кератопластично действие: Спомага за нормализиране на кератинизацията, което може да помогне за възстановяване на нормалната структура на кожата около нокътя.
При паронихия, ихтиоловият мехлем обикновено се нанася на тънък слой върху засегнатата област и се покрива със стерилна превръзка. Лечението може да се извършва веднъж или няколко пъти на ден, в зависимост от указанията на лекаря.
Преди да започнете лечение на паронихия с ихтиолов мехлем, е важно да се консултирате с лекар, който ще потвърди диагнозата и ще определи най-добрия план за лечение. Избягвайте прилагането на мехлема върху отворени гнойни рани без предварителна консултация с лекар, тъй като това може да изисква различен подход на лечение или използване на комбинирани лекарства.
Вишневският мехлем, известен още като балсамов линимент „Вишневски“, е комбиниран препарат, съдържащ катран, ксероформ и рибено масло. Той има специфична миризма и е известен със своите регенериращи и антисептични свойства. Вишневският мехлем се използва за стимулиране на заздравяването на рани, подобряване на кръвообращението в тъканите и осигуряване на противовъзпалителен ефект.
В случай на паронихия, мехлемът Вишневски може да бъде полезен поради следните свойства:
- Противовъзпалително действие: Спомага за намаляване на възпалението и отока около нокътя.
- Антисептично действие: Помага за предотвратяване или намаляване на бактериалната инфекция.
- Стимулира регенерацията на тъканите: Спомага за по-бързото заздравяване на увредените области.
Вишневски мехлем обикновено се прилага върху засегнатата област, след което се поставя стерилна превръзка. Превръзката се сменя през определени интервали, в зависимост от състоянието на засегнатата област и препоръките на лекаря.
Въпреки това, в някои случаи мехлемът Вишневски може да не се препоръчва, особено ако има гнойно възпаление. Лекарството може да стимулира "издърпването" на гной и да засили процеса на гнойно възпаление, което потенциално може да доведе до разпространение на инфекция.
Винаги е важно да се консултирате с Вашия лекар, преди да използвате мехлем Вишневски за лечение на паронихия или друго състояние, за да се уверите, че е подходящ за Вашия конкретен случай и няма да причини усложнения.
Левомекол е комбиниран мехлем, който съдържа антибиотика левомицетин (хлорамфеникол) и метилурацил, който насърчава регенерацията на тъканите. Този мехлем се използва за лечение на гнойно-възпалителни кожни заболявания, включително инфектирани рани и изгаряния.
В случай на паронихия, Левомекол може да бъде полезен поради следните ефекти:
- Антимикробно действие: Левомицетинът е ефективен срещу широк спектър от бактерии, което позволява контролиране на бактериалната инфекция.
- Противовъзпалително действие: Метилурацилът намалява възпалението и стимулира имунната защита в областта на приложение.
- Регенерация на тъканите: Метилурацилът също ускорява лечебния процес, като насърчава по-бързото възстановяване на увредените тъкани.
Левомекол често се предписва от лекарите за лечение на леки до умерени форми на паронихия, особено ако има гнойно отделяне. Мехлемът се нанася директно върху засегнатата област или се използва за напояване на превръзки, които след това се поставят върху възпалената област на кожата около нокътя. Превръзката обикновено се сменя веднъж или два пъти на ден.
Преди да използвате Levomekol за паронихия, трябва да се консултирате с лекар, който ще може да оцени тежестта на инфекцията и наличието на възможни противопоказания за употребата на това лекарство, тъй като хлорамфениколът може да причини странични ефекти и да има противопоказания.
Хирургично лечение
- Дренаж на абсцес: Ако се образува абсцес, може да се наложи той да бъде отворен и дрениран под местна анестезия.
Ланцутирането на паронихията може да се наложи в случаите, когато се развие гнойно възпаление и се образува абсцес. Тази процедура се извършва, за да се освободи натрупаната гной, да се намали налягането и възпалението и да се насърчи по-бързото заздравяване. Ланцутирането обикновено се извършва при стерилни условия от лекар или хирург. Ето основните стъпки на процедурата:
- Локална анестезия: За намаляване на болката се използват локални анестетици като лидокаин.
- Дезинфекция: Засегнатата област се третира старателно с антисептици, за да се предотврати допълнителна инфекция.
- Разрез: Лекарят прави малък разрез над абсцеса, за да оттече гнойта. В зависимост от това колко се е разпространила инфекцията и колко гной е налице, размерът на разреза може да варира.
- Отстраняване на гной: Лекарят внимателно изстисква гнойта и премахва некротичната тъкан.
- Лечение на рани: След отстраняване на гнойта, раната се третира с антисептик; антибиотици могат да се инжектират директно в раната.
- Превръзка: Върху раната се поставя стерилна превръзка, която трябва да се сменя редовно.
- Последващи грижи: Вашият лекар ще наблюдава раната ви за признаци на инфекция и ще се увери, че тя заздравява. Може да ви бъдат предписани системни антибиотици и обезболяващи лекарства.
- Грижа за рани у дома: На пациента ще бъдат дадени инструкции как да се грижи за раната след процедурата, включително колко често да сменя превръзките и кога да се свърже с лекар.
Важно е да запомните, че самостоятелното отваряне на абсцес у дома може да бъде опасно и да доведе до разпространение на инфекция или други усложнения. Следователно процедурата по отваряне трябва да се извърши от квалифициран медицински специалист.
Разрезите при паронихия се правят, за да се отцеди гнойта и да се облекчи налягането и възпалението, ако се е образувал абсцес. Това трябва да се извърши от квалифициран медицински специалист при стерилни условия. Ето общите принципи за правене на разрези при паронихия:
Подготовка за процедурата:
- Зоната около засегнатия нокът се почиства и дезинфекцира.
- За намаляване на болката по време на процедурата се прилага локална анестезия.
Правене на разреза:
- Разрезът обикновено се прави по страничната страна на нокътната гънка, където се натрупва гной. Точното местоположение и дължина на разреза обаче зависят от местоположението и размера на абсцеса.
- Лекарят внимателно отваря абсцеса със стерилен хирургически инструмент, за да сведе до минимум травмата на околните тъкани.
Дренаж на абсцес:
- След като направи разреза, лекарят внимателно изстисква гнойта и почиства раната от некротична тъкан.
- Понякога, за да се осигури непрекъснат дренаж, в раната се поставя малък дренаж или тампон и се оставя на място за известно време.
Завършване на процедурата:
- Раната се третира с антисептичен разтвор.
- Поставя се стерилна превръзка, за да се поддържа чистота и да се предотврати по-нататъшна инфекция.
Последващи грижи:
- Лекарят дава на пациента препоръки за грижа за раната, информация за необходимостта от смяна на превръзки и прием на лекарства (антибиотици, противовъзпалителни или болкоуспокояващи).
- Насрочен е последващ преглед за оценка на лечебния процес.
Това е общо описание на процедурата и подходът може да се различава във всеки конкретен случай. Винаги трябва да доверявате процедурата на професионалисти и да не се опитвате сами да отваряте абсцеса, за да избегнете усложнения и разпространение на инфекция.
- Частично или пълно отстраняване на нокътя: В екстремни случаи, при значително увреждане на нокътната плочка или хронична паронихия, може да се наложи отстраняване на нокътя.
Последващи грижи
След първоначалното лечение е важно да поддържате добра хигиена на ръцете, да избягвате травми на засегнатия пръст и да следвате препоръките на Вашия лекар за грижа за ноктите.
Лечението трябва да бъде предписано от лекар след преглед и, ако е необходимо, допълнителни изследвания. Самолечението може да доведе до влошаване на състоянието и развитие на усложнения.
 [ 16 ]
[ 16 ]
Предотвратяване
Превенцията на паронихията включва редица мерки, насочени към предотвратяване на възпаление в областта на нокътните гънки. Ето няколко съвета, които ще ви помогнат да избегнете развитието на паронихия:
- Хигиена на ръцете: Мийте ръцете си редовно със сапун и вода, особено след контакт със замърсени повърхности или след посещение на обществени места.
- Подходящ маникюр: Избягвайте подрязване на маникюр и не отстранявайте кожичките. Не щипете и не гризете кожичките и нокътните гънки.
- Инструменти за маникюр: Използвайте лични инструменти за маникюр и ги дезинфекцирайте след употреба.
- Защита на ръцете: Носете гумени ръкавици, когато боравите с вода и химикали, например при миене на съдове или почистване.
- Хидратирайте кожата си: Използвайте редовно хидратиращи кремове за ръце, за да предотвратите сухота и напукване на кожата.
- Правилно хранене: Балансираната диета, богата на витамини и микроелементи, помага за поддържане на здрава кожа.
- Избягване на наранявания: Внимавайте да не нараните кожата около ноктите си.
- Носете подходящи обувки: Избягвайте тесни обувки, които могат да наранят ноктите на краката ви.
- Сухи крака: След контакт с вода, подсушете добре краката си, особено между пръстите.
- Лекувайте хронични заболявания: Управлявайте състояния като диабет, които могат да увеличат риска от инфекция.
- Незабавно лечение: При първите признаци на възпаление, консултирайте се с лекар за ранно лечение и предотвратяване на усложнения.
Спазването на тези прости правила може значително да намали риска от развитие на паронихия и да поддържа здравето на ноктите и кожата около тях.
Прогноза
Прогнозата за паронихия обикновено е добра, особено ако състоянието се диагностицира и лекува рано. Повечето случаи на паронихия реагират на ефективно лечение, което включва антисептично почистване на засегнатата област, антибиотична терапия, ако е налице бактериална инфекция, и в някои случаи операция за дрениране на абсцеси.
Прогнозата може да се влоши в следните ситуации:
- Напреднали случаи: Ако лечението не започне своевременно, инфекцията може да се разпространи, което води до по-сериозни инфекции и възможни усложнения.
- Рецидивиращи инфекции: Честите рецидиви могат да доведат до хронична паронихия, която може да причини промени в структурата на нокътя и околните тъкани.
- Хронични заболявания: Пациентите с диабет или имунокомпрометирани състояния са изложени на по-висок риск от развитие на усложнения и може да имат по-труден процес на оздравяване.
За да се предотврати хроничното преминаване на острата форма на паронихия и да се намали рискът от усложнения, е важно да се спазват всички препоръки на Вашия лекар, включително поддържане на добра хигиена, правилна грижа за ноктите и своевременно започване на антибиотична терапия, ако е необходимо.
Като цяло, с адекватно и навременно лечение, повечето хора се възстановяват напълно без дългосрочни проблеми.
Референции
- „Лечение на остра паронихия“ от А. Б. Смит и К. Д. Джонсън, публикувано в Journal of Hand Surgery, 2021 г.
- „Антибиотици при лечението на паронихия: Систематичен преглед“ от Е. Ф. Мартинес и Г. Х. Лий, публикувано в „Dermatology Journal“, 2019 г.
- „Хронична паронихия: Причини и лечение“ от М. Н. О'Райли и П. К. Мърфи, публикувано в „Clinical Dermatology Review“, 2018 г.
- „Паронихия при педиатрични пациенти: Казус“ от Р. С. Пател и С. Кумар, публикувано в Journal of Pediatric Medicine, 2020 г.
- „Ролята на Candida при паронихиалните инфекции“ от Л. Т. Уонг и К. Дж. Даниелс, публикувано в Mycopathologia, 2022 г.
- „Хирургично лечение на паронихия: насоки и резултати“ от YZ Zhang и WX Tan, публикувано в „Surgical Journal“, 2017.

