Медицински експерт на статията
Нови публикации
Методи за изследване на вегетативната нервна система
Последно прегледани: 07.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.

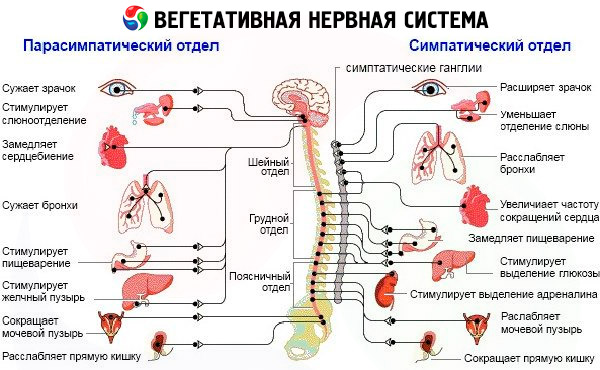
При изучаване на автономната нервна система е важно да се определи нейното функционално състояние. Принципите на изследването трябва да се основават на клиничен и експериментален подход, чиято същност е функционално и динамично изследване на тонуса, автономната реактивност и автономното осигуряване на активността. Автономният тонус и реактивност дават представа за хомеостатичните възможности на организма, а автономното осигуряване на активността - за адаптивните механизми. При наличие на автономни нарушения е необходимо да се изясни етиологията и характерът на лезията във всеки конкретен случай. Определя се нивото на увреждане на автономната нервна система: надсегментно, сегментно; преобладаващ интерес представляват мозъчните структури: LRC (риненцефалон, хипоталамус, мозъчен ствол), други мозъчни структури, гръбначен мозък; парасимпатикови и симпатикови вегетативни образувания - симпатикова верига, ганглии, плексуси, парасимпатикови ганглии, увреждане на симпатиковите и парасимпатиковите влакна, а именно техните пре- и постганглионни сегменти.
Изследване на вегетативния тонус
Под вегетативен (начален) тонус разбираме повече или по-малко стабилни характеристики на състоянието на вегетативните показатели през периода на „относителен покой“, т.е. спокойна будност. Регулаторни апарати, които поддържат метаболитния баланс, връзката между симпатиковата и парасимпатиковата системи, участват активно в осигуряването на тонуса.
Методи на изследване:
- специални въпросници;
- таблици, записващи обективни вегетативни показатели,
- комбинация от въпросници и обективни данни от проучване на вегетативния статус.
Изследване на автономната реактивност
Вегетативните реакции, които възникват в отговор на външни и вътрешни стимули, характеризират вегетативната реактивност. Силата на реакцията (диапазонът на колебанията във вегетативните показатели) и нейната продължителност (връщането на вегетативните показатели към първоначалното ниво) са значителни.
При изучаване на вегетативната реактивност е необходимо да се вземе предвид „законът за началното ниво“, според който колкото по-високо е началното ниво, толкова по-активна и напрегната е системата или органът, толкова по-малък е възможният отговор под действието на смущаващи стимули. Ако началното ниво се промени рязко, тогава смущаващият агент може да предизвика „парадоксална“ или антагонистична реакция с обратен знак, т.е. величината на активирането вероятно е свързана с предстимулационното ниво.
Методи за изследване на вегетативната реактивност: фармакологични - прилагане на разтвор на адреналин, инсулин, мезатон, пилокарпин, атропин, хистамин и др.; физични - студови и топлинни тестове; въздействие върху рефлексни зони (налягане): окулокардиален рефлекс (Данини - Ашнер), синусово-каротиден (Чермак, Херинг), слънчев (Томас, Ру) и др.
Фармакологични тестове
Методика за провеждане на тестове с адреналин и инсулин. Изследването се провежда сутрин. В хоризонтално положение, след 15-минутна почивка, се измерват кръвното налягане, сърдечната честота и др. на изследваното лице. След това се инжектира 0,3 ml 0,1% разтвор на адреналин или инсулин в доза 0,15 U/kg под кожата на рамото. Кръвното налягане, пулсът и дишането се регистрират 3; 10; 20; 30 и 40 минути след инжектирането на адреналина, а след прилагането на инсулин същите показатели се регистрират на всеки 10 минути в продължение на 1,5 часа. За промяна в систоличното и диастоличното налягане се приемат колебания над 10 mm Hg, за промяна в сърдечната честота - увеличение или намаление с 8-10 или повече удара на минута, а за промяна в дишането - промяна с 3 или повече удара на минута.
Оценка на пробите. Идентифицирани са три степени на вегетативна реактивност: нормална, повишена, намалена. В групата на здравите индивиди е установено следното:
- липса на отговор на приложението на фармакологично вещество при 1/3 от изследваните;
- частична (слаба) вегетативна реакция, характеризираща се с промяна в един или два обективни показателя (кръвно налягане, пулс или дишане), понякога в комбинация с леки субективни усещания или промяна в три обективни показателя без субективни усещания - при 1/3 от изследваните;
- изразена (повишена) вегетативна реакция, при която се наблюдава промяна и в трите регистрирани обективни показателя в комбинация с проявата на субективни оплаквания (чувство за сърдечен ритъм, втрисане, чувство на вътрешно напрежение или, обратно, слабост, сънливост, замаяност и др.) - при 1/3 от изследваните.
В зависимост от характера на вегетативните промени и субективните усещания се разграничават симпатоадренални, вагусно-инсуларни, смесени и двуфазни реакции (при последните първата фаза може да бъде симпатоадренална, а втората парасимпатикова или обратно).
Физическа активност
Методика за провеждане на студен тест. Кръвното налягане и сърдечната честота се измерват в легнало положение. След това изследваното лице спуска ръката на другата ръка до китката във вода с температура +4 °C и я задържа за 1 минута. Кръвното налягане и сърдечната честота се записват веднага след потапяне на ръката във вода, 0,5 и 1 минута след потапянето, а след това - след като ръката се извади от водата - се записват кръвното налягане и сърдечната честота, докато достигнат началното ниво. Ако сърдечната честота се изследва с помощта на ЕКГ, тогава се преброява броят на R вълните или RR интервалите в посочените времеви интервали и всичко се преизчислява към сърдечната честота за 1 минута.
Оценка на теста. Нормална вегетативна реактивност - повишаване на систоличното кръвно налягане с 20 mm Hg, диастоличното - с 10-20 mm Hg след 0,5-1 мин. Максимално повишаване на кръвното налягане - 30 сек. след началото на охлаждането. Връщане на кръвното налягане до началното ниво - след 2-3 мин.
Патологични отклонения:
- свръхвъзбудимост на вазомоторите (хиперреактивност) - силно повишаване на систоличното и диастоличното кръвно налягане, т.е. изразена симпатикова реакция (повишена вегетативна реактивност);
- намалена възбудимост на вазомоторите (хипореактивност) - леко повишаване на кръвното налягане (повишаване на диастоличното налягане под 10 mm Hg), слаба симпатикова реакция (намалена автономна реактивност);
- намаляване на систоличното и диастоличното налягане - парасимпатична реакция (или перверзна реакция).
Натиск върху рефлексните зони
Окулокардиален рефлекс (Данини-Ашнер). Техника на изследването: след като лежите неподвижно 15 минути, запишете ЕКГ за 1 минута с последващо броене на сърдечната честота за 1 минута (начален фон). След това натиснете и двете очни ябълки с върха на пръстите си, докато се появи леко усещане за болка. Може да се използва окулокомпресор Barre (натиск 300-400 g). 15-25 секунди след началото на натиска, запишете сърдечната честота за 10-15 секунди, използвайки ЕКГ. Пребройте броя на R вълните за 10 секунди и преизчислете за 1 минута.
Възможно е да се запише сърдечната честота, след като налягането е спряло за още 1-2 минути. В този случай сърдечната честота се приема като процентно увеличение на RR интервала през последните 10 секунди на натиск върху очните ябълки спрямо средната стойност на RR интервалите, изчислена за пет 10-секундни RR сегмента преди началото на налягането.
Можете също да изчислите сърдечната честота не от ЕКГ записа, а чрез палпация на всеки 10 секунди в продължение на 30 секунди.
Тълкуване: нормално забавяне на сърдечната честота - нормална вегетативна реактивност; силно забавяне (парасимпатична, вагусова реакция) - повишена вегетативна реактивност; слабо забавяне - намалена вегетативна реактивност; липса на забавяне - перверзна вегетативна реактивност (симпатична реакция).
Обикновено, след няколко секунди от началото на натиска, сърдечната честота се забавя в рамките на 1 минута с 6-12 удара. ЕКГ показва забавяне на синусовия ритъм.
Всички оценки на тестовете показват както силата, така и естеството на реакцията. Цифровите данни, получени при изследване на здрави хора, обаче не са еднакви при различните автори, вероятно поради редица причини (различна начална сърдечна честота, различни методи на запис и обработка). Поради различната начална сърдечна честота (повече или по-малко от 70-72 удара за 1 минута), е възможно да се изчисли по формулата на Галю:
X = HRsp/HRsi x 100,
Където HRsp е сърдечната честота в пробата; HRsi е началната сърдечна честота; 100 е конвенционалното число за HR.
Забавянето на пулса според формулата на Галу е равно на: 100 - X.
Считаме за уместно да приемем стойността M±a за норма, където M е средната стойност на сърдечната честота за 1 минута в изследваната група; o е стандартното отклонение от M. Ако стойността е по-висока от M+g, следва да говорим за повишена вегетативна реактивност (симпатична или парасимпатична), ако стойността е по-ниска, следва да говорим за намалена вегетативна реактивност. Считаме за необходимо да се извършват изчисления по този начин и за други тестове за вегетативна реактивност.
Резултати от изследването на сърдечната честота в проби от здрави индивиди
Опитай |
М±а |
Окулокардиален рефлекс |
-3,95 ± 3,77 |
Каротиден синусов рефлекс |
4,9 ± 2,69 |
Слънчев рефлекс |
-2,75 ± 2,74 |
Каротиден синоартикуларен рефлекс (Tschermak-Gering). Техника на теста: след 15 минути адаптация (почивка) в легнало положение, пребройте сърдечната честота за 1 минута (ЕКГ запис - 1 минута) - началния фон. След това последователно (след 1,5-2 секунди) натискайте с пръсти (показалец и палец) върху областта на горната трета на m. sternoclaidomastoideus малко под ъгъла на долната челюст, докато се усети пулсация на каротидната артерия. Препоръчително е да се започне натиск от дясната страна, тъй като ефектът от дразненето отдясно е по-силен, отколкото отляво. Натискът трябва да е лек, без болка, в продължение на 15-20 секунди; от 15-ата секунда започнете да записвате сърдечната честота с помощта на ЕКГ за 10-15 секунди. След това спрете натиска и изчислете сърдечната честота в минута въз основа на честотата на R вълните на ЕКГ. Изчислението може да се направи въз основа на RR интервала, както при изследването на окулокардиалния рефлекс. Състоянието на последействието може да се регистрира и на 3 и 5 минути след спиране на налягането. Понякога се регистрират артериалното налягане и дихателната честота.
Интерпретация: стойностите, получени от здрави индивиди, се считат за нормални промени в сърдечната честота, т.е. нормална вегетативна реактивност.
Стойности над тази показват повишена вегетативна реактивност, т.е. повишена парасимпатикова или недостатъчна симпатикова активност, докато стойностите под тази показват намалена вегетативна реактивност. Увеличената сърдечна честота показва изкривена реакция. Според други автори [Rusetsky II, 1958; Birkmayer W., 1976, и др.] за норма се счита забавяне на сърдечната честота след 10 s до 12 удара за 1 min, понижаване на артериалното налягане до 10 mm, забавяне на дихателната честота, а понякога и повишаване на Т вълната на ЕКГ с поне 1 mm.
Патологични отклонения: внезапно и значително забавяне на сърдечната честота без спадане на кръвното налягане (вагокардиален тип); силно спадане на кръвното налягане (над 10 mm Hg) без забавяне на пулса (депресорен тип); замаяност, припадък без промяна в кръвното налягане или пулса или с промени в тези показатели (церебрален тип) - повишаване на кръвното налягане [Birkmayer W., 1976]. Поради това е препоръчително да се изчислят стойностите на M±a.
Слънчев рефлекс - епигастрален рефлекс (Тома, Ру). Техника на теста: в покой, в легнало положение по гръб с отпуснати коремни мускули, ЕКГ се записва преди теста (фон), сърдечната честота се определя от RR интервалите на ЕКГ. Може да се изследва и артериалното налягане (начални фонови показатели). Натиск върху слънчевия сплит се прилага с ръка, докато се усети пулсацията на коремната аорта.
На 20-30 секунди от началото на натиска, сърдечната честота се записва отново за 10-15 секунди с помощта на ЕКГ. Сърдечната честота се изчислява въз основа на броя на R вълните на ЕКГ за 10 секунди и се преизчислява за минута. Изчислението може да се направи въз основа на RR интервала по същия начин, както при изследване на окулокардиалния рефлекс (виж по-горе).
Интерпретация: стойността M±o се приема за норма. Определя се степента на изразяване - нормална, повишена или изразена, намалена и перверзна реактивност и характерът на реакцията - симпатикова, вагусова или парасимпатикова.
Според И. И. Русецки (1958), В. Биркмайер (1976) се отбелязват няколко вида реакции:
- рефлексът липсва или е обърнат (пулсът не е достатъчно забавен или ускорен) - симпатиков тип реакция;
- положителен рефлекс - забавяне над 12 удара за 1 минута - парасимпатиков тип;
- забавяне от 4-12 удара на 1 минута - нормален тип.
При тестовете за реактивност е възможно да се изчислят коефициентите, посочени при изследване на вегетативния тонус. Получените резултати в тестовете дават представа за силата, характера и продължителността на вегетативните реакции, т.е. за реактивността на симпатиковия и парасимпатиковия отдел на ВНС.
Изследване на вегетативната подкрепа на активността
Изучаването на вегетативната поддръжка на различни форми на дейност носи и важна информация за състоянието на вегетативната нервна система, тъй като вегетативните компоненти са задължителен съпътстващ елемент на всяка дейност. Тяхното регистриране наричаме изучаване на вегетативната поддръжка на дейността.
Показателите за вегетативна подкрепа ни позволяват да преценим адекватността на вегетативната подкрепа на поведението. Обикновено тя е тясно свързана с формата, интензивността и продължителността на действието.
Методи за изучаване на вегетативната подкрепа на активността
В клиничната физиология изучаването на вегетативната опора се извършва чрез експериментално моделиране на активността:
- физическа - дозирана физическа активност: велоергометрия, дозирано ходене, повдигане на краката, докато лежите в хоризонтално положение на 30-40° определен брой пъти за определен период от време, двустепенен Master's тест, дозирани клекове, динамометричнo лежане до 10-20 кг и др.;
- тест за позиция - преход от хоризонтално към вертикално положение и обратно (ортоклиностатичен тест);
- умствено - ментална аритметика (проста - изваждане на 7 от 200 и сложна - умножение на двуцифрени числа с двуцифрени числа), съставяне на думи, например 7 думи със 7 букви и др.;
- емоционално - моделиране на негативни емоции: заплаха от токов удар, възпроизвеждане на негативни емоционални ситуации, преживени в миналото, или специално индуциране на негативни емоции, свързани с болестта, индуциране на емоционален стрес по метода на Кърт Левин и др. Моделиране на положителни емоции по различни начини, например, говорене за добър изход от заболяването и др. За регистриране на вегетативни промени се използват следните параметри: сърдечно-съдова система: сърдечна честота, вариабилност на PC, кръвно налягане, REG показатели, плетизмография и др.; дихателна система - дихателна честота и др.; изследват се галваничният кожен рефлекс (GSR), хормонален профил и други параметри.
Изследваните параметри се измерват в покой (начален вегетативен тонус) и по време на активност. Увеличението на параметъра през този период се оценява като II вегетативно осигуряване на активността. Интерпретация: получените данни се интерпретират като нормално вегетативно осигуряване на активността (промените са същите като в контролната група), прекомерно (промените са по-интензивни отколкото в контролната група), недостатъчно (промените са по-слабо изразени отколкото в контролната група).
Активността се осигурява главно от ерготропната система. Следователно, състоянието на ерготропните устройства се оценяваше по степента на отклонение от началните данни.
Изследване на вегетативната опора при ортоклиностатичен тест. Този тест е описан от много автори [Русецки И.И., 1958; Четвериков Н.С., 1968 и др.] и има няколко модификации, базирани на хемодинамичния тест на Шелонг. Ще дадем само два от неговите варианта. Първият вариант (класически) е описан в ръководството на В. Биркмайер (1976); вторият вариант, към който се придържаме напоследък, е провеждането на теста и обработката на получените резултати да се използва методът, предложен от З. Сервит (1948).
Ортоклиностатичните тестове, провеждани активно, а не с помощта на въртяща се маса, разглеждаме не само като хемодинамични тестове, но и като тестове за вегетативно поддържане на активността, т.е. вегетативни измествания, които осигуряват прехода от една позиция в друга, а след това и поддържането на новата позиция.
Метод на първия вариант. В покой и хоризонтално положение се определят сърдечната честота и кръвното налягане. След това пациентът бавно, без излишни движения, става и застава в удобна позиция близо до леглото. Веднага във вертикално положение се измерват пулсът и кръвното налягане, като това се прави на минутни интервали в продължение на 10 минути. Изследваният може да остане във вертикално положение от 3 до 10 минути. Ако в края на теста се появят патологични промени, измерванията трябва да продължат. Пациентът се моли да легне отново; веднага след лягане кръвното налягане и сърдечната честота се измерват на минутни интервали, докато достигнат началната стойност.
Тълкуване. Нормални реакции (нормална вегетативна поддръжка на активността): при изправяне - краткотрайно повишаване на систоличното налягане до 20 mm Hg, в по-малка степен диастоличното налягане и преходно повишаване на сърдечната честота до 30 за 1 мин. По време на изправяне систоличното налягане понякога може да спадне (с 15 mm Hg под началното ниво или да остане непроменено), диастоличното налягане остава непроменено или се повишава леко, така че амплитудата на налягането спрямо началното ниво може да намалее. Сърдечната честота по време на изправяне може да се увеличи до 40 за 1 мин спрямо началното. След връщане в начално положение (хоризонтално), артериалното налягане и сърдечната честота трябва да се върнат към началното ниво след 3 минути. Краткотрайно повишаване на налягането може да се наблюдава веднага след лягане. Няма субективни оплаквания.
Нарушаването на вегетативната подкрепа на активността се проявява със следните симптоми:
- Повишаване на систоличното налягане с повече от 20 mm Hg.
- Диастоличното налягане също се повишава, понякога по-значително от систоличното, в други случаи то пада или остава на същото ниво;
- Независимо повишаване само на диастоличното налягане при изправяне;
- Увеличаване на сърдечната честота при изправяне с повече от 30 на 1 минута;
- Когато се изправите, може да усетите прилив на кръв към главата и потъмняване на зрението.
Всички горепосочени промени показват прекомерна вегетативна подкрепа.
- Преходно понижение на систоличното налягане с повече от 10-15 mm Hg веднага след изправяне. В същото време диастоличното налягане може едновременно да се повиши или намали, така че амплитудата на налягането (пулсово налягане) да бъде значително намалена. Оплаквания: люлеене и чувство на слабост при изправяне. Тези явления се интерпретират като недостатъчна вегетативна опора.
- По време на стоене систоличното налягане спада с повече от 15-20 mm Hg под началното ниво. Диастоличното налягане остава непроменено или се повишава леко - нарушение на хипотоничната регулация, което може да се разглежда и като недостатъчна вегетативна поддръжка, като адаптационно разстройство. Спадът на диастоличното налягане (хиподинамична регулация според W. Birkmayer, 1976) също може да се разглежда по същия начин. Намаляването на амплитудата на артериалното налягане спрямо началното ниво с повече от 2 пъти показва не само регулаторни нарушения, но и, според нас, нарушение на вегетативната поддръжка.
- Увеличаване на сърдечната честота по време на стоене с повече от 30-40 за 1 минута при относително непроменено артериално налягане е прекомерна вегетативна опора (тахикардно регулаторно разстройство според W. Birkmayer, 1976). Може да се появи ортостатична тахипнея.
ЕКГ промени по време на ортоклиностатичен тест: повишаване на синусовия пулс, повишаване на P вълната във II и III стандартни отвеждания, намаляване на ST интервала и сплескване или отрицателна T вълна във II и III отвеждания. Тези явления могат да се появят както веднага след изправяне, така и при продължително стоене. Ортостатични промени могат да се наблюдават и при здрави хора. Те не показват сърдечен дефект: това е нарушение на вегетативното снабдяване, свързано със симпатикотония - прекомерно снабдяване.
Правилата за преминаване в легнало положение и в легнало положение са едни и същи.
Метод на втория вариант. След 15 минути почивка в хоризонтално положение се измерва артериалното налягане на изследваното лице, сърдечната честота се записва чрез запис на ЕКГ в продължение на 1 минута. Испытуваното лице спокойно се изправя във вертикално положение, което отнема около 8-10 секунди. След това ЕКГ отново се записва непрекъснато във вертикално положение в продължение на 1 минута, като се записва артериалното налягане. След това, на 3-тата и 5-тата минута от стоенето, ЕКГ се записва в продължение на 20 секунди и през същите интервали от време след запис на ЕКГ се измерва артериалното налягане. След това изследваното лице ляга (клиностатичен тест) и отново се записват същите вегетативни показатели по горния метод през същите интервали от време. Сърдечната честота се записва чрез преброяване на R вълните в 10-секундни интервали от ЕКГ.
Данните, получени по време на минутния интервал на ортостатични и клиностатични тестове, се обработват съгласно Z. Servit (1948). Изчисляват се следните показатели:
1. Средно ортостатично ускорение за 1 минута (AOA). То е равно на сумата от увеличението спрямо началната сърдечна честота в първия 10-секунден сегмент от минутата, втория и шестия, разделено на 3:
СОУ = 1 + 2 + 6 / 3
Индексът на ортостатичната лабилност (OLI) е разликата между най-високата и най-ниската сърдечна честота в ортостатично положение за 1 минута (избрана от шест 10-секундни интервала на първата минута) - минималният диапазон на колебанията на сърдечната честота при ортостатичния тест.
Клиностатичното забавяне (КД) е най-голямото забавяне на сърдечната честота в рамките на 1 минута в легнало положение след преместване от вертикално положение.
Ортоклиностатичната разлика (ОКД) е разликата между най-голямото ускорение и най-голямото забавяне по време на орто- и клиностатичните тестове (изчислението се извършва и за шест 10-секундни интервала в рамките на 1 минута от теста).
Клиностатичният индекс на лабилност (КИЛ) е разликата между най-голямото и най-малкото забавяне на сърдечната честота по време на клиностатичен тест (избран от 10-секундни интервали от 1 минута в хоризонтално положение). Цялото изчисление се извършва в рамките на 1 минута в изправено и легнало положение, след което се изчисляват сърдечната честота на 3-тата и 5-тата минута и стойността на артериалното налягане. Стойностите на M±a, получени при здрави индивиди в различни времеви интервали на посочените тестове, се приемат за норма.
Динамичното изследване на състоянието на вегетативната нервна система дава представа за нейния начален вегетативен тонус (определящ се от състоянието на периферните вегетативни образувания), вегетативната реактивност и вегетативната подкрепа за активност, която се определя от състоянието на надсегментните системи на мозъка, организиращи адаптивното поведение.
В допълнение към описания по-горе функционално-динамичен метод, който се използва широко от клиницистите с регистрация на посочените параметри за характеризиране на състоянието на вегетативната нервна система в покой и под натоварване, се използва REG, който предоставя косвена информация за величината на пулсовото кръвопълнене, състоянието на съдовата стена на главните съдове, относителната скорост на кръвния поток, връзката между артериалното и венозното кръвообращение. Същите проблеми се решават и с помощта на плетизмография: увеличаването на трептенето, т.е. разширяването на кръвоносните съдове, се оценява като намаляване на симпатиковите влияния; намаляването на трептенето, склонността към свиване - като тяхното увеличаване. Ултразвуковата доплерография (USDG) показва състоянието на съдовото легло, което също косвено отразява състоянието на вегетативната нервна система.
Изследване на нервно-мускулната възбудимост
Най-често използваните обективни тестове са:
Предизвикване на симптом на Хвостек в покой и след 5 минути хипервентилация. Предизвикването на симптом на Хвостек се извършва чрез удряне на неврологичното чукче в точката по средната линия, свързваща ъгъла на устата и ушната мида. Степента на изразяване се измерва:
- I степен - редукция на лабиалната комисура;
- II степен - добавяне на редукция на крилото на носа;
- III степен - в допълнение към описаните по-горе явления, мускулът orbicularis oculi се свива;
- IV степен - рязко свиване на мускулите на цялата половина на лицето.
Хипервентилацията в продължение на 5 минути води до ясно изразено повишаване на степента на експресия [Аlаjouianine Th. et al., 1958; Klotz HD, 1958]. Сред здравите хора положителен симптом на Хвостек се среща в 3-29%. При неврогенна тетания той е положителен в 73% от случаите.
Тест с маншет (симптом на Трусо). Техника: върху рамото на пациента се поставя артериален турникет или пневматичен маншет за 5-10 минути. Налягането в маншета трябва да се поддържа с 5-10 mm Hg над систоличното налягане на пациента. При премахване на компресията в пост-исхемичния стадий се появяват карпопедални спазми, феноменът „ръката на акушера“. Честотата на симптома на Трусо при тетания варира от 15 до 65%. Той показва високо ниво на периферна нервно-мускулна възбудимост.
Тест на Трусо-Бонсдорф. Техника: пневматичен маншет се поставя върху рамото на пациента и налягането в него се поддържа в продължение на 10 минути на ниво с 10-15 mm Hg по-високо от систоличното налягане на пациента, което причинява исхемия на ръката. През втората половина на исхемичния период се добавя хипервентилация (максимално дълбоки вдишвания и издишвания с честота 18-20 за 1 мин) в продължение на 5 минути. Резултати от теста: слабо положителни - поява на видими фасцикулации в междукостните мускули, особено в областта на първото интерфалангеално пространство, промяна във формата на ръката (склонност към развитие на "акушерска ръка"); положителни - изразена картина на карпопедален спазъм; отрицателни - липса на описаните по-горе явления.
Електромиографско изследване. По време на ЕМГ изследване се регистрира определен вид електрическа активност на мускулите, участващи в тетаничен спазъм. Активността се характеризира с последователни потенциали (дублети, триплети, мултиплети), които се появяват през кратки интервали от време (4-8 ms) с честота 125-250 pps. Такива потенциали и други явления в ЕМГ се появяват по време на периода на изследване с помощта на провокативни тестове.
Други тестове, които разкриват невромускулна възбудимост: синдром на лакътя на Бехтерев, симптом на Шлезингер, симптом на мускулен валяк, но те са по-малко информативни и се използват по-рядко.
Методи за изследване на хипервентилационния синдром
- Анализ на субективните усещания (оплаквания), характеризиращи се с полисистемност и връзката на оплакванията с дихателната функция.
- Наличието на респираторни нарушения по време на или в началото на заболяването.
- Положителни резултати от хипервентилационния тест.
- Тестове за невромускулна възбудимост.
- Възможността за спиране на хипервентилационен пароксизъм чрез вдишване на въздушна смес, съдържаща 5% CO2, или чрез дишане „в торбичка“ (хартия или полиетилен) за натрупване на собствен CO2, с помощта на което се спира пристъпът.
- Пациентът има хипокапния в алвеоларния въздух и алкалоза в кръвта.
Техника на хипервентилационния тест: пациентът е в хоризонтално или полулегнало положение (на стол). Той започва да диша дълбоко с честота 16-22 вдишвания за 1 минута. Тестът продължава, в зависимост от толерантността, от 3 до 5 минути. Положителният хипервентилационен тест има два варианта на прогресия. Първи вариант: по време на теста настъпват емоционални, вегетативни, тетанични и други промени, които изчезват 2-3 минути след завършването му. Втори вариант: хипервентилацията води до развитие на вегетативен пароксизъм, който, започнал по време на теста, продължава и след неговото прекратяване. Преходът на теста към пълноценен пароксизъм се наблюдава първоначално в дишането, като изследваният не може да спре хипервентилацията и продължава да диша често и дълбоко. Респираторният дистрес е съпроводен с вегетативни, мускулно-тонични и емоционални нарушения. Общоприето е, че появата на субективни усещания по време на теста, наподобяващи тези, възникващи спонтанно, е положителен критерий за установяване на диагноза хипервентилационен синдром.
При възраст над 50 години тестът трябва да се провежда с повишено внимание. Противопоказания са високо кръвно налягане, наличие на сърдечна и белодробна патология, тежка атеросклероза.
Допълнителни методи за изучаване на функционалното състояние на нервната система
Изследване на емоционалните и личностните характеристики
Вегетативните разстройства, особено на мозъчно ниво, са психовегетативни. Следователно, при вегетативни разстройства е необходимо да се изследва психичната сфера. Един от методите за нейното изследване е детайлно проучване на психоанамнезата, като се йотират наличието на детски и настоящи психологически травми. Клиничният анализ на емоционалните разстройства е важен. Психологическото изследване се провежда с помощта на различни методи: методът на многостранно личностно изследване (MIP), модифициран от Ф. Б. Березина и М. И. Мирошников (1976), тестовете на Спилбергер, Айзенк, Кател, както и проективният тест на Роршах, тестът за тематична аперцепция (TAT), тестът на недовършените изречения, тестът на Розенцвайг (тест на фрустрацията) и др. Най-информативните тестове при изследване на вегетативните разстройства са MIP, Спилбергер, Кател.
Електрофизиологични изследвания
ЕЕГ се използва не само за изясняване на локализацията на процеса и в някои случаи на неговия характер (епилептични хиперсинхронни генерализирани разряди), но и за изследване на функционалното състояние на неспецифичните активиращи и деактивиращи системи на мозъка по време на сън, в спокойно и напрегнато будно състояние, което се моделира от различни натоварвания: хипервентилация, светлина, звукова стимулация, емоционален стрес, психическо натоварване и др.
Най-разпространеният метод за изследване на неспецифични мозъчни системи е полиграфското записване на ЕЕГ, ЕКГ, ГСР, ЕМГ и дихателна честота. Промените в тези показатели отразяват връзките между възходящите и низходящите активиращи системи-Ми. Връзката и състоянието на десинхронизиращите (ретикуларна формация на мозъчния ствол) и синхронизиращите (таламокортикална система) мозъчни системи се преценяват чрез визуален и компютърен анализ на ЕЕГ (изчисляване на а-индекса, индекса на текуща синхронизация и др.). По време на сън ЕЕГ данните позволяват получаване на информация за характеристиките на представянето на различните етапи на съня, техните латентни периоди, цикли на съня и двигателна активност (ДМА).
През последните години използването на компютърни технологии значително увеличи възможностите на неврофизиологичните изследвания. Използването на метода на осредняване направи възможно изолирането на потенциали, свързани със събития, от спонтанната ЕЕГ, главно тези, причинени от сензорни и двигателни стимули.
По този начин, изучаването на соматосензорните евокирани потенциали позволява ефективна и диференцирана оценка на функционалното състояние на различните нива на специфични и неспецифични аферентационни системи.
Изучаването на механизмите на организация на действието и ефекторните системи позволява да се регистрира двигателният потенциал, свързан с изпълнението на волеви движения и отразяващ както общите процеси на организация на действието и вземане на решения, така и по-локални механизми на активиране на кортикалните моторни неврони.
Регистрацията на условно отрицателно отклонение (CND) се използва за изучаване на механизмите на насочено внимание, мотивация и вероятностно прогнозиране, което ни позволява да оценим състоянието на неспецифични мозъчни системи.
Изучаването на особеностите на механизмите на топографската организация на мозъчната активност е възможно с помощта на изграждане на спектрални карти на спонтанната ЕЕГ.
Компресираният спектрален анализ (CSA), използващ алгоритъма за бързо преобразуване на Фурие, позволява да се определи спектралната мощност на ЕЕГ ритмите и тяхната реактивност към различни функционални натоварвания, което също така предоставя информация за състоянието на неспецифични мозъчни системи. В допълнение, CSA ЕЕГ разкрива естеството на междуполусферното взаимодействие (междуполусферна асиметрия), участващо в адаптивните реакции.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Изследване на хормоналните и неврохуморалните функции
Вегетативните нарушения често се комбинират с невроендокринно-метаболитни нарушения. Те се основават на промени в неврохормоналните и неврохуморалните съотношения (поради промени в невротрансмитерната медиация), които от своя страна са показатели за адаптивните възможности на организма и състоянието на ерго- и трофотропните системи.
В някои случаи е необходимо да се изследват както хормоналният профил, така и неврохуморалните взаимовръзки: функция на щитовидната жлеза (базален метаболизъм, използвайки метода на комплексната радиоизотопна абсорбция на I), състоянието на системата хипоталамус-хипофиза-надбъбречна кора (определяне на кортикостероиди и техните метаболити в кръвта и урината), изследване на функцията на яйчниците (ректална температура, зеничен симптом, CII, хормонален профил), въглехидратен, протеинов, водно-солев метаболизъм и др.
За да се изследва състоянието на неврохуморалните взаимоотношения, в кръвта, урината и цереброспиналната течност се определя съдържанието на катехоламини (адреналин, норадреналин, допамин, DOPA и техните метаболити), ацетилхолин и неговите ензими, хистамин и неговите ензими (диаминоксидаза), хистаминопексичният ефект (HPE) на серотонина чрез екскреция на 5-OIAC в урината.
В същото време, тези показатели могат да се използват за оценка на състоянието както на специфични, така и на неспецифични LRK системи, както и на реакцията на централните ерго- и трофотропни апарати и периферните вегетативни системи.
Хуморалните (електролитни) изследвания на натрий, калий, общ калций, неорганичен фосфор, хлор, въглероден диоксид, магнезий помагат за идентифициране на латентна неврогенна тетания. Определят се коефициенти, показващи съотношението на едновалентните йони (натрий, калий) към двувалентните (калций, магнезий). Синдромът на неврогенната тетания (СНТ) е предимно нормокалцемичен, но има относителна склонност към хипокалцемия. При пациенти с СНТ коефициентът, отразяващ преобладаването на едновалентните йони над двувалентните, е значително повишен.
Изследване на функциите на сегментарния отдел на автономната нервна система
Развитието на съвременното преподаване на патологията на автономната нервна система изискваше преразглеждане на стари методологични подходи и разработване на нови методи на изследване. Към методите, които се разработват днес, се налагат специални изисквания. Тестовете за автономни изследвания трябва да бъдат:
- достатъчно информативна по отношение на автономната дисфункция (количествена оценка на резултатите);
- специфични, с добре възпроизводими резултати при многократни изследвания (коефициентът на вариация не трябва да надвишава 20-25%); 3) физиологично и клинично надеждни (безопасни);
- неинвазивен;
- лесен и бърз за изпълнение.
Все още има малко тестове, които отговарят на тези изисквания.
Разработените методи за изследване на автономната нервна система в сърдечно-съдовата, судомоторната и зеничната системи отговарят на горепосочените изисквания в по-голяма степен от други и следователно навлизат по-бързо в клиничната практика.
Изследването на сегментните вегетативни нарушения трябва да се провежда, като се взема предвид не само локализацията на лезията, но и симптомите, показващи загуба или дразнене на периферните вегетативни образувания. Необходимо е, ако е възможно, да се определи техният характер (симпатиков или парасимпатиков). Желателно е да се изясни интересът на определена част от вегетативната дъга: аферентна или еферентна.
Някои от използваните методи могат да предоставят информация за надсегментните вегетативни апарати, като записват началния вегетативен тонус, вегетативната реактивност и вегетативната поддръжка на активността; освен това е възможно да се получи информация за състоянието на сегментните части на вегетативната нервна система.
Сърдечно-съдова система
Методи за определяне на състоянието на симпатиковия еферентен път
- Определяне на промените в кръвното налягане, свързани с прехода във вертикално положение. Изчислява се разликата в систоличното кръвно налягане в легнало положение и на 3-тата минута след изправяне.
Тълкуване: спад на систоличното кръвно налягане с не повече от 10 mm Hg е нормална реакция, показваща целостта на еферентните вазоконстрикторни влакна; спад от 11-29 mm Hg е гранична реакция; спад от 30 mm Hg или повече е патологична реакция, показваща еферентна симпатикова недостатъчност.
- Определяне на промените в артериалното налягане по време на изометрично натоварване. С помощта на динамометър се определя максималната сила в едната ръка. След това, в продължение на 3 минути, пациентът стиска динамометъра със сила, равна на 30% от максималната. Изчислете разликата в диастоличното артериално налягане на 3-тата минута от стискането на динамометъра и преди извършване на натоварването, в покой.
Тълкуване: повишаване на диастоличното кръвно налягане с повече от 16 mm Hg е нормална реакция; повишаване с 10-15 mm Hg е гранична реакция; повишаване с по-малко от 10 mm Hg е патологична реакция, показваща еферентна симпатикова недостатъчност.
- Оценка на състоянието на еферентните вазоконстрикторни симпатикови влакна. За тази цел се използват някои тестове, базирани на регистрацията на плетизмограмата на ръката или предмишницата:
- Представянето на психически стрес, болезнен стимул или внезапен шум обикновено причинява намаляване на кръвопълненето на ръката и повишаване на артериалното налягане поради периферна вазоконстрикция. Липсата на промени в кръвопълненето и артериалното налягане показва увреждане на еферентните симпатикови влакна, водещи до кожните съдове;
- При извършване на маневрата на Валсалва или ротационния тест на стола на Барани, обикновено се наблюдава намаляване на кръвопълнението поради повишена вазоконстрикция. Липсата на промени в кръвопълнението показва увреждане на симпатиковите периферни вазоконстриктори;
- Рязкото дълбоко вдишване предизвиква рефлекторно свиване на съдовете на предмишниците. В този тест реакцията се основава на спинален рефлекс, чиито аферентни пътища са неизвестни, а еферентните пътища се състоят от симпатикови вазоконстрикторни влакна. Липсата на намаление на кръвопълнението в този тест също показва симпатикова еферентна недостатъчност;
- По време на клякания, пасивни повдигания на краката в легнало положение, плетизмографията показва увеличение на кръвопълнението поради намаляване на вазоконстрикцията. Когато симпатиковите вазоконстрикторни влакна, които отиват към съдовете на скелетните мускули, са увредени, няма промени в кръвопълнението.
Трябва да се отбележи, че гореспоменатите тестове, използващи плетизмография, нямат ясни количествени граници на нормата и патологията и следователно използването им в общата практика е ограничено. Въпреки това, резултатите, получени в групата от субекти, могат да бъдат сравнени с данните от контролната група.
- Фармакологични тестове:
- Определяне на плазмените нива на норепинефрин (NA): Плазмените нива на норепинефрин се поддържат чрез освобождаване от симпатиковите нервни окончания и надбъбречната медула. Тъй като количеството невротрансмитер, освободен в кръвта, е пропорционално на активността на симпатиковата нервна система, плазмените нива на норепинефрин могат да се използват като индекс на активността на симпатиковата нервна система. Смята се, че намалените плазмени нива на норепинефрин се дължат на анормално освобождаване от симпатиковите еферентни терминали в кръвоносните съдове, а не на промени в неговото усвояване или дифузия през кръвно-мозъчната бариера или други мембрани. При здрав индивид плазмените нива на норепинефрин остават постоянни в легнало положение и се увеличават рязко, когато индивидът заеме вертикално положение. В централните позиции на автономната нервна система има определено плазмено ниво на норепинефрин, което не се променя, когато индивидът заеме вертикално положение. При периферни лезии (постганглионен симпатиков неврон), нивото на норепинефрин в легнало положение е рязко намалено и не се увеличава по време на ортостатичния тест. По този начин е възможно да се разграничат преганглионните лезии от постганглионните:
- тираминов тест: тираминът освобождава норепинефрин и допамин от постганглионните пресинаптични везикули. Недостатъчното повишаване на плазмения норепинефрин (катехоламини) след приложение на тирамин би показало дефицит в способността на постганглионния неврон да освобождава норепинефрин, т.е. дистален постганглионен симпатиков дефект;
- норепинефринов тест: интравенозното приложение на малки дози норепинефрин причинява голям брой сърдечно-съдови ефекти при здрав човек, включително повишаване на системното артериално налягане. При някои пациенти с автономно увреждане се наблюдава преувеличена реакция на артериалното налягане поради така наречената денервационна свръхчувствителност, която възниква с разрушаването на пресинаптичните нервни окончания. Обратно, пълната денервация води до по-ниска от нормалната реакция на артериалното налягане при този тест;
- Анаприлинов тест: липсата на забавяне на сърдечната честота при интравенозно приложение на Анаприлин (не повече от 0,2 mg/kg) показва увреждане на симпатиковите нерви, отиващи към сърцето.
- Регистриране на акционни потенциали на симпатиковите периферни нерви, отиващи към кожните съдове, набраздените мускули и потните жлези. Съвременен електрофизиологичен метод, който позволява, използвайки най-новата микроелектродна технология, да се регистрира невронна активност от периферните автономни нерви, да се определят латентни периоди на автономни отговори за различни видове стимули и да се изчисли скоростта на провеждане на възбуждането по еферентните симпатикови влакна.
Методи за определяне на състоянието на парасимпатиковия еферентен път
- Промени в сърдечната честота при изправяне. При здрави хора сърдечната честота се увеличава бързо при изправяне (максималната стойност се наблюдава след 15-ия сърдечен удар) и след това намалява след 30-ия удар. Съотношението между RR интервала при 15-ия сърдечен удар и RR интервала при 30-ия сърдечен удар се обозначава като „съотношение 30:15“ или коефициент „30:15“. Обикновено то е равно на 1,04 или повече; 1,01-1,03 е граничен резултат; 1,00 е недостатъчно вагусово влияние върху сърцето.
- Промяна в сърдечната честота при дълбоко, бавно дишане - 6 пъти за 1 мин. Определяне на съотношението на максимално удължения RR интервал при издишване към максимално скъсения RR интервал при вдишване. При здрави хора, поради синусова аритмия, причинена от влиянието на вагуса, това съотношение винаги е по-голямо от 1,21. Показатели от 1,11-1,20 са гранични. При намаляване на синусовата аритмия, т.е. при вагусна недостатъчност, този показател няма да бъде по-висок от 1,10.
- Промяна в сърдечната честота по време на маневрата на Валсалва. Изчислява се коефициентът на Валсалва. Дишането се извършва в мундщук, свързан с манометър; налягането се поддържа на 40 mm Hg в продължение на 15 секунди. Едновременно с това сърдечната честота се записва с помощта на ЕКГ. Изчисляване на коефициента на Валсалва: съотношението на удължения RR интервал през първите 20 секунди след теста към скъсения RR интервал по време на теста. Обикновено е равно на 1,21 или повече; граничните резултати са 1,11-1,20; коефициент 1,10 или по-нисък показва нарушение на парасимпатиковата регулация на сърдечния ритъм. Физиологично, по време на теста, в момента на напрежение, се появяват тахикардия и вазоконстрикция, след което настъпва скок на кръвното налягане и по-късно брадикардия.
- Фармакологични тестове:
- атропинов тест. Пълен сърдечен парасимпатиков блок настъпва при въвеждане на атропин в доза 0,025-0,04 mg/kg, съответно от 1,8 до 3 mg атропин сулфат. Ефектът се постига в рамките на 5 минути, трае 30 минути. Наблюдава се изразена тахикардия. При пациенти с увреждане на сърдечните клонове на вагуса не се наблюдава повишаване на сърдечната честота.
Методи за определяне на състоянието на аферентния симпатиков път
Маневра на Валсалва: дишането се извършва през мундщук, свързан с манометър; налягането в манометъра се поддържа на 40 mm Hg в продължение на 15 секунди.
В този случай се наблюдава повишаване на интраторакалното налягане, артериалното налягане и промяна в сърдечната честота. Всички промени обикновено траят 1,5-2 минути и имат четири фази: Фаза 1 - повишаване на артериалното налягане поради повишаване на интраторакалното налягане; Фаза 2 - спад на систоличното и диастоличното налягане поради промяна във венозния приток; след 5 секунди нивото на артериалното налягане се възстановява, което е свързано с рефлекторна вазоконстрикция; Сърдечната честота се увеличава през първите 10 секунди; Фаза 3 - рязък спад на артериалното налягане до нивото на края на втората фаза, което е свързано с освобождаването на аортата; това състояние продължава 1-2 секунди след изчезването на интраторакалното налягане; Фаза 4 - повишаване на систоличното налягане над нивото на покой за 10 секунди, пулсовото налягане се увеличава, диастоличното налягане или се увеличава, или не се променя. Фаза 4 завършва, когато артериалното налягане се върне към първоначалното си ниво.
При увреждане на симпатиковия аферентен път настъпва блокада на отговора във 2-ра фаза, която се изразява в спадане на систоличното и диастоличното налягане и повишаване на сърдечната честота.
Ако е известно, че блуждаещият нерв функционира нормално (според клинични данни и резултати от изследвания) и същевременно няма промяна в сърдечната честота по време на артериална хипо- и хипертония, тогава може да се предположи, че е увредена аферентната част на симпатиковата дъга, т.е. пътят, водещ до каротидния синус като част от IX двойка черепномозъчни нерви.
Съвременните методи за изследване на вегетативния апарат в сърдечно-съдовата система са неинвазивно мониториране на кръвното налягане и анализ на вариабилността на сърдечната честота (спектрален анализ на PC). Тези методи позволяват интегративна количествена оценка на вегетативната функция в различни функционални състояния, както и да се изясни влиянието и ролята на симпатиковите и парасимпатиковите звена на вегетативната регулация в сърдечно-съдовата система.
Стомашно-чревна система
Методите, използвани за изследване на вегетативните функции в тази система, се основават на изучаването на мотилитета на целия стомашно-чревен тракт, който е под контрола на парасимпатиковия и симпатиковия отдел на вегетативната нервна система.
Преди да преминем към описанието на методите, е необходимо да се предупреди, че положителните резултати могат да се интерпретират като вегетативна патология в случай на изключване на всички очевидни причини за стомашно-чревни нарушения (инфекция, възпаление, травма, тумор, сраствания, патология на черния дроб и жлъчния мехур и др.).
Изследване на екскреторната функция. Методи за определяне на състоянието на парасимпатиковия еферентен път
- Стомашна киселинност. Инсулинът се прилага в доза 0,01 U/kg, след което се определя стомашната киселинност. При здрав човек киселинността се повишава в отговор на хипогликемия поради активността на блуждаещия нерв. Липсата на повишаване на киселинността показва увреждане на клоновете на блуждаещия нерв, които отиват към париеталните клетки на стомаха. Между другото, това е стандартна процедура за оценка на хирургична ваготомия. Ако самите париетални клетки са увредени или липсват, тогава също няма да има повишаване на стомашната киселинност в отговор на пентагастрин или хистамин.
- Гастрохромоскопия. Въз основа на способността на стомашната лигавица да отделя багрило - неутрално червено - след 12-15 минути при интрамускулно приложение и след 5 минути при интравенозно приложение. При секреторна недостатъчност секрецията на багрилото е значително забавена, при ахилия - изобщо не се наблюдава (преобладаване на симпатиковото влияние).
- Реакция на панкреатичните полипептиди към хипогликемия. Освобождаването на панкреатични полипептиди от панкреаса се случва по време на хипогликемия и се медиира от вагуса. Поради тази причина недостатъчното или липсващо увеличение на панкреатичните полипептиди в отговор на прилагането на инсулин се счита за парасимпатична недостатъчност.
Изследване на моторно-евакуаторната функция на стомаха и червата
Описаните методи показват увреждане на преганглионните парасимпатикови влакна или симпатикова недостатъчност.
Методи: сцинтиграфия, рентгенова кинематография, манометрия. Възможно е да се открие забавяне на движенията на хранопровода, което се случва при увреждане на преганглионните парасимпатикови влакна на блуждаещия нерв, и нарушение на ритъма на движенията при аксонална дегенерация на езофагеалните нерви.
Контрастните методи за изследване на стомаха и червата, електрогастрографията и ултрасонографията, позволяват откриването на нарушения на двигателната функция под формата на забавена перисталтика и евакуация поради увреждане на парасимпатиковите нерви (вагус) и повишена двигателна функция поради симпатикова недостатъчност.
- Балонно-кимографски метод. Същността се състои в регистриране на вътрестомашното налягане, чиито колебания до голяма степен съответстват на стомашните контракции. Началното ниво на налягане характеризира тонуса на стомашните стени. Гумен балон, пълен с въздух, е свързан чрез система от тръбички и капсула на Марей с воден манометър. Колебанията в течността в манометъра се записват на кимограф. При анализа на кимограмите се оценяват ритъмът, силата на стомашните контракции и честотата на перисталтичните вълни за единица време. Влиянията, идващи от симпатиковите нерви, намаляват ритъма и силата на контракциите, както и скоростта на разпространение на перисталтичната вълна в стомаха и инхибират мотилитета. Парасимпатиковите влияния стимулират мотилитета.
- Методът с отворен катетър е модификация на балонно-кимографския метод. В този случай налягането се възприема от менискуса на течността.
- Електрогастрографията има предимствата на безсондов метод за оценка на двигателната активност на стомаха. Биопотенциалите на стомаха се записват от повърхността на тялото на пациента с помощта на устройствата EGG-3 и EGG-4. Филтърната система позволява идентифициране на биопотенциали в тесен диапазон, които характеризират двигателната активност на стомаха. При оценката на гастрограмите се вземат предвид честотата, ритъмът и амплитудата за единица време. Методът включва поставяне на активен електрод в проекционната зона на стомаха върху предната коремна стена, което не винаги е възможно.
- Регистриране на стомашни биопотенциали от отдалечена точка [Ребров В.Г., 1975] с помощта на апарат ЕГС-4М. Активният електрод е на дясната китка, а индиферентният - на десния глезен.
- Пашелектрографията е едновременно изследване на двигателната функция на стомаха и червата. Методът се основава на факта, че честотата на мускулните контракции е специфична за различните участъци на храносмилателния тракт и съвпада с честотата на основния електрически ритъм [Shede H., Clifton J., 1961; Christensen J., 1971]. Чрез избиране на тази честота с помощта на теснолентови филтри, при поставяне на електроди върху повърхността на тялото, е възможно да се проследи естеството на промените в общия потенциал на съответните участъци на стомашно-чревния тракт, включително тънките и дебелите черва.
- Радиотелеметрия. Вътрестомашното налягане се определя с помощта на капсула, поставена в стомаха, която включва сензор за налягане и радиопредавател. Радиосигналите се приемат от антена, прикрепена към тялото на пациента, и се предават чрез преобразувател към записващо устройство. Кривите се анализират по същия начин, както при електрогастрографията.
Все още няма прости, надеждни и информативни тестове за диагностициране на автономна недостатъчност в стомашно-чревната система.
Урогенитална система
В тази област все още липсват прости информативни тестове за изследване на автономните нерви; използваните методи се основават на изучаването на функциите на крайните ефекторни органи.
Методи за определяне на състоянието на парасимпатиковите и симпатиковите еферентни пътища
- Миктиоурометрията е количествен метод, който използва специални устройства - урофлоуметри - за оценка на евакуационната функция на пикочния мехур, контролирана от парасимпатиковата нервна система.
- Цистометрията е количествен метод, който оценява двигателните и сензорните функции на пикочния мехур. Въз основа на връзката между интравезикалното налягане и обема на пикочния мехур може да се определи нивото на увреждане: над гръбначномозъчните центрове, преганглионните парасимпатикови влакна, постганглионните нерви.
- Уретралната пресорна профилометрия е метод за оценка на състоянието на уретрата с помощта на изградена графика - профил на налягането по цялата ѝ дължина по време на евакуация на урината. Използва се за изключване на патология на долните пикочни пътища.
- Цистоуретрографията е контрастен метод за откриване на дисинергия на вътрешния и външния сфинктер.
- Ултразвуковата сонография е съвременен неинвазивен метод за изследване на функциите на пикочния мехур, позволяващ да се оценят всички етапи на уриниране и пълнене.
- Електромиографията на външния анален сфинктер е метод, използван за диагностициране на дисинергия на външния сфинктер на пикочния мехур, който функционира по подобен начин на външния анален сфинктер.
- Мониторинг на ерекцията по време на нощен сън - използва се за диференциална диагностика на органична и психогенна импотентност. При органично увреждане на парасимпатиковите влакна, ерекцията липсва сутрин и по време на нощен сън, докато при здрави хора и при психогенна импотентност ерекцията е запазена.
- Изследването на евокирани кожни симпатикови потенциали от повърхността на гениталиите се провежда за оценка на функцията на симпатиковите еферентни нерви. При тяхното увреждане латентните периоди на отговорите се удължават, а амплитудите им се намаляват.
Кожа (изпотяване, терморегулация)
Методи за определяне на състоянието на еферентния симпатиков път
- Изследване на евокирани кожни симпатикови потенциали. Методът се основава на феномена КСР и се състои в записване на кожни биопотенциали в отговор на електрическа стимулация на медианния нерв. Тъй като еферентната връзка на КСР е симпатиковата нервна система, характеристиките на получения отговор започват да се използват за анализ на тази част от вегетативната нервна система. Четири чифта повърхностни електроди (20x20x1,5 mm) се поставят на дланите и стъпалата. Регистрацията се извършва с помощта на електроневромиограф с чувствителност на усилвателя 100 μV, в честотния диапазон 1,0-20,0 Hz с епоха на анализ 5 s. Като електрически стимул се използват единични неправилни правоъгълни импулси с продължителност 0,1 s. Силата на тока се избира стандартно въз основа на появата на двигателен отговор на палеца по време на стимулация в областта на проекцията на медианния нерв на ниво китка. Стимулите се подават на случаен принцип с интервал от поне 20 s след изчезване на спонтанния КСР. В отговор на стимула се осредняват 4-6 галванични кожни реакции, които се обозначават като евокирани кожни симпатикови потенциали (ЕСП). Определят се латентните периоди и I амплитудите на ЕСП. Информативността на този метод е демонстрирана от серия изследвания при пациенти с различни форми на полиневропатии при системни, ендокринни и автоимунни заболявания. В този случай, увеличаването на LA и намаляването на AMP на ЕСП са оценени като нарушение на проводимостта на възбуждането по автономните судомоторни влакна, а липсата на реакции - като резултат от грубо нарушение на функцията на потните влакна. При анализа на ЕСП обаче винаги трябва да се има предвид, че параметрите на латентността и амплитудите могат да се променят не само при нарушения в периферната, но и в централната нервна система. При интерпретиране на данните от VKSP от гледна точка на нивото на увреждане на VNS е необходимо да се вземат предвид резултатите от клинични и други параклинични методи на изследване (ENMG, EP, ЕЕГ, ЯМР и др.). Предимствата на метода са неинвазивност, пълна безопасност и количествена оценка на резултатите.
Друг информативен метод е количественият судомоторно-аксонов рефлексен тест (QSART), при който локалното изпотяване се стимулира чрез ацетилхолинова йонофореза. Интензивността на изпотяване се регистрира чрез специален сусцептометър, който предава информация в аналогов вид на компютър. Изследването се провежда в специално топлоизолирано помещение в покой и при термични натоварвания (горещ чай и др.). Необходимостта от специално помещение и техническо оборудване за провеждане на изследването ограничава широкото приложение на този метод.
Много по-рядко в днешно време се използват багрилни тестове за оценка на потната функция. Някои от тях са описани по-долу. Неуспехът на еферентната част на симпатиковата рефлекторна дъга се определя от липсата на изпотяване в определена област на тялото. Локализацията се установява чрез наблюдение на изпотяването с помощта на йодно-нишестен тест на Минор или хром-кобалтов тест на Южелевски. Изпотяването се постига по различни методи:
-
- Аспиринов тест: приемът на 1 g ацетилсалицилова киселина с чаша горещ чай причинява дифузно изпотяване през мозъчния апарат; при кортикални лезии по-често се наблюдава моноплегичен тип изпотяване - неговото отсъствие или намаляване.
- Затоплянето на обекта в кутия със сух въздух, нагревателна камера или потапянето на два крайника в гореща вода (43 °C) предизвиква спинални потни рефлекси чрез клетките на страничните рогове на гръбначния мозък. В случай на увреждане на сегментни части на гръбначния мозък, процедурите за затопляне, както и тестът с аспирин, разкриват липсата или намаляването на изпотяването в съответните области.
- Пилокарпинов тест: подкожно инжектиране на 1 ml 1% разтвор на пилокарпин, действащ върху терминалните потни жлези, обикновено предизвиква отделяне на пот в определена област на тялото. Липса или намаляване на изпотяването при този тест се наблюдава при липса или увреждане на потните жлези.
- Тестване на аксонния рефлекс: стимулация с фарадов ток, интрадермално инжектиране на ацетилхолин (5-10 mg) или електрофореза на ацетилхолин обикновено причиняват локална пилоерекция и изпотяване след 5 минути. Липсата на пилоерекция, намаленото или липсващо изпотяване показват увреждане на симпатиковите ганглии или постганглионните неврони.
- Изследване на температурата на повърхността на кожата с помощта на термовизори: записва се интензитетът на инфрачервеното лъчение, което е същността на получените термограми. Изотермични ефекти се използват за количествено определяне на стойността на инфрачервеното лъчение. Температурните стойности се записват в градуси. Интерпретацията на термограмите се основава на наличието на термична асиметрия, както и на стойността на надлъжния терминален градиент, отразяващ температурната разлика между дисталните и проксималните области на кожата. Изследването на термограмите и интензитета на температурата на кожата показа, че горната половина на тялото е по-топла от долната, десният и левият крайник се характеризират със симетричен образ, проксималните части на крайниците са по-топли от дисталните, а разликата е незначителна и постепенна. При пациенти с мозъчни автономни нарушения разпределението на температурата на кожата по термографски показатели е представено от следните видове:
- двустранна „термоампутация“ на нивото на долната трета на предмишницата с хипотермия на ръцете и краката, с рязък спад на температурата от 2-4 °C;
- хипертермия на ръцете и краката, по-честа при пациенти с хипоталамичен синдром;
- различни видове асиметрии:
- едностранна "термоампутация" на ръката;
- асиметрия "термоампутация" на ръцете и краката.
Когато са засегнати сегментни части на вегетативната нервна система, се наблюдават предимно различни видове асиметрии.
Ученик
Известно е, че симпатиковата и парасимпатиковата система инервират мускулите, които разширяват и свиват зеницата. Невропаркологичните изследвания позволяват да се разграничат пре- и постганглионните увреждания на автономните нерви, които инервират мускулите на ириса. Анализът позволява да се разграничи появата на птоза и миоза, дължащи се на увреждане на симпатиковите влакна на мускула, който разширява зеницата, от синдрома на Хорнер, който се основава на по-проксимално увреждане на симпатиковите пътища, водещи до този мускул, както и синдрома на Ади (тонично разширение на зениците), който понастоящем се свързва с увреждане на постганглионните парасимпатикови влакна, инервиращи мускула, който свива зеницата, както и от мидриаза, която възниква поради увреждане на преганглионните влакна.
Невропафармакологичният метод на анализ се основава на феномена на денервационна свръхчувствителност на постганглионните симпатикови и парасимпатикови влакна. Доказано е, че ако има денервационна свръхчувствителност на стеснената зеница при миоза или птоза, тогава лезията е локализирана не в преганглионните симпатикови влакна, а в постганглионните влакна в основата на черепа или по протежение на вътрешната каротидна артерия. Ако има денервационна свръхчувствителност на разширената зеница при мидриаза, тогава увреждането на преганглионните влакна в мозъчния ствол, кавернозния синус или шийния отдел на гръбначния мозък също е малко вероятно. Това е типично за увреждане на симпатиковите постганглионни влакна или в цилиарния ганглий, или във външните слоеве на окото.
Има няколко правила при изследване на учениците и извършване на неврофармакологични тестове:
- 1 капка от лекарството се вкарва във всяко око на интервали от 2 минути;
- тъй като тестът се провежда за откриване на дефекта, може да се наложи капките да се вкапват три пъти през 10-минутни интервали, т.е. по 6 капки във всяко око;
- при пациенти с едностранни аномалии в размера на зениците, трябва да се изследват и двете зеници;
- Денервационната свръхчувствителност се счита за открита, ако разширената зеница се свие, а другата не реагира. Ако няма отговор, концентрацията на лекарството може да се увеличи, при условие че се изследват и двете очи. Денервационната свръхчувствителност на разширената зеница може да се изключи само ако нормалната зеница започне да се свива при липса на по-силно свиване на разширената зеница.
В случай на двустранна зенична патология, сравнението е невъзможно; трябва да се изследва само едното око, а другото ще служи като контрола.
Тестове за свръхчувствителност към симпатикова денервация при миоза
- Прилагане на 0,1% адреналин: нормалната зеница не се разширява в отговор на вливане на адреналин. При денервационна свръхчувствителност, адреналинът причинява мидриаза. Максимална свръхчувствителност настъпва при увреждане на постганглионния симпатиков път. Зеницата се разширява с повече от 2 мм. Адреналинът не причинява значителна промяна в размера на зеницата при увреждане на преганглионните симпатикови влакна (особено „първия неврон“), т.е. при пълен синдром на Хорнер този тест е отрицателен.
- Тест с 4% разтвор на кокаин: кокаинът рядко се използва самостоятелно, тъй като не позволява да се уточни местоположението на увреждането на симпатиковия нерв, по-често се използва в комбинация с адреналиновия тест. Методология на комбинирания тест: прилагат се 2 капки 4% разтвор на кокаин, при необходимост това се повтаря три пъти. Отчетливата мидриаза с миоза показва увреждане на преганглионните симпатикови влакна. Ако няма реакция, след 30 минути се вкарва 0,1% разтвор на адреналин: лекото разширяване на зеницата може да показва евентуално увреждане на преганглионните влакна, неговия „втори неврон“; отчетливото разширяване на зеницата е диагностичен признак за увреждане на постганглионните симпатикови влакна.
Тест за свръхчувствителност към парасимпатикова денервация при мидриаза
Използват се 2,5% капки мехолил. Във всяко око се вкапва по 1 капка от разтвора с повторно вкапване след 5 минути. Тонично разширената зеница реагира на мехолил с изразена миоза. В здравата зеница няма реакция. Този тест е информативен при синдром на Ади.
Вътрешна офталмоплегия: идентифицирането на причините ѝ не изисква фармакологични тестове, но е необходим неврологичен локален анализ.
В допълнение към фармакологичните тестове има и други.
- Време на зеничния цикъл. С помощта на шпалт лампа през ръба на зеницата се пропуска тясна ивица светлина. В отговор се наблюдават ритмични контракции и свиване на зеницата. Времето на един такъв цикъл (свиване - разширяване) при здрави хора е 946 ±120 ms. Увеличаването на времето на зеничния цикъл показва парасимпатикова недостатъчност.
- Полароидната фотография на зеницата с електронна светкавица е метод за определяне на размера на зеницата на тъмно. Определянето на размера на адаптираната към тъмнината зеница спрямо външния диаметър на ириса позволява да се оцени състоянието на симпатиковата инервация. Недостатъчното разширение на зеницата показва симпатикова недостатъчност. Методът е чувствителен към минимални промени в симпатиковата функция.
- Инфрачервената телевизионна пупилометрия е количествен метод, който позволява да се определят точните размери на зеницата в покой, в отговор на светлина и на тъмно, което предоставя обширна информация за оценка на автономната инервация на зеницата.
- Хетерохромия на ириса: симпатиковата нервна система влияе върху образуването на меланин и определя цвета на ириса. Нарушаването на пигментацията на единия ирис показва увреждане на симпатиковите влакна в ранното детство. Депигментацията при възрастни е изключително рядка. Причината за хетерохромията при възрастни може да бъде локално заболяване или резултат от вродена изолирана аномалия. Депигментацията може да се наблюдава с други симптоми на увреждане на симпатиковата инервация при синдром на Хорнер (обикновено вроден).
Какво трябва да проучим?

