Медицински експерт на статията
Нови публикации
Мелазма на лицето
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
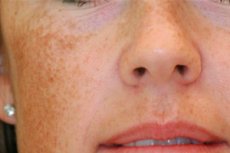
Нарушенията на пигментацията на кожата са често срещани проблеми, за които пациентите често се консултират с дерматолози. Особено неприятно е, когато по лицето се появят непривлекателни петна: този козметичен проблем се нарича мелазма. Заболяването е доброкачествено, но причинява много психоемоционален дискомфорт на своите притежатели. Какъв вид патология е това и възможно ли е да се отървем от нея? [ 1 ]
Мелазмата винаги е забележима. Неприятните петна по лицето - от светлобежови до тъмнокафяви - имат ясни граници, без лющене, без промени в структурата на кожата и др. През зимата петната стават малко по-светли, но през лятото стават особено очевидни. Понякога хората имат само едно или две петна, но често лицето е изцяло покрито с тях. [ 2 ]
Епидемиология
Светлото лице и чистата кожа винаги са се смятали за първите показатели за красота. За да предотвратят потъмняването на кожата, много жени в Централна Азия все още носят специални чадъри, за да се предпазят от слънцето. Тази мода за светла кожа произхожда от Индия и Турция, а първият защитен чадър се появява през 17 век във Франция: той се нарича „парасол“, което буквално се превежда като „за слънцето“.
През годините модата се е променила и тенът е станал популярен. Въпреки това, все още се смята, че красивата кожа трябва да има равномерен и здрав тен, без петна или други чужди елементи. [ 3 ]
Според статистиката, всеки пети човек на планетата има различни видове пигментни петна като мелазма - като проблемът се среща при жените приблизително два пъти по-често, отколкото при мъжете, а при по-възрастните хора - по-често, отколкото при младите. В повечето случаи „виновникът“ е прекомерното тен или редовната работа (престой) на открито, под палещото слънце.
Смята се, че появата на мелазма е най-вероятна при хора на възраст 35-40 години, въпреки че подобна хиперпигментация често се среща и при млади момичета и момчета.
Има случаи, когато петната от мелазма са изчезвали сами. Но по-често ситуацията не е толкова оптимистична: отърваването от проблема изисква много усилия и търпение.
Лечението на мелазма обикновено се извършва от дерматолог-козметолог. Пациентът обаче трябва допълнително да се консултира с гинеколог, ендокринолог, гастроентеролог.
Причини мелазма
Мелазмата под формата на интензивно оцветени петна по лицето може да бъде причинена от патология или да има наследствена етиология.
Меланинът е пигментно вещество, което осигурява цвета на кожата и ириса. Прекомерното натрупване и отлагане на това вещество причинява хиперпигментация. Основните причини за този процес могат да бъдат наречени:
- излагане на слънчева светлина (приблизително всеки втори случай на мелазма), свързано с продължително излагане на открито слънце, чести посещения на солариум;
- период на бременност, хормонален дисбаланс, свързан с дисфункция на яйчниците, чернодробна дисфункция, дисфункция на щитовидната жлеза, прием на контрацептиви и хормони;
- възпалителни реакции по кожата;
- заболявания на храносмилателната система, метаболитни нарушения, хипер- и хиповитаминоза.
Други възможни причини за мелазма включват химикали и лекарства, които могат да повишат чувствителността на кожата към ултравиолетова светлина. Това е особено често срещано при хора с наследствена предразположеност към хиперпигментация. [ 4 ]
Лекарства, които повишават чувствителността на кожата към слънчева радиация и допринасят за развитието на мелазма:
- нестероидни противовъзпалителни средства и аналгетици (диклофенак, ибупрофен, индометацин, пироксикам, напроксен);
- антибактериални лекарства (гентамицин, азитромицин, тетрациклин, еритромицин, доксициклин);
- диуретици (Фуроземид, Хидрохлоротиазид, Ацетазоламид, Хлорталидон, Амилорид);
- лекарства, които засягат сърдечно-съдовата система (амиодарон, симвастатин, миноксидил, карведилол, лозартан);
- перорални контрацептиви, хормонални лекарства (гестоден, естрадиол);
- антидепресанти (доксепин, флуоксетин, венлафаксин, пароксетин, амитриптилин и др.);
- успокоителни, барбитурати (фенобарбитал, диазепам, алпразолам);
- антиалергични средства (цетиризин, астемизол, дифенхидрамин хидрохлорид, ебастин);
- локални лекарства против акне (адапален, ретиноева киселина, бензоил пероксид, изотретиноин).
Важно е да се отбележи, че въпросът за причината за мелазмата не е достатъчно проучен до момента. В тази връзка често не е възможно да се установи ясно причинно-следствена връзка между появата на този проблем и някакво нарушение в организма. Въпреки това, всяка от горепосочените причини може да се разглежда като фактор, допринасящ за развитието на мелазма. [ 5 ]
Рискови фактори
Пигментното вещество се произвежда в меланоцитите, епидермалните клетки. Съществуват няколко варианта на това вещество, чието преобладаващо количество определя тена на кожата и косата:
- еумеланин (осигурява кафяви и черни нюанси);
- феомеланин (придава червеникав цвят);
- левкомеланин (неутрален цвят).
Въпреки че мелазмата се характеризира с появата предимно на тъмнокафяви петна, техният нюанс зависи от съотношението на количеството на един или друг вид пигментно вещество. [ 6 ]
Процесът на производство на меланин и регулиране на пигментните клетки все още оставя много въпроси за специалистите. Учените предполагат, че основата за развитието на мелазма се крие в наследствената предразположеност, която се проявява под влиянието на определени провокиращи фактори. Доказан факт е, че основният фактор е слънчевата радиация, която допринася за увеличаване на броя на свободните радикали, причиняващи увреждане на ДНК на пигментните клетки и ускоряващи разпределението на пигмента. Освен това, самата ултравиолетова радиация също е способна да увреди клетъчната ДНК.
По този начин, основните провокиращи фактори могат да бъдат наречени:
- излишък от ултравиолетова радиация;
- промени в хормоналния баланс (поради различни причини: бременност, менопауза, лечение с хормонални лекарства, туморни процеси, произвеждащи хормони и др.);
- възпалителни заболявания, засягащи кожата. [ 7 ]
Промените в хормоналните нива са свързани главно със съотношението на половите хормони. По-рядко мелазмата е следствие от метаболитни нарушения, неправилно функциониране на черния дроб, щитовидната жлеза и панкреаса, както и на червата. Има и данни за негативното въздействие на неправилно подбрана козметика или неправилно извършени процедури.
Патогенеза
Тонът на човешката кожа варира и това се дължи на много фактори:
- количеството и степента на разпределение на пигмента;
- дебелина на епидермалния слой;
- състоянието на роговия слой;
- насищане и качество на съдовата мрежа;
- свойства на клетъчните структури, съдържащи меланин;
- съдържанието на меланин в меланосомите и качеството на неговата дивергенция в епидермалните клетки.
Производството на меланин се осъществява в специфични структури на меланоцитите, а именно в меланозоми, чрез превръщане на аминокиселината тирозин. Под въздействието на ензими като DOPA оксидаза и тирозиназа, тирозинът се трансформира в междинна обменна връзка – диоксифенилаланин. След това, чрез последващи процеси, тази връзка се превръща в меланин. [ 8 ]
Механизмът на образуване на меланин се нарича меланогенеза. Той се причинява от наличието на тирозин, синглетен кислород, цинкови и медни йони.
На 1 см² кожа има повече от хиляда меланоцита. При тъмнокожите хора този брой е само малко по-голям, отколкото при светлокожите. Но меланинът се образува при тях много по-активно, което се обяснява с генетични характеристики.
В момента учените вече уверено говорят за теорията за свободнорадикалната регулация на образуването на меланоцити. Тази теория предполага, че увреждането на зоните на митохондриалната ДНК възниква при дефицит на антиоксиданти, което води до нарушение в производството на меланин. [ 9 ]
Регулаторните механизми на функцията на меланоцитите в момента не са достатъчно проучени. Въпреки това, всички специалисти са уверени, че ултравиолетовата радиация почти винаги е стимулатор на такива процеси. Състоянието на нервната система също оказва известно влияние.
Има две основни регулаторни насоки:
- през хипоталамуса и предната хипофизна жлеза, с освобождаването на MSH, хормон, който стимулира производството на меланин;
- през епифизната жлеза, което потиска производството на меланин.
Състоянието на кожата до голяма степен зависи от хормоналния фон в организма - и най-вече от баланса на половите хормони. При жените този баланс периодично се променя, в зависимост от фазата на месечния цикъл, както и по време на бременност, докато приемате контрацептиви или с настъпването на менопаузата. Всички тези периоди могат да допринесат за прекомерно натрупване на меланин. Експертите са изчислили, че всяка трета жена, приемаща орални контрацептиви, има проблем с хиперпигментация. [ 10 ]
Процесите на меланогенеза се влияят не само от половите хормони, но и от хормоните на надбъбречните жлези и щитовидната жлеза.
Симптоми мелазма
Мелазмата се класифицира като придобито заболяване с доброкачествен характер. Пигментацията на кожата има локално ограничение - най-често петната се намират само в областта на лицето и шията, без да се разпространяват по-нататък по тялото. В някои случаи обаче огнища се откриват и по деколтето и горните крайници.
Проявите на мелазма изглеждат като неравномерни петна с различно количество и размер. Цветът им варира от светлокафяв до абсолютно тъмен, почти черен. Петната имат ясни граници и са локализирани предимно върху откритата кожа.
Лигавицата (устни, очи) обикновено не е засегната. Не се наблюдава лющене или промени в тъканната структура.
През лятото петната стават забележимо по-тъмни, а през зимата изсветляват.
Първите признаци често стават забележими към края на пролетта или началото на лятото. Появява се леко потъмняване, което много пациенти погрешно приемат за кожно замърсяване. Това „замърсяване“ обаче не може да се отмие: с течение на времето границите му стават ясно видими и става ясно, че това петно не е нищо повече от мелазма. Лезиите придобиват кафеникав цвят, могат да бъдат разположени отделно или да се сливат с други лезии. Те не болят, не сърбят, не причиняват друг дискомфорт. Единственият проблем е грозният им външен вид. [ 11 ]
Форми
Обикновено мелазмата се разделя на няколко вида въз основа на клиничните прояви, хистологичните характеристики, както и хода на патологията.
Според клиничните симптоми се разграничават следните видове заболяване:
- маларна мелазма (петната са разположени главно по бузите и носа);
- центрофациална мелазма (петната са разположени в областта на челото, горната устна, брадичката, близо до носа);
- мандибуларна мелазма (петна се откриват по мандибуларната дъга).
Въз основа на клиничните характеристики на протичането, патологията се разделя на следните варианти:
- преходна мелазма (петната са временни и изчезват сами след края на излагането на провокиращия фактор);
- персистираща мелазма (симптомите на заболяването не изчезват, а само периодично потъмняват и изсветляват).
Според хистологичните характеристики се разграничават следните видове заболяване:
- епидермална мелазма (съдържанието на меланин се увеличава в епидермалния слой);
- дермална мелазма (съдържанието на меланин се увеличава както в повърхностните, така и в дълбоките слоеве на дермата, което се проявява като тъмнокафяви петна, които не се променят при изследване с лампа на Ууд);
- смесена мелазма (дермално-епидермална, с различна дълбочина на локализация на петната).
Лекарите отбелязват, че епидермалният вариант на патологията е най-лесен за лечение, докато дермалният и смесеният тип са най-трудни.
Мелазма Адисън
Когато говорят за специфична мелазма на Адисон, те имат предвид хипокортицизъм или хронична недостатъчна функция на надбъбречната кора. Заболяването може да се развие на фона на всяка лезия на надбъбречната кора или хипофизната жлеза, при която има намаление на производството на кортизол или алдостерон. В по-голямата част от случаите (около 80%) провокиращият механизъм е автоимунна реакция. По-рядко туберкулозата се превръща в спусък. Още по-рядко патологията се причинява от гъбични инфекции, туморни процеси, сифилис, СПИН, надбъбречни кръвоизливи.
Симптомите на мелазма на Адисон се развиват постепенно в продължение на няколко години. Пациентът отбелязва хронична умора, загуба на апетит и раздразнителност. Тъй като заболяването е съпроводено с повишено отделяне на сол от организма, пациентът започва да я консумира в големи количества. Пигментни петна се появяват по откритите участъци от кожата (не само по лицето, но и по ръцете и краката) - този симптом може да е един от първите.
Диагнозата на подобна патология е доста сложна, както и по-нататъшното лечение, което включва хормонозаместителна терапия. Приемът на такива лекарства обикновено е през целия живот. [ 12 ]
Усложнения и последствия
Мелазмата е безопасна в много случаи, създавайки дискомфорт само в естетически смисъл. Въпреки това, рискът от развитие на сериозни усложнения все още съществува: говорим за злокачествен туморен процес - меланом. Този тумор може да се появи на всяка възраст, при пациенти от всякакъв пол. Появата на проблема може да се определи от следните характерни симптоми:
- контурът на мелазматичното петно губи яснота и се размазва;
- петното бързо се увеличава по размер, внезапно потъмнява или става червеникаво;
- тонът става неравномерен;
- отбелязва се зачервяване на най-близкия слой на епидермиса.
Друго често срещано, но косвено последствие от мелазмата е психологическият дискомфорт, водещ до апатия и депресивни състояния. Жените са особено податливи на това усложнение. [ 13 ]
Диагностика мелазма
В процеса на диагностициране на мелазма е изключително важно да се изследват патологичните лезии с помощта на лампа с филтър на Ууд. Това е диагностично устройство, популярно сред дерматолозите, което позволява лесно да се определи видът на заболяването, да се разграничат дерматози, гъбични лезии и други кожни проблеми. [ 14 ]
Дерматоскопското и сиаскопското изследване помагат да се оцени разпространението и дълбочината на натрупванията на меланин. Това е необходимо, за да се определи правилно по-нататъшната тактика на лечение. [ 15 ]
Ако има съмнение, че заболявания на храносмилателния тракт и ендокринната система са замесени в развитието на мелазма, лекарят може да предпише други диагностични процедури:
- копрограма, определяне на дисбактериоза;
- биохимични чернодробни тестове;
- гастроскопия;
- ултразвуково изследване на черния дроб и коремните органи;
- Гинекологичен преглед за жени.
В редки случаи се предписва допълнително биопсия на малка кожна частица. Като правило това изследване е подходящо при съмнение за злокачествен процес. Възможно е също така да се проведе общ кръвен тест и имунологични изследвания.
Диференциална диагноза
Мелазмата трябва да се разграничава от заболявания като лентиго, невус на Бекер, кожен лимфом, псевдолевкодерма при питириазис версиколор, лекарствено индуцирана мелазма, пелагра, меланоза на Рил. Диференциалната диагноза се извършва само от специалист, дерматолог, тъй като често става проблематично да се разграничи една патология от друга. Той също така определя вида на мелазмата и, ако е възможно, определя причината за разстройството.
Диференциацията включва използването на дигитален дерматоскоп и специална лампа на Ууд - диагностично устройство, способно да излъчва ултравиолетова светлина в дълговълновия спектър.
Понякога е необходимо да се прави разлика между мелазма и хлоазма: това са по същество две еквивалентни понятия. Хлоазмата е една от разновидностите на мелазмата и често се среща при жени по време на бременност.
Подобно на мелазмата, хлоазмата е излишък на пигментация върху ограничена област от кожата. Експертите все още не са решили правилното използване на едното или другото понятие, така че те често се използват като синоними.
Към кого да се свържете?
Лечение мелазма
Планът за лечение на мелазма винаги е сложен, включващ редица процедури, препоръки и предписания. Тъй като проблемът често е труден за коригиране, трябва да се положат максимални усилия за неговото елиминиране, като се използват няколко варианта за лечение едновременно. [ 16 ]
- Ако мелазма се появи по време на прием на хормонални лекарства, те се прекратяват, ако е възможно.
- Избягвайте приема на лекарства или продукти, които могат да повишат чувствителността на кожата към ултравиолетовите лъчи.
- Те закупуват висококачествени външни слънцезащитни продукти с широк спектър (UVB+UVA) и ги нанасят редовно върху кожата на лицето и шията, независимо от времето на годината.
- Откажете се от употребата на агресивни локални лекарства за акне.
- Прегледайте козметиката, която използвате, и се консултирайте със специалисти. Наличието на ретиноиди, алфа-хидрокси киселини, бета-хидрокси киселини (AHA, BHA) в такива продукти е нежелателно.
- Поддържа естествената влажност на кожата, предотвратявайки дехидратацията, която нарушава естествената ѝ защита.
- Освен това се използват специални козметични продукти, които инхибират процеса на производство на меланин, например:
- хидрохинон (не се препоръчва по време на бременност и кърмене);
- коджикова, азелаинова киселина;
- локални кортикостероиди;
- локални ретиноиди (не се препоръчват по време на бременност).
- Използват се различни ексфолиращи процедури (химически пилинг, микродермабразио, лазерен пилинг, фракционно обновяване, различни комбинирани техники - например повърхностен ербиево-лазерен пилинг с фракционно ербиево обновяване).
- Те практикуват процедури за разрушаване на пигментите, по-специално фотоподмладяване (не е подходящо за дълбоко вкоренени пигментни натрупвания).
- Проантоцианидиновите препарати се приемат перорално.
Основните процедури, които ви позволяват да се отървете от проявите на мелазма, са:
Процедура |
Действие |
Ключови моменти |
Процедури за пилинг |
Ексфолирайте повърхностния слой на кожата, премахвайки пигментираните участъци. |
Те помагат за премахване само на повърхностни петна, характерни за епидермалната мелазма. |
Лазерно и фотоподмладяване |
Те разрушават пигмента с насочен лазерен лъч или цветен импулс. |
Ефективен дори при дълбоки отлагания на меланин. Ефектът обаче не трае дълго: петното частично или напълно се възстановява в рамките на няколко месеца. |
Мезотерапия |
Това включва извършване на плитки инжекции за унищожаване на пигмента и потискане на активността на пигментните клетки. |
Процедурата е умерено ефективна, но успешно се справя със задачата в комбинация с пилинг процедури. |
Козметично избелване |
Включва външна употреба на лекарства с мезотерапевтичен ефект. |
Ефектът се проявява едва след няколко месеца редовна употреба на продуктите (обикновено от шест месеца до една година). Най-ефективните от тях съдържат хидрохинон, който може да причини алергични и възпалителни реакции. |
Лечението на мелазма се провежда под наблюдението на опитен дерматолог-козметолог. Като правило се комбинират няколко варианта за лечение едновременно, тъй като специалистите са доказали неефективността на монотерапията. [ 17 ]
Как да премахнем мелазма?
В леки случаи, ако мелазматичното петно е изолирано и повърхностно, можете да опитате да се отървете от него с помощта на народни средства. Вярно е, че такова лечение ще бъде дългосрочно и никой не може да гарантира ефекта. Въпреки това много пациенти препоръчват използването на следните средства:
- Нарежете ситно магданоза, изстискайте сока му и го нанесете върху петното за около 25 минути. Вместо сок, можете да използвате магданоз, смлян през месомелачка - а именно получената зелена каша. Тя се нанася върху проблемната зона и се оставя за 20-25 минути. За да засилите ефекта, можете да добавите малко лимонова сок към кашата или сока. Процедурата се провежда ежедневно вечер, преди лягане.
- Правете маски от пресни краставици всяка вечер.
- Нанесете парче лимон за четвърт час. След процедурата избършете кожата с чиста вода.
- Направете си маска от кефир, извара и суроватка. Нанасяйте маската всяка вечер за около 20 минути, след което изплакнете с топла вода и нанесете овлажнител.
Не нанасяйте алкохол или разтвори, съдържащи алкохол, върху петна от мелазма. Всички горепосочени продукти се използват вечер и се отмиват с вода на следващата сутрин. Не можете да излизате навън веднага след процедурата поради временна повишена фоточувствителност на кожата.
Лекарства
Понякога мелазмата изчезва сама – например, след нормализиране на хормоналните нива. Но това не винаги е така. За да се направят петната по-малко видими, често се използват външни средства, съдържащи хидрохинон. Този компонент значително изсветлява потъмнялата област, като директно влияе върху ензимното вещество тирозиназа, което играе основна роля в процесите на производство на пигмент. Такива средства се използват по предписание на специалист. Само едно лекарство с хидрохинон обаче няма да е достатъчно за успешно и трайно елиминиране на мелазмата. Специалистите винаги ще предложат на пациента комбинация от средства и процедури, особено при упорити или множествени петна.
В допълнение към хидрохинона, активно се използват препарати с азелаинова киселина, третиноин, коджикова, млечна или гликолова киселина. В сложни случаи се предписват кортикостероиди, както и специални процедури - например лазерен и химичен пилинг. [ 18 ]
Избелващ крем Vivant грижа за кожата
Крем за терапия Obagi Fx C
Третиноинов гел |
Аналог на Супатрет, има минимален брой странични ефекти. Обновява горния слой на кожата и може да се използва както за лечение, така и за профилактика на хиперпигментация. Курсът на лечение е не повече от 14 седмици. |
Експеримент от ORVA |
Крем против пигментация, произведен в Турция, съдържащ 4% хидрохинон. Ефективен при мелазма, лунички, постакне. |
Продукт, съдържащ 2% хидрохинон, както и коджикова киселина и ретинил пропионат. Особено препоръчителен за лечение на мелазма, свързана с възрастта. |
|
Крем Мелалит форте от Abbott Laboratories |
Продуктът, съдържащ 4% хидрохинон, намалява синтеза на пигменти и е подходящ за елиминиране на мелазма от всякакъв произход. Кремът се нанася ежедневно вечер, отмива се сутрин и се използва обикновен дневен крем с достатъчна слънцезащита. Продължителността на лечението с този продукт е не повече от 3-4 месеца. |
Бял биохидрохинонов крем от Chantarelle |
Избелващ агент с хидрохинон, намалява тежестта на дефектите, изравнява тена на кожата, намалява интензивността на хиперпигментираните зони, причинени от хормонален дисбаланс, хлоазма, фотостареене. |
Нискомаслен крем с лека структура. Съставът включва витамини: аскорбинова киселина и токоферол. Препоръчително е да се нанася вечер и да се оставя върху кожата за една нощ за дълготраен ефект. Важно е да не се допуска контакт на продукта с лигавицата на окото. |
Има противопоказания за употребата на посочените външни препарати:
- свръхчувствителност към някой от компонентите;
- възраст под 14 години;
- период на бременност и кърмене;
- остри кожни възпаления, рани, изгаряния в областта, където е приложен продуктът;
- розацея.
Не нанасяйте продукта под очите или в непосредствена близост до тях. Също така е нежелателно да използвате крема близо до устните. [ 19 ]
Един от основните странични ефекти на такива лекарства е прекомерната сухота на кожата в областта на приложение. Ако това се случи, е необходимо да се преразгледа количеството и честотата на употреба на продукта. Някои пациенти отбелязват, че сухотата отшумява сама при редовна употреба на такива лекарства. Освен това можете да прилагате хидратиращи кремове, като ги редувате с прилагането на лекарствени продукти.
Предотвратяване
Основният метод за предотвратяване на развитието на мелазма се счита за защита на кожата от ултравиолетово лъчение. За да предпазите кожата на лицето от слънчевите лъчи, е необходимо редовно да използвате специални слънцезащитни продукти с SPF 15 или повече. Такива продукти трябва да се нанасят върху кожата около половин час преди контакта ѝ със слънцето и не забравяйте да подновявате нанасянето на всеки 1,5-2,5 часа.
Други препоръки от експерти:
- Не е препоръчително да се излагате на пряка слънчева светлина през лятото, от 10:00 до 15:00 часа.
- При слънчево време е необходимо да покриете лицето си с шапка или панама с широка козирка, а другите части на тялото да покриете с леки дрехи, изработени от естествени материи.
- Важно е да се храните правилно: диетата трябва да включва храни, богати на витамини и микроелементи - например цитрусови плодове, горски плодове, зеленчуци, зелени. Препоръчително е да намалите максимално консумацията на кафе, като го замените с прясно изцеден сок, билкови чайове или просто чиста вода.
- Активният начин на живот е един от начините за поддържане на хормоналния баланс в тялото. Още по-големи ползи могат да се получат чрез физически упражнения на открито.
- Не трябва да приемате лекарства без консултация с лекар или да си ги предписвате сами. Има редица лекарства, които могат да увеличат пигментацията: ако лечението включва прием на такива лекарства, е необходимо да се избягва излагане на слънчева светлина по време на курса на лечение и да се носят само затворени дрехи.
- Не се препоръчва честото посещение на солариуми, а още по-добре е изобщо да се избягват подобни процедури.
- Необходимо е ежедневно да се грижите за кожата на лицето си и да предотвратявате развитието на възпалителни процеси, което ще предотврати появата на пост-възпалителни петна.
Прогноза
Ако подходите към лечението на мелазма компетентно и комплексно, прогнозата може да се нарече благоприятна. За бързо възстановяване е много важно да се установи причината за заболяването и да се опитате да го елиминирате, и едва след това да се пристъпи към козметично решение на проблема.
Трудности с лечението могат да възникнат, когато е невъзможно да се определи произходът на мелазмата, когато не се спазват указанията на лекаря. Някои случаи на липса на ефект от лечението са свързани и с индивидуалните характеристики на организма на пациента. Въпреки това, в повечето случаи патологията може да бъде излекувана.
Струва си да се отбележи, че мелазмата се елиминира изключително бавно. Пълното елиминиране на проблема е възможно само при всеки трети пациент, тъй като в много случаи, дори след стабилна ремисия, патологията рецидивира с течение на времето. Повторната поява на петното най-често е свързана с ултравиолетова радиация или рязка промяна в хормоналния баланс.

