Медицински експерт на статията
Нови публикации
Исхемична кардиомиопатия
Последно прегледани: 07.06.2024

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
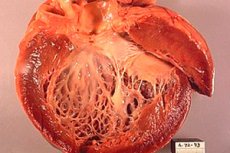
Исхемичната кардиомиопатия (ICM) е сърдечно заболяване, което се развива в резултат на исхемия на сърдечния мускул, тоест недостатъчно снабдяване с кръв и кислород в сърдечния мускул. Това състояние може да възникне поради стесняване или блокиране на коронарните артерии, които доставят кръв на сърцето. Исхемичната кардиомиопатия може да доведе до влошаване на сърдечната функция и развитието на сърдечната недостатъчност.
Важни рискови фактори за развитието на исхемична кардиомиопатия са атеросклероза (отлагане на холестерол върху артериални стени), артериална хипертония (високо кръвно налягане), тютюнопушене, диабет, липидни метаболизъм нарушения, предразположение на семейството и други фактори, които допринасят за развитието на атеросклерозата.
Основните симптоми на исхемична кардиомиопатия могат да включват:
- Болки в гърдите или налягане (ангина), които могат да възникнат при упражнения или стрес.
- Задух и умора.
- Усещане на силни сърдечни ритъм или неправилни сърдечни ритми.
- Подуване (например подуване на краката).
- Слабост и влошаване в общото здраве.
Диагнозата на исхемичната кардиомиопатия обикновено се поставя след различни изследвания като ЕКГ, ехокардиография, коронарография и тестове за сърдечни упражнения. Лечението на ICM включва корекция на рисковите фактори (например лечение на артериална хипертония, прекратяване на тютюнопушенето), лекарствена терапия за подобряване на притока на кръв към сърцето и управление на симптомите, а понякога и операция като ангиопластика с стентиране или байпас на коронарната артерия. Лечението може също да включва промени в начина на живот като редовни упражнения, диета и умерена консумация на алкохол.
Ранната медицинска помощ и придържането към препоръките за лечение могат значително да подобрят прогнозата за пациенти с исхемична кардиомиопатия. [1]
Причини на исхемичната кардиомиопатия
Ето основните причини за исхемична кардиомиопатия:
- Атеросклероза на коронарната артерия: Най-честата причина за докоронарната кардиомиопатия е атеросклерозата, която причинява образуването на плаки вътре в артериите, стесняване или блокиране на тях. Това пречи на нормалното кръвоснабдяване на сърдечния мускул.
- Стеноза на коронарната артерия: С-еноза или стесняване на коронарните артерии също може да причини коронарна кардиомиопатия. Това може да се дължи на атеросклероза, както и на други фактори.
- Тромбоза или емболия: Образуването на кръвни съсиреци (кръвни съсиреци) в коронарните артерии или емболия (част от съсирек или плака откъсване) също може да блокира кръвоснабдяването на сърцето и да причини коронарна кардиомиопатия.
- Артериална хипертония: Устойчивото увеличение на кръвното налягане може да увеличи натоварването на сърцето и да доведе до развитието на исхемична кардиомиопатия.
- Диабет: Диабетният захарен е рисков фактор за атеросклероза и исхемична кардиомиопатия, тъй като може да повреди стените на съдовете и да насърчи образуването на плака.
- Пушенето: Пушенето е рисков фактор за атеросклероза и следователно за исхемична кардиомиопатия.
- Генетична предразположение: наследствените фактори могат също да играят роля в развитието на това заболяване.
- Други рискови фактори: Това включва затлъстяване, физическо бездействие, лоша диета, прекомерна консумация на алкохол и стрес.
Патогенеза
Патогенезата на ICM е свързана с различни фактори, които в крайна сметка водят до влошаване на функцията на сърдечния мускул. Ето основните стъпки в патогенезата на CHF:
- Атеросклероза на коронарната артерия: Основната причина за CAD е атеросклерозата, при която вътрешният слой на артериите (Intica) става повреден и мастни отлагания, наречени плаки, се натрупват. Тези плаки могат да растат по размер и да узурпират лумена на артериите, който се стеснява или блокира притока на кръв към сърдечния мускул.
- Исхемия: стесняване или блокиране на коронарните артерии води до ограничено снабдяване с кислород към сърцето, което причинява исхемия. Липсата на кислород може да причини болка в гърдите (ангина пекторис) и да увреди сърдечните клетки.
- Унищожаване на сърдечните клетки: При хронична исхемия сърдечните клетки могат да започнат да умират поради липса на кислород. Този процес се нарича некроза и може да доведе до зона на мъртва тъкан в сърцето.
- Сърдечно ремоделиране: Постоянното увреждане на сърдечните клетки и некрозата води до ремоделиране на сърцето. Това означава, че сърдечният мускул става по-малко способен да се свива и изпомпва кръвта ефективно.
- Сърдечна недостатъчност: В резултат на това сърцето може да загуби способността си да поддържа нормална сърдечна кръв, което води до развитието на сърдечна недостатъчност. Пациентите с ICM могат да изпитат симптоми като задух, умора и подуване.
Рискови фактори като тютюнопушене, високо кръвно налягане, диабет и нарушения на метаболизма на липидите могат да изострят развитието на атеросклерозата и исхемичната кардиомиопатия.
Симптоми на исхемичната кардиомиопатия
Симптомите на исхемична кардиомиопатия могат да бъдат подобни на тези на коронарната болест на сърцето (CHD) и да включват:
- Болки в гърдите (ангина пекторис): болка или налягане в областта на гърдите, които могат да се разпространят на шията, раменете, ръцете или гърба. Болката обикновено възниква с упражнения или стрес и може да отшуми в покой или след приемане на нитроглицерин.
- Задух: краткосрочен или дългосрочен задух по време на физическа активност или дори в покой.
- Умора и слабост: постоянна умора и слабост, особено при натоварване на светлината.
- Сърдечно сърцебиене: необичайни сърдечни ритми, пулсация или усещане за сърцебиене.
- Подуване: Подуване в краката, пищяла, глезени или дори корема.
- Замаяност и загуба на съзнание: Тези симптоми могат да възникнат, когато сърцето не може да осигури достатъчно кръв и кислород на мозъка.
- Отслабване: отслабване без видима причина.
- Главоболие: главоболие, понякога причинени от хипоксия (липса на кислород) поради лошото кръвоснабдяване.
Етапи
Исхемичната кардиомиопатия може да премине през няколко етапа в зависимост от тежестта и продължителността на заболяването. Етапите на ICM включват следното:
- Латентен или предклиничен стадий: На този етап пациентът може да има рискове за коронарна кардиомиопатия, като атеросклероза на коронарната артерия, но все още не може да покаже симптоми. Важно е да имате редовни медицински прегледи и рискови фактори за контрол.
- Ангина пекторисаж: На този етап пациентът започва да изпитва болка или натиск в гърдите (ангина пекторис) в отговор на упражнения или стрес. Това обикновено се дължи на временно нарушаване на кръвоснабдяването на сърдечния мускул поради стесняване на коронарните артерии.
- Етап на остра исхемия: На този етап се появяват по-тежки и продължителни епизоди на исхемия (липса на кръвоснабдяване на сърцето). Пациентът може да изпита инфарктиране на миокарда (сърдечни пристъпи) и да има значително увреждане на сърдечния мускул.
- Хроничен етап на исхемия: След няколко инфарга на миокарда и/или продължителна исхемия на сърдечния мускул, може да се развие хронична исхемична кардиомиопатия. На този етап сърдечният мускул може да загуби способността си да свива и изпомпва ефективно кръвта, което води до намаляване на сърдечната функция.
- Етап на сърдечна недостатъчност: В крайна сметка CHF може да доведе до развитие на сърдечна недостатъчност, когато сърцето не е в състояние да изпомпва кръвта ефективно в цялото тяло. Това може да се прояви чрез задух, подуване, слабост и други симптоми.
Нивото на тежест и прогресията на ICM могат да варират от пациент до пациент. [2]
Усложнения и последствия
Исхемичната кардиомиопатия може да причини сериозни усложнения и да има сериозни последици за здравето за пациента, особено ако не се лекува правилно или ако пациентът не следва препоръки за лечение. По-долу са някои от възможните усложнения и последствия:
- Сърдечна недостатъчност: ICM може да доведе до нарушена способност на сърцето да изпомпва достатъчно кръв, за да отговори на нуждите на тялото. Това може да причини симптоми като задух, подуване и умора.
- Инфаркт на миокарда: ICM е един от рисковите фактори за инфаркт на миокарда (сърдечен удар), тъй като е свързан с атеросклероза и стесняване на коронарните артерии.
- Аритмии: Исхемичната кардиомиопатия може да причини нарушения на сърдечния ритъм, включително предсърдно мъждене и камерна фибрилация. Тези аритмии могат да бъдат опасни и могат да изискват лечение.
- Подуване: Сърдечната недостатъчност, която може да бъде усложнение на ICM, може да причини подуване в краката, пищялите, глезените или дори белите дробове.
- Смърт: При тежки случаи на ICM, особено ако не се лекува, това може да доведе до фатални усложнения като остра сърдечна недостатъчност или миокарден инфаркт.
- Ограничение на активността: ICM може да ограничи физическата активност на пациента и да наруши качеството им на живот.
- Психологически и емоционални проблеми: сериозните сърдечни заболявания могат да причинят стрес, тревожност и депресия при пациентите.
- Хирургически интервенции: В някои случаи ICM може да изисква хирургични процедури като ангиопластика или присаждане на байпас на коронарната артерия.
Диагностика на исхемичната кардиомиопатия
Диагнозата на исхемичната кардиомиопатия включва редица клинични, инструментални и лабораторни методи, които помагат да се определи наличието и степента на увреждане на сърцето. Ето основните методи за диагностициране на ICM:
- Клинична оценка:
- Събиране на медицинска и семейна история: Лекарят задава въпроси относно симптомите, риск от развитие на ICM, наличие на медицински състояния в семейството и други рискови фактори.
- Физически преглед: Лекарят извършва общ физически преглед, включително слушане на сърцето и белите дробове, оценява пулса, кръвното налягане и признаците на сърдечна недостатъчност.
- Електрокардиография (ЕКГ): ЕКГ записва електрическата активност на сърцето. Промените в ЕКГ като ST-T сегментни промени могат да се наблюдават при пациенти с ICM, което може да показва исхемия на сърдечния мускул.
- Ехокардиография (сърдечен ултразвук): Ехокардиографията използва ултразвукови вълни, за да създаде изображение на сърцето и нейните структури. Този метод може да оцени размера и функцията на сърцето, да открие промени в контрактилитета на сърдечния мускул и да идентифицира клапанските лезии.
- Миокардна сцинтиграфия: Това е радиоизотопно проучване, което може да идентифицира области на сърдечния мускул с ограничено кръвоснабдяване.
- Коронарография: Това е инвазивен тест, при който контрастният агент се инжектира през катетър в коронарните артерии, за да се оцени състоянието им и да открие възможни блокажи. Коронарографията може да се използва за планиране на хирургични процедури като ангиопластика или байпас на коронарна артерия.
- Кръвни тестове: Лабораторните тестове могат да включват измерване на креатинин киназа (CK) и нива на сърдечно-специфични тропонин, което може да показва увреждане на сърдечния мускул.
- Тест за упражнения: Стрес ЕКГ или стрес тест може да се използва за откриване на исхемия по време на физическа активност.
Диагнозата на ICM изисква комбинация от различни методи, а изборът на специфични изследвания зависи от клиничната ситуация и препоръките на лекаря.
Диагнозата на исхемичната кардиомиопатия (ICM) обикновено се поставя въз основа на съзвездие от клинични симптоми, лабораторни и инструментални находки. Ето някои от критериите и методите, използвани за диагностициране на ICM:
- Клинични симптоми: Пациентът може да се оплаче от симптоми като ангина (болка в гърдите или налягане), задух, умора, нередовен пулс и други признаци на сърдечни аномалии. Важно е да се извърши задълбочен преглед и да се интервюира пациентът, за да се идентифицират характерни симптоми.
- Електрокардиограма (ЕКГ): ЕКГ може да разкрие промени в сърдечния ритъм и електрическа активност, характерни за ICM. Това може да включва наличието на аритмии, области на забавена проводимост и промени във формата и продължителността на QRS комплексите.
- Ехокардиография (сърдечен ултразвук): Ехокардиографията може да помогне за визуализиране на структурите и функцията на сърцето. С ECM могат да бъдат открити промени в структурата на стената на сърцето и контрактилната функция.
- Коронарография: Това е инвазивен тест, който използва контрастно средство за визуализиране на коронарните артерии. Ако се открие стеноза (стесняване) на артериите, тя може да потвърди наличието на исхемия и AKI.
- Сърдечен мониторинг: Дългосрочният мониторинг на ЕКГ може да помогне за откриване на аритмии и промени в сърдечната активност, които могат да бъдат характерни за ICM.
- Биомаркери: Повишените нива на биомаркери като тропонини и креатин киназа-MB могат да показват увреждане на сърдечния мускул, което може да възникне в ICM.
- Изследване на медицинската история и рискови фактори: Лекарят също ще прегледа медицинската история на пациента, включително наличието на рискови фактори като хипертония, диабет, тютюнопушене, наследствена предразположение и други.
Често се изисква комбинация от различни методи и изследвания, за да се установи диагнозата AKI. Важно е диагнозата да бъде поставена от кардиолог и в случай на заподозрян AKI, трябва да се консултира специалист за по-подробно изследване и лечение.
Диференциална диагноза
Диференциалната диагноза на исхемичната кардиомиопатия (ICM) включва идентифициране и разграничаване на това състояние от други състояния, които могат да имат сходни симптоми или характеристики. Важно е правилно да се идентифицират ICM, за да се осигури на пациента най-доброто лечение и управление на тяхното състояние. Ето няколко състояния, които могат да бъдат включени в диференциалната диагноза на ICM:
- Хипертрофична кардиомиопатия (HCM): HCM е състояние, при което стените на лявата камера са твърде дебели, което може да доведе до подобни симптоми на HCM, като ангина и умора. Въпреки това, HCM има други характерни характеристики на ехокардиографията, които помагат при диференциалната диагноза.
- Хипертонична кардиомиопатия: Хипертоничната кардиомиопатия е свързана с артериална хипертония (високо кръвно налягане). Това може да причини сгъстяване на лявата камера и стенокардия пекторис. Определянето и наблюдението на нивата на кръвното налягане може да помогне при диференциалната диагноза.
- Аортна стеносисиндром: аортната стеноза е стесняване на аортния клапан на сърцето, което може да причини стенокардия и други симптоми, подобни на ICM.
- Белодробнахипертония: Белодробната хипертония е повишено налягане в белодробните артерии, което също може да причини задух и умора, подобна на симптомите на ICM.
- Други причини за болки в гърдите: Болката в гърдите могат да бъдат причинени от различни причини като остеохондроза, проблеми с дишането и дори състояния на тревожност.
За да постави диференциална диагноза ICM, лекар може да извърши редица тестове, включително електрокардиограма (ЕКГ), ехокардиография, коронарография (контрастна ангиография на сърцето) и преглед на медицинската история и симптоми на пациента.
Към кого да се свържете?
Лечение на исхемичната кардиомиопатия
Исхемичната кардиомиопатия (ICM) е сериозно състояние и лечението включва цялостен подход, който може да включва лекарствена терапия, хирургия и промени в начина на живот. Ето основните аспекти на лечението с ICM:
Лекарствена терапия:
- Лекарства, понижаващи холестерола: Статините могат да помогнат за понижаване на нивата на холестерола в кръвта и забавяне на прогресията на атеросклерозата.
- Лекарства за кръвно налягане: бета-блокери, ангиотензин-конвертиращи ензимни инхибитори (ACEI) и други лекарства се използват за контрол на кръвното налягане и намаляване на натоварването на сърцето.
- Лекарствата за намаляване на напрежението на сърцето ви: нитрати и антиангинални лекарства могат да помогнат за облекчаване на болката в гърдите и намаляване на напрежението на сърцето ви.
- Антитромбоцитни лекарства: Аспирин и други лекарства се използват за предотвратяване на образуването на кръвни съсиреци в кръвоносните съдове.
Хирургически методи:
- Коронарен байпас хирургия: Това е операция, при която "шунти" (трансфери) се създават около стеснени или блокирани области на коронарните артерии, за да се възстанови нормалния приток на кръв в сърцето.
- Ангиопластика и стентиране: Процедури, при които стесните артерии се разширяват и се поставя стент (протеза), за да се поддържа съда отворен.
Лечение на нарушения на сърдечния ритъм: Ако пациентът е придружил ICM от аритмии, може да е необходимо лечение, за да се елиминира или контролира аритмиите.
Промени в начина на живот:
- Здравословно хранене: След диета, която ограничава мазнините и солта, може да помогне за контрол на рисковите фактори.
- Физическа активност: Редовните упражнения, контролирани от Вашия лекар, могат да засилят сърцето и кръвоносните ви съдове.
- Пушенето: Тютюнопушенето е сериозен рисков фактор за исхемична кардиомиопатия.
- Управление на стреса: Практикуването на релаксация, медитация и поддържане на психологическото благополучие може да намали стреса и да окаже положително влияние върху здравето на сърцето.
Редовно проследяване с Вашия лекар: Пациентите с ICM се съветват редовно да наблюдават състоянието си и да следват всички назначения на лекар.
Лечението на ICM трябва да бъде индивидуализирано и зависи от специфичните обстоятелства и тежестта на заболяването при всеки пациент. [3]
Клинични насоки
Клиничните препоръки за управление на исхемичната кардиомиопатия (ICM) могат да варират в зависимост от тежестта на заболяването, отделните фактори и медицинската история на пациента. По-долу са общи препоръки, които обикновено се използват за управление на ICM:
Лечение с лекарства:
- Статини: Понижаващи холестерол лекарства като аторвастатин или симвастатин могат да бъдат предписани за намаляване на риска от атеросклероза и предотвратяване на образуването на нови плаки в артериите.
- Лекарства за кръвно налягане: Ако пациентът има високо кръвно налягане, лекарствата за контрол може да се предпише.
- Лекарства за управление на захарен диабет: Ако пациентът има захарен диабет, лечението трябва да бъде персонализирано за контрол на нивата на кръвната захар.
- Антитромботична терапия: Аспирин и/или други лекарства могат да бъдат предписани за предотвратяване на кръвни съсиреци.
Лечение на нарушения на сърдечния ритъм: Ако пациентът е придружил ICM от аритмии, може да е необходимо лечение, за да ги коригира или контролира.
Хирургично лечение:
- Коронарен байпас: Ако има стеснени коронарни артерии, може да се препоръча коронарна байпас операция за възстановяване на нормалния приток на кръв в сърцето.
- Ангиопластика и стентиране: Процедури за разширяване и поддържане на стесните артерии отворени.
Промени в начина на живот:
- Здравословно хранене: След диета, която ограничава мазнините и солта, може да помогне за контрол на рисковите фактори.
- Физическа активност: Редовните упражнения, контролирани от Вашия лекар, могат да засилят сърцето и кръвоносните ви съдове.
- Пушенето: Пушенето е сериозен рисков фактор за ICM.
- Управление на стреса: Практикуването на релаксация, медитация и поддържане на психологическото благополучие може да намали стреса и да окаже положително влияние върху здравето на сърцето.
Редовно проследяване с Вашия лекар: Пациентите с ICM се съветват редовно да наблюдават състоянието си и да следват всички поръчки на лекар.
Следвайки препоръките на вашия доктор: Важно е да си сътрудничите с Вашия лекар и да следвате препоръките му за постигане на най-добрите резултати от лечението и управлението за това сърдечно състояние.
Лечението на ICM трябва да бъде индивидуализирано и пациентите трябва да обсъдят плана си за лечение със своя лекар, за да определят най-добрия начин за управление на това състояние.
Прогноза
Прогнозата на исхемичната кардиомиопатия (ICM) зависи от няколко фактора, включително тежестта на заболяването, ефективността на лечението и придържането на пациента към препоръките за промяна на начина на живот. Важните фактори, влияещи върху прогнозата на ICM, включват:
- Степента на увреждане на сърдечния мускул: Колкото повече сърдечен мускул е повреден и дегенериран, толкова по-малко благоприятна е прогнозата. Намалената сърдечна функция може да доведе до сърдечна недостатъчност и намалено качество на живот.
- Време за започване на лечение: Ранното откриване и започване на ефективно лечение може значително да подобри прогнозата. Лечението включва лекарствена терапия, ангиопластика, байпас на коронарна артерия или дори трансплантация на сърце в случаи на тежка декомпенсация.
- Контрол на рисковите фактори: Контрол на високото кръвно налягане, понижаването на холестерола, напускането на тютюнопушенето, контролирането на захарен диабет и поддържането на здравословен начин на живот може да подобри прогнозата и да забави прогресията на ICM.
- Начин на живот: Физическата активност, здравословната диета и управлението на стреса могат да намалят тежестта върху сърцето и да помогнат за подобряване на прогнозата.
- Спазване на лечението: Важно е да следвате препоръките на вашия лекар и да приемате предписани лекарства. Неправилното управление на болестта може да влоши прогнозата.
- Съвместно заболяване: Наличието на други медицински състояния, като хронично бъбречно заболяване или захарен диабет, може да влоши прогнозата и да усложни лечението.
Прогнозата на ICM може да варира от случая до случай. В някои случаи, с добър контрол на рисковите фактори и ефективно лечение, пациентите могат да живеят активен и качествен живот. В други случаи, особено при тежка сърдечна декомпенсация и липса на ефективно лечение, прогнозата може да бъде по-малко благоприятна.
Причини за смъртта
Исхемичната кардиомиопатия е сериозно сърдечно заболяване, което може да доведе до различни усложнения и в крайна сметка да причини смъртта на пациента. Водещата причина за смъртта в ICM обикновено е усложнение като:
- Инфаркт на миокарда (сърдечен удар): Едно от най-опасните усложнения на ICM. Това състояние възниква, когато притокът на кръв в коронарните артерии на сърцето е напълно или частично блокиран, което води до некроза на част от сърдечния мускул. Ако миокардният инфаркт не се посещава бързо от медицински мерки, това може да доведе до смърт.
- Сърдечна недостатъчност: ICM може да причини хронична сърдечна недостатъчност, при която сърцето не е в състояние да изпомпва кръвта ефективно по цялото тяло. Това състояние може да доведе до лошо здраве и в крайна сметка да причини смърт.
- Аритмии: ICM може да причини сърдечни аритмии като предсърдно мъждене или камерна фибрилация. Тези аритмии могат да бъдат опасни и могат да бъдат фатални.
- Ангина: ICM може да причини ангина (болка в гърдите), което може да доведе до миокарден инфаркт или аритмии, ако не се лекува.
- Сърдечна аневризма и дисекция на аортата: Тези усложнения могат да възникнат и в резултат на ICM и са животозастрашаващи.
Рискът от смърт в ICM се увеличава значително, ако пациентът не получи своевременно и адекватно лечение, не контролира рисковите фактори (например кръвно налягане, холестерол), не наблюдава начина на живот и не следва препоръките на лекаря.
Използвана литература
- Shlyakhto, E. V. Кардиология: Национален водач / изд. От Е. В. Шляхто. - 2-ро издание, Ревизия и допълнение - Москва: Геотар-Медия, 2021 г.
- Кардиология според Хърст. Томове 1, 2, 3. 2023
- Исхемична кардиомиопатия. Пауков Вячеслав Семионович, Гавриш Александър Семионович. 2015

