Медицински експерт на статията
Нови публикации
Извънматочна бременност
Последно прегледани: 04.07.2025

Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
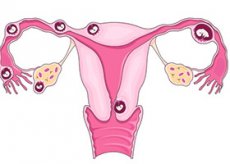
При нормална бременност оплодената яйцеклетка се придвижва надолу по фалопиевата тръба към матката, където се прикрепя към стената и започва да расте. Но при състояние, наречено извънматочна бременност, оплодената яйцеклетка не достига до матката, а започва да расте другаде, често във фалопиевата тръба. Ето защо често се нарича тръбна извънматочна бременност.
В редки случаи яйцеклетката се прикрепя към яйчника, коремните мускули или цервикалния канал. Невъзможно е да се спаси плодът при такава бременност. Ако яйцеклетката започне да расте във фалопиевата тръба, тя може да се повреди или спука, което може да доведе до силно кървене, което дори може да бъде фатално. Ако ви е поставена диагноза извънматочна бременност, тя трябва да бъде прекратена незабавно, преди да се развият усложнения.
Епидемиология
Честотата на извънматочна бременност в Съединените щати се е увеличила повече от четири пъти и сега е 20 на 1000 бременности.
Извънматочната бременност е причина за 10% от смъртните случаи, свързани с бременността, при жените в Съединените щати. Повечето смъртни случаи се дължат на кървене и са потенциално предотвратими.
През последното десетилетие се наблюдава ясна тенденция към увеличаване на честотата на извънматочната бременност. Този факт може да се обясни по два начина. От една страна, разпространението на възпалителни процеси във вътрешните полови органи непрекъснато нараства; броят на хирургичните интервенции на фалопиевите тръби, които се извършват за регулиране на раждането, се увеличава; броят на жените, използващи вътрематочни и хормонални методи за контрацепция, нараства; индукторите на овулация все по-често се въвеждат в практиката на лечение на безплодие. От друга страна, диагностичните възможности се подобриха през последните години, позволявайки откриването на непокътната и дори регресираща извънматочна бременност.
В момента извънматочната бременност се среща в 0,8 до 2,4 случая на 100 жени, които са родили. В 4-10% от случаите тя се повтаря.
Причини извънматочна бременност
Извънматочната бременност често възниква в резултат на увреждане на фалопиевите тръби. Оплодената яйцеклетка не може да достигне матката и следователно е принудена да се прикрепи към стената на тръбата.
Провокатори на извънматочна бременност:
- Тютюнопушене (колкото повече пушите, толкова по-висок е рискът от извънматочна бременност).
- Тазово-възпалително заболяване (в резултат на хламидия или гонорея), което причинява образуване на белези във фалопиевите тръби.
- Ендометриоза, която причинява образуване на белези във фалопиевите тръби.
- Излагане на синтетичен естроген (диетилстилбестрол) преди раждането.
- Предишна извънматочна бременност във фалопиевите тръби.
Някои медицински интервенции могат да увеличат риска от извънматочна бременност:
- Операции на фалопиевите тръби в тазовата област (лигиране на тръбите) или за отстраняване на белези.
- Лечение на безплодие.
Извънматочната бременност е свързана с приема на лекарства за овулация на повече яйцеклетки. Учените все още не знаят дали извънматочната бременност се причинява от хормони или от увреждане на фалопиевите тръби.
Ако сте бременна и се притеснявате от извънматочна бременност, трябва да бъдете обстойно прегледани. Лекарите не винаги са единодушни относно рисковите фактори за извънматочна бременност, но едно е ясно - рискът се увеличава след анамнеза за извънматочна бременност, операция на фалопиевите тръби или бременност със спирала.
Патогенеза
Имплантацията на оплодената яйцеклетка извън маточната кухина може да възникне поради нарушаване на транспортната функция на фалопиевите тръби, както и поради промяна в свойствата на самата оплодена яйцеклетка. Възможни са комбинации от двата причинно-следствени фактора при развитието на извънматочна бременност.
Оплождането на яйцеклетката от сперматозоида при нормални условия се случва във фимбриалния участък на ампулата на фалопиевата тръба. Поради перисталтичните, махалообразни и турбулентни движения на тръбата, както и поради трептенето на ресничестия епител на ендосалпинкса, фрагментиращата се оплодена яйцеклетка достига маточната кухина за 3-4 дни, където бластоцистата може да остане в свободно състояние в продължение на 2-4 дни. След това, загубила лъскавата си обвивка, бластоцистата се потапя в ендометриума. По този начин имплантацията настъпва на 20-21-ия ден от 4-седмичния менструален цикъл. Нарушаването на транспортната функция на фалопиевите тръби или ускореното развитие на бластоцистата може да доведе до имплантиране на оплодената яйцеклетка проксимално на маточната кухина.
Практиката показва, че дисфункцията на маточните тръби най-често е свързана с възпалителни процеси от всякаква етиология. Преобладаваща роля играе неспецифичната инфекция, чието разпространение се улеснява от аборти, вътрематочна контрацепция, вътрематочни диагностични интервенции, усложнен ход на раждането и следродилния период, както и апендицит. През последните години е установена висока честота на хламидиална инфекция при жени, оперирани за извънматочна бременност. Наред с възпалителния характер на нарушението на структурата и функцията на фалопиевите тръби, ролята на ендометриозата е изключително важна.
Значението на хирургичните интервенции върху фалопиевите тръби в структурата на причинните фактори, водещи до появата на извънматочна бременност, непрекъснато се увеличава. Дори въвеждането на микрохирургията не елиминира подобна опасност.
Контрактилната активност на тръбата е тясно свързана с естеството на хормоналния статус на организма. Неблагоприятният хормонален фон при жените може да бъде причинен от нарушение на регулацията на менструалния цикъл от всякакъв характер, възраст, както и от употребата на екзогенни хормонални лекарства, които допринасят за нарушаването или индуцирането на овулацията.
Неадекватността на развитието на бластоциста до мястото на физиологична имплантация е свързана с прекомерна биологична активност на самата яйцеклетка, което води до ускорено образуване на трофобласт и евентуална нидация, която не достига до маточната кухина. Почти невъзможно е да се определи причината за толкова бързото развитие на бластоциста.
В някои случаи нарушаването на транспорта на оплодената яйцеклетка може да се обясни с особеностите на нейния път, например външна миграция на яйцеклетката след хирургическа интервенция на придатъците: яйцеклетката от единствения яйчник през коремната кухина попада в единствената тръба от противоположната страна. Описани са случаи на трансперитонеална миграция на сперматозоиди при някои малформации на вътрешните полови органи.
През последните години има съобщения за възможността за тръбна бременност след ин витро оплождане и трансфер на бластоциста в матката.
Тръбата, яйчникът, коремната кухина и дори рудиментарният рог на матката нямат мощна, специфично развита лигавица и субмукозна мембрана, характерни за физиологичната бременност. Прогресивната извънматочна бременност разтяга плодното вместилище, а хорионните въси разрушават подлежащата тъкан, включително кръвоносните съдове. В зависимост от местоположението на бременността, този процес може да протича по-бързо или по-бавно, придружен от повече или по-малко кървене.
Ако оплодената яйцеклетка се развие в истмичния участък на тръбата, където височината на гънките на лигавицата е малка, протича т. нар. базотропен (основен) растеж на хорионните въси, които бързо разрушават лигавичния, мускулния и серозния слой на тръбата и след 4-6 седмици това води до перфорация на стената с разрушаване на съдовете, мощно развити във връзка с бременността. Прекъсването на бременността настъпва по типа на външна руптура на плодния приемник, т.е. руптура на бременната тръба, която е съпроводена с масивно кървене в коремната кухина. Същият механизъм се използва и за прекъсване на бременност, локализирана в интерстициалния участък на тръбата. Въпреки това, поради значителния мускулен слой, обграждащ този участък на тръбата, продължителността на бременността може да бъде по-дълга (до 10-12 седмици или повече). Кръвозгубата поради изключително развитото кръвоснабдяване на тази област при руптура на плодния приемник обикновено е масивна.
Целостта на мезентериалния ръб на тръбата се нарушава изключително рядко. В този случай оплодената яйцеклетка и бликащата кръв се озовават между листовете на широкия лигамент. Описани са казуистични случаи, при които оплодената яйцеклетка не умира, а продължава да се развива между лигаментите до значителен период от време.
В случай на ампуларна локализация на тръбната бременност е възможно имплантиране на оплодената яйцеклетка в гънката на ендосалпинкса (колоново или акротропно прикрепване). В този случай растежът на хорионните въси може да бъде насочен към лумена на тръбата, което 4-8 седмици след нидацията е съпроводено с нарушаване на вътрешната капсула на феталния приемник, а това от своя страна води до леко или умерено кървене. Антиперисталтичните движения на тръбите могат постепенно да изтласкат отделената оплодена яйцеклетка в коремната кухина: настъпва тръбен аборт. Когато фимбриалният участък на тръбата се затвори, кръвта, изливаща се в лумена на тръбата, води до образуване на хематосалпинкс. Когато луменът на ампулата е отворен, кръвта, изтичаща от тръбата и коагулираща в областта на нейната фуния, може да образува перитубуларен хематом. Многократното, по-обилно кървене води до натрупване на кръв в ректумо-маточната торбичка и образуване на т. нар. ретро-маточен хематом, отделен от коремната кухина чрез фиброзна капсула, сраснала с чревни бримки и оментума.
В изключително редки случаи оплодената яйцеклетка, изхвърлена от тръбата, не умира, а се прикрепя към париеталния или висцералния перитонеум на коремните органи (най-често към перитонеума на ректумо-маточната торбичка). Развива се вторична коремна бременност, която може да съществува за различни периоди от време, до доносена бременност. Още по-рядко оплодената яйцеклетка може да се имплантира първично в коремната кухина.
Овариалната бременност рядко трае дълго време. Обикновено се наблюдава външна руптура на плодното вместилище, съпроводена със значително кървене. Ако бременността се развие на повърхността на яйчника, такъв изход настъпва рано. В случай на интрафоликуларна локализация, прекъсването настъпва по-късно.
Цервикалната бременност е рядка, но потенциално тежка форма на извънматочна бременност поради високия риск от кървене. Цервикалната бременност обикновено се лекува с метотрексат.
Симптоми извънматочна бременност
През първите няколко седмици извънматочната бременност причинява същите симптоми като нормалната бременност: липса на менструация, умора, гадене и чувствителност на гърдите.
Основните признаци на извънматочна бременност:
- Болка в тазовата или коремната област, която може да бъде остра и едностранна, но с течение на времето може да се разпространи в цялата коремна кухина. Болката се усилва при движение или напрежение.
- Вагинално кървене.
Ако смятате, че сте бременна и изпитвате някой от горепосочените симптоми, незабавно потърсете медицинска помощ.
Първите седмици на извънматочна бременност не се различават от нормалната бременност. През този период се наблюдава следното:
- Липса на менструален цикъл.
- Болка в гърдите.
- Умора.
- Гадене.
- Често уриниране.
Но ако извънматочната бременност продължи, се появяват други симптоми, включително:
- Болка в тазовите органи или коремната кухина (обикновено до 6-8 седмици след края на менструалния цикъл). Болката се усилва при движение или напрежение, може да бъде остра, едностранна и евентуално да се разпространи в цялата коремна кухина.
- Умерено до обилно вагинално кървене.
- Болка по време на полов акт или физически преглед от лекар.
- Болка в областта на рамото, дължаща се на кървене в коремната област, причинено от дразнене на диафрагмата.
Симптомите на ранна извънматочна бременност и спонтанен аборт често са едни и същи.
Обикновено в началото на бременността оплодената яйцеклетка се придвижва надолу по фалопиевата тръба към матката, където се прикрепя към стената и започва да се развива. Но при 2% от диагностицираните бременности оплодената яйцеклетка се заклещва извън матката, което води до извънматочна бременност.
При извънматочна бременност плодът не може да се развива дълго време, а достига такъв размер, че води до разкъсване на тръбата и кървене, което може да бъде фатално за майката. Жена, която има симптоми на извънматочна бременност, се нуждае от незабавна медицинска помощ. В повечето случаи на извънматочна бременност оплодената яйцеклетка се прикрепя към фалопиевата тръба. В редки случаи:
- Яйцеклетката се прикрепя и започва да расте в яйчника, в цервикалния канал или в коремната кухина (с изключение на репродуктивните органи).
- Една или повече яйцеклетки се развиват в матката, докато друга яйцеклетка (или няколко) растат във фалопиевата тръба, цервикалния канал или коремната кухина.
- В много редки случаи яйцеклетката започва да се развива в коремната кухина след отстраняване на матката (хистеректомия).
Кога да потърсите медицинска помощ?
Ако очаквате бебе, следете внимателно за симптоми, които могат да показват извънматочна бременност, особено ако сте предразположени към нея.
При вагинално кървене и остра коремна болка (преди или след поставяне на диагноза бременност или по време на лечение на извънматочна бременност):
- обадете се на линейка;
- лягайте си и си почивайте;
- Не правете резки движения, докато лекарят не оцени здравословното ви състояние.
Ако изпитвате постоянна лека коремна болка, свържете се с Вашия лекар.
 [ 19 ]
[ 19 ]
Наблюдение
Да наблюдаваш означава да изчакаш малко и да видиш дали състоянието ще се подобри. Но при извънматочна бременност, поради риска от смърт, не можеш да си стоиш вкъщи и да чакаш чудо. При първите признаци на извънматочна бременност незабавно се обади на линейка.
Специалисти, с които да се свържете
- гинеколог
- семеен лекар
- лекар по спешна помощ
Ако се диагностицира извънматочна бременност, лечението се провежда от гинеколог.
Форми
По локализация |
С потока |
| тръбен (ампуларен, истмичен, интерстициален); яйчников; коремен; цервико-истмичен | прогресиращ; тубален аборт; спукана фалопиева тръба; замразена |
За разлика от МКБ-10, в местната литература тубарната бременност се разделя на:
- ампуларен;
- истмичен;
- интерстициален.
Интерстициалната тубарна бременност представлява малко по-малко от 1% от извънматочните бременности. Пациентките с интерстициална тубарна бременност в повечето случаи търсят медицинска помощ по-късно, отколкото с ампуларна или истмична бременност. Честотата на бременност в маточния ъгъл се увеличава до 27% при пациенти с анамнеза за салпингектомия и ин витро фертилизация (ИВФ) и първа матка (ПЕ). Интерстициалната тубарна бременност е свързана с по-голямата част от смъртните случаи, дължащи се на извънматочна бременност като цяло, тъй като често е усложнена от руптура на матката.
Овариалната бременност се разделя на:
- развиващи се на повърхността на яйчника;
- развиващи се интрафоликуларно.
Коремната бременност се разделя на:
- първична (имплантацията в коремната кухина се случва първоначално);
- вторичен.
В зависимост от мястото на имплантация на оплодената яйцеклетка, извънматочната бременност се разделя на тръбна, яйчникова, разположена в рудиментарния рог на матката, и коремна. Сред всички случаи на тръбна бременност, в зависимост от местоположението на плодното вместилище, се различават ампуларна, истмична и интерстициална. Яйчниковата бременност може да се наблюдава в два варианта: развиваща се на повърхността на яйчника и вътре във фоликула. Коремната извънматочна бременност се разделя на първична (имплантацията първоначално се случва върху париеталния перитонеум, оментума или други органи на коремната кухина) и вторична (прикрепване на оплодената яйцеклетка в коремната кухина след нейното изхвърляне от фалопиевата тръба). Извънматочната бременност в рудиментарния рог на матката, строго погледнато, трябва да се отнесе към извънматочната разновидност на маточната бременност, но особеностите на клиничното ѝ протичане ни принуждават да разглеждаме тази локализация в групата на проксималните варианти на извънматочна бременност.
Сред всички видове извънматочна бременност е прието да се прави разлика между често срещани и редки форми. Първите включват ампуларна и истмична локализация на тръбната бременност, които представляват 93-98,5% от случаите. Ампуларната локализация на тръбната бременност е малко по-често срещана от истмичната.
Редките форми на извънматочна бременност включват интерстициална (0,4-2,1%), яйчникова (0,4-1,3%) и коремна (0,1-0,9%). Още по-рядко се среща извънматочна бременност, развиваща се в рудиментарния рог на матката (0,1-0,9%) или в допълнителна фалопиева тръба. Казуистиката включва изключително редки случаи на многоплодна бременност с различна локализация: комбинация от маточна и тръбна, двустранна тръбна и други комбинации от извънматочна локализация на яйцеклетката.
Локализацията на ектопичния приемник на плода е тясно свързана с особеностите на клиничния ход на заболяването, сред които се разграничават прогресиращи и нарушени форми. Прекъсването на бременността може да настъпи по вид външна руптура на приемника на плода: руптура на яйчника, рудиментарен рог на матката, интерстициален отдел на фалопиевата тръба, често - истмичен отдел, рядко - ампуларен отдел. Вторият вид прекъсване на бременността е вътрешна руптура на приемника на плода или тубален аборт. Този вид най-често се среща при прекъсване на бременността, локализирано в ампуларния отдел на тръбата. През последните години, поради подобряването на диагностичните възможности, се наблюдава тенденция за изолиране на регресираща форма на ектопична бременност.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Коремна бременност
Счита се за рядка форма на извънматочна бременност (0,3–0,4%). Локализацията на коремната бременност варира: оментум, черен дроб, сакротеринни връзки, ректутеринна торбичка. Тя може да бъде първична (имплантацията се случва в коремните органи) и вторична (първоначално имплантацията се случва в тръбата, а след това, в резултат на тубален аборт, оплодената яйцеклетка се изхвърля от тръбата и се реимплантира в коремната кухина). Тази разлика е от чисто теоретичен интерес и първоначалната имплантация може да се установи само чрез хистологично изследване, тъй като към момента на операцията тръбата вече е макроскопски непроменена.
Коремната бременност, както първична, така и вторична, е изключително рядка. Прогресиращата първична бременност практически не се диагностицира; прекъсването ѝ дава картина на нарушена маточна бременност.
Вторична коремна бременност възниква след тубален аборт или спукване на тръбата и много рядко след спукване на матката. Коремната бременност може да бъде пренесена в по-късен етап, което представлява сериозна заплаха за живота на жената, а плодът рядко е жизнеспособен. Повече от половината от плодовете имат дефекти в развитието.
Вторична коремна бременност може да се подозира при жени, които са имали епизоди на болка ниско в корема в ранните етапи, придружени от малки кървави секрети от влагалището. Типични оплаквания на жените за болезнени движения на плода. При външен преглед на пациентката е възможно да се открие ненормално положение на плода. Малките му части могат да се палпират ясно. Няма контракции на плодовото вместилище, които обикновено се определят чрез палпация. При вътрешен преглед трябва да се обърне внимание на изместването на шийката на матката нагоре и настрани. В някои случаи е възможно да се палпира матката отделно от плодовото вместилище. Ултразвуковото сканиране разкрива липсата на маточна стена около околоплодния сак.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Бременност на яйчниците
Една от редките форми на извънматочна бременност, честотата ѝ е 0,1-0,7%. Има две форми на тази бременност: интрафоликуларна и епифорална. При интрафоликуларната форма оплождането и имплантацията се случват във фоликула, а при епифоралната - на повърхността на яйчника.
Цервикална бременност
Честотата варира от 1 на 2400 до 1 на 50 000 бременности. Смята се, че рискът се увеличава при предишен аборт или цезарово сечение, синдром на Ашерман, употреба на диетилстилбестрол от майката по време на бременност, маточни фиброми, ин витро оплождане и ембриотрансфер. Ултразвукови признаци на цервикална бременност:
- липса на оплодена яйцеклетка в матката или фалшиво оплодена яйцеклетка;
- хиперехогенност на ендометриума (децидуална тъкан);
- хетерогенност на миометриума;
- матка с форма на пясъчен часовник;
- разширяване на цервикалния канал;
- оплодена яйцеклетка в цервикалния канал;
- плацентарна тъкан в цервикалния канал;
- затворена вътрешна ос.
След потвърждаване на диагнозата се определя кръвната група и Rh факторът, поставя се венозен катетър и се получава писмено съгласие на пациентката за екстирпация на матката, ако е необходимо. Всичко това е причинено от високия риск от масивно кървене. Има съобщения за ефективността на интраамниотичния и системния метотрексат при цервикална бременност. Диагнозата цервикална бременност често се поставя само по време на диагностично кюретаж при предполагаем аборт в ход или непълен аборт, когато е започнало обилно кървене. За спиране на кървенето, в зависимост от неговата интензивност, се използват стегната вагинална тампонада, зашиване на страничните вагинални сводове, налагане на кръгов шев на шийката на матката, поставяне на катетър на Фоли в цервикалния канал и напомпване на маншета. Използват се също емболизация на кървящи съдове, лигиране на маточните или вътрешните илиачни артерии. Ако всички горепосочени мерки са неефективни, се извършва екстирпация на матката.
Бременност в рудиментарния рог на матката
Среща се в 0,1–0,9% от случаите. Анатомично тази бременност може да се класифицира като маточна, но поради факта, че в повечето случаи рудиментарният рог няма връзка с влагалището, клинично такава бременност протича като извънматочна.
Бременността в рудиментарния рог, който има недостатъчно развит мускулен слой и неадекватна лигавица, настъпва при следните условия: кухината на рога комуникира с фалопиевата тръба, фазата на десквамация не протича в лигавицата и следователно не се образува хематометра, което предотвратява имплантацията на оплодената яйцеклетка. Механизмът на проникване на бластоцистата в кухината на рудиментарния рог очевидно е свързан с трансперитонеална миграция на сперматозоиди или яйцеклетка.
Прогресивната бременност се диагностицира изключително рядко. Може да се подозира въз основа на необичайни данни от вътрешен гинекологичен преглед: уголемена матка (при срокове над 8 седмици, несъответстващи на периода на закъсняла менструация) е отклонена настрани; от противоположната страна се определя тумороподобно безболезнено образувание с мека консистенция, свързано с матката чрез дебело стъбло. Безценна помощ оказват ултразвуково изследване или лапароскопия.
Нарушението на бременността протича като външно разкъсване на плодния съд, съпроводено с обилно кървене и изискващо спешна хирургическа интервенция. Обхватът на операцията в типичните случаи е отстраняване на рудиментарния рог заедно със съседната фалопиева тръба.
Интралигаментарна бременност
Това представлява 1 на 300 случая на извънматочна бременност. Обикновено се случва вторично, когато фалопиевата тръба се разкъса по мезентериалния ръб и яйцеклетката проникне между слоевете на широкия лигамент. Възможна е и интралигаментарна бременност с фистула, свързваща маточната кухина и параметриума. Плацентата може да бъде разположена върху матката, пикочния мехур или тазовата стена. Ако е невъзможно да се отстрани плацентата, тя се оставя. Има съобщения за успешно раждане на доносени интралигаментарни бременности.
Редки варианти на извънматочна бременност
Комбинация от вътрематочна и извънматочна бременност
Честотата, според различни автори, е от 1 на 100 до 1 на 30 000 бременности. По-висока е след индукция на овулацията. След идентифициране на оплодената яйцеклетка в матката, втората оплодена яйцеклетка често се игнорира по време на ултразвуково изследване. Резултатите от многократни изследвания на бета субединицата на hCG не се различават от тези при нормална бременност. В повечето случаи се извършва операция за извънматочна бременност и маточната бременност не се прекъсва. Възможно е също така да се въведе калиев хлорид в оплодената яйцеклетка, разположена във фалопиевата тръба (по време на лапароскопия или през страничния вагинален форникс). Метотрексат не се използва.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Многоплодна извънматочна бременност
Това е дори по-рядко срещано от комбинацията от вътрематочна и извънматочна бременност. Известни са много варианти за броя и местоположението на оплодените яйцеклетки. Описани са около 250 случая на извънматочна близначна бременност. В повечето случаи това са ампуларни или истмични тръбни бременности, но са описани и яйчникови, интерстициални тръбни и коремни бременности. Възможни са извънматочна близначка и тризначка след резекция на фалопиевата тръба и EP. Лечението е същото като при едноплодни бременности.
Бременност след хистеректомия
Най-редкият вид извънматочна бременност е бременността след вагинална или абдоминална хистеректомия. Имплантацията на ембриона във фалопиевата тръба се случва малко преди или на първия ден след операцията. Извънматочна бременност е възможна по всяко време след операцията, ако има комуникация между коремната кухина и пънчето на шийката на матката или вагината.
Хронична извънматочна бременност
Това е състояние, при което оплодената яйцеклетка не се организира напълно след смъртта си и жизнеспособни хорионни въси остават във фалопиевата тръба. Хронична извънматочна бременност възниква, когато по някаква причина не е проведено лечение. Хорионните въси причиняват повтарящи се кръвоизливи в стената на фалопиевата тръба, тя постепенно се разтяга, но обикновено не се разкъсва. При хронична извънматочна бременност 86% от пациентите съобщават за болка в долната част на корема, 68% - за кърваво течение от гениталния тракт. И двата симптома се наблюдават при 58% от жените. При 90% от пациентите менструацията отсъства в продължение на 5-16 седмици (средно 9,6 седмици), почти всички имат обемно образувание в малкия таз. Понякога при хронична извънматочна бременност се наблюдава компресия на уретерите или чревна непроходимост. Най-информативният метод за диагностициране на хронична извънматочна бременност е ултразвукът. Серумната концентрация на β-субединицата на hCG е ниска или нормална. Показана е салпингектомия. Съпътстващото асептично възпаление води до адхезионен процес и следователно яйчникът често се налага да се отстрани заедно с фалопиевата тръба.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Спонтанно възстановяване
В някои случаи извънматочната бременност спира развитието си и оплодената яйцеклетка постепенно изчезва или настъпва пълен аборт на тръбите. Не се изисква хирургично лечение. Честотата на такъв изход от извънматочна бременност и предразполагащите към нея условия са неизвестни. Също така е невъзможно да се оцени прогнозата ѝ. Съдържанието на β-субединицата на hCG не може да служи като ориентир.
Продължителна извънматочна бременност
Наблюдава се след органосъхраняващи операции на фалопиевите тръби (салпинготомия и изкуствен тубален аборт). Хистологичното изследване обикновено не показва ембрион, а хорионни въси се откриват в мускулния слой. Имплантацията се случва медиално от белега на фалопиевата тръба. Възможна е имплантация на хорионни въси в коремната кухина. Напоследък честотата на персистираща извънматочна бременност се е увеличила. Това се обяснява с широкото използване на органосъхраняващи операции на фалопиевите тръби. Характерно е, че след операцията не се наблюдава намаляване на бета субединицата на hCG. Препоръчително е да се определи бета субединицата на hCG или прогестерон на 6-ия ден след операцията и след това на всеки 3 дни. Рискът от персистираща извънматочна бременност зависи от вида на операцията, началната концентрация на бета субединицата на hCG, гестационната възраст и размера на яйцеклетката. Забавяне на менструацията по-малко от 3 седмици и диаметър на феталния сак по-малък от 2 см увеличават риска от персистираща извънматочна бременност. При персистираща извънматочна бременност се извършва както хирургично (повторна салпинготомия или по-често салпингектомия), така и консервативно лечение (метотрексат). Много автори предпочитат консервативното лечение, тъй като хорионните въси могат да бъдат разположени не само във фалопиевите тръби и следователно не винаги се откриват при повторна операция. В случай на хемодинамични нарушения е показана операция.
Усложнения и последствия
Извънматочната бременност може да разкъса фалопиевата тръба, което намалява шансовете за последваща бременност.
Извънматочната бременност трябва да се диагностицира рано за безопасността на жената и за предотвратяване на тежко кървене. Перфорираната извънматочна бременност изисква незабавна операция за спиране на тежкото кървене в коремната кухина. Разкъсаната фалопиева тръба се отстранява напълно или частично.
 [ 40 ]
[ 40 ]
Диагностика извънматочна бременност
Ако подозирате, че сте бременна, купете тест за бременност или направете тест за урина. За да определи дали имате извънматочна бременност, Вашият лекар ще:
- ще проведе преглед на тазовите органи, за да определи размера на матката и наличието на образувания в коремната кухина;
- ще ви предпише кръвен тест за откриване на хормона на бременността (тестът се повтаря след 2 дни). В ранните етапи на бременността нивото на този хормон се удвоява на всеки два дни. Ниското ниво показва аномалия - извънматочна бременност.
- Ултразвукът показва изображение на вътрешни органи. Лекарят диагностицира бременност на 6-та седмица от последния менструален цикъл.
В повечето случаи извънматочната бременност може да се установи чрез вагинален преглед, ултразвук и кръвен тест. Ако имате симптоми на извънматочна бременност, трябва:
- се подложете на вагинален преглед, по време на който лекарят ще определи болка в матката или фалопиевите тръби и увеличение на размера на матката по-голямо от обичайното;
- направете си ултразвук (трансвагинален или абдоминопелвичен), който предоставя ясен образ на органите и тяхната структура в долната част на корема. Трансвагиналното изследване (ултразвук) е по-надежден начин за диагностициране на бременност, която може да се определи още 6 седмици след последната менструация. В случай на извънматочна бременност, лекарят няма да види признаци на ембрион или плод в матката, но кръвен тест ще покаже повишени нива на хормони.
- Направете си кръвни изследвания два или повече пъти, за да измерите нивата на хормона (човешки хорионгонадотропин) през 48 часа. През първите седмици на нормална бременност нивото на този хормон се удвоява на всеки два дни. Ниските или леко повишаващи се нива показват извънматочна бременност или спонтанен аборт. Ако нивото на този хормон е твърде ниско, трябва да се направят допълнителни изследвания, за да се определи причината.
Лапароскопията понякога се използва за откриване на извънматочна бременност, която може да бъде видяна и прекратена още в 5-та седмица. Тя обаче не се използва често, защото ултразвукът и кръвните изследвания са по-точни.
Основните оплаквания на пациенти с извънматочна бременност:
- забавена менструация (73%);
- кърваво течение от гениталния тракт (71%);
- болка с различна природа и интензивност (68%);
- гадене;
- облъчване на болката в лумбалната област, ректума, вътрешната част на бедрото;
- комбинация от три от гореспоменатите симптоми.
Лабораторни и инструментални изследвания при извънматочна бременност
Най-информативните методи за диагностициране на извънматочна бременност са: определяне на концентрацията на β-субединицата на човешкия хорионгонадотропин (hCG) в кръвта, ултразвук и лапароскопия.
За ранна диагностика се извършва следното:
- трансвагинален ултразвук;
- определяне на съдържанието на β-субединицата на hCG в кръвния серум.
Комбинацията от трансвагинален ултразвук и определяне на концентрацията на β-субединицата на hCG позволява диагностициране на бременност при 98% от пациентките от 3-тата седмица на бременността. Ултразвуковата диагностика на извънматочна бременност включва измерване на дебелината на ендометриума, сонохистерография, цветен доплер. Бременност в маточния ъгъл може да се подозира при маточна асиметрия, асиметрично положение на яйцеклетката, установено чрез ултразвук.
Основните критерии за ултразвукова диагностика на извънматочна бременност:
- хетерогенни структури на придатъците и свободна течност в коремната кухина (26,9%);
- хетерогенни аднексални структури без свободна течност (16%);
- ектопично разположена оплодена яйцеклетка с жив ембрион (има сърдечен ритъм) (12,9%);
- ектопично разположение на ембриона (без сърдечен ритъм) (6,9%).
Въз основа на резултатите от ултразвуковото изследване се разграничават 3 вида ехографски изображения на маточната кухина по време на извънматочна бременност:
- I - ендометриум, удебелен от 11 до 25 мм без признаци на разрушаване;
- II - маточната кухина е уголемена, предно-задният размер е от 10 до 26 мм, съдържанието е предимно течно, хетерогенно поради хематометрия и отхвърляне на гравитационния ендометриум в различна степен;
- III - маточната кухина е затворена, М-ехо под формата на хиперехогенна ивица от 1,6 до 3,2 мм (Кулаков В.И., Демидов В.Н., 1996).
За да се изясни диагнозата на маточните тръби, нарушени от вида на вътрешната руптура на плодния съд, съществуват множество допълнителни методи на изследване. Най-информативните и съвременни са следните:
- Определяне на човешки хорионгонадотропин или неговата бета субединица (бета-хорионгонадотропин) в кръвен серум или урина.
- Ултразвуково сканиране.
- Лапароскопия.
В момента съществуват много методи за определяне на човешки хорион гонадотропин. Някои от тях (например биологични) са загубили водещата си роля. Поради високата си специфичност и чувствителност, предпочитание се дава на радиоимунологичния метод за количествено определяне на В-хорион гонадотропин в кръвния серум. Ензимно-имунологичните методи за откриване на човешки хорион гонадотропин в урината, както и други видове имунологични тестове (капилярни, пластинкови), са получили положителна оценка. Такива широко известни серологични методи за определяне на човешки хорион гонадотропин в урината, като реакцията на инхибиране на аглутинацията на еритроцитите или утаяването на латексови частици, имат право на съществуване. Всички лабораторни методи за диагностициране на бременност са високо специфични: верни отговори се наблюдават от 92 до 100% още от 9-ия до 12-ия ден след оплождането на яйцеклетката. Те обаче установяват само факта на бременността, без да уточняват нейната локализация, така че могат да се използват за провеждане на диференциална диагноза с възпалителен процес в придатъците, апоплексия на яйчниците, ендометриоза на придатъците и подобни заболявания.
Ултразвуковото изследване (УЗ) е широко използван неинвазивен метод, който в комбинация с определянето на бета-хорион гонадотропин може да осигури висока диагностична точност. Основните признаци на тубарен аборт, установени чрез ултразвук, включват липсата на оплодена яйцеклетка в маточната кухина, уголемени придатъци и наличие на течност в ректумо-маточната торбичка. Пулсация на ембрионалното сърце по време на извънматочна бременност се регистрира рядко.
Трансвагиналната ултразвукова диагностика позволява откриване на оплодената яйцеклетка в маточната кухина, когато концентрацията на бета-хорион гонадотропин в кръвния серум е 1000-1200 IU/L (приблизително 5 дни след началото на последната менструация). С помощта на трансабдоминална ултразвукова диагностика оплодената яйцеклетка в маточната кухина може да бъде открита, когато концентрацията на бета-хорион гонадотропин в кръвния серум е повече от 6000 IU/L.
Най-информативният метод, позволяващ почти 100% точност на диференциалната диагноза, е лапароскопията. Високата оценка на диагностичните възможности на лапароскопията е донякъде намалена от факта, че този метод е агресивен, не може да се използва при всички пациенти, тъй като са възможни усложнения в процеса на неговото прилагане.
Противопоказания за лапароскопия са сърдечна и белодробна недостатъчност; всички видове шок, перитонит; чревна непроходимост; всички заболявания и състояния, съпроводени с нарушена кръвосъсирваемост; сраствания в коремната кухина; газове; затлъстяване; наличие на инфекциозни заболявания. Сериозни усложнения рядко съпътстват лапароскопията. Най-честите са увреждане на тънкото и дебелото черво, оментума, кръвоносните съдове, както и емфизем на коремната стена, оментума и медиастинума. Поради това и до днес актуално остава мнението, че ендоскопията трябва да се извършва като последен етап от изследването.
Един добре познат на гинеколозите метод, като пункция на маточно-ректалната кухина на коремната кухина, извършвана през задния вагинален форникс, не е загубил своето значение. Получаването на течна тъмна кръв с малки съсиреци потвърждава наличието на тръбна бременност. Трябва обаче да се помни, че липсата на кръв в пункцията не позволява да се направи категорично заключение.
В много случаи диференциалната диагноза се подпомага от хистологично изследване на ендометриални остъргвания. Липсата на хорионни въси при наличие на децидуални трансформации на лигавицата или други по-фини промени в ендометриума (структури на обратно развитие на лигавицата след неуспешна бременност, сплитания от спирални съдове, трансформация на маточния епител под формата на феномена на Ариас-Стела и „светлините жлези“ на Овербек) най-често показва извънматочна бременност.
В трудни за диагностициране случаи може да се използва хистеросалпингография с въвеждане на водоразтворими контрастни вещества или нейна вариация - селективна салпингография след предварителна катетеризация на фалопиевите тръби по време на хистероскопия. Проникването на контрастното вещество между оплодената яйцеклетка и стената на тръбата (симптом на потока) и неравномерното импрегниране на оплодената яйцеклетка с него са характерни за тръбната бременност.
Прогресивната тубарна бременност, за съжаление, се диагностицира доста рядко. Причината за това е липсата на убедителни клинични симптоми. Използването на съвременни методи на изследване обаче позволява разпознаването на извънматочна бременност преди нейното прекратяване. Ранната диагноза, от своя страна, допринася за навременното адекватно лечение, запазвайки не само здравето, но и репродуктивната функция на жената.
Прогресивната тръбна бременност съществува за кратък период от време: 4-6 седмици, рядко по-дълго. Практически няма явни симптоми, характерни само за прогресивна извънматочна бременност. Ако менструацията е забавена или е необичайна за пациентката, могат да се появят признаци, характерни за физиологична или усложнена маточна бременност: извращение на вкуса, гадене, слюноотделяне, повръщане, подуване на млечните жлези, понякога лека болка в долната част на корема без специфичен характер. Общото състояние на пациентката е доста задоволително. Гинекологичният преглед в ранните етапи на прогресивна тръбна бременност обикновено не разкрива данни, потвърждаващи диагнозата. Цианозата и разхлабването на лигавицата на влагалището и шийката на матката са изразени незначително. Поради хиперплазия и хипертрофия на мускулния слой и трансформация на лигавицата в децидуална, размерът на матката през първите 6-7 седмици съответства на периода на забавяне на менструацията. Уголемяването на матката обаче не е съпроводено с промяна във формата ѝ, която остава крушовидна, донякъде сплескана в предно-задната посока. Омекотяването на провлака е слабо изразено. В някои случаи е възможно да се палпира уголемената тръба и да се открие пулсация на кръвоносните съдове през страничните сводове. Много по-лесно е да се подозира прогресираща тръбна бременност, ако продължителността ѝ надвишава 8 седмици. Именно от този момент размерът на матката изостава от очаквания период на бременност. Възможността за откриване на удебелена фалопиева тръба се увеличава.
Всички горепосочени микросимптоми карат човек да се съмнява в прогресираща тубарна бременност, ако се открият при жени, които са имали извънматочна бременност, аборти, усложнен апендицит, възпалителни процеси на придатъците, страдали от безплодие или са използвали вътрематочни или хормонални контрацептиви.
В такива случаи диагнозата трябва да се изясни само в болнична обстановка. Планът за преглед на пациента зависи от оборудването, лабораторните и хардуерните възможности на болницата. Оптималният вариант за преглед: задължително определяне на хорион гонадотропин в кръвния серум или урината и ултразвуково сканиране, ако е необходимо - лапароскопия.
Ако не са налични ултразвук и лапароскопия, прегледът отнема повече време. Диагностичните процедури могат да бъдат двойни, в зависимост от отношението на пациентката към евентуална маточна бременност. След като потвърди желаната бременност чрез който и да е наличен метод за определяне на хорион гонадотропин, лекарят динамично наблюдава пациентката за период от време, който ще позволи да се определи местоположението на яйцеклетката чрез редовен вагинален преглед. Ако жената не се интересува от бременност, може да се извърши кюретаж на маточната кухина и хистологично изследване на отстранената тъкан или хистеросалпингография. Трябва да се подчертае още веднъж, че прегледът на пациентка със съмнение за прогресираща извънматочна бременност трябва да се извършва в болница, където по всяко време може да бъде разположена операционна зала за оказване на спешна хирургична помощ.
 [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
Последваща диагностика след лечение
Седмица след лечението на извънматочна бременност, нивото на хормона на бременността (човешки хорионгонадотропин) трябва да се провери отново няколко пъти. Ако нивото му спадне, извънматочната бременност се прекъсва (понякога нивото на хормона може да се повиши в първите дни след лечението, но след това, като правило, спада). В някои случаи изследванията се повтарят за по-дълъг период (от седмици до месеци), докато лекарят не се увери, че нивото на хормона е спаднало до минимум.
За какво трябва да помислите?
Ако сте бременна и сте в рискова група, трябва да бъдете внимателно прегледани. Лекарите не винаги са единодушни относно рисковите фактори за извънматочна бременност, но едно е ясно - рискът се увеличава след анамнеза за извънматочна бременност, операция на фалопиевите тръби или бременност с едновременно поставена спирала.
Тестът за бременност, който се продава в аптеките и включва изследване на урината, винаги ще покаже точно състоянието на бременността, но не може да открие патология, а именно извънматочна бременност. Следователно, след като сте получили положителен резултат у дома и подозирате извънматочна бременност, е необходимо да посетите лекар, който ще ви предпише кръвен тест и ултразвук, ако е необходимо.
Диференциална диагноза
За диференциална диагноза на неразвиваща се или прекъсната вътрематочна бременност и извънматочна бременност се извършва кюретаж на маточната кухина. При извънматочна бременност в остърганата проба се откриват децидуална тъкан без хорионни въси, феномен на Ариас-Стела (хиперхромни ендометриални клетки). При прекъсната вътрематочна бременност остърганата проба съдържа остатъци или части от яйцеклетката, елементи от хориона.
Прогресивната тубарна бременност се разграничава от:
- ранна маточна бременност;
- дисфункционално маточно кървене;
- хронично възпаление на маточните придатъци.
Прекъсването на бременността поради руптура на маточните тръби се разграничава от:
- апоплексия на яйчниците;
- перфорация на стомашна язва и язва на дванадесетопръстника;
- разкъсване на черния дроб и далака;
- торзия на кистата на яйчника или туморното стъбло;
- остър апендицит;
- остър тазов перитонит.
Бременността, прекъсната от разкъсване на вътрешния фетален сак (трубен аборт), трябва да се разграничава от:
- аборт;
- обостряне на хроничен салпингоофорит;
- дисфункционално маточно кървене;
- усукване на стъблото на тумора на яйчника;
- апоплексия на яйчниците;
- остър апендицит.
Към кого да се свържете?
Лечение извънматочна бременност
Лечението включва медикаменти и хирургическа намеса. В повечето случаи трябва да се вземат незабавни мерки за безопасността на жената. Лекарствата се предписват в случай на ранна диагностика на тази аномалия преди увреждане на фалопиевите тръби. Най-често една или две дози метотрексат са достатъчни за прекъсване на бременността. В този случай не е необходима операция. Но за сигурност трябва да се направят повторни кръвни изследвания.
Ако извънматочната бременност продължава по-дълъг период от време, по-безопасен вариант е операцията. Ако е възможно, се извършва лапароскопия (малък разрез в коремната кухина), но при спешен случай разрезът ще бъде много по-голям.
В повечето случаи извънматочната бременност се прекъсва незабавно, за да се избегне руптура на фалопиевата тръба и тежка кръвозагуба. Лечението зависи от времето на диагностициране на бременността и общото здравословно състояние на жената. Ако няма кървене по време на извънматочна бременност, жената може да избере метод за прекъсване - медикаменти или операция. Медикаменти. За прекъсване на извънматочна бременност се използва лекарство като метотрексат. В този случай общата анестезия и разрязването на кухината се изключват. Но това причинява странични ефекти и изисква кръвни изследвания в продължение на няколко седмици, за да се гарантира ефективността на лечението.
Метотрексатът има положителен ефект, ако:
- нивото на хормона на бременността в кръвта е под 5000;
- период на бременност - до 6 седмици;
- Ембрионът все още няма сърдечна дейност.
Хирургична интервенция
Ако извънматочната бременност причинява тежки симптоми, като кървене и високи нива на хормони, е необходима операция, тъй като вероятността лекарствата да са ефективни е минимална и разкъсването на фалопиевата тръба става очевидно. Ако е възможно, се извършва лапароскопия (малък разрез в кухината). Ако фалопиевата тръба се разкъса, е необходима спешна операция.
Понякога е очевидно, че извънматочната бременност ще завърши със спонтанен аборт. В такива случаи не се изисква лечение. Въпреки това, лекарят ще настоява за кръвни изследвания, за да се увери, че нивата на хормоните спадат.
Понякога извънматочната бременност не може да бъде лекувана:
- Ако нивата на хормоните не спаднат и кървенето не спре след прием на метотрексат, е необходима операция.
- Метотрексат може да се приема след операция.
Хирургично лечение на извънматочна бременност
В случай на извънматочна бременност, първо се предписва метотрексат, но кръвните изследвания се правят няколко пъти.
При извънматочна бременност се извършват няколко вида хирургични интервенции: салпингостомия (създаване на отвор във фалопиевата тръба, свързващ нейната кухина с коремната кухина) или салпингектомия (отстраняване на фалопиевата тръба).
Салпингостомията има ефект, подобен на метотрексат, тъй като и двете лекарства имат еднаква ефективност и запазват възможността за бъдеща бременност.
Хирургичното лечение е бързо решение, но оставя белези, които могат да причинят проблеми по време на бъдещи бременности. Операциите на фалопиевите тръби й причиняват увреждане в зависимост от мястото на прикрепване и размера на ембриона, както и от вида на операцията.
Хирургията е единственият начин за прекратяване на извънматочна бременност, ако бременността е на повече от 6 седмици или ако има вътрешно кървене.
На всеки етап, хирургичното прекъсване на извънматочна бременност е най-ефективният метод. Ако бременността е на повече от 6 седмици и има кървене, операцията е единственият начин за решаване на проблема. Ако е възможно, се извършва лапароскопия (малък разрез в кухината), след което процесът на възстановяване не отнема много време.
Избор на хирургична интервенция
Прекратяването на извънматочна бременност се извършва по два начина, а именно чрез салпингостомия и салпингектомия.
- Салпингостомия. Ембрионът се отстранява чрез извличането му през малък отвор във фалопиевата тръба, който заздравява самостоятелно или се затваря с шевове. Тази операция се извършва, ако ембрионът е по-малък от 2 см и е разположен в далечния край на фалопиевата тръба.
- Салпингектомия. Част от фалопиевата тръба се отстранява и частите ѝ се съединяват. Тази операция се извършва в случай на разтягане на тръбата и риск от нейното разкъсване.
И двете операции се извършват чрез лапароскопия (малък разрез) или обикновена коремна хирургия. Лапароскопията причинява по-малко увреждания и процесът на възстановяване е по-бърз от лапаротомията (отваряне на корема). Но в случай на извънматочна бременност в корема или спешно прекъсване на извънматочна бременност, обикновено се извършва лапаротомия.
За какво трябва да помислите?
Когато ембрионът е в непокътната фалопиева тръба, лекарят ще положи всички усилия да прекрати бременността, без да увреди тръбата. В случай на спукана фалопиева тръба се извършва спешна операция за прекъсване на бременността.
Лечение на извънматочна бременност у дома
Ако сте във високорискова група, купете си тест за бременност. Ако резултатът е положителен, отидете на гинеколог, който трябва да потвърди бременността. Споделете с лекаря за вашите притеснения.
Ако приемате метотрексат за прекратяване на извънматочна бременност, бъдете подготвени за странични ефекти.
Ако сте загубили извънматочна бременност, независимо от седмицата, може да ви е необходимо време, за да оплаквате загубата. Често жените изпитват депресия в резултат на внезапните хормонални промени, които следват загуба на бременност. Ако симптомите на депресия продължават за по-дълъг период от време, трябва да се консултирате с психолог.
Говорете с други жени, които са преживели подобна загуба, или с приятелки.
Медикаментозно лечение на извънматочна бременност
Медикаментите се използват само в ранните етапи на диагностициране на извънматочна бременност (когато ембрионът не е разкъсал фалопиевата тръба). Медикаментите причиняват по-малко вреда на фалопиевите тръби, отколкото операцията.
Те се предписват в ранните етапи на диагностициране на извънматочна бременност при липса на кървене, както и когато:
- хормонално ниво по-малко от 5000;
- не са изминали повече от 6 седмици от последната менструация;
- Ембрионът все още няма сърдечен ритъм.
Ако периодът на бременността е повече от 6 седмици, се извършва хирургична интервенция, която се счита за по-безопасен и надежден начин за прекъсване на бременността.
За какво трябва да помислите?
В ранните етапи на извънматочна бременност се предписва метотрексат, но ако периодът е повече от 6 седмици, операцията се счита за по-безопасен и надежден начин за прекъсването ѝ.
В този случай е необходимо да направите кръвен тест няколко пъти, за да сте сигурни, че нивото на хормона пада.
Метотрексатът може да причини неприятни странични ефекти, като гадене, разстроен стомах или диария. Според статистиката, една на всеки четири жени изпитва коремна болка, когато дозата на това лекарство се увеличи, за да се постигне по-голяма ефективност. Болката може да е резултат от движението на плода през фалопиевите тръби или от негативните ефекти на лекарството върху организма.
Метотрексат или операция?
Ако извънматочната бременност е диагностицирана рано и не е причинила руптура на фалопиевата тръба, метотрексат е разрешен. Няма нужда от операция, вредата е минимална и жената може да забременее отново. Ако не планирате да имате друго дете в бъдеще, операцията е идеалният вариант, тъй като резултатът ще бъде постигнат по-бързо и рискът от кървене ще бъде сведен до минимум.
Други видове лечение
Извънматочната бременност е животозастрашаваща за жената, затова се предприемат незабавни мерки за нейното прекъсване. Това включва операция, определени лекарства и кръвни изследвания. Няма друг начин за лечение на това състояние, тъй като съществува риск от силно кървене и смърт.
Предотвратяване
Ако пушите, трябва да се откажете от този лош навик, тъй като пушачите са по-податливи на аномалии на бременността и колкото повече пушите, толкова повече се увеличава рискът от извънматочна бременност.
Безопасният секс (например, използването на презерватив) е превенция на полово предавани болести и, следователно, възпалителни процеси на тазовите органи, които водят до образуване на белези във фалопиевите тръби, което е причина за извънматочна бременност.
Невъзможно е да се предотврати извънматочна бременност, но навременната диагноза (в самото начало) ще помогне да се избегнат усложнения, които могат да доведат до смърт. Жените, които са в риск, трябва да бъдат внимателно прегледани в ранен етап на бременността.
Прогноза
Една жена винаги преживява спонтанен аборт много тежко. Можете дори да скърбите известно време и да потърсите подкрепата на близките и приятелите си през този труден период. Понякога се появява депресия. Ако тя продължи повече от две седмици, консултирайте се с лекар. Често жените са загрижени дали ще могат да забременеят отново. Извънматочната бременност не означава, че жената става безплодна. Но едно е ясно:
- може да е трудно да забременеете;
- Рискът от повтаряща се извънматочна бременност е доста висок.
Ако сте бременна отново, не забравяйте да уведомите Вашия лекар за предишната си извънматочна бременност. Редовните кръвни изследвания през първите седмици от бременността ще помогнат за откриване на евентуални аномалии в ранен етап.
Бъдеща плодовитост
Бъдещата плодовитост и вероятността от друга извънматочна бременност зависят от това дали попадате във високорискова група. Рисковите фактори включват тютюнопушене, използване на асистирани репродуктивни технологии и увреждане на фалопиевата тръба. Ако имате една непокътната фалопиева тръба, салпингостомията и салпингектомията имат същия ефект върху способността ви да забременеете отново. Ако другата тръба е увредена, вашият лекар обикновено ще препоръча салпингостомия, която увеличава шансовете ви да станете майка отново.

